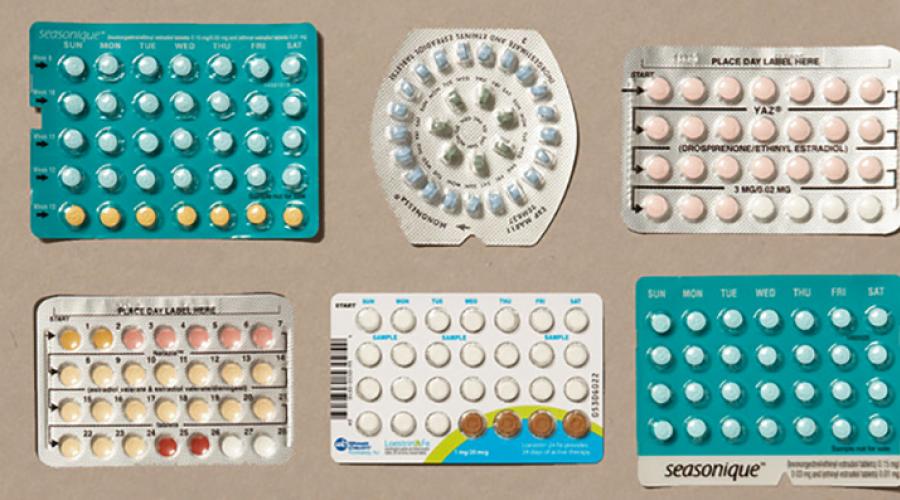
Что выбрать в качестве контрацепции: таблетки или спираль? Спираль и противозачаточные таблетки: сравнение и что лучше выбрать.
Читайте также
Вред противозачаточных таблеток - есть ли он? Какие методы контрацепции существуют? Почему вред противозачаточных таблеток может оказаться сильнее вреда от других методов контрацепции? Почему противозачаточные таблетки самый надёжный и самый опасный метод контрацепции? Какой метод контрацепции самый ненадёжный?
Вред противозачаточных таблеток. Какие методы имеются ещё?
Какой метод контрацепции лучший: календарный метод (подсчёт дней до овуляции), комбинированные оральные контрацептивы (оральные противозачаточные таблетки), спермициды (свечи, кремы), барьерные методы (презерватив, маточный колпачок), внутриматочная контрацепция (внутриматочная спираль)? Что более удобно и менее вредно? Этот вопрос волнует едва ли не каждую женщину. Впрочем, 100% надёжных и универсальных средств сейчас нет. Приходится выбирать, хорошо взвешивая все "за" и "против" потому, что при неправильном подборе и использовании вред как механических средств, так и вред противозачаточных таблеток может оказаться весьма ощутимым.
Виктория (23 года) пользуется "календарным" методом (подсчет дней до овуляции) уже два года. Как она уверяет, он её ещё не подводил. "Знаю, что гарантия такого метода достаточно невысокая, - соглашается девушка. - Однако принимать гормональные препараты я не хочу, потому, что вред противозачаточных таблеток может быть слишком большим, а пользоваться презервативом отказывается мой парень". "Вообще, использовать календарный метод довольно рискованно, - объясняет нам врач-гинеколог. - Ведь его надёжность - вообще мизерная - всего 30%".
Как рассказал нам врач - играет роль фактор времени. Так называемая "местная" контрацепция - спермициды (свечи, кремы) и вагинальные противозачаточные таблетки (например, свечи "Еротекс", свечи и таблетки "Фарматекс") - максимально просты в применении. Однако их эффективность - невысокая. Весомый "минус" таких препаратов - фактор времени. Их надо вводить во влагалище за 10-15 минут перед близостью. С "местной" контрацепцией вообще надо быть очень осторожным: "химические" контрацептивы чувствительны к моющим средствам. Лучшую гарантию дают "барьерные" методы защиты: маточный колпачок и презерватив. Они хороши тем, что вред противозачаточных таблеток по сравнению с ними - гораздо больше.
Из всех методов контрацепции презерватив - самый "демократичный" по цене. Он защищает от опасных инфекций, передающихся половым путем, в частности сифилиса, гонореи, вируса иммунодефицита человека (ВИЧ). Однако этот метод имеет один существенный "минус" - может порваться в разгар любовной игры.
Вред противозачаточных таблеток. Может лучше спираль?
Что касается внутриматочной спирали (ВМС), то по сравнению с презервативом, её гарантия значительно выше - до 80%. Спираль, как правило, вводят в матку не дольше, чем на три года. Впоследствии спираль необходимо заменить. Иначе - не обойтись без проблем. "Передержанная" спираль может привести к осложнениям: болям и кровотечениям при половом акте, повышенному количеству выделений во время менструаций. Поэтому, несмотря на то, что вред противозачаточных таблеток, по сравнению со спиралью, гораздо больше, с точки зрения воздействия химии на организм, спираль, при неправильном подходе, может также принести значительный вред.
После рождения второго ребёнка врач установила Елене (29 лет) спираль. Никакого вреда или дискомфорта такой метод защиты женщине пока не наносит. "В прошлом году, когда у меня была задержка месячных, я предположила, что беременна, - рассказывает Елена. - Но причина была другая: ненормированный график и "авралы" на работе, постоянное переутомление и недосыпание. Это привело к сбоям менструального цикла". "Спираль Елене мы не вынимали до родов. Спираль - это, так сказать, инородное тело в матке, - говорит врач-гинеколог. - Спираль приоткрывает шейку матки, и туда может попасть какая-то инфекция и нанести серьёзный вред. Хронический воспалительный процесс зачастую распространяется на маточные трубы, впоследствии может вызвать даже бесплодие".
Другая опасность для женщины - внематочная беременность. "От беременности спираль тоже защищает не всегда, - объясняет врач. - Так, кстати, забеременели две из моих пациенток. Одна родила мальчика, другая - девочек-двойняшек. Одна из этих пациенток носила внутриматочную спираль на протяжении двух лет. Женщина воспитывала пятилетнего сынишку и беременеть снова в тот момент не планировала. Когда у неё начались задержки менструаций, она сделала тест на беременность. Его результат был положительным. Ультразвуковая диагностика подтвердила подозрения женщины - она находилась на десятой неделе беременности. Спираль мы ей не вынимали до родов. Вообще, чтобы не нарушить беременность, вынимать спираль на ранних сроках нельзя. У некоторых женщин спираль удаляют на поздних сроках беременности, а иногда ждут непосредственно до родов. Бывает так, что она сама выходит из матки. Здесь все очень индивидуально - в зависимости от того, что покажет УЗИ".
Почему "подвела" спираль, определить трудно. Возможно, вышел срок ее использования или женщина поднимала "непосильные" грузы. "Если у женщины есть деформация или разрывы шейки матки, спираль может опуститься в шейку матки и там "остановиться". Своего действия она, соответственно, уже не имеет, - объясняет врач-гинеколог. Внутриматочная спираль как метод контрацепции подходит далеко не всем и особенно тем женщинам, которые ещё не рожали, а также при воспалительных процессах, опухолях яичников и матки, эрозиях и глубоких разрывах шейки матки".
Также существуют и комбинированные спирали с гормональным препаратом внутри. Это своего рода "два в одном": они помогают предотвратить нежелательную беременность и приводят в норму менструальный цикл. Сначала обязательно нужно посоветоваться с врачом.
В чём именно состоит вред противозачаточных таблеток?
Самый надёжный метод контрацепции, но одновременно и самый рискованный по отношению ко всей гормональной системе - это приём оральных контрацептивов, попросту оральных противозачаточных таблеток. Они дают почти 100% гарантию, но подходить к ним надо с предельной осторожностью, иначе вред противозачаточных таблеток может оказаться весьма сильным. Существует даже миф о том, будто приём противозачаточных таблеток приводит к полноте. На самом деле, здесь всё зависит от индивидуальной восприимчивости организма.
Главное в оральной контрацепции - правильный подбор и дозировка контрацептива, а также чёткое соблюдение режима приёма. Противозачаточные таблетки должны, как говорится, "подходить" организму женщины и не вызывать побочных эффектов. В противном случае вред противозачаточных таблеток может иметь далеко идущие последствия. Поэтому, прежде чем принимать противозачаточные таблетки, нужно обязательно проконсультироваться с врачом. "Одна моя пациентка неправильно дозировала таблетки и самовольно пила вместо одной две в день, - вспоминает случай из практики врач-гинеколог. - Это вызвало обильное маточное кровотечение".
"На самом деле, противозачаточные таблетки подходят далеко не всем. И противопоказаний здесь гораздо больше, чем у спирали. Например, если женщина перенесла операции на почках или печени, болеет сахарным диабетом, имеет проблемы с печенью, сердцем, сосудами, - пользоваться таким методом не стоит, - продолжает врач. Альтернативой противозачаточным таблеткам являются инъекции. Они позволяют защититься от беременности в основном на полгода. Ампулу с гормональным препаратом вводят шприцем под кожу, - объясняет врач. - Кроме того, есть специальные кольца с содержанием гормона. Его вводят во влагалище раз в месяц (на 24-26 дней).
Существует ещё один вид оральной контрацепции - "аварийная". Это когда приём препарата происходит не до полового акта, а непосредственно после него. "Аварийную" контрацепцию можно использовать только в экстренных случаях, причём не более двух раз в год. Иначе можно очень сильно "обжечься". Вред противозачаточных таблеток в "аварийном" случае может оказаться невероятно сильным. Такая контрацепция может повлечь крайне серьёзные нарушения в работе печени, нарушение менструального цикла от прекращения месячных до сильных кровотечений, а также сильнейшие сбои в системе гормональной регуляции. "Выбор метода "аварийной" контрацепции лучше доверить гинекологу, - советует врач. - Ведь эта процедура очень опасна и имеет огромное количество противопоказаний. В частности, такой метод не рекомендуют применять тем женщинам, которые имеют нарушения обмена веществ, эндокринные заболевания и гинекологические проблемы".
"Обычно для немедленной защиты используют отечественный гестагенный препарат "Постинор", - говорит врач-гинеколог. Одну таблетку "Постинора" надо принять как можно раньше после полового акта. Через 12 часов - вторую. Чем быстрее женщина примет противозачаточную таблетку, тем меньше вероятность беременности. Для экстренной защиты также используют некоторые не "аварийные" гормональные противозачаточные таблетки, которые многие женщины пьют ежедневно. Однако их доза тогда становится значительно больше. Её назначает только врач. "Аварийную" контрацепцию можно использовать максимум два раза в год, - отмечает гинеколог. - Это невероятно мощный гормональный удар для организма. Кроме того, у женщины могут начаться кровянистые выделения, боли внизу живота и многие другие серьёзные нарушения".
Надежность методов контрацепции
- Оральные противозачаточные таблетки - 99%
- Внутриматочная спираль - 80%
- Презерватив - 60%
- Спермициды - 50%
- Прерванный половой акт - 35%
- Календарный метод - 30%
Для каждой половозрелой женщины вопрос контрацепции решает ее комфорт. Без хорошего предохранения невозможно сосредоточиться на интимном процессе, ведь в голову так и будут лезть навязчивые мысли о нежелательной беременности. На сегодня выбор контрацептивов огромен: от стандартных презервативов до внутриматочных систем, вживленных хирургическим путем.
Перед выбором важно знать все аспекты того или иного вида предохранения.
Оральные контрацептивы обладают эффектом за счет содержания женских гормонов. Их прием отвечает за наступление или не наступление беременности, затормаживая овуляцию. Таблетки сгущают маточную слизь, что препятствует активному движению сперматозоидов внутри. При достижении сперматозоидом маточной трубы беременность все равно не наступает, так как эмбрион не сможет закрепиться.

Гормональные таблетки делятся на два вида: комбинированные и гестагенные . Первые содержат гормоны прогестин и эстроген. Их назначают разным категориям женщин. Существуют микро -низко- и высокодозированные разновидности. Низкодозированные таблетки подходят как нерожавшим, так и рожавшим женщинам. Высокодозированные назначаются для коррекции гормональных нарушений.
Гестагенные противозачаточные назначаются в случае непереносимости комбинированных препаратов. Обеспечивают безопасность приема во время грудного вскармливания.
Преимущества:
- Высокая защита от нежелательной беременности – 99%
- Универсальность. Таблетки можно подобрать под любой возраст и состояние здоровья
- Стабилизация цикла, отсутствие менструальных болей
- Улучшение внешнего вида волос и кожи
- Снижения риска гинекологических заболеваний, в том числе опухолей и эндометриоза
- Не влияет на возможность зачатия после отказа от приема
Спираль
Спираль ставится хирургическим путем. Ее действие основано на предотвращении имплантации яйцеклетки. Маточная ткань утолщается и внедрение маточного яйца становится невозможно. Современные спирали содержат в себе гормоны, сгущающие маточную слизь. Это приводит к затрудненному движению сперматозоидов.

Преимущества:
- Высокая эффективность.
- Эффект продолжается на протяжении 3-5 лет.
- Не влияет на репродуктивную функцию.
Что общего между спиралью и таблетками
- Высокая эффективность. Вероятность забеременеть снижается на 97-99%.
- При удалении спирали или отмене таблеток репродуктивная функцию нормализуется.
- Использование не защищает от заражения половыми инфекциями.
- Идеальны для предохранения с постоянным партнером.
Отличия между ними
- Показания к использованию . Таблетки принимают как рожавшие, так и не рожавшие женщины. Спираль устанавливается только после родов.
- Расходы . Установка спирали обходится дешевле, чем постоянный прием таблеток
- Возможные осложнения . Оральные контрацептивы исключают риск внематочной беременности, при спирали имеется такой шанс. Таблетки в первое время приема могут вызвать головные боли, апатию, кровяные выделения в середине цикла.
- Удобство . Таблетки принимают в строго отведенные часы, при сбитом графике вероятность зачатия возрастает. Спираль «работает» сама по себе от трех до пяти лет.
- Действие в организме . Эффективность таблеток может снижаться с приемом некоторых лекарств, например, антибиотиков. Спираль эффективна вне зависимости от процессов в организме.
Что и для кого лучше выбрать
При выборе контрацепции ориентируются на такие показатели как:
- Состояние здоровья.
- Противопоказания.
- Возраст.
- Наличие, отсутствие родов в анамнезе жизни.

Спираль актуальная для женщин, рожавших хотя бы один раз. Врачи не рекомендуют ставить ее до первых родов, аргументируя возможностью бесплодия из-за изменения формы матки. Спираль удобна тем, кто ведет активный образ жизни и попросту забывает пить таблетки.
Также ее выбирают при наличии противопоказаний к оральным контрацептивам, среди которых: болезни печени и почек, проблемы с сердцем и высоким давлением, табачная зависимость, прием лекарств на постоянной основе, снижающих эффективность гормонов. Спирали стоит отдать предпочтение, если девушка не контролирует свой аппетит, так как оральные контрацептивы его сильно повышают.
Установка спирали происходит только в больнице, но даже это не гарантирует, что она не станет отторгаться организмом. Признаки того, что операция прошла неудачно – воспалительный процесс и частые кровотечения. У некоторых женщин образуется выраженный болевой синдром, отмечается нарушение цикла.
Спираль имеет противопоказания к установке: болезни органов малого таза, доброкачественные опухоли, влагалищные выделения неясного происхождения. ВМС смещается, ее положение поправляется нитями самостоятельно, иначе эффект контрацепции падает.
Оральные контрацептивы из-за своей универсальности подходят девушкам и женщинам разных возрастов, имеющих или нет за плечами роды. Таблетки назначают женщинам для профилактики гинекологических заболеваний, для восстановления цикла и снятия менструальных болей.
Такие контрацептивы показаны женщинам, имеющим ПМС. Не подойдут тем, кто принимает лекарства, снижающие эффективность гормонов, кто имеет проблемы с желудочно-кишечным трактом.
Ассортимент оральных контрацептивов, несмотря на общие ограничения в приеме, позволяет подобрать максимально безопасный и комфортный препарат для конкретной пациентки. Риск осложнений и побочных эффектов снижается.
Вопрос предохранения рано или поздно приходится решать каждой женщине. Важно, чтобы контрацепция была надежной, максимально безопасной. Наиболее эффективными методами защиты от нежелательной беременности считаются гормональные пилюли, внутриматочные системы. Что лучше спираль или противозачаточные оральные препараты? Это – извечная дилемма, с которой сталкиваются дамы. Чтобы понять, какой вариант защиты выбрать из двух самых надежных, нужно разобраться во всех плюсах и минусах методов.

Врач-гинеколог поможет подобрать средство в индивидуальном порядке
Оральные контрацептивы (ОК) содержат женские гормоны. Они отвечают за наступление/ненаступление беременности. Гормоносодержащие таблетки способны затормозить овуляцию. Это исключает возможность оплодотворения.
Противозачаточные препараты оказывают действие на маточную слизь. Происходит ее сгущение. Из-за этого значительно затрудняется движение сперматозоидов: они не могут достигнуть цели и погибают, так и не оплодотворив яйцеклетку. Даже если спермиям удалось проникнуть в маточную трубу, беременность все равно не наступит. Под воздействием гормональных препаратов оболочка матки становится тонкой. Это делает закрепление эмбриона невозможным.
Существует несколько видов оральных контрацептивов. Принцип их «работы» немного отличается. Но главное – отличается «целевая аудитория». Таблетки делятся на:
- комбинированные;
- гестагенные.
Комбинированные содержат два вида гормонов: эстроген, прогестин. Препараты этого типа бывают микро-, низко- и высокодозированными. Таблетки с микросодержанием гормонов оптимальны для защиты молодых нерожавших девушек. Однако они могут и не подойти. Тогда назначают низкодозированные препараты. Этот вид КОК можно назвать универсальным: их могут пить и рожавшие женщины. Препараты с высокой дозой гормонов можно принимать только после назначения врача. Они предназначены для корректировки гормональных нарушений.
Средства гестагенного типа называют еще «мини-пили». В таких препаратах содержится один гормон – прогестин. Таблетки назначают, если есть противопоказания к приему комбинированных (эстрогеносодержащих) препаратов. «Мини-пили» также обеспечивают защиту кормящим женщинам: они не влияют на лактацию, не вредят малышу.
Плюсы ОК
Оральные контрацептивы имеют множество плюсов, благодаря которым они приобрели столь огромную популярность. К преимуществам таких средств относится:

Еще один важный плюс: при приеме ОК не может развиться внематочная беременность. Принцип действия препаратов исключает имплантацию в принципе.
Недостатки таблеток
ОК хорошо работают и имеют множество преимуществ, однако есть у них и недостатки. Иначе вопрос выбора между спиралью и пилюлями не стоял бы так остро. Какие минусы у ОК? К недостаткам можно отнести:
- Особенности приема. Оральные контрацептивы нужно принимать ежедневно примерно в одно время. Если график сбит хоть единожды – вероятность зачатия возрастает.
- Противопоказания. Гормональные таблетки имеют ряд противопоказаний. Их нельзя принимать при проблемах с печенью, патологиях почек, сердечных болезнях, повышенном давлении. Если дама много курит, то ей придется искать другой метод контрацепции. Комбинированные препараты недопустимо использовать при лактации, хотя этот факт уравновешивается тем, что кормящие могут пить «мини-пили». Естественно, если те подойдут.
- Побочные эффекты. Таблетки могут вызвать ряд неприятных симптомов. Начало приема практически всегда сопровождается кровянистыми выделениями посреди цикла. ОК могут вызвать головные боли, апатию, снижение либидо. Многие препараты повышают аппетит, задерживают жидкость, что чревато набором веса, если не следить за своими пищевыми привычками.
К минусам можно отнести и то, что ОК теряют большой процент эффективности, если женщина параллельно принимает антибиотики. Не все об этом знают, что приводит к нежелательной беременности.
Принцип действия маточной спирали

Решая извечный вопрос «спираль или противозачаточные таблетки?», важно помнить, что ВМС рекомендуется ставить только рожавшим женщинам. Система может истончать эндометрий, что повышает риски выкидышей у нерожавших дам в будущем. Если возникнут осложнения, то женщина и вовсе может остаться без потомства.
Как работает спираль? Она предотвращает имплантацию яйцеклетки. Инородное тело приводит к утолщению маточной ткани, что делает внедрение плодного яйца невозможным.
Современные медные спирали ориентированы не на абортивный эффект, а на спермицидный. Они содержат в себе гормоны, которые сгущают цервикальную жидкость, подавляют активность спермий. Наличие таких веществ увеличивает контрацептивное действие ВМС.
Спираль по эффективности не уступает противозачаточным таблеткам, но, как и препараты, система не защищает от половых инфекций. Такие контрацептивные методы актуальны при наличии постоянного партнера: только как способ предотвратить нежелательную беременность.
Преимущества ВМС
Спираль – востребованный метод контрацепции. Женщины выбирают его из-за многочисленных преимуществ. К плюсам ВМС относятся:
- Высокая эффективность. Установка внутриматочной системы исключает зачатие на 95 – 97%.
- Длительное действие. Контрацептив позволят забыть о тревогах, связанных с нежелательной беременностью, на три – пять лет.
- Экономичность и удобство. ВМС, в отличие от таблеток, не нужно регулярно покупать, следить за каким-либо графиком. По сути, после установки можно забыть о наличии системы.
- Действие без условностей. Спираль не взаимодействует с лекарственными препаратами, то есть, высокий уровень защиты сохраняется не зависимо от обстоятельств.
- Не влияет на репродуктивную функцию в дальнейшем. Если после установки ВМС не возникли осложнения, то репродуктивная функция возобновляется сразу после извлечения системы. Правда, часто организму нужно время для восстановления.
Спираль можно рассматривать как послеродовой метод контрацепции. Она не влияет на лактацию, поэтому подходит кормящим мамам. Контрацептивную систему можно устанавливать спустя шесть недель после родоразрешения при условии, что роды не сопровождались осложнениями. Возможность установки может определить только гинеколог.
Минусы внутриматочной контрацепции
Все методы контрацепции имеют свои недостатки. ВМС – не исключение. Нужно помнить, что такой способ не исключает возникновение инфекционных заболеваний. Есть и другие минусы:

Спираль вводится только в условиях врачебного учреждения. Процедуру должен проводить специалист, но даже это не всегда является гарантией того, что введение спирали не повлечет за собой осложнения. Среди возможных осложнений наибольшую опасность представляют воспалительные процессы, непрекращающиеся кровотечения. После процедуры может возникнуть выраженный болевой синдром, часто фиксируются нарушения цикла. Появление патологических признаков служит поводом для извлечения инородного тела. Спираль нельзя устанавливать при наличии заболеваний органов малого таза, доброкачественных опухолей, выделений невыясненного генеза.
Что лучше?
Выбирая метод контрацепции, женщине важно знать, какой из них самый безопасный, результативный, экономный. Только у гинеколога можно узнать, что лучше, в спирали или противозачаточных таблетках есть свои плюсы/минусы для каждого конкретного случая. Врач подбирает способ защиты индивидуально. При выборе метода контрацепции учитывается:
- состояние здоровья;
- наличие противопоказаний;
- возраст;
- наличие/отсутствие в анамнезе беременностей.
Следует помнить, что нерожавшим женщинам спираль ставят крайне редко. Врачи отговаривают пациенток от такой затеи, аргументируя возможностью бесплодия в результате деформации матки. Поэтому выбор для женщин, которые еще не испытали счастье материнства, очевиден – оральные контрацептивы. Их не стоит пить без предварительной консультации с гинекологом. Доктор подберет оптимальный вариант таблеток, учитывая особенности женского организма. С врачом нужно консультироваться и при смене таблеток, и при отказе от них.
Спираль часто выбирают из-за удобства использования. Особенно такой метод актуален для активных женщин, которые могут просто забыть принять таблетки. Если у пары есть ребенок и следующего они хотят зачать не раньше, чем через три года, то спираль – оптимальный вариант защиты. ВМС приходит на выручку, когда невозможно подобрать таблетки: например, организм реагирует на гормональные препараты стойкой побочной симптоматикой. ОК нежелательно принимать при склонности к болезням ЖКТ: в адаптационный период они могут спровоцировать боли в желудке, вызвать рвоту, а это чревато запуском заболеваний кишечника или их обострением.
Когда нужно выбирать другие методы защиты
Оральные контрацептивы и внутриматочные системы актуальны только при регулярной половой жизни. Если секс происходит с одним и тем же партнером (при условии доверия), то эти методы способны решить главную задачу – уберечь от «залетов». Но при неразборчивой половой жизни есть еще один вопрос, который нужно решить: защита от инфекций. Лучшее решение в этом случае – барьерные методы защиты (диафрагмы, презервативы). Если сексуальные контакты происходят регулярно, но с разными партнерами, женщина может выбрать защиту от беременности с помощью ОК или ВМС, но при каждом контакте настаивать на использовании презерватива.
Если у женщины есть серьезные проблемы со здоровьем и возможная беременность представляет собой риски для жизни, то рекомендованы необратимые методы контрацепции – стерилизация. Процедура предполагает искусственное создание непроходимости труб, что приводит к невозможности зачатия. Операция проводится по медпоказаниям. По желанию на процедуру записывают только женщин старшего репродуктивного возраста (после 35), реализовавших свою материнскую миссию.
Предохранение от нежелательной беременности помогает надолго сохранить женское здоровье, ведь аборты наносят непоправимый вред организму, подрывают психологическое равновесие. Поиск оптимального варианта контрацепции требует индивидуального подхода, но среди разнообразия методов обязательно найдется тот, что подойдет.
В статье разберемся, что лучше - противозачаточные таблетки или спираль.
Вопрос предохранения от нежелательной беременности рано или поздно решает каждая женщина. Очень важно, чтобы контрацепция была максимально безопасной и надежной. Наиболее эффективными методиками защиты от нежелательной беременности на сегодняшний день считаются гормональные средства и внутриматочные системы. Что лучше - спираль или Чтобы понять, какой вариант выбрать из двух наиболее надежных, необходимо разобраться в плюсах и минусах этих методов.
Таблетки: принцип действия
Оральные контрацептивы содержат эстрогены, которые отвечают за наступление беременности. Гормоносодержащие контрацептивы способны блокировать овуляцию. Это исключает вероятность наступления оплодотворения.
Оказывают воздействие на маточную слизь, которая сгущается и становится своеобразным барьером для проникновения сперматозоидов внутрь. Даже если им удалось проникнуть в полость матки и маточных труб, беременность также не наступит. Под действием гормональных средств оболочка матки истончается, что делает невозможным закрепление на ней эмбриона.
Разновидности пилюль
Существует несколько разновидностей таких контрацептивов, принцип действия которых немного отличается. Таблетки делятся:
- на гестагенные;
- комбинированные;
В комбинированных содержатся два вида гормонов: прогестин и эстроген. Они бывают низко-, микро- и высокодозированными, которые применяются для разных категорий женщин - молодых и нерожавших или взрослых, имеющих детей.
Медикаменты гестагенного типа содержат только прогестин. Их назначают, если есть противопоказания к использованию комбинированных препаратов. Их можно назначать даже кормящим женщинам.
Многим интересно, что лучше - противозачаточные таблетки или спираль.

Плюсы и минусы таблеток
Оральные контрацептивы имеют много плюсов, благодаря чему они приобрели огромную популярность. К таким преимуществам относится:
- высокая надежность - 99 %;
- универсальность - такие средства можно применять в любом возрасте;
- стабилизация менструального цикла и гормонального фона - таблетки избавляют от выраженного предменструального синдрома, стабилизируют цикл, устраняют менструальные боли, улучшают состояние кожи и волос;
- снижение риска возникновения некоторых заболеваний - опухолевидных образований в половых органах, эндометриоза;
- не оказывают влияния на репродуктивную функцию (при отмене можно забеременеть);
- защита от внематочной беременности;
- удобство использования.
Недостатками таблеток являются:

Принцип действия спирали
Принцип работы спирали заключается в том, что она предотвращает имплантацию яйцеклетки в полости матки. Инородное тело провоцирует утолщение маточных тканей, что делает невозможным в них внедрение плодного яйца.
Современные спирали из меди ориентированы на спермицидный эффект. Они содержат в себе гормональные вещества, которые сгущают жидкость цервикального канала, подавляя активность сперматозоидов. Наличие таких веществ повышает контрацептивное воздействие спирали. Такие средства по эффективности не уступают КОК, однако такие системы не защищают от половых инфекций и актуальны только при наличии постоянного сексуального партнера.
Иногда женщины переходят на противозачаточные таблетки после спирали и наоборот.

Преимущества и недостатки спирали
Спираль является довольно востребованным методом контрацепции. Многие женщины выбирают его ввиду многочисленных плюсов, к которым относятся:
- высокая эффективность - внутриматочная спираль исключает зачатие на 97 %;
- длительный период действие - три-пять лет;
- удобство и экономичность - спираль не нужно постоянно покупать, следить за определенным графиком;
- действие без условностей - внутриматочные спирали не взаимодействуют с медикаментозными препаратами, а высокий уровень защиты не зависит от обстоятельств;
- не оказывает влияния на репродуктивную функцию в последующем - если после установки системы не возникли осложнения, то функция деторождения возобновляется сразу после ее удаления;
- спираль можно использовать сразу после родов - она не влияет на процесс лактации, поэтому идеально подходит кормящим женщинам (разрешено через 6 недель после благополучных родов).
Минусами внутриматочной контрацепции являются:

Спираль вводят только в условиях медицинского учреждения. Процедуру проводит специалист, однако даже это не всегда бывает гарантией того, что введение не повлечет за собой негативных осложнений. Среди них наибольшую опасность представляет воспалительный процесс, длительные кровотечения. После такой процедуры может возникнуть сильный болевой синдром, часто отмечаются нарушения менструального цикла. Возникновение патологических симптомов служит поводом для удаления инородного тела. Внутриматочную спираль нельзя устанавливать при заболеваниях органов таза, наличии доброкачественных опухолей, патологических выделений неизвестной этиологии.
Что лучше - спираль «Мирена» или противозачаточные таблетки?
Спираль «Мирена»
Внутриматочная система «Мирена» при высвобождении активного компонента (левоноргестрел) производит гестагенный эффект. Это вещество высвобождается в маточную полость, что позволяет использовать его в низких дозировках. Концентрируясь в эндометрии, оно снижает чувствительность рецепторов прогестерона и эстрогена, оказывая мощное антипролиферативное воздействие и делая мышечный слой матки невосприимчивым к эстрадиолу.
Во время применения отмечается слабая реакция на присутствие в матке спирали и в то же время изменения в эндометрии, а в результате увеличения вязкости цервикального секрета угнетается подвижность сперматозоидов, предотвращается их проникновение в матку. В некоторых случаях при использовании такой спирали наблюдается угнетение овуляторной функции, однако после извлечения у 80 % женщин наступает оплодотворение.
В первые месяцы применения данной спирали возможно усиление кровянистых выделений. В дальнейшем наблюдается снижение продолжительности менструальных кровотечений и уменьшение их объема. В некоторых случаях кровотечения могут трансформироваться в аменорею или олигоменорею.

Что лучше - противозачаточные таблетки или спираль?
Выбирая метод контрацепции, важно знать, какой из них наиболее безопасный и результативный. Только гинеколог может определить, что лучше в каждом отдельном случае, учитывая плюсы и минусы обоих методов контрацепции в отношении конкретной пациентки, особенностей строения матки (для спирали), возраста женщины, сопутствующих заболеваний и т.д. Следует знать, что нерожавшим женщинам крайне редко ставят спираль, и обусловлено это риском бесплодия.
Таблетки также не следует пить без консультации с врачом. Доктор подбирает оптимальный вариант таких средств, учитывая все за и против.
Внутриматочная спираль (сокращенно ВМС) пользуется популярностью достаточно длительное время у рожавших женщин детородного возраста. И несмотря на высокий контрацептивный эффект, большинство женщин сомневается в необходимости установки ВМС, аргументируя свой отказ возникновением побочных эффектов и осложнений.
При правильном выборе спирали, профессионализме врача (процедура введения), учете показаний и противопоказаний данное средство действительно является наиболее удачным методом контрацепции, не требующего строгой самодисциплины, как, например, при приеме гормональных таблеток.
Внутриматочная спираль – это
Внутриматочное противозачаточное средство или внутриматочная спираль представляет из себя приспособление, выполненное из синтетического материала (медицинского пластика), которое вводится в маточную полость, что и предотвращает развитее в ней нежелательной беременности. Современные ВМС имеют небольшие размеры, от 24 до 35 мм, а в их состав входят либо металлы, не провоцирующие воспаление (медь, серебро или золото), либо гормон левоноргестрел (ЛНГ-ВМС).
Историческая справка
Разработкой внутриматочного способа контрацепции занялись с 1909 года, когда доктор Рихтер предложил использовать контрацептив, созданный из двух шелковых нитей, которые соединяла бронзовая нить. Изобретение не пользовалось популярностью. С 1920 года гинеколог Графенбург начал эксперименты, создавая конструкции из нитей шелкопряда, а в позднее сконструировал кольцо из шелковых нитей, которое оплел серебряной проволокой. Но серьезным недостатком кольца была его самопроизвольная экспульсия (выпадение).
Позднее, в 1961 году доктор Липпес произвел ВМС змеевидной конфигурации (двойная буква S), и хотя приспособление называют петлей Липпеса или Липпса, зигзагообразной формой оно больше похоже на спираль, что и дало название современным внутриматочным средствам – внутриматочная спираль.
Механизм действия
Внутриматочная спираль обладает несколькими механизмами действия:
- Торможение овуляции, подавление функции яичников
На фоне ношения ВМС незначительно активизируется гипоталамо-гипофизарная система, что приводит к некоторому увеличению секреции ЛГ, но к сохранению выработки эстрогенов и прогестерона. Одновременно отмечается повышение содержания эстрогенов и смещение их пика в середине цикла на 1 – 2 дня.
- Предотвращение или нарушение имплантации
Во вторую фазу имеет место более значительный подъем прогестерона, но уменьшение длительности второй фазы. Эндометрий хоть и изменяется циклически, но нарушается синхронность этих преобразований: удлиняется первая фаза, а секреторные изменения запаздывают (неполноценное созревание слизистой матки), что препятствует внедрению оплодотворенной яйцеклетки в эндометрий. За счет содержания в спирали меди усиливается поглощение эстрогенов, а ЛНГ-ВМС стимулируют раннее созревание эндометрия и его отторжение, когда яйцеклетка еще не успела надежна закрепиться в матке. Это абортивный эффект спирали.
- Нарушение продвижения сперматозоидов и асептическое воспаление в матке
ВМС, находясь в матке, раздражает ее стенки, что провоцирует секрецию маткой простагландинов биологически активных веществ). Простагландины не только стимулируют выделение ЛГ и неполноценное созревание эндометрия, но и асептическое воспаление в матке. При этом уровень простагландинов повышается в шеечной слизи, что тормозит проникновение сперматозоидов в маточную полость. В результате асептического воспаления, которое возникло в маточной полости в ответ на введение ВМС как инородного тела, увеличивается содержание лейкоцитов, макрофагов и гистиоцитов. Все перечисленные клетки усиливают фагоцитоз (пожирание) сперматозоидов и изолируют оплодотворенную яйцеклетку, не давая ей имплантироваться в эндометрии.
- Изменение характера продвижения по фаллопиевой трубе оплодотворенной или неоплодотворенной яйцеклетки
Выделяемые простагландины ускоряют перистальтику маточных труб, в результате чего в матку попадает либо неоплодотворенная яйцеклетка, а встреча со сперматозоидом происходит в трубе, либо оплодотворенная, но слишком рано, когда эндометрий еще не готов к ее имплантации.
Разновидности внутриматочных спиралей
Внутриматочные спирали могут быть различных видов, и отличаться как по форме, так и по содержанию в ней лекарственного вещества или металлу.
Кроме того, по мере разработки новых внутриматочных средств, все ВМС делятся по времени появления на 3 поколения:
1 поколение ВМС
Подобные спирали выполнены из пластика и не содержат какого-либо металла, поэтому они относятся к инертным (нейтральным). Противозачаточный эффект осуществляется лишь за счет провокации асептического воспаления и препятствия имплантации оплодотворенной яйцеклетки. К первому поколению относится петля Липпеса. Но их применение запрещено ВОЗ с 1989 года ввиду низкого контрацептивного эффекта, высокой вероятности развития воспалительных болезней матки и придатков и самопроизвольной экспульсии.
2 поколение ВМС
Ко второму поколению спиралей относятся металлосодержащие. Сначала появились ВМС с содержанием меди, которая обладает антианидационным эффектом, то есть препятствует имплантации. Медьсодержащие спирали состоят из пластика (основа ВМС), ножка спирали обмотана медной проволокой. В зависимости от количества меди данные внутриматочные средства делятся на ВМС с низким содержанием и ВМС с высоким содержанием меди. Позднее стали изготавливаться спирали с содержанием серебра в просвете ножки или с золотом, в виде проволоки, обмотанной вокруг ножки. Серебро- и золотосодержащие спирали считаются более эффективными в плане контрацепции (противозачаточный эффект достигает 99%), предотвращают развитие воспалительных заболеваний, а длительность действия увеличивается до 7 – 10 лет.
3 поколение ВМС
К последнему поколению спиралей относятся внутриматочные устройства, в состав которых входит прогестин – левоноргестрел. Другое их название ЛНГ-ВМС. Популярными гормоносодержащими внутриматочными спиралями являются Мирена и ВМС LNG-20. ЛНГ-ВМС не только оказывают почти 100-процентное противозачаточное действие, но и обладают лечебным эффектом (поэтому их рекомендуют женщинам с миомой матки небольших размеров или гиперплазией эндометрия).
Формы спиралей
ВМС различаются не только по составу, но и по форме. На сегодняшний день имеется около 50 видов спиралей разной формы. Форма и состав внутриматочного контрацептива рекомендуется и подбирается врачом на основании данных анамнеза, телосложения, индивидуальных анатомических особенностей и прочего. Поэтому решить «с ходу», какая внутриматочная спираль лучше, затруднительно. Популярные формы спиралей:
Полуовальная
Еще такую форму внутриматочного контрацептива называют зонтиком или подковкой. На внешних выступах – «плечиках» спирали имеются мелкие шипы, позволяющие надежно закрепится устройству в полости матки и препятствующие его экспульсии.
Из плюсов следует отметить их практически безболезненное введение (спираль хорошо конфигурируется при прохождении цервикального канала, а в полости матки расправляется), редкие самопроизвольные выпадения устройства благодаря шипам на «плечиках», минимум болезненных ощущений при ношении. «Подковки» идеально подходят женщинам, в анамнезе которых были одни самостоятельные роды или женщинам, шейка матки у которых «нерожавшая»(после оперативных родов).
Круглые или полукруглые
Другое название подобных контрацептивов – кольцо или полукольцо. В Китае пользуются популярностью ВМС-кольца, не имеющие «усиков» и с одним завитком.
Из практики: Кольцеобразные спирали достаточно неудобны. В основном пациентки жалуются на боль, в некоторых случаях весьма значительную, в момент введения спирали. «Кольцо» плохо конфигурируется и с трудом проходит цервикальный канал, что и вызывает боль. Кроме того, женщины, у которых в анамнезе единственные роды, нередко жаловались на болезненные менструации. Поэтому, на мой взгляд, данная форма контрацептивного средства абсолютно не подходит женщинам после кесарева сечения или имеющим всего одни самостоятельные роды. Но многорожавшие пациентки жалоб ни во время введения, ни в процессе ношения не предъявляли. Контрацептивный эффект, несмотря на форму устройства, остается высоким.
Т-образные
Самый, пожалуй, распространенный тип спиралей в России. Внешне контрацептив напоминает букву «Т», то есть имеет стержень, обмотанный медной или серебряной (золотой) проволокой и 2 «плечика». Если говорить о лучших внутриматочных спиралях, то данная форма наиболее предпочтительна, так легко вводится, удобна при ношении (женщина не испытывает дискомфорт), удаляется без проблем и надежно фиксируется в матке за счет гибкости «плечиков».
Недостаток у Т-образной спирали, на мой взгляд, только один – процент самопроизвольной экспульсии у нее выше, чем у спиралей других форм. Рекомендуется женщинам после кесарева сечения или после единственных самостоятельных родов (цервикальный канал более-менее закрыт, что снижает риск выпадения).
Обзор популярных ВМС
Мирена
Содержит самый активный из гестагенов – левоноргестрел, что придает спирали антиэстрогенные и антигонадотропные свойства, помимо высокого противозачаточного эффекта. Левоноргестрел подавляет пролиферацию эндометрия и вызывает его атрофические изменения, поэтому данный контрацептив вводится чаще с лечебной целью (при дисфункциональных маточных кровотечениях, обильных и длительных месячных, дисменорее, миоме матке, предменструальном синдроме). Также Мирена используется в качестве заместительной гормонотерапии в пост- и перименопаузе. Гарантированный срок службы 5 лет. Ее форма Т-образная.
Средняя цена спиралей Мирена 12000 рублей.
Спираль Юнона
Имеет множество разновидностей:
- Юнона Био-Т в форме подковки или кольца с медным компонентом;
- Юнона Био-Т Аg в форме подковки или буквы «Т» с медно-серебряным компонентом;
- Юнона Био-Т Super, изготовлена в виде «Т» буквы, содержит медь и прополис, который обеспечивает противовоспалительный эффект;
- Юнона Био-Т Au – в состав входит золото, подходит для женщин, страдающих аллергией на металлы.
Благодаря своему составу, данная разновидность спиралей оказывает общее антисептическое действие, то есть риск возникновения воспалительных заболеваний матки и придатков достаточно низок. Поэтому спираль вида Юнона рекомендуют пациенткам с хроническими аднекситом или эндометритом.
Средняя цена спирали Био-Т Аg 400 рублей.
Нова-Т Cu Ag
Гарантированный срок службы до 5 лет. Изготавливается в форме буквы «Т», ножка устройства обмотана медной проволокой с серебряной сердцевиной (серебро замедляет коррозию меди, удлиняя длительность использования спирали).
Эффективное контрацептивное средство с достаточно длительным сроком ношения. Рекомендуется молодым женщинам с 1 – 2 родами перенесенными воспалительными заболеваниями матки или придатков.
Средняя цена спирали Нова-Т 2500 рублей.
Мультилоад
Выполнена в форме подковки с шипами на наружной поверхности плечиков. Стержень приспособления обмотан медной проволокой. Выпускается 2 вида спиралей Мультилоад (в зависимости от площади медной поверхности): Сu- 250 (площадь меди 250 квадратных мм) Cu 375 (375 квадратных мм). Срок действия, соответственно, 5 и 5 – 8 лет.
Пожалуй, самая лучшая спираль из всех представленных на сегодняшний день на рынке. Вводится и носится легко, срок действия длительный, противозачаточный эффект высокий, обладает антисептическими свойствами (за счет меди). Как правило, гинекологи рекомендуют Мультилоад женщинам, впервые решившимся на введение устройства.
Средняя цена в Москве 3500 рублей.
Гравигард (Gravigard) – Cu-7
Изготавливается США в виде цифры 7, ножка покрыта медной проволокой (площадь меди 200 кубических мм). Устанавливается на 2 – 3 года.
Так как устройство имеет лишь одно «плечико», оно вводится практически безболезненно, поэтому подходит нерожавшим женщинам, в том числе и тем, у кого первые роды закончились кесаревым сечением. Риск выпадения спирали в данном случае весьма низок, но рекомендуется ношение Гравигард Cu-7 женщинам с высоким паритетом (трое и более родов).
Срок действия ВМС
Сколько может стоять спираль? Подобный вопрос волнует всех женщин, решившихся на применение данного контрацептивного метода. Срок службы ВМС различен у разных видов внутриматочных контрацептивов и зависит от количества металла или препарата, входящих в их состав (при отсутствии побочных явлений в период ношения спирали):
Длительность использования зависит от общей площади поверхности меди. Срок действия колеблется от 2 – 3 лет, до 5 – 8 лет.
Срок службы от 5 до 7 лет.
Срок действия от 5 до 7 лет, возможно и более длительное ношение, до 10 лет.
ЛНГ-ВМС
Противозачаточный и лечебный эффекты гарантированы на 5 лет ношения контрацептива, но сохраняются и в течение 1 – 2 года после окончания официального срока действия.
Введение внутриматочного контрацептива
Перед тем, как решиться на установку внутриматочной спирали, следует посетить гинеколога и пройти необходимое обследование:
- тщательный сбор анамнеза и гинекологический осмотр с целью выявления противопоказаний для использования внутриматочной спирали;
- сдача мазков на микрофлору из шеечного канала, уретры и влагалища;
- ПЦР на половые инфекции (по показаниям);
- ОАК (исключить анемию, аллергическую реакцию – увеличение эозинофилов и скрытый воспалительный процесс);
- ОАМ (исключить инфекцию мочевыводящих путей);
- УЗИ малого таза (исключить гинекологические заболевания, беременность, в том числе и внематочную, и пороки развития матки);
- кольпоскопия (по показаниям: фоновые процессы шейки матки).
Накануне процедуры введения контрацептива рекомендуется:
- соблюдение полового покоя в течение 2 – 3 дней до процедуры;
- отказ от спринцеваний и использования интравагинальных средств (свечи, таблетки и кремы);
- отказ от использования средств интимной гигиены.
ВМС вводится в конце месячных, примерно на 4 – 5 день, что предупреждает ее выпадение (менструальное кровотечение уменьшается, а наружный зев еще остается приоткрытым, что облегчает введение контрацептива).
Процедура введения
- пациентка укладывается на гинекологическое кресло, во влагалище вводят зеркало Симпса, обнажая шейку, производится обработка шейки и влагалища антисептиком (процедура проводится амбулаторно и практически безболезненна);
- шейка матки фиксируется пулевыми щипцами, измеряется длина матки зондом;
- в цервикальный канал вводится пластиковый проводник (прилагается к ВМС), который продвигают в полость матки, затем пластиковым поршнем выталкивают контрацептив (в идеале спираль должна «плечиками» упереться в маточное дно); если спираль Т-образной формы, предварительно «плечики» заправляют в проводник (натягивая нити с обратной стороны проводника);
- проводник осторожно извлекается, из шейки матки во влагалище выступают длинные нити, которые обрезаются до нужной длины, создавая «усики» — они будут выступать из наружного зева, что необходимо для самоконтроля нахождения ВМС в матке;
- весь процесс введения занимает не более 5 минут.
После введения
- врач фиксирует дату установки, модель спирали в амбулаторной карте и сообщает пациентке срок ее действия;
- контрольная явка назначается через 10 дней;
- половой покой, отказ от подъема тяжестей, приема слабительных препаратов и горячих ванн в течение 14 дней после постановки внутриматочной спирали;
- отказ от использования влагалищных тампонов (7 – 10 суток).
Сразу после процедуры женщине рекомендуется посидеть, а при наличии условий и прилечь, на 15 – 30 минут. Возможно возникновение болей внизу живота (сокращения матки в ответ на нахождение в ее полости инородного тела), которые должны исчезнуть самостоятельно через 30 – 60 минут.
Женщина должна регулярно (раз в полгода) проверяться у гинеколога и самостоятельно контролировать нахождение контрацептива (ощущение «усиков» пальцами у наружного зева). Если «усики» не прощупываются или ощущается нижний конец устройства (неполная самопроизвольная экспульсия) – следует срочно обратиться к специалисту. Также поводами для обращения к врачу служат:
- задержка месячных (возможна беременность);
- кровотечение или межменструальные выделения с кровью;
- боли внизу живота (интенсивные при менструации и дискомфорт вне месячных);
- повышение температуры, признаки интоксикации;
- появление патологических влагалищных выделений (с запахом, зеленоватого или желтоватого цвета, пенистые, обильные);
- боли во время коитуса;
- увеличение менструальной кровопотери (удлинение месячных, увеличение объема теряемой крови).
Противопоказания и осложнения
Введение внутриматочного контрацептива имеет ряд противопоказаний.
К абсолютным относятся:
- беременность или подозрение на нее;
- рак гениталий, подозрение на него или наследственная предрасположенность;
- острые и обострение хронических воспалительных заболеваний гениталий;
- беспорядочная половая жизнь (высокая вероятность заражения половыми инфекциями);
- кровотечения из половых путей неизвестной этиологии;
К относительным относятся:
- воспалительные процессы в прошлом матки/придатков;
- хронические воспалительные болезни матки/придатков;
- болезненные месячные;
- обильные, длительные месячные или межменструальные кровотечения;
- гиперпластические процессы эндометрия;
- эндометриоз;
- недоразвитие матки и пороки развития (перегородка в матке, двурогая или седловидная матка);
- эктопическая беременность в прошлом;
- деформация шейки, анатомическая истмико-цервикальная недостаточность;
- анемия и другие болезни крови;
- отсутствие родов;
- прием иммунодепрессантов;
- хронические воспалительные общие заболевания, включая туберкулез;
- сердечно-сосудистые болезни;
- стеноз шеечного канала;
- подслизистая миома;
- непереносимость металлов или гормонов;
- самопроизвольная экспульсия ВМС в прошлом.
Побочные эффекты и осложнения
К возможным осложнениям и побочным реакциям во время или после введения внутриматочной спирали относят:
- травмирование шейки, кровотечение и перфорация матки при введении контрацептива;
- интенсивные боли в период месячных, при полой близости, в межменструальный период;
- самопроизвольная экспульсия контрацептива;
- нарушение цикла (удлинение менструаций, обильные месячные, межменструальные кровотечения);
- беременность, в том числе и эктопическая;
- хронические эндометриты и аднекситы после удаления спирали, бесплодие;
- анемия (при гиперполименорее);
Плюсы и минусы
Использование внутриматочной контрацепции имеет свои преимущества и недостатки, как и любой другой способ предохранения от нежеланной беременности.
Достоинства ВМС
- приемлемая цена;
- продолжительность использования;
- экономия финансов (нет необходимости постоянно покупать противозачаточные таблетки и презервативы);
- не требует строгой самодисциплины (постоянный прием таблеток);
- быстрое восстановление репродуктивной функции после удаления;
- высокая эффективность (до 98 – 99%);
- возникновение контрацептивного эффекта сразу после введения;
- возможность экстренной контрацепции после незащищенного коитуса;
- лечебный эффект (при миоме, обильных месячных, внутриматочных спайках – синехиях);
- раскрепощенность во время интимной близости (отсутствие страха забеременеть);
- подходит для контрацепции в послеродовом периоде;
- отсутствие побочных реакций и осложнений при учете противопоказаний и правильном подборе и введении контрацептива;
- совместимость с приемом лекарственных препаратов и алкоголем;
- противовоспалительный эффект за счет содержания меди, серебра, золота и прополиса.
Недостатки ВМС
- увеличение риска внематочной беременности (кроме ЛНГ-ВМС);
- риск самопроизвольного (и незаметного женщиной) выпадения контрацептива;
- увеличение риска заражения половыми инфекциями и возникновения аднексита/эндометрита при случайных половых связях;
- увеличение объема и длительности менструальной кровопотери и развитие анемии;
- риск повреждения матки или шейки при введении или удалении контрацептива;
- требует регулярной проверки наличия спирали;
- наступление маточной беременности и, как правило, необходимость ее прерывания;
- основной эффект ВМС – абортивный, что не приемлемо для верующих женщин;
- введение и подбор спирали производится специалистом.
Введение ВМС после…
Оптимальные сроки для введения внутриматочного контрацептива:
- через 6 недель после самостоятельных родов (заживление раневой площадки в матке после отделения последа и формирование цервикального канала);
- через полгода после оперативных родов (окончательное заживление рубца на матке и его состоятельность);
- после 35 лет при отсутствии противопоказаний или при наличии гиперпластических процессов эндометрия (ЛНГ-ВМС);
- после аборта либо сразу, либо во время первых месячных;
- после незащищенного коитуса в течение 5 – 7 дней.
Вопрос – ответ
Вопрос:
Хочу попробовать установить ВМС. Какая самая лучшая спираль?
На такой вопрос не даст однозначного ответа ни один гинеколог. Врач, наблюдающий вас, может лишь порекомендовать ту или иную форму устройства с определенным составом. Выбор зависит от перенесенных воспалительных заболеваний органов малого таза, гормональных нарушений (были ли дисфункциональные кровотечения, сбои в цикле или гиперпластические процессы), количества родов и их разрешения (самостоятельные или оперативные), конституциональных особенностей (телосложение, загиб матки) и прочих факторов. И даже после тщательного изучения анамнеза и осмотра нельзя с уверенностью сказать, что подойдет именно эта спираль. При выборе устройства ориентироваться следует не на цену (чем дороже, тем лучше) и не на советы подруг (у меня такой формы и фирмы, никаких проблем), а на рекомендации врача. Выбор и установка ВМС сравнима лишь с выбором обуви. Пока не померяешь – не узнаешь, подходят туфли или нет, неважно, что размер совпадает (важны форма колодки, ширина стопы, подъем и многое другое). То же самое можно сказать и о спиралях. Даже после удачного введения и благополучного ношения в течение месяца во время месячных могут возникнуть настолько сильные боли, что пациентка бежит к врачу с просьбой удалить устройство.
Вопрос:
При самостоятельной проверке наличия спирали я не нащупала «усики». Что делать?
Необходимо показаться гинекологу. Не исключено, что спираль выпала, а вы не заметили, так что возможна беременность. Но возможно, что «усики» просто «спрятались» в цервикальный канал, и гинеколог с помощью пинцета легким потягиванием их извлечет.
Вопрос:
Можно ли забеременеть на фоне спирали?
Да, 100% контрацептивного эффекта данный метод не оказывает. Беременность возможна у 1 – 2% женщин. Особенно высок ее риск при неполной самопроизвольной экспульсии, когда из наружного зева выступают не только «усики», но и стержень спирали.
Вопрос:
Когда и как удаляют спираль?
Если ношение контрацептива не доставляет дискомфорта и не вызывает побочных эффектов, то удаляют ее либо по истечении срока действия, либо по желанию женщины, в любой день цикла (желательно в период месячных – менее болезненно). Удаление производит гинеколог, захватив «усики» пинцетом или корнцангом и потягивая их на себя. Возможна ситуация, когда нити спирали не видны в наружном зеве или оторвались при захвате корнцангом. Тогда ВМС удаляют специальным крючком, вводя его в полость матки и цепляя контрацептив за «плечики». Иногда ситуация требует кратковременной госпитализации для удаления устройства крючком и последующего выскабливания полости матки (значительное превышение сроков ношения ВМС, несостоятельность попытки извлечения спирали амбулаторно, маточное кровотечение или чрезмерное разрастание эндометрия, подтвержденная УЗИ).
Вопрос:
Как быстро восстанавливается способность забеременеть после удаления устройства?
Сроки восстановления фертильности индивидуальны. Но возникновение желанной беременности отмечается у 96% женщин на протяжении года.
Вопрос:
Сколько приживается спираль?
Если спираль подобрана правильно, с учетом размера и длины матки, противопоказаний и анатомических особенностей, то «приживается» она примерно 1 – 3 месяца.
Вопрос:
Муж жалуется на ощущение нитей спирали во время полового акта. Это нормально и что делать?
Если мужу не нравятся подобные ощущения, возможно вам оставили слишком длинные «усики» после введения контрацептива. Можете обратиться к гинекологу с просьбой их несколько укоротить (но высока вероятность их последующего исчезновения в шеечном канале, что затруднит самоконтроль на наличие спирали).
Вопрос:
Когда можно поставить новую спираль после удаления старой?
Если ВМС не вызывала побочные реакции, установку новой можно произвести через месяц, но лучше через 3, чтобы убедиться в нормальности менструального цикла и дополнительно обследоваться.