Возрастные особенности костей таза. Возрастные особенности таза
Читайте также
Выявляются достаточно редко и относятся к категории тяжелых травм. Чаще такие повреждения развиваются в результате серьезных происшествий (падений с высоты, транспортных катастроф, обвалов и пр.), поэтому наряду с переломами таза могут наблюдаться повреждения других костей и травмы внутренних органов, что усугубляет тяжесть состояния больного. Симптоматика различается в зависимости от вида травмы. При краевых переломах преобладают местные признаки: боль и гематома в проекции перелома. Повреждения тазового кольца сопровождаются резкой болезненностью, вынужденным положением тела и резким снижением двигательной активности. Возможна деформация таза, в тяжелых случаях развивается шок. Диагноз выставляют на основании симптомов и результатов рентгенографии. Лечение консервативное, осуществляется стационарно.

Общие сведения
Переломы костей таза у детей относятся к числу достаточно редких травм и составляют 1,4-4,3% от общего числа повреждений скелета. Высокая эластичность костей и наличие множества хрящевых прослоек между ядрами окостенения обеспечивает смягчение прямых ударов и уменьшает вероятность возникновения переломов таза даже при значительном травмирующем воздействии. У детей до 8 лет такие травмы наблюдаются редко, максимальное количество случаев приходится на возраст 8-12 лет.
Переломы костей таза у детей нередко сопровождаются повреждением мочевыводящей системы и органов брюшной полости. Возможно также сочетание с повреждением грудной клетки , ЧМТ , а также переломами других костей.

Классификация переломов таза у детей
Краевые переломы костей таза
Такие переломы – наиболее легкие, сочетание с повреждениями других органов наблюдается редко. Иногда подобные травмы являются следствием прямого удара. Однако чаще наблюдается отрыв части кости при форсированной физической нагрузке (например, при занятиях спортом: попытки сесть на шпагат, прыжков в длину и т.д.). Краевые переломы характерны для подростков и возникают, поскольку костная система иногда «не успевает взрослеть» за быстро развивающимися мышцами.
По клиническим проявлениям краевые переломы могут напоминать ушиб. Общее состояние практически не страдает, ребенка беспокоит локальная боль. Спустя несколько часов в области повреждения образуется заметная гематома . При переломе передневерхней ости подвздошной кости отмечается усиление боли при попытках сделать шаг, сгибании и отведении бедра; в ряде случаев выявляется уменьшение относительной длины конечности. При переломе передненижней ости подвздошной кости отмечается усиление боли при разгибании голени. Об отрыве седалищного бугра свидетельствует усиление болевого синдрома при сгибании коленного сустава.
Рентгенография таза помогает уточнить диагноз, однако в ряде случаев снимков не достаточно для достоверного подтверждения перелома таза, поскольку линию перелома бывает трудно отличить от зоны роста. При возникновении затруднений пациента направляют на МРТ или КТ костей таза . Консультации других специалистов, как правило, не нужны.
Лечение обычно консервативное. Пациентов с переломами остей подвздошных костей укладывают на щит, ногу с больной стороны фиксируют на шине в положении отведения. Срок фиксации – 16-18 дней. Больным с отрывами седалищного бугра накладывают гипс от поясницы до стопы на 3 недели. При значительном смещении седалищного бугра требуется операция – открытая репозиция и подшивание отломка.
Переломы тазового кольца без нарушения его непрерывности
Такие переломы наблюдаются при повреждении седалищной и лобковой костей и обычно не сопровождаются значительным смещением. При отсутствии других травм шок , как правило, не развивается, состояние ребенка остается удовлетворительным. Возникает резкая боль. Пациент лежит в вынужденной позе: с полусогнутыми и разведенными ногами. При повреждении лонной кости выявляется симптом «прилипшей пятки» - ребенок не может самостоятельно приподнять ногу над кроватью и подтянуть ее к животу.
Рентгенография помогает подтвердить диагноз. МРТ и КТ обычно не требуются. Если на рентгеновских снимках обнаруживается перелом седалищной кости со значительным смещением, необходима консультация проктолога , чтобы исключить разрыв прямой кишки. Вначале выполняется внутритазовая блокада . Потом ребенка укладывают на щит с валиком под коленями. Ноги должны быть несколько согнуты и разведены. Лечение в стационаре продолжается 18-25 дней.
Переломы тазового кольца с нарушением его непрерывности
Такие повреждения – наиболее тяжелые, они часто сочетаются с другими травмами, повреждениями внутренних органов, а также могут сопровождаться шоком. Причиной обычно становится ДТП или падение с высоты. Возможны множественные и диагональные переломы, переломы Мальгеня, разрывы лоно-седалищного синхондроза и лонного сочленения.
Состояние пациента обычно тяжелое. Характерны сильные боли в проекции тазовых костей. Возможны боли в животе. Положение ребенка вынужденное. Даже при незначительном изменении позы возникает резкая болезненность. При разрыве лонного сочленения ноги согнуты и приведены к туловищу. При переломах Мальгеня и повреждении передних отделов пациент принимает позу лягушки – с разведенными и согнутыми ногами. При выраженном смещении выявляется деформация таза (сужение, смещение пострадавшей половины кверху или ее разворот кнаружи).
Шок при таких травмах развивается по двум причинам: вследствие массивного кровотечения из губчатого вещества тазовых костей и из-за повреждения нервов крестцового сплетения. В отдельных случаях кровотечение может быть настолько интенсивным, что симулирует внутриполостное (вследствие разрыва внутренних органов). Симптоматика зависит от стадии и тяжести шока. Возбуждение сменяется затемнением сознания. Кожа влажная, бледная. Отмечается снижение давления, нарастающая тахикардия и уменьшение количества мочи. Возможны нарушения дыхания.
Обследование больных с такими переломами таза проводят максимально бережно. Пальпацию осуществляют осторожно, без проверки симптомов Маррея и Вернейля (давления на крылья подвздошных костей). При пальпации выявляется отек и боль. После осмотра выполняют рентгенографию. Перекладывать больного на специальный стол не рекомендуется, поэтому исследование выполняют прямо на каталке. Данные рентгенографии обычно достаточно информативны, МРТ и КТ таза не требуются. При подозрении на сочетанную травму назначают консультации хирурга , уролога , проктолога и других специалистов.
Лечение консервативное. При выявлении признаков шока проводится противошоковая терапия. Для уменьшения болевого синдрома выполняется внутритазовая блокада. Осуществляется инфузионная терапия. После нормализации жизненных показателей пациента укладывают на щит, подкладывая валик под колени. При смещении дополнительно осуществляется лейкопластырное либо скелетное вытяжение . Для детей 8-10 лет срок фиксации – 3 недели, для детей старшего возраста – 4-5 недель.
Восстановление нормального количества эритроцитов после кровопотери занимает 1-1,5 мес. Во время нахождения ребенка в травматологическом отделении для ускорения этого процесса проводят переливания крови. На время восстановительного периода пациенту назначают витаминотерапию и препараты железа.
Переломы вертлужной впадины
Такие повреждения обычно сочетаются с переломами других костей таза. Возникает боль в тазобедренном суставе, нога приведена и развернута кнаружи, удержание конечности на весу невозможно, движения резко ограничены. Диагноз подтверждают, проводя рентгенографию тазобедренного сустава . Лечение осуществляют консервативно, в стационаре. Накладывают скелетное вытяжение на 4-5 недель. После показана ходьба на костылях в течение 3-6 месяцев. Детей с такими травмами берут на диспансерное наблюдение в связи с повышенной вероятностью развития артроза тазобедренного сустава.
Программа лечения любых переломов костей таза у детей обязательно включает в себя специально разработанные комплексы лечебной физкультуры.
Таз – это часть скелета, где соединяются нижние конечности и туловище. Кости таза образуют тазовый пояс. В нем выделяют два отдела: большой (верхняя часть) и малый таз (нижняя часть). Тазовая кость (os coxae) выполняет почти все функции скелета, и, прежде всего, опорную, именно это объясняет её нетипичное строение. Это самая крупная кость в организме человека.
Строение таза у мужчин и женщин различное. Это связано с деторождением
Строение тазового пояса обусловлено его важными функциями. Таз человека состоит из двух безымянных тазовых костей, крестца и копчика. С помощью суставов все эти кости соединены в кольцо, которое образует полость таза.
Тазовая кость у детей до 16 лет состоит из трех отдельных костей: седалищной, лобковой, подвздошной, которые соединены между собой хрящом. С возрастом они срастаются и функционируют как единая тазовая кость.
В тазовой области находится соединение нижних конечностей с туловищем: бедренная кость сочленяется с вертлужной впадиной тазовой кости, образуя тазобедренный сустав. Строение этой области имеет половые различия, это связано с детородной функцией женщины. У женщин таз более низкий и широкий как в поперечине, так и в продольном направлении. Крылья подвздошной кости и седалищные бугры у женщины сильнее развернуты в стороны. К тазовым костям прикреплены многие важные и массивные мышцы организма. Форму костей, из которых состоит таз, и их расположение можно увидеть на фото ниже.
Функции

Главная функция костей таза — опорная, именно поэтому они должны быть максимально прочными, способными выдерживать высокую нагрузку.
Скелет нижней конечности человека разделяют на пояс, который состоит из двух тазовых костей, и свободную часть. Подобное разделение появилось в связи с опорной функцией этой части скелета как основной, так как данные кости - массивные, с крепкими суставами. Пояс представлен тазовой костью, свободная часть состоит из следующих костей: бедренной, наколенника, голени и стопы. Анатомия тазового пояса предполагает следующие основные функции этой части скелета:
- Опоры и движения: вся тяжесть верхней половины туловища приходится на таз.
- Защиты: тазовая кость оберегает внутренние органы человека, расположенные в полости таза.
Опора и движение
Анатомия человека предусмотрела создание высокой прочности опорного элемента, это привело к слиянию отдельных костей таза в крепкую и массивную кость. В центре, на ее наружной поверхности, располагается углубление - вертлужная впадина, необходимая для сочленения с головкой бедра (см.фото). Это основная точка, на которую приходится передача давления массы и движения верхнего отдела человека. Именно поэтому прочность и площадь её должны быть достаточными: она обширна по диаметру, глубока, с отвесным краем. В этой точке и срастаются в подростковом возрасте три тазовые кости — седалищная, подвзошная и лобковая.

Тазовая кость у взрослого человека состоит из трех сросшихся костей - подвздошной, седалищной, лобковой или лонной.
Также таз напрямую участвует в передвижении тела в пространстве. Именно его уникальное строение обусловливает прямохождение человека, он держит ось равновесия и обеспечивает правильное распределение высокой нагрузки. Подобного строения нет ни у кого из животных. Тазобедренный сустав дает людям возможность ходить, при его нарушениях и заболеваниях эта функция сразу же страдает. Также эта часть скелета служит опорой для позвоночника.
Защита
Значение тазового пояса с точки зрения защиты сложно переоценить. Анатомия человека такова, что в полости таза находится ряд жизненно важных органов, надежно защищенных прочными костями: это мочевой пузырь, практически все репродуктивные органы и ряд органов нижнего отдела брюшной полости, относящихся к пищеварительной системе организма. Особое значение защитная функция имеет для женщины: тазовое дно участвует в процессе вынашивания плода при беременности. Соединение с крестцом происходит с помощью суставных поверхностей, располагающихся на подвздошных костях и на самой крестцовой кости. И хотя подобный тип соединения и относят к суставам, но движения в нем весьма ограничены, так как эти две костные структуры надежно скреплены мощно развитым связочным аппаратом. Такое строение помогает женщинам при беременности поддерживать матку в определенном положении.
Переломы костей таза у детей составляют около 4 % по отношению ко всем переломам костей и встречаются в основном в возрасте от 6 до 12 лет. Причиной являются тяжелые травмы, чаще всего связанные с автодорожными происшествиями и падением с большой высоты. Наблюдаются и отрывные переломы в результате мышечного напряжения, например отрыв наружной передней верхней ости подвздошной кости при напряжении портняжной мышцы во время игры в футбол или гимнастических упражнений.
Для того, чтобы понять патогенез переломов тазовых костей у детей, следует учесть ряд особенностей детского таза. К ним относятся: слабость связочного аппарата в лонном и крестцово-подвздошном сочленениях; наличие хрящевых прослоек, отделяющих все три тазовые кости (лонные, седалищные и подвздошные) друг от друга и хрящевые прослойки вдоль гребня и всех четырех осей подвздошных костей. Тазовое кольцо благодаря гибкости детских костей более эластично, имеет однако различную толщину. Переломы костей таза могут возникнуть в результате прямого воздействия травмы в месте приложения силы (прямой перелом) или на расстоянии от места прямого воздействия (непрямой перелом). В связи с этим по тазовому кольцу наблюдаются изолированные, двойные и множественные переломы костей. Плоскость перелома преимущественно проходит в вертикальном направлении: часто наблюдается расхождение костей в местах, где располагаются хрящевые прослойки, что является особенностью переломов костей таза в детском возрасте.
Различают следующие переломы костей таза:
1) изолированные переломы отдельных костей без нарушения целости тазового кольца, обусловленные прямым воздействием травмы; к ним относятся переломы крыла подвздошной кости, седалищной или лобковой костей;
2) переломы с нарушением целости тазового кольца, которые разделяют на:
а) переломы переднего отдела тазового кольца с повреждением седалищной и лобковой костей с одной или обеих сторон, разрыв лонного сочленения или сочетание этих травм,
б) переломы заднего отдела тазового кольца, к которым относятся переломы крестца, подвздошной кости и разрывы крестцово-подвздошного сочленения,
в) двойные вертикальные переломы типа Мальгеня;
3) переломы вертлужной впадины;
4) переломовывихи, при которых переломы костей сочетаются с вывихом лонного или крестцово-подвздошного сочленения.
Переломы костей таза могут быть закрытыми и открытыми , нередко сопровождаются повреждением других костей, разрывом почки, мочевого пузыря, уретры, диафрагмы и кишок.
Во всех случаях необходимо тщательно обследовать ребенка, чтобы не пропустить сопутствующее повреждение.
Закрытые переломы костей таза без нарушения целости тазового кольца и повреждения внутренних органов относятся к более легким повреждениям таза, возникающим в месте приложения силы (например, переломы седалищных и лонных костей при падении на ягодицы). Переломы передней верхней ости подвздошной кости могут быть также отрывными и в результате сокращения портняжной мышцы смещаться на значительное расстояние.
Клиническая картина. Общее состояние при этом виде перелома остается удовлетворительным. Отмечается болезненность в месте перелома при пальпации и перкуссии, передвижение причиняет боль, положительный «симптом прилипшей пятки». При отрывных переломах передней верхней ости подвздошной кости болезненно отведение бедра, в то время как при переломах седалищной и лонной костей болезненно приведение. В области перелома определяется травматическая припухлость и иногда гематома. Диагноз уточняют после рентгенологического исследования.
Лечение проводится в условиях стационара.
Закрытые переломы костей таза с нарушением целости тазового кольца без повреждения внутренних органов относятся к тяжелым повреждениям, вызванным уличной транспортной травмой или падением с высоты. Они могут быть одиночными или множественными. При одиночных переломах чаще всего нарушается целость переднего полукольца в области лонных или седалищных костей. При множественных переломах может произойти перелом переднего кольца с обеих сторон с образованием костных фрагментов, напоминающих по форме бабочку или створку.
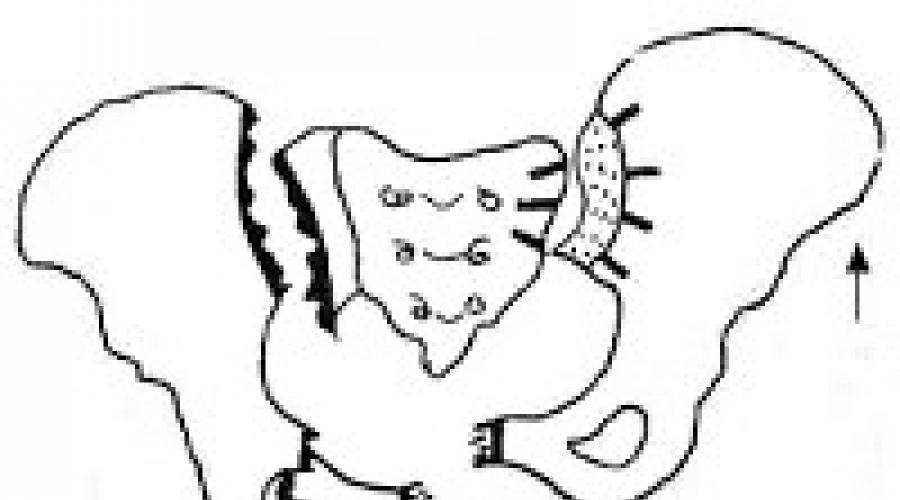
Одновременный перелом переднего и заднего полукольца, описанный впервые Мальгенем, относится к тяжелым повреждениям костей таза, когда происходит типичное смещение отломков - медиальный фрагмент лобковой кости смещается книзу, латеральный - кверху и кнаружи.
Клиническая картина. Общее состояние обычно тяжелое, явления шока более или менее выражены. При осмотре отмечается асимметрия передне-верхних остей подвздошных костей. В области лонного сочленения иногда определяется крепитация отломков. При пальпации резко болезненна область повреждения кости. Больной не может поднять вытянутую ногу - положительный симптом «прилипшей пятки». На локализацию перелома указывает также наличие припухлости, гематома и ссадины. Для некоторых форм перелома костей таза характерно вынужденное положение больного. При разрыве лонного сочленения отмечается положение на спине с согнутыми в коленных суставах и приведенными конечностями. При переломе переднего тазового кольца характерно положение с согнутыми в коленных суставах и отведенными ногами («положение лягушки» по Волковичу). Диагноз уточняют при рентгенологическом исследовании костей таза и области тазобедренных суставов.
Закрытые переломы костей таза с нарушением целости тазового кольца обычно протекают с явлениями травматического шока.
Лечение. Обычно больные с подобной травмой попадают в стационар, минуя поликлинику, но если ребенок с травмой костей таза будет доставлен на травматологический пункт или в хирургический кабинет, то следует провести ряд мероприятий, прежде чем отправить ребенка в стационар: измерить артериальное давление, определить гемоглобин и гематокрит, сделать рентгенографию костей таза и начать противошоковые мероприятия. Для уменьшения болей ребенка укладывают по Волковичу в «положение лягушки» (ноги согнуты в тазобедренных и коленных суставах и разведены, под коленные суставы подкладывают валик). Вводят сердечные препараты. Местно применяют холод (пузырь со льдом). В условиях перевязочной может быть выполнена внутритазовая анестезия по Школьникову-Селиванову. Обезболивание по указанной методике является высокоэффективным противошоковым и анестезирующим мероприятием.
Техника внутритазовой анестезии по Школьникову-Селиванову. Положение больного - на спине. Тонкой иглой производят обезболивание кожи на 1-2 см кнутри от передневерхней ости подвздошной кости. Далее длинную иглу, насаженную на шприц с 0,25 % раствором новокаина, продвигают на глубину 10 - 12 см так, чтобы острие ее скользило по внутренней стенке подвздошной кости. При продвижении иглы вводят раствор новокаина. Ребенку с переломом костей таза вводят от 60 до 150 мл 0,25% раствора новокаина в зависимости от возраста. При сопутствующих переломах длинных трубчатых костей конечностей показаны анестезия области повреждения 2% раствором новокаина из расчета 1 мл на 1 год жизни больного и иммобилизация в транспортной шине. При переломах костей таза без повреждения внутренних органов можно применить наркотики в возрастной дозировке.
Транспортировка осторожная, на жестких носилках.
Переломы костей таза с повреждением внутренних органов. Переломы костей таза нередко осложняются повреждением уретры или мочевого пузыря. Чаще всего они наблюдаются при переломах, располагающихся ближе к симфизу лонных костей и при переломах типа Мальгеня. Нередко отмечаются задержка мочеиспускания и гематурия при переломах костей таза без нарушения целости мочевого пузыря и уретры. Она может быть рефлекторной и обусловлена спазмом сфинктера мочевого пузыря или гематомой промежности. Последняя вызвана мелкими повреждениями слизистой оболочки мочевого пузыря, сопутствующим медиальным переломом костей таза. Во всех случаях показана экстренная госпитализация.
Разрыв мочевого пузыря возникает обычно вследствие гидростатического давления на стенку, которая повреждается у верхушки в месте перехода пристеночной брюшины на дно пузыря. Реже стенка мочевого пузыря повреждается острым краем костного фрагмента. Разрыв мочевого пузыря может быть внебрюшинным и внутрибрюшинным.
При внебрюшинном разрыве мочевого пузыря моча изливается в околопузырную клетчатку, образуя мочевые затеки в полости таза, в забрюшин-ном пространстве. Состояние больного тяжелое. Диагноз внебрюшинного разрыва мочевого пузыря иногда затруднен из-за отсутствия симптомов раздражения брюшины. Отмечаются боль внизу живота, дизурические явления. Мочевой пузырь пустой, не определяется ни пальпаторно, ни при перкуссии. Однако имеются непрерывные позывы на мочеиспускание без выделения мочи или выделения весьма незначительного количества кровянистой мочи. В более поздние сроки появляется тестоватая болезненная припухлость в паховых областях.
Внутрибрюшинный разрыв мочевого пузыря характеризуется излиянием в брюшную полость мочи, что обусловливает клиническую картину перитонита. Мышцы передней брюшной стенки напряжены, симптом Щеткина-Блюмберга положительный, живот болезненный. Язык сухой, обложен. Повторная рвота. Наряду с этими симптомами отмечаются дизурические явления, сходные с внебрюшинным повреждением мочевого пузыря.
Повреждения мочеиспускательного канала наблюдаются в основном у мальчиков при переломах тазового полукольца и переломах типа Мальгеня. Из наружного отверстия уретры выделяется кровь (обычно каплями); иногда наружное отверстие уретры покрыто кровянистой коркой. Имеется полная задержка мочеиспускания при переполненном мочевом пузыре, который пальпируется иногда в виде шаровидного образования над лобком и определяется перкуторно. В промежности отмечаются нарастающие отек и гематома.
Обследовать больного и транспортировать его нужно осторожно, так как сдавление костей таза с боков может вызвать смещение костных фрагментов и неполный разрыв уретры превратить в полный.
Катетеризация противопоказана! Она опасна дополнительными повреждениями в местах надрывов и разрывов, травматична, болезненна и малоинформативна. Лучшим диагностическим методом является уретроцистография, которая при разрыве мочеиспускательного канала или мочевого пузыря дает четкую рентгенологическую картину уровня повреждения на основании затека контрастного вещества в парауретральную или паравезикальную клетчатку.
Одним из тяжелых сопутствующих повреждений при переломе костей таза является травматический разрыв диафрагмы (чаще слева) со смещением части органов брюшной полости в грудную. Диагноз ставится на основании клинических и рентгенологических данных. Плевральная пункция противопоказана, так как возникает угроза ранения стенки кишки, желудка или паренхиматозного органа. В связи с этим при переломах костей таза рентгеноскопия органов грудной клетки с изучением контуров диафрагмы обязательна. После проведения противошоковых мероприятий показана экстренная госпитализация.
Руководство по детской поликлинической хирургии.-Л.:Медицина. -1986г.
Половые отличия в костном тазу намечаются уже у новорожденного ребенка, сформировавшийся таз которого содержит обильное количество хряща между центрами окостенения и в окружности их. Таз новорожденной девочки ниже и шире таза новорожденного мальчика, что выражается относительно большим размером поперечника тазового входа. Лонная дуга у новорожденной девочки тоже несколько шире, чем у мальчика.
В общем исследование тазов у новорожденных детей показало совершенно различные соотношения в величине и форме таза у различных полов. Помимо степени окостенения таз новорожденного во многом отличается от таза взрослого. Крестец с его относительно узкими крыльями имеет здесь почти прямую поверхность сверху донизу, и место сочленения его с последним поясничным позвонком, расположенное высоко над входом в таз, лишь немного выдается ввиде мыса (промонтория). Передняя поверхность крестца как в горизонтальном, так и в вертикальном направлениях лишена вогнутости. Копчик изогнут немного вперед. Кривизна позвоночного столба в поясничной и грудной областях сообразно с отсутствием кривизны крестца незначительна. Расположенные почти вертикально подвздошные кости круто поднимаются кверху и имеют лишь слегка вогнутую внутреннюю поверхность.
На форму детского таза наряду с эмбриональными моментами и энергией роста влияют прежде всего давление, производимое со стороны позвоночного столба при сидении, стоянии и ходьбе, противодавление со стороны нижних конечностей, связанных с тазовым кольцом в тазобедренных суставах, а также давление, оказываемое со стороны подвздошных костей на лонное сочленение.
Физиологический кифоз грудной части позвоночника имеет своим последствием компенсаторное искривление поясничной части его (поясничный лордоз) и кроме того обусловливает поворот крестца вокруг его горизонтальной оси, причем мыс под давлением со стороны туловища подается вниз и вперед. Верхушка же крестца, удерживаемого в своих нижних частях прочными тяжами остисто-крестцовых и бугрово-крестцовых связок, не может податься назад, почему весь крестец должен бывает изогнуться вокруг своей горизонтальной оси и становится благодаря этому вогнутым спереди. Крестцовые позвонки при этом сильнее всего бывают сжаты сзади и являются здесь более низкими, чем спереди.
Если отягощение со стороны позвоночного столба отсутствует, например при длительном лежании на спине, то таз приобретает особенности, характерные для таза новорожденного. Под влиянием подобных факторов физиологические искривления позвоночного столба и крестца могут изгладиться, равно как и повышенное натяжение таза в поперечном направлении (лежачий таз). Если, далее, противодавление со стороны бедер отсутствует при существующем давлении со стороны позвоночного столба, то возможность для таза расширяться в поперечном направлении становится несоразмерно большой. При отсутствии прочного соединения между тазовыми костями в симфизе (расщепленный таз) тазовое кольцо должно широко зиять спереди.
Так как задние концы подвздошных костей соединены с крестцом прочными связками и при сильном смещении мыса вперед должны следовать за движениями крестца, то благодаря этому бедренные кости приобретают наклонность расходиться одна от другой и как бы разрывать тазовое кольцо в симфизе. Поскольку симфиз противостоит возможности этого разрыва, он также оттягивается назад. Таким образом растяжение таза в поперечном направлении все увеличивается, в то время как передне-задний размер тазового кольца соответственно уменьшается. В итоге тазовый вход приобретает типичную поперечно-овальную форму с выдающимся сзади мысом.
Итак, характерные изменения таза новорожденного заключаются во вращении и сгибании крестца, увеличении поперечного и уменьшении прямого размеров таза.
Если давление, оказываемое туловищем, очень значительно, а таз вследствие эластичности и мягкости его стенок слишком податлив, то при чрезмерном поперечном напряжении образуется таз, суженный, так называемый плоский таз. Аналогично возникновению такого таза можно себе вообще легко представить возникновение всяких узких тазов, а также проследить весь процесс превращения таза плода и ребенка в половозрелый таз.
Если вы только планируете ребенка, то современная медицина на самых ранних этапах позволяет провести ПГД - преимплантационную генетическую диагностику. Диагностика эта позволит определить многие отклонения на генном уровне в самом начальном периоде развития эмбриона.
У ребенка после рождения продолжаются рост и дифференциация костной , формирование скелета. В организме функции костной ткани многообразны: во-первых, это опора и защита внутренних органов, костного мозга; во-вторых, кости, по сути, являются резервуаром неорганических (кальция, фосфора, магния) и некоторых органических веществ; в третьих, костная ткань в экстремальных условиях является защитой от ацидоза, после исчерпывания функций почек и легких; в четвертых, она является «ловушкой для чужеродных веществ» (тяжелые, радиоактивные и т. д.).
Архитектонику костной ткани можно разделить на два типа: трабекулярную и губчатую. Трабекулярная кость по своей структуре напоминает решетчатое строение, окружающее сосуды. Остеофиты в ней разбросаны по всей структуре. У плода и эмбриона практически все кости скелета имеют трабекулярное строение. После рождения такая структура сохраняется в позвонках, плоских костях, а также в трубчатых костях, являясь временной структурой при образовании пластинчатой кости.
Плотная кость - это окончательная структура, свойственная скелету взрослого человека. Она состоит из системы гаверсовых каналов и построена из твердого кальцифицированного матрикса. Остеофиты в ней расположены упорядоченно и ориентированы вдоль сосудистых каналов. Развитие плотной кости постепенное, по мере увеличения двигательной нагрузки.
Основными клеточными элементами костной ткани являются остеоцит, остеобласт и остеокласт. Остеогенез у человека уникален и отличается от всех представителей животного мира. Окончательная структура кости формируется после рождения, что связано с началом устойчивой ходьбы.
К моменту рождения у ребенка диафизы и эпифизы трубчатых костей уже представлены костной тканью. Из хрящевой ткани состоят все губчатые кости (кисти, стопы, череп). К рождению в этих костях образуются ядра окостенения, дающие рост плотной кости. По точкам окостенения можно судить о биологическом возрасте ребенка. Рост трубчатых костей происходит за счет ростовой хрящевой ткани. Удлинение костей происходит за счет роста хрящевой ткани в длину. Рост кости в ширину происходит за счет надкостницы. При этом со стороны костномозгового канала кортикальный слой надкостницы подвержен постоянной резорбции, вследствие чего при росте кости в поперечнике увеличивается объем костномозгового канала.
После рождения кость в своем развитии многократно перестраивается - от грубоволокнистого строения до структурной кости.
С возрастом происходит процесс остеогенеза - перемоделирования костной ткани. Плотность костей нарастает постепенно. Содержание основного минерального компонента костной ткани - гидрооксиапатита - у детей с возрастом увеличивается.
В целом в процессе костного образования выделяют три стадии:
1) образование белковой основы костной ткани; в основном оно протекает внутриутробно;
2) формирование центров кристаллизации (гидрооксиапатита) с последующей минерализацией (остеосинтез); оно свойственно послеродовому периоду;
3) остеогенез, когда происходит процесс перемоделирования и самообновления кости.
На всех стадиях остеогенеза необходимы витамин D и нормальное присутствие в пище ионов Са, Мg, Р. Непременным условием правильного формирования костной системы является пребывание на воздухе, внешняя инсоляция.
При недостатке любого из этих компонентов у ребенка развивается рахит, характеризующийся изменениями костной и мышечной системы, нарушениями со стороны центральной нервной системы.
У детей, в отличие от взрослых, чем меньше возраст, тем обильнее кровоснабжаются кости. Особенно развито кровоснабжение метафизов и эпифизов. К 2 годам формируется единая система внутрикостного кровообращения, хорошо развиты сеть эпиметафизарных сосудов, ростовой хрящ. После 2 лет число сосудов костей значительно уменьшается и снова увеличивается к пубертатному периоду.
Надкостница у детей толще, чем у взрослых. За счет нее происходит рост кости в толщину. Костномозговые полости формируются с возрастом. К 12 годам кость ребенка уже напоминает кость изрослого человека.
В развитии костей у детей можно выделить периоды, когда кости особенно чувствительны к вредным факторам.
1. Грудной период, ранний или преддошкольный период, первые 3 года жизни, когда происходят рост и кальцификация кости, насыщение и депонирование минеральных веществ (кальций, фосфор). Легко возникают различные остеопатии - рахит, рахитопо-добные состояния. Поэтому особое значение имеет рациональное вскармливание ребенка, соблюдение им режима дня.
2. Школьный и подростковый периоды, когда завершается дифференцировка и накопление массы кости. У детей наблюдаются пограничные остеохондропатии. Факторы риска нарушения костеобразования у детей - это нарушения питания, неадекватные физические нагрузки.
Череп
Череп у новорожденного состоит из множества костей. Такие швы, как стреловидный, венечный, затылочный, открыты. Их закрытие начинается к 3-4-месячному возрасту. У доношенных детей к рождению боковые роднички закрыты. Задний, или малый, родничок, находящийся на уровне затылочных и теменных костей, бывает открыт у 25% новорожденных. Он закрывается к 4-8 неделям жизни ребенка. Большой родничок находится в месте соединения теменных и лобных костей, или венечного и стреловидного швов. Он всегда открыт, и его величина у новорожденного колеблется от 3х3 см до 1,5х2 см. В норме большой родничок закрывается к 10-18 месяцам.
Форма головы у детей может быть различной, но чаще она округлая, симметричная. Лицевой череп развивается с возрастом.
Позвоночник
Позвоночник человека - уникальное костное образование, способствующее его прямохождению, которое формируется параллельно росту ребенка. Постепенно, с возрастом позвоночник приобретает свои изгибы, принимающие на себя перемещение центра тяжести идущего или стоящего человека.
Первые изгибы позвоночника появляются с начала удержания головы и плечевого пояса, и к 2-4 месяцам формируется передний изгиб шейной части позвоночника. После развития умения прямостояния и ходьбы формируются изгиб кпереди в поясничной части позвоночника и почти одновременно грудной изгиб позвоночника. Неравномерность роста отдельных сегментов тела, позвоночника, головы и конечностей приводит к тому, что центр тяжести тела в процессе роста детей существенно перемещается. Так, если у новорожденного в вертикальном положении центр тяжести находится на уровне processus xyphoideus, то у ребенка более старшего возраста он перемещается вниз, но не достигает уровня пупка. В возрасте 5-6 лет центр тяжести уже ниже пупка, а к 13 годам - ниже уровня гребешков подвздошных костей.
У детей, в отличие от взрослых, фиксация позвоночника неустойчивая, несовершенная, и под влиянием внешних факторов (неправильная поза) могут возникать стойкие деформации костей позвоночника (сколиозы и патологические осанки).
Грудная клетка
Чем меньше ребенок, тем его грудная клетка относительно шире и короче, при этом ребра располагаются горизонтально. Грудная клетка ребенка более округлая, чем у взрослого человека. Поперечный ее размер у новорожденного больше среднепродольного на 25%, грудная клетка у них находится в состоянии как бы вдоха. В дальнейшем происходит рост грудной клетки в длину, при этом ребра опускаются, образуя с позвоночником тупой угол, интенсивно растет ее передний диаметр. В 3 года формируется эффективное реберное дыхание. К 12 годам грудная клетка переходит в состояние максимального вдоха, а к 15 годам завершается окончательное увеличение ее поперечного диаметра.
Кости таза у детей раннего возраста напоминают воронку. Формирование половых различий таза начинается в пубертатном возрасте.
Методы исследования костной системы и суставов
Данные по анамнезу заболевания костной системы обычно собирают со слов родителей, ближайших родственников или лиц, занимающихся воспитанием ребенка. Дети старшего возраста могут сами существенно дополнить историю заболевания. При расспросе обращают внимание на сроки появления тех или иных изменений. Во-первых, выявляют наличие болей (артралгий, миалгий, осалгий), во-вторых - изменения конфигурации костей и суставов, в третьих - состояние подвижности в суставах. При жалобах на боли отмечают их локализацию, симметричность, характер и интенсивность, продолжительность, периодичность. Затем расспрашивают о факторах, способствующих усилению или исчезновению болей (тепло, покой, лекарственные препараты). Следующий момент - установление нарушений подвижности (утренняя скованность, ограничение движений из-за боли и др.). После этого расспрашивают о связи начала и появления болей или изменений со стороны суставов, костей с каким-либо заболеванием (предшествующие инфекции, травмы).
Осмотр проводят сверху вниз (голова, туловище, конечности), при этом важно хорошее освещение. У детей раннего возраста обращают внимание на патологические изменения формы головы, которые особенно часто отмечаются при рахите. Кости черепа могут быть скошенными, асимметричными, увеличиваются лобные, теменные и затылочные бугры. Часто появляются уплотнение затылочной кости и ее сглаженность.
При врожденном сифилисе может развиваться патологическая ломкость костей черепа. У новорожденных детей деформация черепа, связанная с родовой травмой, проявляется черепицеобразным расположением костей (находят друг на друга), их вдавлением или выпячиванием, часто с последующими поднадкостничными кровоизлияниями (кефалогематомы). Могут наблюдаться и мозговые грыжи.
Голову измеряют с целью оценки физического развития или для выявления патологии (микро- и макроцефалии).
Микроцефалия развивается внутриутробно или при раннем закрытии швов (на фоне гипервитаминоза витамина D). Большая голова при макроцефалии как патологическое состояние чаще всего развивается при нарушении гемоликвородинамики - гидроцефалия. При этом роднички и даже швы всегда открыты.
При осмотре обращают внимание на возрастную пропорциональность развития лицевого и мозгового черепа.
Затем осматривают грудную клетку. Обращают внимание на ее форму, симметричность, равномерность участия в акте дыхания, различные деформации («куриная грудь», воронкообразная грудная клетка, перипневмоническая борозда Филатова-Гаррисона, сердечный горб и т. д.), свидетельствующие о врожденном или приобретенном дефекте.
Оценивают осанку ребенка в положении стоя: пятки вместе, руки по швам. При нарушениях осанки имеются боковые искривления позвоночника - сколиоз, отставание лопаток от грудной клетки, сутулость, патологический лордоз (усиление изгиба позвоночника вперед) и кифоз (усиление изгиба позвоночника назад). Особенно часто отмечаются искривления позвоночника вбок - сколиоз (это всегда патология). Подозрение на сколиоз должно быть обязательно подтверждено рентгенологически.
Необходимо исследовать болезненность позвонков при ощупывании и движении, особенно если ребенок жалуется на боли в позвоночнике.
Осмотр верхних конечностей производят с целью определения их длины и наличия деформации. Существуют нормативы развития конечностей у детей различного возраста. Длиннорукость чаще выявляют при заболеваниях соединительной ткани (болезнь Марфана). Укорочение конечностей связано с болезнью Дауна и хондродистрофией. Осматривают также и пальцы на предмет выявления симптома «барабанных палочек», остеопатий, артритов и других изменений.
При осмотре нижних конечностей у новорожденного обращают внимание на симметричность ягодичных складок, количество складок на внутренней поверхности бедер (при врожденном вывихе тазобедренного сустава складок больше), укорочение конечностей, Х- или О-образное искривление голеней (при рахите). Часто у детей старшего возраста диагностируют плоскостопие, являющееся патологическим состоянием. Для его определения проводят плантографию - изучают отпечаток стопы на листе бумаги.
Быстрому скрининговому осмотру костной системы и его протоколированию помогает следующая стандартная последовательность:
1. Осмотр в фас, руки вытянуты вдоль туловища. При этом определяют форму ног, положение головы, симметричность плеч, треугольников талии, исключают деформацию грудной клетки, симметричность бедер.
2. Осмотр сбоку. Определяют форму грудной клетки, живота, выступание лопаток, форму спины.
3. Осмотр со спины. Выявляют симметрию углов лопаток, форму позвоночника, форму ног, ось пяток.
4. В конце осмотра предлагают ребенку пройти по кабинету для выявления нарушений походки.
По результатам осмотра проводят тестирование: 1) без отклонений - по всем пунктам отрицательные значения; 2) незначительные отклонения, требующие наблюдение педиатра - при положительных ответах на вопросы 3-7; 3) значительные отклонения, требующие дообследования и лечения у ортопеда или вертебролога - положительные ответы на 5 вопросов (1, 2, 8, 9, 10).
Пальпация костей - врачебная процедура. Она направлена на Выявление размягчения костей, состояния родничков или швов черепа у новорожденных и грудных детей. Пальпируют также ребру, кости конечностей, обследуют суставы и на основании изменений их формы, размера и объема движений судят о той или Иной патологии. Если возникает необходимость, назначают рентгенологическое исследование. Его проводят при подозрении на Воспалительно-дистрофические изменения костей, суставов; при опухолях костей, для определения костного (биологического) возраста, при диагностике заболеваний, сопровождающихся остеопорозом, размягчением костей. Для диагностики заболевания костной системы применяют также лабораторные методы: определяют уровень Са, Р, щелочной фосфатазы в крови и моче.
Зубы
У детей первыми зубами являются молочные зубы. Они прорезываются в определенной последовательности.
Большое значение имеет становление прикуса молочных зубов. Он формируется к 2,5-3,5 годам и характеризуется следующими позициями:
1) малые промежутки между зубами;
2) отсутствие стертости зубов;
3) дистальные поверхности верхнего и нижнего зубных резцов расположены в одной фронтальной плоскости;
4) ортогнатический прикус, когда верхние резцы немного прикрывают нижние резцы.
Следующий период развития зубов начинается в возрасте 3,5 - 6 лет. В это время возникают междузубные щели (диастемы) - между резцами или тремы - между другими зубами. Зубы уже стираются, нижние и верхние не совпадают. Ортогнастический прикус переходит в прямой. Молочный прикус зубов имеет большое значение для формирования умения пережевывать пищу и развития речи.
Период сменного прикуса начинается с появления постоянных зубов, при этом сохраняются и молочные зубы. Первые постоянные зубы прорезываются в 5 лет - это первые моляры. Затем последовательно выпадают молочные и появляются постоянные зубы. К 11 годам прорезываются вторые моляры. Третьи моляры (зубы «мудрости») появляются в возрасте 17-20 лет, а иногда даже позже. Для оценки количества постоянных зубов пользуются следующей формулой:
Х = 4n — 20, где n - возраст ребенка, лет.
У детей любого возраста часто отмечается заболевание зубов - кариес, при котором происходит постепенное разрушение структуры зуба. Поэтому в воспитании ребенка особое место занимает профилактика кариеса.
В этом плане имеют значение рациональное питание, соблюдение принципов вскармливания ребенка грудным молоком. Особое значение придают содержанию в пище фтора, как средства, предотвращающего кариес. Дети должны чистить зубы профилактическими пастами, не содержащими фтора, но он обязательно должен содержаться в пищевых продуктах. Кроме фтора ребенку необходим также кальций.
Рациональное питание должно включать и органические малоусвояемые углеводы. Последние оказывают положительное влияние на рост нормальной флоры ротовой полости. Для правильного развития зубов, профилактики кариеса необходима диета, содержащая крахмал, гликоген, дисахариды, глюкозу. Важно учить ребенка правильно пережевывать пищу. После еды обязательно нужно полоскать рот и чистить зубы пастой, по крайней мере два раза в сутки - вечером и утром.