Диагностика и лечение вывиха тазобедренного сустава у ребенка. Существует несколько факторов, которые в той или иной мере влияют на образование дисплазии у новорожденного
Читайте также
Вывих бедра у детей возникает из-за врожденной неполноценности суставов, сформированной путем их неправильного развития. Головка кости бедра не может закрепиться во впадине, которая для неё предназначена. Есть неверное мнение, будто вывих бедра может быть спровоцирован неосторожными движениями акушеров во время родов. На самом деле врожденный вывих – это заболевание, формирующееся внутриутробно.
В зоне риска находятся женщины, которые:
- перенесли сильный токсикоз в первом триместре;
- лежали на сохранении из-за угрозы выкидыша;
- перенесли бактериальную или вирусную инфекцию на 10–15 неделе беременности;
- имеют ягодичное предлежание ребенка;
- знают случаи наследственной дисплазии у родственников;
- проживают в экологически загрязненном регионе.
Изучив симптомы, проведя результаты исследования рентгеном и ультразвуком, ортопед устанавливает диагноз. Однако впервые заподозрить врожденный вывих еще в отделении роддома может врач либо мать, которая знакома с симптоматикой данной патологии. Обнаружив признаки вывиха, ей следует тут же сообщить об этом детскому ортопеду, ведь лечение ребенка без хирургического вмешательства осуществляется в первые три месяца жизни.
- Код по Международной классификации болезней Десятого пересмотра (МКБ-10): S73.0
При осмотре ребенка нужно создать спокойную обстановку, помещение прогреть, малыша следует покормить, чтобы во время обследования он был расслаблен. Для осмотра применяют 4 наиболее эффективных теста в диагностике малышей.
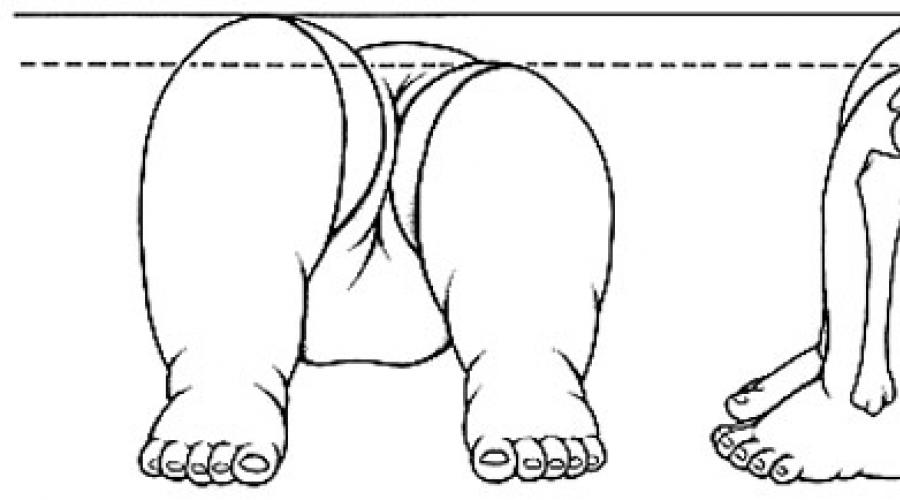
Асимметрия складок
Метод асимметрии складок дает максимум информации, если малыш старше трех месяцев. Внимание обращается на симметричное расположение складок с учетом возможности двустороннего вывиха, когда этот симптом не обнаруживается. Складки могут характеризоваться разным местонахождением, формой, глубиной. Проверяют складки под ягодицами, в паху, под коленками. Асимметрия, неподкрепленная другими признаками, имеет маловажное значения. Данное явление бывает у многих здоровых детей, но со временем исчезает.
Укорочение бедра

Укорочение бедра – более надежный критерий, указывающий на врожденный вывих. Малыша кладут на спину, сгибают ноги в коленях и тазобедренной области. Результат положителен, если одно колено расположено ниже.
Метод Маркса-Ортолани
Метод Маркса-Ортолани является лучшим способом ранней диагностики. Малыша кладут на спину, сгибают ноги в коленях и тазу, захватывают ладонями бедра, располагая большие пальцы на их внутренней стороне, а остальные на внешней. Затем бедра ребенка медленно и равномерно отводят в стороны. Здоровые тазобедренные суставы позволят коснуться стола наружными поверхностями бедер. Если в процессе отведения головка кости бедра соскользнет в вертлужную впадину, а действие будет сопровождаться характерным «щелчком» – есть подозрение на вывих.
Ограничение отведения бедра
Если к моменту, когда будет выявлена патология, симптом Маркса-Ортолани уже исчез, на смену ему приходит симптом ограниченного отведения бедра. У новорожденного нормальный угол отведения составляет 80-90°, уменьшение угла до 50-60° говорит о вывихе. У 7–8 месячного ребенка угол отведения составляет 60-70°, соответственно уменьшение 40-50° указывает на наличие патологии.

У ребенка старше 1 года выявляются другие симптомы: нарушение походки, недостаточность мышц ягодиц (Дюшена-Тренделенбурга), неисчезающий пульс, большой вертел расположен выше уровня линии Розера-Нелатона.
Лечение
При лечении врожденного вывиха бедра ребенку с 1 месяца жизни рекомендуется широкое пеленание. Если ребенка не пеленают, а используют памперсы, то поверх них прокладывается пеленка и фиксируется на плечах.
Также проводится лечебная гимнастика. При смене подгузника, переодевании производят разведение бедер, полезно плаванье. Нужно укрепить тазобедренные мышцы, обеспечить достаточную для полноценного развития двигательную активность. Лфк помогает стабилизировать сустав, восстановить движения в нормальном объеме, укрепить здоровье малыша.
Если гимнастики и пеленания недостаточно для того, чтобы вылечить данную патологию, врач назначает одно из ортопедических средств: подушку Фрейка, стремена Павлика, шины Волкого и Виленского. В особо тяжелых случаях ортопед выполняет вправление вывиха и фиксирует бедра кокситной повязкой.
- В 1–6 месяцев назначают стремена Павлика или отводящие шины с подколенными туторами.
- В 6–8 месяцев понадобится шина с бедренными туторами либо шина для хождения, если ребенку разрешено ходить.
Если заболевание выявлено поздно, и консервативное лечение заведомо неэффективно, врач проведет операцию – вправит головку кости, восстановит анатомическую форму сустава. Затем бедро надолго фиксируют, проводят восстановительный комплекс: лфк, физиотерапию и массаж.
Необходимо знать
- Прерывать лечение, снимать фиксирующие устройства без разрешения врача-ортопеда нельзя. Недолеченный вывих бедра приводит к формированию диспластического коксартроза – тяжелого заболевания суставов, которое лечится только оперативным путем.
- Ставить ребенка на ножки без консультации с лечащим врачом-ортопедом нельзя. Можно спровоцировать регресс и лишиться успехов, достигнутых лечением.
Нужно в точности соблюдать предписания врача, чтобы избежать осложнений. Тогда в 1–2 года с ребенка будет снят диагноз.
После выздоровления рекомендован щадящий режим, освобождение от физкультуры, запрещен бег, прыжки, кувырки, энергичные танцы, длительное хождение, поднятие тяжестей. Прописывают комплекс лфк для укрепления мышц, которые окружают суставы тазобедренного пояса. Разрешено плавать, ездить на велосипеде.
Как правильно оказывать первую помощь при вывихах
,как устраняется врожденный вывих бедра у ребенка
и какое лечение
эффективно при травматическом вывихе бедра у детей? В этом материале мы подробно рассмотрим все вопросы,связанные с врождённым вывихом бедра и расскажем о том,как правильно оказать первую помощь ,если после травмы у ребенка наблюдаются симптомы травматического вывиха бедра.
Врожденным вывихом бедра
именуют дефект развития тазобедренного сустава плода. Это довольно распространенная патология у новорождённых детей . 84% больных - девочки. Врожденный вывих бедра возникает из-за неполноценного развития каждого из элементов тазобедренного сустава ещё в утробе матери. Головка бедренной кости не соответствует параметрам вертлужной впадины и не полноценно зафиксирована в ней.
Простой и действенный способ профилактики и лечения недуга заключается в широком пеленании младенца. Таким образом необходимо пеленать ребенка уже в роддоме , не зависимо от того, присутствует у младенца вывих бедра или нет. Ребенка младше 3 месяцев дома родители должны пеленать лишь таким методом.
Способы устранения врожденного вывиха бедра
отличаются в зависимости от возраста ребенка - чем раньше начать лечение патологии ,тем быстрее проблема будет решена и не придется делать операцию.
Ребенку младше 12 недель для устранения дефекта бедра нужны отводящие прокладки, которые избавляют от вывиха за несколько месяцев. Иногда прокладок недостаточно, ортопед назначает ношение стремян Павлика, иных схожих устройств. Лечение производится под присмотром врача.
Когда врождённый вывих бедра выявлен в 3 месяца, малышу придется носить гипсовую повязку (функциональную). Вывих выравнивается с помощью повязки от 5 до 26 недель. Если она неэффективна, пациенту вправляют вывих под наркозом. Процедура безопасная и очень действенная.
Травматический вывих бедра у детей диагностируется редко. Каждый 20 вывих от травм приходится на тазобедренный сустав.
Вывихи бедра разделяются на задние и передние . Первый случай встречается гораздо чаще. Причина - резкий сгиб либо направление бедра внутрь. Передний (непрямой) вывих бедра - явление редкое. Данный разворот сустава осуществляется при падении ребёнка с большой высоты на ногу , что была отведена. Суставная головка бедренной кости перемещается ниже и капсула разрывается.
Задний вывих бедра обусловлен согнутой ногой, колено направлено во внутреннюю сторону. При сильном сгибании вероятность седалищного вывиха увеличивается. Если нога ребенка мало согнута, более вероятный подвздошный вывих.
Передний вывих бедра обусловлен изгибом ноги в бедре и колене, которое направлено в наружную сторону. Нога оказывается неподвижной, если попробовать двигаться с применением силы, в суставе ощущается сопротивление, что "пружинит" из-за сжимания мышц.
Лечение вывиха сустава тазобедренного - возвращение кости в ее естественное положение . Вокруг сустава находится много мышц, пациент чувствует сильную боль. Перед вправлением проводится полная анестезия, используются релаксанты для мышц.
К сожалению врожденный вывих бедра у детей
в последнее время встречается всё чаще. Данная патология развивается внутриутробно. Недостаточному развитию элементов тазобедренного сустава у новорожденных
способствуют неправильный образ жизни матери во время беременности,не совсем качественное питание, а также генетическая предрасположенность. Важно как можно раньше диагностировать патологию и с самого рождения ребенка начать лечение врожденного вывиха бедра.
Ниже мы более подробно расскажем вам о симптомах и методах лечения врожденного вывиха бедра
,а также заднего и переднего вывихов,полученных в результате травмы. Вы узнаете,как оказать первую помощь при вывихах бедра и какое лечение вывиха назначает врач при госпитализации.
Теперь вы знаете,какие симптомы врожденного вывиха бедра проявляются у ребенка и как правильно их распознать. Чем раньше начать лечение врождённого вывиха ,тем быстрее ребенок избавится от патологии бедра.
Также вы узнали,как лечить вывих бедра,случившийся у ребенка во время травмы и перед госпитализацией.
Следующая статья.
Это вывих головки бедренной кости из вертлужной впадины, обусловленный врожденной неполноценностью сустава Недиагностированный в грудном возрасте вывих бедра проявляется хромотой ребенка при первых попытках самостоятельной ходьбы. Наиболее эффективно консервативное лечение врожденного вывиха бедра у детей первых 3-4-х месяцев жизни. При его неэффективности или запоздалой диагностике патологии проводятся оперативные вмешательства. Отсутствие своевременного лечения врожденного вывиха бедра приводит к постепенному развитию коксартроза и инвалидизации больного.
Общие сведения
Дисплазия тазобедренного сустава и врожденный вывих бедра – различные степени одной и той же патологии, возникающей вследствие нарушения нормального развития тазобедренных суставов. Врожденный вывих бедра является одними из самых часто встречающихся пороков развития. По данным международных исследователей этой врожденной патологией страдает 1 из 7000 новорожденных. Заболевание поражает девочек примерно в 6 раз чаще, чем мальчиков. Одностороннее поражение встречается 1,5-2 раза чаще двустороннего.
Дисплазия тазобедренного сустава – серьезное заболевание. Современная травматология и ортопедия накопила достаточно большой опыт диагностики и лечения этой патологии. Полученные данные свидетельствуют о том, что при отсутствии своевременного лечения болезнь может привести к ранней инвалидизации. Чем раньше начинают проводить лечение, тем лучше будет результат, поэтому при малейшем подозрении на врожденный вывих бедра необходимо как можно быстрее показать ребенка врачу-ортопеду .

Классификация
Выделяют три степени дисплазии:
- Дисплазия тазобедренного сустава . Суставная впадина, головка и шейка бедра изменены. Нормальное соотношение суставных поверхностей сохраняется.
- Врожденный подвывих бедра. Суставная впадина, головка и шейка бедра изменены. Соотношение суставных поверхностей нарушено. Головка бедра смещена и находится около наружного края тазобедренного сустава.
- Врожденный вывих бедра . Суставная впадина, головка и шейка бедра изменены. Суставные поверхности разобщены. Головка бедра находится выше суставной впадины и в стороне от нее.
Симптомы
Тазобедренные суставы расположены достаточно глубоко, покрыты мягкими тканями и мощными мышцами. Непосредственное исследование суставов затруднено, поэтому патологию выявляют, в основном, на основании косвенных признаков.
- Симптом щелчка (симптом Маркса-Ортолани)
Выявляется только у детей в возрасте до 2-3 месяцев. Малыша укладывают на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При нестабильном тазобедренном суставе происходит вывихивание и вправление бедра, сопровождающееся характерным щелчком.
- Ограничение отведения
Выявляется у детей до года. Ребенка укладывают на спину, его ножки сгибают, а затем без усилия разводят в стороны. У здорового ребенка угол отведения бедра равняется 80–90°. Ограничение отведения может свидетельствовать о дисплазии тазобедренного сустава.
Следует учитывать, что в некоторых случаях ограничение отведения обусловлено естественным повышением мышечного тонуса у здорового ребенка. В этой связи большее диагностическое значение имеет одностороннее ограничение отведения бедер, которое не может быть связано с изменением тонуса мышц.
- Укорочение конечности
Ребенка укладывают на спину, его ножки сгибают и прижимают к животу. При односторонней дисплазии тазобедренного сустава выявляется несимметричность расположения коленных суставов, вызванная укорочением бедра на пораженной стороне.
- Асимметрия кожных складок
Ребенка укладывают сначала на спину, а затем на живот для осмотра паховых, ягодичных и подколенных кожных складок. В норме все складки симметричны. Асимметрия является свидетельством врожденной патологии.
- Наружная ротация конечности
Стопа ребенка на стороне поражения вывернута кнаружи. Симптом лучше заметен, когда ребенок спит. Необходимо учитывать, что наружная ротация конечности может выявляться и у здоровых детей.
- Другие симптомы
У детей в возрасте старше 1 года выявляется нарушение походки («утиная походка», хромота), недостаточность ягодичных мышц (симптом Дюшена-Тренделенбурга) и более высокое расположение большого вертела.
Диагноз этой врожденной патологии выставляется на основании рентгенографии , УЗИ и МРТ тазобедренного сустава .
Осложнения
Если патологию не лечить в раннем возрасте, исходом дисплазии станет ранний диспластический коксартроз (в возрасте 25-30 лет), сопровождающийся болями, ограничением подвижности сустава и постепенно приводящий к инвалидизации больного. При не излеченном подвывихе бедра хромота и боли в суставе появляются уже в возрасте 3-5 лет, при врожденном вывихе бедра боли и хромота возникают сразу после начала ходьбы.
Лечение врожденного вывиха бедра
- Консервативная терапия
При своевременном начале лечения применяется консервативная терапия. Используется специальная индивидуально подобранная шина, позволяющая удерживать ножки ребенка отведенными и согнутыми в тазобедренных и коленных суставах. Своевременное сопоставление головки бедра с вертлужной впадиной создает нормальные условия для правильного развития сустава. Чем раньше начинается лечение, тем лучших результатов удается добиться.
Лучше всего, если лечение начинается в первые дни жизни малыша. Начало лечения дисплазии тазобедренного сустава считается своевременным, если ребенку еще не исполнилось 3 месяца. Во всех остальных случаях лечение принято считать запоздалым. Тем не менее, в определенных ситуациях консервативная терапия достаточно эффективна и при лечении детей старше 1 года.
- Оперативное лечение
Самые хорошие результаты при хирургическом лечении данной патологии достигаются, если ребенок был прооперирован в возрасте до 5 лет. В последующем, чем старше ребенок, тем меньшего эффекта стоит ожидать от операции.
Операции при врожденном вывихе бедра могут быть внутрисуставными и внесуставными. Детям, не достигшим подросткового возраста, проводят внутрисуставные вмешательства. В процессе операции углубляют вертлужную впадину. Подросткам и взрослым показаны внесуставные операции, суть которых заключается в создании крыши вертлужной впадины. Эндопротезирование тазобедренного сустава проводится в тяжелых и поздно диагностированных случаях врожденного вывиха бедра с выраженным нарушением функции сустава.
Вывихи бедра у детей практически всегда являются следствием воздействия травм непрямого типа. Бедренная кость играет роль своеобразного рычага, который отрицательно воздействует на тазобедренный сустав. Вывих, как правило, сопровождается следующими травмами:
- надрыв капсулы в суставе;
- разрушение или травма связок;
- выход кости из полости в область сустава.
Вывихи бедра отличаются по типам. Существует задний вывих бедра, появляющийся, чаще всего, при автомобильных катастрофах. В данном случае нога разгибается в развёрнутом виде к внутренней части. Передний вывих бедра чаще всего является следствием падения с большой высоты, во время которого отведённая конечность разворачивается в подогнутом положении наружу.
Симптомы
Признаки вывиха бедра у ребёнка различаются и всегда зависят от вида травмы. Общий симптом для всех типов повреждений - жалобы на сильные болезненные ощущения в месте, где находится тазобедренный сустав.
При заднем вывихе нога выворачивается коленом во внутреннюю сторону в согнутом положении. Если прогиб сильный, возможно появление седалищного заднего вывиха. При небольшом прогибе вывих обычно имеет подвздошный тип.
При переднем вывихе нога отворачивается к наружной части и отводится в сторону. Она подгибается не только в бедренном суставе, но также и в суставе колена.
К числу общих признаков вывиха бедра у ребёнка можно отнести несколько. Среди них:
- деформация сустава, которую легко можно определить визуально;
- укорачивание конечности на повреждённой стороне, как сильное, так и не очень;
- болевые ощущения и дискомфорт, ограничение подвижности сустава.
Во время нижнего заднего бедренного вывиха часто травмируется седалищный нерв, а если вывих носит передний характер, сдавливаются сосуды. Во время переднего нижнего вывиха - на нервные окончания осуществляется сильное давление, в результате чего возникает практически нестерпимые, острые болезненные ощущения.
Вывихи бедра зачастую сопровождаются переломами, поэтому для установления точного диагноза ребёнку назначается тщательное обследование.
Диагностика вывиха бедра у ребёнка
Вывих бедра у ребёнка определяется без каких-либо сложностей. Диагностику проводят исключительно по назначению врача специальными методами. В целях уточнения положения бедренной кости, а также для исключения вероятных повреждений кости, в том числе и переломов, проводится рентгенография, желательно, в двух проекциях. Если диагноз находится под сомнением, в качестве дополнительного метода диагностики используется МРТ бедренного сустава.
Осложнения
Если у ребёнка был неосложнённый бедренный вывих, прогноз на излечение достаточно благоприятный. Полное выздоровление наступит сразу после терапии заболевания и восстановительного периода. Если лечение осложнённого вывиха было выполнено своевременно и правильно, также может наступить полное выздоровление. Но в этом случае может возникнуть вероятность развития дегенеративных заболеваний суставов в будущем. Например, артритов или артрозов.
Лечение
Что можете сделать вы
Лечение вывиха бедра у ребёнка не должно осуществляться родителями. Самолечение приводит к тяжёлым последствиям, среди которых разрыв сухожилий и связок, повреждение хрящевых соединений. Если вывих вправляется самостоятельно, и человек не обладает должной квалификацией для таких манипуляций, в период реабилитации у ребёнка одна нога может стать короче другой.
Всё, что должны сделать родители при вывихе бедра у ребёнка - это срочно вызвать медицинскую скорую помощь и постараться обездвижить пострадавшего до приезда врачей.
Что делает врач
В процессе лечения врач вправляет и фиксирует бедренный сустав, а затем назначает ребёнку различные дополнительные процедуры, а также комплекс упражнений из лечебной физкультуры.
Так как при вывихе, в результате рефлекса, сокращаются крупные ягодичные и бедренные мышцы, перед вправлением их максимально расслабляют. Именно поэтому вывих вправляется исключительно в стационарных условиях и под анестезией - это считается обязательным.
Передние, нижние, а также задние верхние и задние нижние вывихи всегда вправляются по методу Джанелидзе. Он считается одним из наименее травматичных, хотя и достаточно болезненных. Если вправляются старые вывихи или свежие передние и верхние, используется метод Кохера. В данном случае метод Джанелидзе становится неактуален, так как при его использовании существует вероятность нанести ребёнку ещё большую травму, а именно, сломать навершие бедренной кости.
Помимо вывихов, возникших у ребёнка вследствие непрямой травмы, также существуют врождённые вывихи бедра. Данная патология лечится двумя основными способами: оперативным и консервативным. Если диагноз ребёнку поставлен точно и своевременно, применяются только консервативные методики терапии. В ходе терапии ребёнку подбирают шину, которая поддерживает конечности в требуемом положении. Консервативное лечение врождённого вывиха должно обязательно производится до того момента, как ребёнку исполнится один год, то есть, до тех пор, когда вывих сформируется полностью. Если диагноз не поставлен вовремя, проводится операция.
Бедренная кость должна вправляться плавно и медленно. Резкие движения могут нанести ребёнку дополнительную травму.
В период реабилитации после лечения ребёнок должен употреблять общеукрепляющие препараты, назначенные врачом, и выполнять различные упражнения, которые также составляет специалист по ЛФК. К повреждённой области бедра следует относиться внимательно и бережно. Физические нагрузки в этот период запрещены, так как они могут отрицательно сказаться на периоде восстановления организма ребёнка.
Профилактика
В целях профилактики вывиха бедра у ребёнка необходимо следить за его безопасностью, как в повседневной жизни, так и при занятиях спортом. Также, чтобы предупредить возникновение вывихов, необходимо развивать физическое состояние ребёнка, одевать его в удобную обувь, предотвращающую падения, использовать при занятиях спортом специальные фиксирующие защитные средства. В гололёд не рекомендуется осуществлять поездки на автомобилях.
Дисплазия тазобедренного сустава - один из самых распространенных диагнозов, с которым приходится сталкиваться сегодня молодым родителям. Свидетельство тому - озабоченные вопросы мам на нашем http://nnmama.ru/forum/ .
«У нас дисплазию обнаружили в 1 месяц, сделали ренген и сразу же направили в НИИТО к Троицкому. В 2 месяца поставили шину, сняли в 5,5. Два раза делали электрофорез. Один раз, когда стояли шины, второй раз после снятия. До сих пор (ребенку сейчас 1,3 месяца) раз в полгода ходим к Троицкому. Массаж ни разу не делали» - мама Юля.
«Нам поставили диагноз дисплазия тазобедренного сустава в год, когда ребенок уже почти пошел, а большинству малышей дисплазию выявляют в 3 - самое поздее 5-6 месяцев. Мы лечились, носили шину Виленского, делали массажи, а вот физиолечение делали только один раз - далеко ездить в больницу. Сейчас нам почти два, скоро ехать в ГИТО на осмотр, а мне страшно - вдруг ничего не изменилось, все-таки у малышей после года дисплазия тяжелее исправляется.» мама Оксана
«Нам поставили дисплазию в 3 месяца, одели шину Виленского, лежали 2 месяца. 3 раза делали ренген, последний показал, что все почти в норме. 4 курса массажа, столько же электрофореза, гимнастика и никаких попыток научить ходить. Долго ползали, в год пошли,» - мама Julchik.
Дисплазия тазобедренного сустава: что это такое?
Тазобедренный сустав – самый крупный сустав в организме человека, его функция является определяющей для формирования походки и качества жизни человека. Дисплазия (недоразвитие) тазобедренных суставов - это врожденное заболевание и встречается весьма часто - от 5 до 20% от числа родившихся. У девочек дисплазия встречается чаще в 4-7 раз, чем у мальчиков.Врожденный вывих бедра –это крайняя степень дисплазии, когда между недоразвитыми составляющими сустава (суставной впадиной и головкой бедренной кости) нарушаются правильные соотношения. В 10 раз чаще врожденный вывих бедра наблюдается у детей, родившихся в ягодичном предлежании. Среди близких родственников дисплазия и врожденный вывих бедра встречаются в 3-4 раза чаще.
Внешних признаков дисплазии у новорожденного ребенка нет. Но! Дорогие мамочки!
Когда дисплазия диагностируется в первые дни жизни ребенка и проводится правильное лечение – более 90% ребятишек к концу первых 1,5 лет жизни становятся практически здоровыми. Если диагноз выставляется после 6 месяцев – лечение дисплазии растягивается до 5 лет или до окончания периода роста, возможно тяжелое оперативное лечение и результаты много хуже. Ну, а тогда, когда дисплазия диагностируется после того, как ребенок уже самостоятельно пошел и родители заметили нарушение походки, – рассчитывать на полное выздоровление уже не приходится. Теперь Вы, дорогие родители, представляете, какая ответственность у Вас и у Вашего педиатра перед Вашим ребенком.
Специфических причин для возникновения дисплазии тазобедренного сустава не выявлено, поэтому, для нормального развития плода, беременная женщина должна, по возможности, исключить все вредности и принимать поливитамины в комплексе с минеральными веществами, кальциево-фосфорные препараты и правильно питаться.
На что нужно обращать внимание молодой маме?
Самый ранний признак дисплазии - ограничение пассивного отведения бедра на стороне поражения – в норме отведение бедер с согнутыми коленными и тазобедренными суставами под углом 90º будет почти полным (до уровня горизонтального стола у лежащего на спине ребенка). При прогрессировании заболевания ограничение отведения со временем нарастает, формируется порочное положение нижней конечности – наружная ротация в сочетании с тугой подвижностью тазобедренного сустава и укорочением ноги. Этот симптом характерен, скорее всего, для врожденного вывиха бедра. Асимметрия кожных складок на бедрах ребенка – не всегда достоверный признак дисплазии. Эти симптомы могут проявляться вместе или быть по отдельности. При возникших сомнениях необходимо срочно обратиться к врачу. Но в наше время такой ситуации не должно возникать. По существующим нормативам ребенок должен осматриваться ортопедом в роддоме, в возрасте 1 месяца, 3 месяцев, по показаниям в 6 месяцев и обязательно к 1 году.
Методы диагностики дисплазии
В настоящее время наиболее объективным и информативным и, что еще немаловажно, безвредным методом диагностики дисплазии является ультразвуковое исследование тазобедренных суставов (у детей первых 4 – 6 мес. жизни). Процедура безболезненна и не требует наркоза. При этом выявляется степень дисплазии, что является определяющим в выборе того или иного способа лечения. Детям старшей возрастной группы (от 6 мес.) необходимо рентгенологическое обследование. Снимок не только подтверждает диагноз, но и позволяет более точно судить о степени дисплазии и прогнозе лечения, так как дает представление о возможных изменениях, наступивших в головке, шейке, впадине и ее крыше, что также влияет на выбор метода лечения. Этот метод диагностики является основным и обязательным.
Методы лечения и меры профилактики дисплазии
САМОЕ ГЛАВНОЕ ПРАВИЛО ЛЕЧЕНИЯ ДИСПЛАЗИИ - КАК МОЖНО БОЛЕЕ РАННЕЕ ПРИМЕНЕНИЕ ФУНКЦИОНАЛЬНОГО МЕТОДА ЛЕЧЕНИЯ, КОТОРЫЙ ПОМОЖЕТ ПОЛНОСТЬЮ ВОССТАНОВИТЬ АНАТОМИЧЕСКУЮ ФОРМУ ТАЗОБЕДРЕННОГО СУСТАВА И СОХРАНИТЬ ЕГО ПОДВИЖНОСТЬ
Восстановлению анатомической формы сустава (т.е. его дозреванию) способствуют три основных фактора.
- Исключить вертикальные нагрузки на ноги до разрешения ортопеда!
- Как можно больше вращательных движений в тазобедренных суставах в положении разведения ног.
- Постоянное положение ножек в положении умеренного разведения.
Хотелось бы посоветовать всем родителям применять только широкое (свободное) пеленание ребёнка с первых дней жизни, независимо от того, наблюдаются ли у него признаки дисплазии тазобедренного сустава или нет, так как отведение бёдер при таком виде пеленания способствует центрации головок в вертлужных впадинах и является профилактикой врождённого вывиха бедра. А пеленание детей по типу «полена» следует оставить в прошлом веке. Для широкого пеленания между ног ребенка, согнутых в коленных и тазобедренных суставов ~90º и при отведении бедер ~на 60-80º, кладут многослойную накрахмаленную пеленку, шириной до подколенных областей с захватом таза спереди и сзади (по типу подгузника). В последующем применяются специальные шины в определённых положениях нижних конечностей или, у детей до 3 месяцев, различные мягкие приспособления, создающие необходимую правильную укладку больного. При лечении выраженных дисплазий применяются различного рода шины в положении Лоренц I (положение сгибания ног под прямым углом в тазобедренных и коленных суставах и полное отведение бедер до плоскости кровати), например, шина ЦИТО и специальные отводящие шины Виленского. Ребенок находится в шине на протяжении всего времени суток в течение 3 месяцев. Затем проводится рентгенография и, если отмечается формирование более глубокой вертлужной впадины, шину снимают. В редких случаях лечение на шине продолжается до 6 месяцев. Срок лечения наиболее легких дисплазий на распорке Виленского - 3 месяца. Методы лечения и сроки иммобилизации определяет только врач ортопед. Очень правильно если вашего ребеночка на протяжении всего необходимого периода наблюдает и лечит один опытный детский ортопед. Очень важным моментом лечения является массаж и лечебная гимнастика. Даже здоровые дети 1 раз в 3 месяца должны получать общеукрепляющий массаж, а детям с ортопедической патологией массаж должны проводить специалисты. Все вышеперечисленные мероприятия можно проводить и дома. Но кроме этого необходимы физиопроцедуры (озокерит, эл/форез с Са ++, грязелечение, амплипульс), лечебный массаж. ЛФК включает вращательные движения по оси бедра с небольшим усилием согнутыми в коленных и тазобедренных суставах ног; сгибание ножек ребенка в тазобедренных и коленных суставах к животу с отведением бедер до горизонтального положения, затем в обратное положение и выпрямление их. Упражнение следует выполнять 5-6 раз в сутки до кормления ребенка 15-20 раз за 1 сеанс на протяжении 3-4 мес.
Итак! Если Вы столкнулись с проблемой дисплазии, но Вашего ребеночка своевременно осмотрел опытный детский ортопед, и Вы добросовестно выполняете все его рекомендации, я уверен, совместные Ваши усилия увенчаются успехом, вы вырастите здорового ребенка, благодарного Вам и Вашему доктору.