Зачем нужна лапароскопия. Лапароскопия – это точный диагноз, щадящее оперативное вмешательство и быстрое восстановление
Читайте также
Очень странно видеть, как многие женщины до сих пор не знают о том, что сейчас большинство операций можно выполнять щадящим способом, без разреза, с коротким периодом восстановления и с минимальной вероятностью образования спаек и рецидивов. В настоящее время большинство операций выполняется (малоинвазивным) лапароскопическим доступом.
В этом разделе мы сможем ответить на некоторые вопросы:
Итак, что же такое лапароскопия?
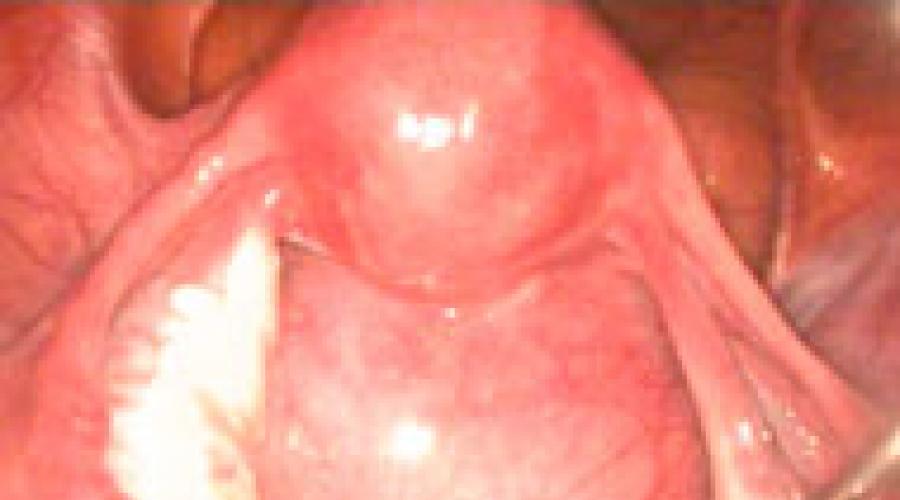
 - это осмотр брюшной полости через отверстие в брюшной стенке при помощи оптической системы лапароскопа. Операция осуществляется под контролем эндовидеокамеры, изображение с которой транслируется на цветной монитор с шестикратным увеличением, при помощи специальных инструментов, вводимых внутрь через небольшие отверстия - проколы диаметром около 5 мм.
- это осмотр брюшной полости через отверстие в брюшной стенке при помощи оптической системы лапароскопа. Операция осуществляется под контролем эндовидеокамеры, изображение с которой транслируется на цветной монитор с шестикратным увеличением, при помощи специальных инструментов, вводимых внутрь через небольшие отверстия - проколы диаметром около 5 мм.
Лапароскоп представляет собой металлическую трубку диаметром 10 или 5 мм со сложной системой линз и световодом. Лапароскоп предназначен для передачи изображения из полос-тей человеческого тела с использованием линзовой или стержневой оптики и имеющих жёсткий наружный тубус. Лапароскоп — первое звено в цепи передачи изображения. В общем случае лапароскоп состоит из наружной и внутренней трубок, между которыми уложено оптическое волокно для передачи света от осветителя в полость тела. Внутренняя трубка содержит оптическую систему из миниатюрных линз и стержней.
Эндовидеокамера предназначена для вывода на экран цветного изображения операционного поля от различных эндоскопических аппаратов - лапароскопов, цистоуретроскопов, ректоскопов, гистероскопов, гибких эндоскопов и т.п. при проведении хирургических операций и диагностических манипуляциях.
Немного об истории развития лапароскопии
В нашей стране, как и во всем мире, развитие лапароскопии продолжается. К сожалению, в «глубинке» проведение таких операций по-прежнему остается исключением, а не правилом, хотя в мире лапароскопия существует уже более 100 лет.
Первый опыт проведения лапароскопии был описан ещё в 1910 году, и до середины двадцатого века лапароскопия носила диагностический характер, она развивалась, создавалось все более сложное оборудование, разрабатывались безопасные системы освещения.
- Консультация д.м.н., профессора акушера-гинеколога
- Предоперационное обследование за 1 день!
- Экспертное УЗИ органов малого таза с допплерометрией
- Проведение симультантных операций сочетанными бригадами при необходимости (гинекологи, урологи, хирурги)
- Послеоперационное ведение
- Гистологическое исследование в ведущих учреждениях России
- Консультация по результатам и подбор профилактических мероприятий
- Прегравидарная подготовка
Лапароскопия - это малоинвазивная, без послойного разреза передней брюшной стенки, операция, которая проводится посредством специального оптического (эндоскопического) оборудования в целях осмотра органов брюшной полости. Внедрение ее в практику существенно расширило возможности врачей общехирургического, гинекологического и урологического профилей. Накопленный к настоящему времени огромный опыт показал, что реабилитация после лапароскопии, по сравнению с традиционным лапаротомическим доступом, протекает значительно легче и короче по длительности.
Применение метода в гинекологической области
Лапароскопия в гинекологии приобрела особенно большое значение. Она используется как для диагностики многих патологических состояний, так и в целях хирургического лечения. По разным данным во многих отделениях гинекологического профиля около 90% всех операций осуществляются лапароскопическим доступом.
Показания и противопоказания
Диагностическая лапароскопия может быть плановой или экстренной.
Показания
К плановой диагностике относятся:
- Образования опухолевидного характера неясного происхождения в области яичников (более подробно о лапароскопии яичников можно прочесть в нашей ).
- Необходимость проведения дифференциальной диагностики опухолевидного образования внутренних половых органов с таковым кишечника.
- Необходимость проведения биопсии при синдроме или других опухолях.
- Подозрение на ненарушенную эктопическую беременность.
- Диагностика проходимости маточных труб, совершаемая в целях установления причины бесплодия (в случаях невозможности ее проведения посредством более щадящих методик).
- Уточнение наличия и характера аномалий развития внутренних половых органов.
- Необходимость определения стадии злокачественного процесса для решения вопроса о возможности и объеме оперативного лечения.
- Дифференциальная диагностика хронических тазовых болей при с другими болями неясной этиологии.
- Динамический контроль эффективности лечения воспалительных процессов в органах малого таза.
- Необходимость контроля над сохранением целостности маточной стенки при проведении гистерорезектоскопических операций.
Экстренная лапароскопическая диагностика проводится в случаях:
- Предположения о возможной перфорации стенки матки кюреткой при проведении диагностического выскабливания или инструментального аборта.
- Подозрения на:
— апоплексию яичника или разрыв его кисты;
— прогрессирующую трубную беременность или нарушенную эктопическую беременность по типу трубного аборта;
— воспалительное тубоовариальное образование, пиосальпинкс, особенно с деструкцией маточной трубы и развитием пельвиоперитонита;
— некроз миоматозного узла.
- Нарастания симптоматики на протяжении 12 часов или отсутствия в течение 2-х суток положительной динамики при лечении острого воспалительного процесса в придатках матки.
- Острого болевого синдрома в нижних отделах живота неясной этиологии и необходимости проведения дифференциальной диагностики с острым аппендицитом, перфорацией дивертикула подвздошной кишки, с терминальным илеитом, острым некрозом жировой подвески.
После уточнения диагноза, диагностическая лапароскопия нередко переходит в лечебную, то есть осуществляется , яичника, наложение швов на матку при ее перфорации, экстренная при некрозе миоматозного узла, рассечение спаек брюшной полости, восстановление проходимости фаллопиевых труб и т. д.
Плановые операции, кроме некоторых из уже названных - это пластика или перевязка маточных труб, плановая миомэктомия, лечение эндометриоза и поликистозных яичников (об особенностях лечения и удаления кист яичника найдёте в статье ), гистерэктомия и некоторые другие.

Противопоказания
Противопоказания могут быть абсолютными и относительными.
Основные абсолютные противопоказания:
- Наличие геморрагического шока, который часто встречается при разрыве маточной трубы или, значительно реже, при апоплексии яичника, и другой патологии.
- Некорригируемые нарушения свертываемости крови.
- Хронические заболевания сердечнососудистой или дыхательной систем в стадии декомпенсации.
- Недопустимость придания пациентке положения Тренделенбурга, которое заключается в наклоне (во время проведения процедуры) операционного стола таким образом, чтобы его головной конец был ниже ножного. Этого нельзя делать при наличии у женщины патологии, связанной с сосудами головного мозга, остаточных последствий травмы последнего, скользящей грыжи диафрагмы или пищеводного отверстия и некоторых других заболеваний.
- Установленная злокачественная опухоль яичника и фаллопиевой трубы, за исключением случаев необходимости контроля эффективности проводимой лучевой или химиотерапии.
- Острая почечно-печеночная недостаточность.
Относительные противопоказания:
- Повышенная чувствительность одновременно к нескольким видам аллергенов (поливалентная аллергия).
- Предположение о наличии злокачественной опухоли придатков матки.
- Разлитой перитонит.
- Значительный , который развился в результате воспалительных процессов или предыдущих хирургических вмешательств.
- Опухоль яичника, диаметр которой больше 14 см.
- Беременность, срок которой превышает 16-18 недель.
- размером свыше 16 недель.
Подготовка к лапароскопии и принцип ее выполнения
Операция проводится под общим наркозом, поэтому в подготовительном периоде пациент осматривается оперирующим гинекологом и анестезиологом, а при необходимости и другими специалистами, в зависимости от наличия сопутствующих заболеваний или сомнительных вопросов в плане диагностики основной патологии (хирургом, урологом, терапевтом и т. д.).
Кроме того, дополнительно назначаются лабораторные и инструментальные исследования. Обязательные анализы перед лапароскопией те же, что и при любых операционных вмешательствах - общие анализы крови и мочи, биохимическое исследование крови, включающее содержание в крови глюкозы, электролитов, протромбина и некоторых других показателей, коагулограмма, определение группы и резус-фактора, гепатиты и ВИЧ.
Проводится флюорография грудной клетки, электрокардиография и органов малого таза повторно (при необходимости). Вечером накануне операции не разрешается прием пищи, а утром в день операции - пищи и жидкости. Кроме того, вечером и утром назначается очистительная клизма.
Если лапароскопия осуществляется по экстренным показаниям, число обследований ограничивается общими анализами крови и мочи, коагулограммой, определением группы крови и резус-фактора, электрокардиограммой. Остальные анализы (содержание глюкозы и электролитов) проводятся только при необходимости.
Запрещается за 2 часа до экстренной операции прием пищи и жидкости, назначается очистительная клизма и, по возможности, проводится промывание желудка через зонд в целях предотвращения рвоты и регургитации желудочного содержимого в дыхательные пути во время вводного наркоза.
На какой день цикла делают лапароскопию? В период менструации кровоточивость тканей повышена. В связи с этим плановая операция, как правило, назначается на любой день после 5 – 7-го дня от начала последней менструации. Если же лапароскопия проводится в экстренном порядке, то наличие менструации не служит для нее противопоказанием, но учитывается хирургом и анестезиологом.
Непосредственная подготовка
Общий наркоз при лапароскопии может быть внутривенным, но, как правило - это эндотрахеальный наркоз, который может комбинироваться с внутривенным.
Дальнейшая подготовка к операции проводится поэтапно.
- За час до перевода пациентки в операционную, еще в палате, по назначению анестезиолога проводится премедикация - введение необходимых препаратов, способствующих предотвращению некоторых осложнений в момент введения в наркоз и улучшающих его течение.
- В операционной, женщине устанавливаются капельница для внутривенного введения необходимых препаратов, и электроды монитора, в целях постоянного контроля функции сердечной деятельности и насыщения крови гемоглобином в ходе наркоза и оперативного вмешательства.
- Проведение внутривенного наркоза с последующим внутривенным введением релаксантов для тотального расслабления всей мускулатуры, что создает возможность введения в трахею интубационной трубки и повышает возможность обзора брюшной полости во время лапароскопии.
- Введение интубационной трубки и подсоединение ее к наркозному аппарату, с помощью которого осуществляются искусственная вентиляция легких и подача ингаляционных анестетиков для поддержания наркоза. Последний может проводиться в сочетании с внутривенными препаратами для наркоза или без них.
На этом подготовка к операции завершается.
Как делают лапароскопию в гинекологии
Сам принцип методики заключается в следующем:
- Наложении пневмоперитонеума - нагнетание газа в брюшную полость. Это позволяет увеличить объем последней путем создания в животе свободного пространства, что обеспечивает обзор и дает возможность беспрепятственно манипулировать инструментами без значительного риска повреждения соседних органов.
- Введении в брюшную полость тубусов - полых трубок, предназначенных для проведения через них эндоскопических инструментов.
Наложение пневмоперитонеума
В области пупка производится кожный разрез длиной от 0,5 до 1,0 см (в зависимости от диаметра тубуса), за кожную складку приподнимается передняя брюшная стенка и в брюшную полость под небольшим наклоном в сторону малого таза вводится специальная игла (игла Вереша). Через нее нагнетается около 3 – 4-х литров углекислого газа под контролем давления, которое не должно превышать 12-14 мм ртутного столба.
Более высокое давление в полости живота сдавливает венозные сосуды и нарушает возврат венозной крови, повышает уровень стояния диафрагмы, которая «поджимает» легкие. Уменьшение объема легких создает значительные трудности для анестезиолога в плане адекватного проведения их искусственной вентиляции и поддержания сердечной функции.
Введение тубусов
Игла Вереша удаляется после достижения необходимого давления, и через этот же кожный разрез в брюшную полость под углом до 60 о вводится главный тубус с помощью помещенного в него троакара (инструмент для прокола брюшной стенки с сохранением герметичности последней). Троакар извлекается, а через тубус в полость живота проводится лапароскоп с подсоединенным к нему световодом (для освещения) и видеокамерой, посредством которой через оптико-волоконное соединение увеличенное изображение передается на экран монитора. Затем в еще двух соответствующих точках делаются кожные размеры такой же длины и таким же образом вводятся дополнительные тубусы, предназначенные для манипуляционных инструментов.

Различные манипуляционные инструменты для лапароскопии
После этого осуществляется ревизия (общий панорамный осмотр) всей брюшной полости, позволяющая выявить наличие в животе гнойного, серозного или геморрагического содержимого, опухолей, спаечного процесса, наслоений фибрина, состояние кишечника и печени.
Затем пациентке наклоном операционного стола придается положение Фовлера (на боку) или Тренделенбурга. Это способствует смещению кишечника и облегчению манипулирования при проведении детального целевого диагностического осмотра органов малого таза.
После проведения диагностического осмотра решается вопрос о выборе дальнейшей тактики, которая может заключаться в:
- осуществлении лапароскопического или лапаротомического оперативного лечения;
- проведении биопсии;
- дренировании брюшной полости;
- завершении лапароскопической диагностики удалением газа и тубусов из полости живота.
На три коротких разреза накладываются косметические швы, которые впоследствии рассасываются самостоятельно. Если наложены не рассасывающиеся швы, их снимают через 7-10 дней. Сформировавшиеся на месте разрезов рубчики со временем становятся практически незаметными.
В случае необходимости диагностическая лапароскопия переводится в лечебную, то есть, проводится хирургическое лечение лапароскопическим методом.
Возможные осложнения
Осложнения при проведении диагностической лапароскопии встречаются крайне редко. Наиболее опасные из них возникают при введении троакаров и введении углекислого газа. К ним относятся:
- массивное кровотечение в результате ранения крупного сосуда передней брюшной стенки, брыжеечных сосудов, аорты или нижней полой вены, внутренней подвздошной артерии или вены;
- газовая эмболия в результате попадания газа в поврежденный сосуд;
- десерозирование (повреждение наружной оболочки) кишечника или его перфорация (прободение стенки);
- пневмоторакс;
- распространенная подкожная эмфизема со смещением средостения или сдавлением его органов.
Послеоперационный период

Шрамы после лапароскопической операции
Отдаленные негативные последствия
Наиболее частые негативные последствия лапароскопии в ближайшем и отдаленном послеоперационном периодах - это спайки, которые могут стать причиной , нарушения функции кишечника и спаечной кишечной непроходимости. Их формирование может происходить в результате травматично проведенных манипуляций при недостаточном опыте хирурга или уже имеющейся патологии в полости живота. Но чаще это зависит от индивидуальных особенностей самого организма женщины.
Еще одним серьезным осложнением в послеоперационном периоде является медленное кровотечение в полость живота из поврежденных мелких сосудов или в результате даже незначительного разрыва капсулы печени, который может возникнуть во время панорамной ревизии брюшной полости. Такое осложнение возникает только в случаях, если повреждения не были замечены и не устранены врачом в процессе операции, что встречается в исключительных случаях.
К другим последствиям, не представляющим собой опасности, относятся гематомы и незначительное количество газа в подкожных тканях в области введения троакаров, которые рассасываются самостоятельно, развитие гнойного воспаления (очень редко) в области ран, формирование послеоперационной грыжи.
Период восстановления
Восстановление после лапароскопии происходит, как правило, быстро и протекает гладко. Активные движения в постели рекомендуются уже в первые часы, а ходьба - через несколько (5-7) часов, в зависимости от самочувствия. Это способствует профилактике развития пареза кишечника (отсутствие перистальтики). Как правило, через 7 часов или на следующий день пациентку выписывают из отделения.
Относительно интенсивная болезненность в животе и поясничной области сохраняется только первые несколько часов после операции и обычно не требует применения обезболивающих средств. К вечеру того же дня и на следующий день возможны субфебрильная (до 37,5 о) температура и сукровичные, а впоследствии слизистые без примеси крови выделения из половых путей. Последние могут сохраняться в среднем до одной, максимум 2-х недель.
Когда и что можно есть после операции?
Как результат последствий наркоза, раздражения брюшины и органов брюшной полости, особенно кишечника, газом и лапароскопическими инструментами у некоторых женщин в первые часы после процедуры, а иногда и на протяжении всего дня могут возникать тошнота, однократная, реже повторная рвота. Возможен также парез кишечника, который иногда сохраняется и на следующий день.
В связи с этим через 2 часа после операции при отсутствии тошноты и рвоты разрешается прием только 2 – 3-х глотков негазированной воды, постепенно добавляя ее прием до необходимого объема к вечеру. На следующий день при отсутствии тошноты и вздутия живота и при наличии активной перистальтики кишечника, что определяется лечащим врачом, можно употреблять обычную негазированную минеральную воду в неограниченном количестве и легко перевариваемые продукты питания.
Если описанные выше симптомы сохраняются на следующий день, пациентке продолжается лечение в условиях стационара. Оно заключается в голодной диете, стимуляции функции кишечника и внутривенном капельном введении растворов с электролитами.
Когда восстановиться цикл?
Очередные месячные после лапароскопии, если она была сделана в первые дни после менструации, как правило, появляются в обычный срок, но при этом кровянистые выделения могут быть значительно обильнее, чем обычно. В некоторых случаях возможна задержка менструации до 7-14 дней. Если же операция проведена позже, то этот день считается первым днем последней менструации.
Можно ли загорать ?
Пребывание под прямыми солнечными лучами не рекомендуется на протяжении 2-3 недель.
Когда можно забеременеть ?
Сроки возможной беременности и попытки ее осуществления ничем не ограничены, но только в том случае, если операция носила исключительно диагностический характер.
Попытки осуществить беременность после лапароскопии, которая проводилась по поводу бесплодия и сопровождалась удалением спаек, рекомендованы через 1 месяц (после очередной менструации) на протяжении всего года. Если же было произведено удаление миомы - не ранее, чем через полгода.
Лапараскопия является малотравматичным, относительно безопасным и с низким риском осложнений, косметически приемлемым и экономически выгодным методом оперативного вмешательства.
958
Метод современной эндохирургии, при котором через проколы наружной стенки в брюшную полость вводятся высокоточные оптические приборы — лапароскопы. С их помощью проводится осмотр внутренних органов. С помощью лапароскопов могут проводиться также хирургические вмешательства в полостях. С помощью данной техники на сегодняшний день проводится около 90% гинекологических и 60% общехирургических оперативных вмешательств.
Лапароскопия – относительно новый метод современной хирургии. Живот или тазовую полость больного наполняют газом, специальные инструменты вводятся в тело через маленькие разрезы, и врач работает ими, контролируя на мониторе свои действия. Внедрение этой методики в хирургическую практику позволило сделать множество операций легко переносимыми и быстрыми. Так, с помощью лапароскопии удаление желчного пузыря стало гораздо проще. Пациенты при своевременно сделанной операции избавлены от осложнений и болей, связанных с наличием камней. Лапароскопия кисты яичника наименее травматично воздействует на ткани и позволяет сохранить орган, что очень важно для женщин, которые планируют беременность. Выполненное при помощи лапароскопии удаление аппендикса быстро улучшает состояние больного и уменьшает срок его нетрудоспособности.
Операция лапароскопия

Операция лапароскопия – такой способ хирургического вмешательства, при котором все манипуляции проводятся через несколько разрезов на теле, в которые вводят инструменты и видеокамеру. Самый современный метод – через единый порт – предполагает введение через одно отверстие всех необходимых приспособлений. Он требует высокой квалификации хирурга, ведь работа в ограниченном пространстве поистине ювелирная.
Работа врача начинается с наполнения брюшной полости специальным газом (обычно углекислым) для создания необходимого операционного пространства. Затем вводится основной прибор – лапароскоп. Он снабжён системой линз и соединяется с камерой, куда передаётся изображение оперируемой области. К лапароскопу присоединяют оптический кабель с источником света. Остальные инструменты подбираются в зависимости от того, какую работу будет выполнять хирург: это могут быть приспособления для коагуляции и иссечения, высушивания полостей, соединения тканей.
На сегодняшний день лапароскопические операции распространены очень широко: удаление грыж, аппендикса, желчного пузыря – всё это хирурги предпочитают делать именно лапароскопическим способом. Широко распространена лапароскопия в гинекологии – с её помощью удаляют миомы, лечат эндометриоз, устраняют непроходимость маточных труб. Лапароскопия кисты яичника удачно заменяет травматичную полостную операцию.
Когда применяется лапароскопия
Операция лапароскопия активно используется хирургами в силу того, что имеет массу достоинств по сравнению с классической лапаротомией. Когда нужно отдать ей предпочтение?
- В диагностике «острого живота», когда врач по неспецифическим симптомам затрудняется установить причину болей. Лапароскопия органов брюшной полости и малого таза позволяет быстро выявить, почему болит живот, и сделать необходимые манипуляции (например, удалить кисту или аппендикс).
- Если требуется диагностика в гинекологии при бесплодии, когда беременность не наступает больше года. Одновременно с обзором органов малого таза, хирург может прижечь обнаруженные очаги эндометриоза, рассечь спайки на трубах, удалить миому.
- При диагностике внематочной беременности и операции по поводу её удаления. В отличие от классического хирургического лечения, лапароскопия при внематочной беременности чаще всего позволяет сохранить женщине маточную трубу.
- Для достижения контрацептивного эффекта (стерилизации). В этом случае хирург рассекает или налагает клипсы на маточные трубы, чтобы препятствовать оплодотворению яйцеклеток. Так как беременность после лапароскопии с рассечением маточных труб возможна только в результате экстракорпорального оплодотворения, стерилизацию проводят женщинам, которые не хотят больше рожать (в основном после 35 лет и при наличии хотя бы двух детей), либо при наличии медицинских показаний, запрещающих беременность.
- Для лечения гинекологических заболеваний: эндометриоз, миома, опущение или выпадение матки, всевозможные образования на яичниках – всё это успешно лечится лапароскопическим способом. Так, лапароскопия яичников позволяет избавить женщину от органических кист, которые наносят ущерб здоровью и могут препятствовать беременности.
- Лапароскопия используется для диагностики и лечения воспаления в малом тазу (пельвиперитонита).
- При лечении заболеваний желудочно-кишечного тракта: грыжи, аппендицит, удаление части кишечника.
- Для лечения желчнокаменной болезни. Удаление желчного пузыря при помощи лапароскопии – операция, которая довольно легко переносится пациентом, и позволяет не допустить развития такого серьезного осложнения, когда камень закупоривает проток поджелудочной железы, вызывая панкреонекроз, либо перекрывает общий желчный проток, мешая циркуляции желчи.
- Диагностика и лечение острых травм живота и малого таза: лапароскопия позволяет осмотреть брюшную и тазовую полость, увидеть и остановить кровотечение, при необходимости удалить орган (селезенку, мочевой пузырь, желчный пузырь).
Швы после лапароскопии
Швы после лапароскопии накладывают на места, где вводились троакары (инструменты). Как правило, это три отверстия, а при операции через единый порт рана всего одна. Отсутствие больших разрезов позволяет больному быстро реабилитироваться после хирургического вмешательства: как правило, обезболивающие препараты назначаются на 2-3 дня, а вставать пациент может уже к вечеру или наутро после операции.
Чтобы не допустить местного инфицирования, швы после лапароскопии ежедневно обрабатывают антисептиком в течение всего периода заживления, а сверху накладывается марлевая повязка. Если ткани ушиты саморассасывающимися нитками, снятие швов не требуется. В противном случае их снимают примерно через неделю после операции в перевязочном кабинете стационара или амбулаторно.
В течение первых 15 дней больному рекомендуется отказаться от ванн в пользу душа, при этом нужно как можно меньше мочить места швов, а сразу после гигиенических процедур дополнительно смазать их антисептическим раствором (йодом, «зеленкой», «марганцовкой»). Если пациент жалуется на боли в области отверстий, у него поднялась температура, болит голова или тошнит, нужно обратиться к хирургу для проверки состояния ран и исключения вероятности гнойных осложнений.

Преимущества лапароскопии очевидны даже не медикам:
- Отсутствие больших травмирующих разрезов ускоряет процесс заживления ран и реабилитации больного.
- После лапароскопии боли выражены намного меньше, чем после полостной операции, а это позволяет сократить период использования анестетиков.
- Ранняя мобилизация больного вследствие того, что боли после лапароскопии слабые, позволяет быстро восстановить пассаж по кишечнику (подвижность), а также служит профилактикой тромботических осложнений.
- Развитие лапаросокопических технологий позволяет проводить операции, сохраняющие органы. Если раньше при внематочной беременности женщина гарантированно лишалась одной маточной трубы, а при повторении ситуации – обеих, то сейчас врач может сохранить трубы, удалив лишь яйцеклетку. Органические кисты яичников удалялись с иссечением ткани, что ухудшало их функцию. Яичники после лапароскопии продолжают нормально функционировать и дают пациенткам возможность планировать беременность и жить обычной жизнью.
- С эстетической точки зрения, для пациентов важно отсутствие больших швов. При лапароскопии яичников через три отверстия остаются маленькие шрамы возле пупка, на боку и внизу живота. А если операция проведена через единый доступ, отверстие, скрытое в области пупка, и вовсе незаметно. После лапароскопии желчного пузыря шрамы находятся возле пупка, на боку и в верхней части живота.
- Для врача лапароскопическая операция удобна тем, что видеооборудование позволяет хорошо видеть операционное поле (увеличение составляет до 40 раз) с разных сторон.
- Фиксация действий на видеоносителе в спорных случаях может служить доказательством правильности (либо неправильности) манипуляций врача во время операции.
Недостатки лапароскопии
Несмотря на очевидные преимущества лапароскопии, она имеет определенные недостатки:
- Более узкую область использования по сравнению с традиционно выполняемой лапаротомией (так, лапароскопия желчного пузыря обычно не проводится в стадии обострения, а ведь именно с ней множество больных поступает в стационар).
- Особенности видеонаблюдения искажают ощущение глубины врачом, что может привести к травмам.
- Отсутствие прямого соприкосновения рук хирурга с оперируемыми тканями также увеличивает вероятность нанесения травм, ведь при работе «удаленными» инструментами трудно оценить прилагаемую силу и выполнять очень тонкие манипуляции. Кроме того, отсутствие тактильного контакта плохо с точки зрения диагностики, ведь при обычной операции хирург наощупь может определить характер заболевания и прощупать опухоль.
- Оборудование для проведения операций стоит намного дороже, по сравнению с традиционным. Поэтому, несмотря на то, что лапароскопическая хирургия имеет существенный экономический эффект в перспективе (период восстановления больного уменьшается, при лапароскопии боли быстро исчезают и не требуется «держать» больного на обезболивающих и привлекать к уходу персонал), многие больницы не могут позволить себе такое оснащение.
- Обучение врачей лапароскопии – длительный дорогостоящий процесс, потому что приобрести навык «удаленных» манипуляций с контролем своих действий только на мониторе – довольно сложно. Причём обучаться должны те врачи, которые имеют опыт лапаротомии, ведь лапароскопическое вмешательство в любой момент при наличии осложнений может перейти в открытую полостную операцию.
- Лапароскопия может вызывать специфические осложнения, связанные с нагнетанием газа в тазовую или брюшную полость – нарушение функции дыхания, сердечной деятельности, боли. Ещё один минус – работа наощупь способна привести к повреждению крупных сосудов, внутренних органов и тканей.
Когда запрещена лапароскопия
При всех очевидных преимуществах лапароскопии, есть ситуации, когда делать её категорически нельзя:
- Если больной находится между жизнью и смертью в состоянии клинической смерти, комы или агонии.
- Когда у пациента развился тяжелый сепсис или гнойный перитонит, есть достоверные данные о непроходимости кишечника.
- При наличии существенных нарушений в сердечно-сосудистой системе и органах дыхания.
- Острая и хроническая почечная недостаточность
- Острая и хроническая печеночная недостаточность
Кроме того, операция лапароскопия нежелательна:
- При выраженных нарушениях гемостаза (системы свертывания крови).
- Если больной страдает ярко выраженным ожирением.
- При солидном возрасте пациента и наличии заболеваний сердечно-сосудистой системы.
- Во время острых инфекций.
- На позднем сроке беременности.
- При обострении язвенной болезни желудка или двенадцатиперстной кишки.
- В случае, если у больного наблюдаются резкие изменения цифр артериального давления и частоты сердечных сокращений.
- В том случае, когда больному недавно была проведена обширная полостная операция, и еще не закончена стадия заживления.
- Разлитой перитонит
- Выраженная спаечная болезнь в брюшной полости или малом тазу
В этих случаях решение о том, можно ли оперировать больного лапароскопическим способом, принимает консилиум, состоящий из хирургов, анестезиологов, узких специалистов.
Разновидности лапароскопии

Диагностическая лапароскопия в плановом порядке используется только тогда, когда проведено полное всевозможное обследование больного без хирургического вмешательства.
Лапароскопическое вмешательство может проводиться с целью диагностики:
- Для определения причин «острого живота» у больного – когда человек буквально «загибается» от боли, а очевидных причин нет, либо нет времени для их выяснения, самым надёжным способом служит осмотр органов брюшной и тазовой области.
- Для осмотра, выявления поврежденных органов и источника кровотечения в брюшную полость после травм.
- В гинекологии лапароскопия маточных труб проводится для уточнения диагноза внематочной беременности и для диагностики бесплодия. Если у женщины отмечаются острые боли в животе, рвота и тошнота, холодный пот, а по УЗИ видны новообразования в яичниках либо жидкость в брюшной полости, лапароскопия яичников позволит точно определить, не случилось ли апоплексии (разрыва ткани), перекручивания или разрыва кисты.
- Для осмотра ЖКТ и установления прободения язвы, кишечного кровотечения, непроходимости, наличия опухоли. Недостаток диагностической лапароскопии при поиске опухоли или источника кровотечения состоит в том, что они могут располагаться внутри органов, а хирург видит лишь наружные поверхности. Для более точного определения диагноза в этом случае применяют сочетание лапароскопии с эндоскопическими, ультразвуковыми и рентгенологическими методами (МСКТ, КТ) в специальной гибридной операционной, оснащенной необходимым оборудованием.
Оперативная лапароскопия
Операция лапароскопия может проводиться отдельно от диагностики, либо следовать за ней. Разделение на диагностическую и оперативную лапароскопию очень условное. Так, если больной жалуется на сильнейшую боль в животе после травмы, диагностические манипуляции совмещаются с ушиванием источника кровотечения и сшиванием либо удалением поврежденных органов. А когда на стол хирурга попадает женщина с задержкой менструации, болями и отсутствием плодного яйца в полости матки по результатам УЗИ, лапароскопия маточных труб позволяет увидеть внематочную беременность, удалить яйцеклетку и ушить трубу.
Оперативная лапароскопия бывает плановой и экстренной, но и той, и другой может предшествовать диагностическое исследование, которое проводится в самом начале.
Какие виды операций обычно проводят в плановом порядке?
- Лапароскопию матки, когда по УЗИ выявлена миома, либо есть подозрение на эндометриоз, либо пациентка жалуется на периодические кровотечения, не связанные с циклом, и диагностическое выскабливание определило изменения в эндометрии.
- Лапароскопию труб делают, если по результатам рентгенологического обследования есть данные об их непроходимости, и это мешает наступлению беременности.
- Лапароскопию кисты яичника, если доказано, что она не функциональная, и единственный способ лечения – операция. Оперативная лапароскопия кисты яичника нужна, когда образование очень большое (независимо от происхождения), консервативное лечение не помогает, и есть риск разрыва.
- Удаление желчного пузыря в стадии ремиссии (вне обострения).
- Грыжесечение при грыжах различной локализации (если они не ущемлены).
К экстренным операциям относят:
- Все виды срочных гинекологических вмешательств: лапароскопию кисты яичника, матки, труб, когда состояние здоровья женщины тяжелое, и помочь может только неотложное хирургическое лечение. Так бывает в случае разрыва яичника, кисты, обильного кровотечения, подозрения на внематочную беременность.
- Лечение аппендицита – как правило, аппендикс воспаляется внезапно, и удалять его нужно срочно.
- Лечение ущемлённых грыж.
- Остановку кровотечения, лечение или удаление внутренних органов после травм.
- Лечение воспаления брюшной полости любого происхождения.
Как правило, все экстренные операции – это операции «два-в-одном» (диагностика+лечение), потому что на тщательное обследование другими методами времени не остаётся.

Подготовка к лапароскопической операции не отличается от подготовки к лапаротомии. Во-первых, необходимо общее обследование больного, чтобы выяснить, разрешается ли ему операция, и в каких условиях её нужно проводить:
- Лабораторные анализы крови (общий, биохимия, свертываемость, глюкоза, гепатиты, ВИЧ, RW, группу крови и резус-фактор, половые инфекции).
- Общий анализ мочи.
- Исследование кала на наличие гельминтов.
- Флюорография.
- ЭКГ, ЭХО-КГ.
- УЗИ и дополнительные обследования органов, из-за заболеваний которых назначается лапароскопия.
- Женщинам перед проведением гинекологических операций следует сдать мазок на степень чистоты и онкоцитологию.
Кроме того, нужна консультация терапевта и узкого специалиста, по направлению которого планируется операция, а в случае сопутствующих заболеваний (диабет, сердечные болезни, астма и др.) – консультация и заключение соответствующих врачей.
Гинекологические операции проводят преимущественно в первую фазу цикла, сразу по окончании менструации. Иногда для диагностики бесплодия вмешательство назначается на период после овуляции.
Любые операции нельзя проводить во время острых респираторных заболеваний.
За неделю до вмешательства лучше начинать соблюдать диету, исключающую повышенное газообразование – нужно исключить фасоль, горох, черный хлеб, капусту, молоко и др.
По согласованию с врачом нужно прекратить или, напротив, ввести приём некоторых лекарств – так, при нарушении гемостаза и высоком риске тромбообразования пациенту назначают прямые антикоагулянты вплоть до дня операции.
За 8-10 часов до вмешательства запрещается приём пищи и питье. Как правило, все плановые операции выполняют утром, поэтому накануне пациенту нельзя ужинать, а в обед следует ограничиться легкой пищей. Для очистки желудочно-кишечного тракта дополнительно назначаются очистительные клизмы – вечером и утром перед операцией. Все эти меры нужны на случай, если во время манипуляций будет затронут кишечник – остатки пищи в нём, попав в брюшную полость, могут вызвать тяжелое осложнение (перитонит).
Для профилактики тромботических осложнений непосредственно перед операцией больной должен надеть специальные эластичные чулки или наложить бинты, и оставаться в них до тех пор, пока врач не разрешит их снять (обычно через 14-15 дней).
Гигиенические процедуры предполагают душ и сбривание волос внизу живота, на половых органах и в области пупка. Бритье производят только в больнице непосредственно перед операцией.
Если больной не может справиться с волнением, ему назначают успокоительные препараты (растительные лёгкого действия – за несколько дней, более серьёзные типа феназепама – в день, предшествующий операции).
Лапароскопия в гинекологии

Лапароскопия в гинекологии применяется для малотравматичного лечения заболеваний репродуктивной сферы. Например, когда женщина хочет, но не может забеременеть и консервативное лечение не дает результата. К счастью, современная медицина способна ей помочь. Как это работает?
- Когда беременность не может развиваться из-за миомы, заполняющей собой полость матки, на помощь придёт лапароскопическое удаление миоматозного узла.
- При закупоривании просвета маточных труб по разным причинам лапароскопическая пластика восстановит их проходимость.
- Эндометриоз (аденомиоз) зачастую является причиной бесплодия. Лечение же заключается в прижигании очагов, а затем в приёме гормональных препаратов для профилактики рецидивов.
- Причиной бесплодия может быть нарушение функционирования яичников, косвенный признак которого – появление кист. В 70% случаев кисты имеют функциональный характер, они появляются в определенные дни цикла, а затем уменьшаются и исчезают. Но иногда регресс нарушается из-за гормонального сбоя, и новообразование продолжает расти, достигая значительных размеров – до 10 см и больше. Кроме того, киста может быть врожденной или приобретенной патологией: дермоидное образование остаётся у женщины со времени внутриутробного развития, а эндометриоидное образуется, когда клетки эндометрия оказываются в яичнике и патологически разрастаются в нём. Ещё один вид кист – цистоаденомы (истинные), имеющие тенденцию к перерождению в злокачественную опухоль. Все эти новообразования следует удалить. К сожалению, кисты после лапароскопии могут образовываться вновь, но сочетание операции и консервативного лечения уменьшает вероятность их появления.
- Если причиной является поликистоз, поможет резекция или прижигание тканей яичников. В этом случае яичники после лапароскопии работают в более здоровом режиме – на оперированных участках вырастает новая здоровая ткань, за счет снижения выработки андрогенов уменьшается количество кист, а фолликулы получают способность лопаться, чтобы выпустить яйцеклетку.
Как правило, лапароскопические операции малотравматичны, и женщина быстро реабилитируется. Поэтому планировать беременность разрешается всего через месяц после того, как была проведена лапароскопия кисты и других заболеваний яичников. Ну а когда причиной бесплодия явился поликистоз или эндометриоз, будущей маме назначается гормональное лечение на срок до полугода, после которого можно приступать к планированию беременности.
Срок наступления беременности после лапароскопии может быть ограниченным (например, при поликистозе из-за никуда не девшегося гормонального сбоя яичники быстро обрастают кистами вновь), а потому нужно следовать указаниям лечащего врача и выполнять его назначения, чтобы успеть воспользоваться результатами лечения.
Лапароскопия при заболеваниях маточных труб

Лапароскопия в гинекологии успешно применяется для лечения патологии маточных труб. Эти болезни могут причинять сильный дискомфорт и препятствовать наступлению беременности.
При помощи лапароскопии маточных труб врач справляется с внематочной беременностью: операция позволяет провести щадящую операцию и оставляет шанс на сохранение органа.
Лапароскопия труб даёт возможность проверить их проходимость: если они непроходимы, требуется пластика, рассечение и коагуляция спаек.
Помогает операция при пио- и гидросальпинксе, когда в просвете трубы скапливается жидкость или гной. Современные технологии проведения хирургического лечения в некоторых случаях позволяют сохранить трубу, а если оставить её невозможно, удаление пройдёт максимально бережно.
Ещё одна причина, по которой проводится лапароскопия труб – контрацепция. Для достижения нужного эффекта можно наложить клипсы (менее надёжно) либо рассечь трубу (в этом случае вероятность наступления беременности сводится к нулю).
Как проводится лапароскопия маточных труб
Лапароскопия труб проводится по стандартной схеме, даже если проводится экстренно при подозрении на внематочную беременность.
Часто операция сочетается с лапароскопией кисты и матки, особенно если целью является диагностика причин бесплодия.
Под общим наркозом пациентке делают отверстие в брюшной стенке, а затем через него вкачивают углекислый газ и вводят лапароскоп. Два других отверстия в боках нужны для введения инструментов. После этого проводится осмотр органов в операционном поле, и затем хирург действует в соответствии с обстоятельствами: при обнаружении внематочной беременности иссекается и удаляется часть трубы с эмбрионом, в случае спаечного процесса спайки прижигаются и рассекаются, и т.д.
Заканчивается лапароскопия ревизией пространства, удалением газа, постановкой дренажа (кроме случаев, когда операция была диагностической, или прижигались участки эндометриоза), и ушиванием ран.
Восстановление после операции
Реабилитация после лапароскопии проходит, как правило, быстро. Уже через два часа после пробуждения от наркоза женщине разрешают попить, вечером того дня, когда сделана операция – садиться, а наутро вставать и кушать. Боли после лапароскопии не интенсивные и проходят быстро – уже через несколько дней пациентки обычно отказываются от обезболивания.
Но лечение трубных заболеваний не заканчивается на операции. Оно подразумевает целый комплекс процедур, следующих за хирургическим вмешательством – физиотерапию, приём медикаментов, санаторно-курортное лечение. Всё это должен назначить врач-гинеколог.
Осложнения после лапароскопии труб
Какие осложнения могут возникнуть после лапароскопии труб? Как правило, неприятности стандартные:
- Инфицирование швов и тканей, нагноение.
- Эмфизема – патологическое скопление газа в местах введения инструментов и мышцах.
- Травмы кровеносных сосудов и соседних органов.
- Тромбозы.
К специфическому осложнению можно отнести развитие сальпингита (воспаления труб) и сальпингоофорита (воспаления труб и яичников), если у женщины имеется хроническая инфекция – туберкулез, хламидиоз, уреаплазмоз и др.
Лапароскопия при заболеваниях матки

Лапароскопия в гинекологии может применяться для диагностики и лечения заболеваний матки:
- Миомы (при поверхностных небольших узлах). Если узлы расположены в труднодоступных местах, предпочтение нужно отдать лапаротомии для уменьшения риска кровотечения, либо использовать методику временного прекращения кровоснабжения матки.
- Эндометриоза (аденомиоза).
- Полипа.
- Опущения или выпадения матки.
- Злокачественного разрастания эндометрия и опухолей матки.
Лапароскопия матки даёт возможность практически бескровно и без осложнений провести лечение, а при необходимости удалить больной орган.
Как проводится операция
Лапароскопия при заболеваниях матки может быть диагностической, лечебной либо преследовать одновременно две цели. Во всех случаях последовательность проведения операции одинаковая: сначала в области пупка делается надрез и вводится игла для нагнетания газа, брюшная полость наполняется углекислым газом, после чего игла извлекается, а в это же отверстие вводится троакар с видеокамерой. Два других прокола делают по бокам туловища, и через них вводят необходимые инструменты.
Тактика врача зависит от того, какая проблема обнаружена у пациентки в результате предварительных обследований либо непосредственно на столе. Например, если женщина оперируется по поводу аденомиоза, хирург удаляет аденомиозный узел и ушивает раневую поверхность. Чтобы уменьшить кровопотерю и гарантировать качественное сращение тканей, могут использоваться специальные швы и способы фиксации стенок матки на время сшивания.
Важно знать, хочет ли женщина заводить детей: если операция проводится для лечения миомы и планируется беременность после лапароскопии, лучше избегать удаления всех миоматозных узлов, а убрать лишь те, что своим размером и формой могут помешать нормальному развитию эмбриона.
В конце операции врач ещё раз осматривает полость малого таза, удаляет кровь и жидкость, проверяет, насколько крепко стоят клеммы на сосудах или культе, как наложены швы. Затем откачивается газ, выводятся инструменты, на мягкие ткани и кожу в местах вхождения троакаров накладываются швы.
Осложнения при заболеваниях матки
Лапароскопия матки, как правило, не имеет каких-либо специфических осложнений, если сравнивать её с другими операциями. К особенностям можно отнести разве что вероятность более сильного кровотечения, так как к матке подходят крупные кровеносные сосуды. Остальные осложнения послеоперационного периода таковы:
- Инфицирование и нагноение послеоперационных швов.
- Эмфизема (скопление газа в местах введения троакаров и в мышцах).
- Повреждение кровеносных сосудов и соседних органов.
- Спайки.
- Запоры, нарушение мочеиспускания.
- Тромбозы.
Лапароскопия при заболеваниях яичников
Киста яичников и лапароскопия
Кисты яичников у женщин могут быть функционального (связанного с гормональным циклом) характера и патологические. К последним относят эндометриоидные, дермоидные, цистаденомы. Все они требуют хирургического лечения. Иногда требуется и удаление функциональной кисты, если она активно растёт, становится больше 8 см, и возникает риск её разрыва или перекручивания ножки.
Неудобства, которые создаёт женщине новообразование – боли внизу живота и при половом акте, изменение цикла, нарушение мочеиспускания – может устранить лапароскопическая операция. Она позволяет максимально бережно удалить новообразование, не затронув здоровые ткани, и отправить его на гистологическое исследование. Во избежание осложнений хирург старается вылущить кисту полностью и убрать, не нарушая её целостности.
Патологическая киста после лапароскопии, проведенной с соблюдением всех требований и при последующем консервативном лечении, как правило, больше не появляется.

Поликистоз (синдром поликистозных яичников, СПКЯ) – эндокринное заболевание, которое является причиной бесплодия. При СПКЯ в увеличенных по размеру яичниках образуется множество кист. Причина этого явления – избыточная секреция андрогенов, вследствие чего не происходит овуляция, и мелкие фолликулы превращаются в кисты. Лечение СПКЯ может быть консервативным и хирургическим. Обычно начинают с консервативного, а при отсутствии эффекта пациентке предлагается операция. Она проводится разными способами:
- Каутеризация – круговые неглубокие (1 см) разрезы на поверхности яичника, на месте которых вырастает здоровая ткань, а затем созревают нормальные фолликулы.
- Удаление плотной оболочки с поверхности яичников при помощи специального электрода. Яичники после лапароскопии начинают функционировать нормально, потому что фолликулы могут нормально расти, вызревать и лопаться, давая яйцеклетке выйти наружу.
- Удаление кист при помощи электрического тока.
- Клиновидная резекция – удаление части яичников таким образом, чтобы захватить побольше кист и поменьше здоровой ткани. Оставшаяся ткань вырабатывает меньше андрогенов. Резекция применяется при выраженной степени СПКЯ.
- Эндотермокоагуляция – выжигание отверстий на поверхности яичника. В результате яичники после лапароскопии вырабатывают меньше андрогенов.
Следует знать, что хирургическое лечение СПКЯ имеет недолгий эффект. Кисты после лапароскопии некоторое время не образуются, но при сохраняющихся гормональных нарушениях через некоторое время начинают вырастать снова. Поэтому женщине рекомендуется как можно скорее планировать беременность после лапароскопии.
Другие показания (спайки, апоплексия яичника и т.д.)
Помимо кист, лапароскопические операции на яичниках могут проводиться и в других случаях:
- Перекручивание яичника – редкое заболевание, которое случается у молодых женщин. Причина перекрута – анатомическое отклонение в строении (патологическая длина труб, отсутствие или неразвитость маточной связки), кисты и опухоли. Своевременная диагностика и лечение позволяет избежать некроза тканей и последующего бесплодия.
- Спайки порой доставляют много неудобств и являются причиной хронической тазовой боли. Они могут быть следствием длительного хронического воспаления или операции.
- Апоплексия (разрыв) яичников – внезапно произошедшее нарушение целостности ткани во время овуляции, особенно после физической нагрузки, отмены контрацептивов, поднятия тяжестей. Разрыв может случиться и при наличии кист. Основной способ лечения – хирургический, когда врач вылущивает кисту, останавливает кровотечение, ушивает ткани. В редких случаях необходимо удаление яичника, если во время операции не удаётся остановить кровотечение. Обычно же яичники после лапароскопии, своевременно проведенной из-аз апоплексии, продолжают функционировать нормально, позволяя женщинам планировать беременность.
Осложнения при заболеваниях яичников
Лапароскопия кисты или других образований яичника порой протекает с осложнениями. Все они не специфичные и могут возникать также при других видах операций:
- Грыжи (выпячивание части кишечника в несвойственном месте).
- Эмфизема (скопление газа как внутри мышц, так и под кожей).
- Повреждение кровеносных сосудов.
- Повреждение внутренних органов.
- Спаечный процесс.
- Запоры, нарушение мочеиспускания.
- Тромбозы.
Лапароскопия желчного пузыря
Как проводится операция по удалению желчного пузыря
Удаление желчного пузыря при помощи лапароскопии (лапароскопическая холецистэктомия) – самая распространенная в мире операция. Если раньше человек, испытывая боли в правом подреберье и зная о наличии камней, решался на хирургическое лечение, когда деваться некуда, то сегодня пациенты предпочитают удалить желчный пузырь в плановом порядке, не дожидаясь осложнений. Ещё одна причина удаления – наличие полипов с высоким риском перерождения в опухоль.
Как проходит операция? Больного фиксируют ремнями, чтобы затем перевести стол в удобное для обзора положение: пациент лежит на спине, головной конец операционного стола приподнимают на 20-25 градусов, а сам стол наклоняют влево. После установки катетера для вливания лекарств и подачи наркоза, хирург разрезает кожу возле пупка и прокалывает стенку живота иглой Вереса, через которую в брюшную полость подается 4-5 литров углекислого газа. После этого иглу убирают, в образовавшийся прокол вводят специальный инструмент (троакар), а через него – лапароскоп с видеокамерой и источником света. Затем под видеоконтролем вводится троакар для хирурга в верхнюю часть живота (в районе желудка), и 1-2 в правый бок (для манипуляций ассистента).
Брюшная полость осматривается изнутри на наличие других патологий, после чего начинается работа по отсечению желчного пузыря. Сначала выделяют желчный пузырь, накладывают клипсы на пузырный проток и пузырную артерию, которые затем пересекают. В завершении пузырь отделяют от печени и извлекают из брюшной полости.
Пузырь укладывается в стерильную ёмкость внутри живота, а затем удаляется из доступа в верхней части живота. Бывает, что размер камней не позволяет вытащить их через сделанное отверстие, и тогда хирурги либо расширяют его, либо предварительно крошат камни перед удалением пузыря.
По окончанию процедуры изъятия пузыря и камней в живот в области печени ставят дренаж, чтобы обеспечить отток выпота. Затем углекислый газ удаляют, извлекают инструменты, а раны на коже зашивают.

Помимо общих противопоказаний, касающихся состояния лёгких, сердца, нервной системы, лапароскопию желчного пузыря нельзя проводить, если у больного имеется:
- Механическая желтуха, при которой нарушен отток желчи из печени вследствие закупорки камнем или наличия опухоли.
- Острое воспаление поджелудочной железы.
- Воспаление общего желчного протока, идущего из печени.
- Острое воспаление желчного пузыря, если прошло больше 3 дней со времени появления первых симптомов, отёк вокруг органа.
- Атрофия желчного пузыря или сильное уплотнение его стенок.
- Наличие свищей, воспаления, пролежней в области шейки пузыря.
- Гнойник или свищи в области желчного пузыря и кишечника.
- Выраженный спаечный процесс в области желчного пузыря, общего протока и печени.
- Когда подозревается онкологическое заболевание пузыря или протоков.
Во всех описанных случаях удалять желчный пузырь нужно при помощи лапаротомии. Если операция начата лапароскопическим способом, но в ходе неё возникли сложности, хирурги переходят к открытой полостной операции.
Реабилитация после лапароскопии желчного пузыря
Реабилитационный период после лапароскопии желчного пузыря, как правило, протекает спокойно и намного легче, чем после обширной лапаротомии. Больному надевают послеоперационный бандаж и «поднимают на ноги» к вечеру в день операции или на следующее утро, и с тех пор он может и должен передвигаться самостоятельно. Поить водой пациентов можно спустя несколько часов после выхода из наркоза, а кормить – на следующий день.
Перенёсшим удаление желчного пузыря по причине наличия в нем камней нужно соблюдать диету № 5 в течение хотя бы первых 6 месяцев после хирургического вмешательства, а лучше делать это пожизненно. Не стоит забывать, что резервуар, где хранились камни, убран, но нарушение обмена веществ и измененные (способствующие камнеобразованию) свойства желчи никуда не делись. А это значит, что камни могут появляться во внутрипеченочных протоках и общем желчном протоке. Чтобы этого не допустить, нужно наблюдаться у гастроэнтеролога и периодически принимать липотропные препараты, соблюдать диету и режим питания.
Возвращение к полноценной жизни и трудовой деятельности после лапароскопической холецистэктомии возможно спустя 14-15 дней. Чтобы не нагружать брюшные мышцы, тяжести весом больше 4 кг нельзя поднимать в течение 2 месяцев со дня операции. Посильной физкультурой в виде ходьбы можно заниматься после выписки из стационара, а серьезные упражнения, связанные с прессом, лучше исключить на полгода.
Боли после лапароскопии
Боли после лапароскопии обычно длятся недолго и легко переносятся пациентом. Они связаны с повреждением тканей в местах введения троакаров (инструментов) и манипуляций внутри брюшной полости. Как правило, боли наиболее интенсивны в течение нескольких часов после окончания операции, но быстро проходят после приёма анальгетиков. Спустя сутки сила неприятных ощущений снижается, и пациенту требуется всё меньше обезболивающих препаратов (некоторые люди даже полностью отказываются от них).
В первый день после лапароскопии боли слабой степени могут быть в области плеч и груди. Это связано с нагнетанием углекислого газа в брюшную полость и распиранием живота в ходе операции, из-за чего возникает спазм диафрагмы и сжатие органов. Неприятные ощущения проходят спустя несколько дней.
Ещё одна возможная причина боли после лапароскопии – выход газа за пределы брюшной полости. Если он проник в подкожное пространство, помогает назначение анальгетиков, и неприятные ощущения быстро проходят. Попадание газа в пространство между брюшными мышцами вызывает сильную боль, одышку, ощущение нехватки воздуха, больному тяжело поворачивать голову и глотать. Это состояние угрожает жизни, а потому требует срочного лечения: пациента укладывают в положении полулёжа с приподнятым изголовьем, в мышцы специальным образом вводят иглы, чтобы выпустить газ.
Болеть после лапароскопии может из-за возникших осложнений – нагноения мест введения троакара, незамеченного в ходе операции повреждения внутренних органов. Во всех описанных случаях нужно срочно обратиться за медицинской помощью, а не ждать облегчения дома.

Диета после лапароскопии назначается в зависимости от того, по поводу какого заболевания оперировали человека.
Если оно не связано с ЖКТ (например, проводилась лапароскопия яичников), достаточно соблюдать принципы здорового питания. Пища должна быть умеренно или низкокалорийной, содержать мало животного жира, в её составе должно быть много пищевых волокон. Кушать нужно дробно, 5-6 раз в день, небольшими порциями. Количество употребляемой жидкости – 1,5-2 литра в сутки. Первый полноценный прием пищи обычно бывает на следующий после операции день, а до этого спустя 2-3 часа после выхода из наркоза больному разрешают пить.
Сделанное при лапароскопии удаление желчного пузыря требует назначения диеты № 5, причём соблюдать её нужно не только в послеоперационном периоде, но и дальше. Пища должна быть нежирной, неострой, запрещены маринованные и копчёные продукты, газированные напитки, нужно ограничить шоколад. Предпочтение отдаётся пище, способствующей расщеплению животных жиров, малокалорийной и богатой белком. После лапароскопии желчного пузыря нужно отказаться от жареного, перейдя на тушение, запекание или отваривание продуктов.
Если операция проводилась на других органах ЖКТ, начиная с третьих суток пациенту назначается диета № 2 по Певзнеру. Её нужно строго соблюдать в течение первого месяца, а затем можно согласовать увеличение рациона с врачом-гастроэнтерологом. Диета № 2 предполагает механическое щажение желудочно-кишечного тракта и уменьшение секреторной функции. Поэтому предпочтение отдается запеченной, отварной или тушеной пище в тёплом виде, холодное и горячее следует исключить. Блюда должны быть мягкой или протертой консистенции, без корочки.
Осложнения лапароскопии
Повреждение органов ЖКТ
Одним из наиболее частых осложнений во время лапароскопической операции является повреждение органов ЖКТ, ведь большинство операций проводится в брюшной полости. Какие осложнения возможны?
Прокол органов (селезёнки, желудка, петель кишечника) обычно происходит при множественных спайках, когда анатомическое расположение всех органов несколько изменено (например, петли кишечника располагаются не стандартно, а «подтянуты» друг к другу). Прокол обычно не имеет тяжелых последствий, он не требует специального лечения.
Резаное повреждение петель кишечника и толстой кишки происходит как при неаккуратном обращении с инструментами, так и во время процедуры рассечения множественных спаек и участков сращения кишечника с другими внутренними органами. Иногда резаные и колотые повреждения органов наносятся из-за того, что операция проведена с нарушением (не установлен мочевой катетер или назогастральный зонд). В случае возникновения такого осложнения хирург должен перейти к полостной операции, чтобы проверить характер и степень повреждений, и устранить их.
Повреждение тканей из-за коагуляции может вызвать кровотечение или прободение полых органов. Самый частый случай повреждения – когда при лапароскопии удаление аппендикса сопровождается коагулированием брыжейки, либо стерилизацией культи специальным инструментом. Так как оценить степень ожога или перфорации только при помощи видеомонитора тяжело, для устранения осложнения обычно переходят к лапаротомии.
Удаление желчного пузыря лапароскопией может привести к повреждению желчных протоков. В зависимости от тяжести осложнения, возможно как небольшое желчеистечение, так и неприятные последствия в виде формирования обширных рубцов, которые впоследствии затрудняют отток желчи. Поэтому, если в ходе удаления желчного пузыря лапароскопическим способом хирург видит нарушение целостности протоков и появление желчи, нужно перейти к лапаротомической операции и ушить повреждения.

При операции лапароскопии может возникнуть ситуация, когда игла попадает в крупный кровеносный сосуд, и нагнетаемая углекислота попадает в его просвет. Такое осложнение называется газовой эмболией, оно крайне опасно и может привести к гибели пациента. Чтобы его избежать, техника проведения операции предусматривает применение быстро рассасывающихся (резорбируемых) газов типа закиси азота или углекислоты, которые при попадании в вену или артерию распадутся за короткое время.
Повреждение кровеносных сосудов
Лапароскопические операции могут сопровождаться повреждением кровеносных сосудов. В зависимости от того, какой именно сосуд поврежден и насколько, зависит тяжесть осложнения и прогноз.
Попадание иглы в эпигастральный сосуд приводит к образованию гематомы передней брюшной стенки. Заподозрить её можно после того, как в забрюшинное пространство введен лапароскоп, и на экране хирург видит наполнение полости кровью или выбухание брюшины. Если обнаружено повреждение сосуда, но скопления крови еще нет, для профилактики гематомы врач накладывает швы через толщу брюшины перпендикулярно сосуду.
Если затронуты сосуды прямых мышц живота, на мониторе может визуализироваться полостное кровотечение или наружная гематома вокруг отверстия, сделанного троакаром. Для устранения потери крови требуется наложение швов на поврежденный сосуд выше и ниже введенного троакара.
Повреждение сосудов передней брюшной стенки с кровотечением обнаруживается после лапароскопии, когда из брюшной полости откачан газ и извлечены инструменты. В зависимости от выраженности кровотечения, в этом случае необходимо либо проведение лапаротомической операции, либо консервативное лечение.
Если затронуты крупнейшие сосуды, необходима срочная лапаротомия, цель которой – остановить мощное кровотечение. Промедление даже в несколько десятков секунд чревато летальным исходом.
Экстраперитонеальная инсуффляция газа
Газ, которым перед операцией заполняют брюшную полость, нужен для лучшего обзора органов. Осложнение во время его использования называется экстраперитонеальной инсуффляцией. Как следует из названия, в этом случае газ попадает за пределы брюшины («экстра»). В зависимости от его месторасположения, возникают разные по характеру боли и неприятные симптомы.
Когда газ попадает в подкожное пространство или толщу тканей брюшины формируется подкожная или предбрюшинная эмфизема. Как правило, она не влияет на сердечную и дыхательную деятельность, и проходит самостоятельно, но может мешать хорошему обзору органов во время операции. Заподозрить осложнение можно, если после лапароскопии боли выражены сильнее обычного и беспокоят пациента. Снять их можно при помощи обычных анальгетиков.
Редкое осложнение – медиастинальная эмфизема (попадание газа в средостение). В этом случае во время или после лапароскопии у больного возникает затруднение дыхания и нарастающая одышка, боли, нарушение функции глотания. Пациента нужно как можно быстрее привести в положение полулёжа, зафиксировав операционный стол или кровать под углом 45º. Для удаления газа из тканей используют специальные иглы, вводя их на 1-1,5 см вглубь. Кроме того, назначаются препараты для поддержания сердечно-сосудистой деятельности.
Самый опасный случай – попадание иглы троакара (инструмента) в просвет крупного кровеносного сосуда, выход пузырька газа в его полость и газовая эмболия.

Как и после любой операции, после лапароскопии больному требуется реабилитация. Но, в отличие от восстановления после традиционного хирургического вмешательства, возвращение к нормальной жизни происходит намного быстрее и легче.
Так, постельный режим требуется больному лишь в день операции, да и то он связан, в основном, с необходимостью прийти в себя после наркоза. Садиться и поворачиваться в кровати можно уже вечером, а наутро – вставать и ходить.
Ограничения в приеме пище также объясняются тем, что организму нужно оправиться после наркоза (кроме случаев, когда операция проводилась на органах ЖКТ). Но понемногу пить можно уже через несколько часов, а при операции на пищеварительном тракте – через сутки. Рацион больного должен состоять из здоровой малокалорийной пищи с уменьшенным содержанием жиров и белка. Нужно съедать много продуктов, содержащих пищевые волокна для профилактики запоров и предотвращения вздутия. Следует ограничить острое, копченое, соленое, исключить алкоголь. Питаться нужно часто и понемногу, пить около полутора литров жидкости в сутки. После лапароскопии желчного пузыря и органов ЖКТ больному назначают специальную лечебную диету, которую нужно соблюдать не только в послеоперационном периоде, но и дальше.
Для накладывания швов после лапароскопии может применяться саморассасывающийся материал, и тогда их снятие не требуется.
Если швы выполнены материалом, который требует снятия, это делают амбулаторно на 5-7 день после операции. Пока раны и швы после лапароскопии окончательно не заживут, не рекомендуется принимать ванны, лучше ограничиться мытьём под душем, а после него нужно обработать кожу йодом или раствором марганцевого калия.
Физический труд возможен, начиная с 4-й недели после операции. Разумеется, не сто̀ит сразу стремиться к спортивным подвигам, но обычный ритм жизни с бытовыми нагрузками и лечебной физкультурой больному вполне по силам.
После лапароскопии кисты яичника и других гинекологических вмешательств женщины могут наблюдать выделения, похожие на менструальные, уже через несколько суток. Это нормальная реакция организма на операцию. Бывает и так, что менструации восстанавливаются только через несколько месяцев, и в этом также нет ничего страшного, но необходимо наблюдаться у гинеколога, чтобы не пропустить возможные осложнения. После лапароскопии яичников, матки и труб от интимной жизни нужно воздержаться в течение 3-4 недель. А если пациента беспокоят сильные боли внизу живота, повышение температуры, покраснение в местах операционных проколов, тошнота, рвота и головная боль, нужно незамедлительно обратиться к врачу.
Лапароскопия прочно вошла в арсенал современной хирургии. Проведение малотравматичных операций высокой точности стало нормой. Ещё несколько десятилетий назад перекрут кисты яичника у молодой женщины грозил ей пожизненным бесплодием. Сегодня же лапароскопия яичников позволяет вылечить заболевание без каких-либо последствий. Гинекологические операции, лечение болезней ЖКТ, диагностика и даже удаление опухолей – всё это теперь делается качественно и менее травматично. А быстрое восстановление после лапароскопии, минимальные болевые ощущения и комфорт всё больше привлекают пациентов.
В котором операции на внутренних органах проводят через небольшие (обычно 0,5-1,5 см) отверстия, в то время как при традиционной хирургии требуются большие разрезы. Лапароскопия обычно проводится на органах внутри брюшной или тазовой полостей.
Основной инструмент в лапароскопической хирургии - лапароскоп : телескопическая трубка, содержащая систему линз и обычно присоединённая к видеокамере. Современные лапароскопы оснащены цифровыми матрицами и обеспечивают изображение высокой четкости. К трубке также присоединён оптический кабель , освещённый «холодным» источником света (галогеновая или ксеноновая лампа). Брюшная полость обычно наполняется углекислым газом (наложение т. н. карбоксиперитонеума) для создания оперативного пространства. Фактически, живот надувается как воздушный шар, стенка брюшной полости поднимается над внутренними органами как купол. Спектр хирургических вмешательств выполняемых лапароскопическим доступом широк: от холецистэктомии и герниопластики , до гастрэктомии , панкреатодуоденальной резекции и операций на толстой и прямой кишках.
Энциклопедичный YouTube
1 / 3
✪ Сколько стоит лапароскопия?
✪ 3 Лапароскопия. удаление кисты правого яичника
✪ Access Technique and Optimal Position of Ports in Laparoscopy - Lecture by Dr R K Mishra
Субтитры
Преимущества
Малая травматичность и короткие сроки пребывания пациента в стационаре (6-7 суток), быстрое восстановление после операции, отсутствие болезненных ощущений, отсутствие послеоперационных рубцов, которые наблюдаются, например, при лапаротомии и других полостных операциях с разрезом. Восстановление пассажа кишечника также протекает быстрее, пациент после лапароскопической операции может самостоятельно питаться значительно раньше.
Лапароскопическая хирургия успешно заменила открытую хирургию, так как изображение гораздо больше, чем то, что видит хирург глазами (современная лапароскопическая аппаратура дает увеличение до 40 раз, то есть операция выполняется почти как под микроскопом), используемая оптика позволяет посмотреть на объект операции под разными углами (с разных сторон), что дает гораздо большую возможность обзора, чем при традиционных операциях.
Недостатки
Одной из наиболее сложных операций, выполняемых лапароскопически, является гастропанкреатодуоденальная резекция при злокачественной опухоли головки поджелудочной железы.
Лапароскопические операции в онкологии с применением медицинской визуализации
. Качество изображений в медицинской визуализации, возможность получать изображения прямо в операционной и возможность точно направить хирургические инструменты во время операции способствуют распространению этого подхода.Робот-хирург
Новым этапом развития лапароскопической хирургии явилось использование специализированных роботов, одним из наиболее известных среди которых является «daVinci ». Этот робот снабжен микроинструментами, гораздо меньше стандартных лапароскопичесих инструментов, а также миниатюрной видеокамерой, воспроизводящей цветное, трехмерное изображение операции в режиме реального времени. Движения хирурга переносятся роботом в плавные движения микроинструментов, способных двигаться во всех направлениях. С их помощью операция совершается намного точнее, сохраняя неповреждёнными самые тонкие сплетения нервов и кровеносных сосудов. Лапароскопические операции в России стали занимать всё большую часть в общей оперативной статистике.
Лапароскопические операции - это современный метод проведения хирургических операций. Лапароскопические операции, как минимально инвазивное хирургическое вмешательство, позволяют хирургам выполнять операции через маленькие разрезы (длиной менее одного сантиметра) по сравнению с большими разрезами при традиционных "открытых" хирургических операциях. Преимущество лапароскопических операций для пациентов состоит в: снижении болевого синдрома, сокращении пребывания пациентов в больнице, улучшении косметического результата и более быстром восстановлении после операции. В связи с улучшением результатов лечения, снижением затрат на лечение и требованиями пациентов лапароскопические операции за последние два десятилетия стали широко использоваться при лечении различных хирургических заболеваний. Совершенствование инструментов, видеотехнологий и лапароскопического оборудования ускорили развитие лапароскопической хирургии. В некоторых больницах более 50% операций выполняются лапароскопически, и ожидается, что более 70% операций могут быть проведены, используя лапароскопический доступ, без дополнительных технических усовершенствований.
История развития лапароскопических операций
Современная эра развития лапароскопических операций по традиции начинается с проведения в 1987 году первой лапароскопической операции по удалению желчного пузыря (лапароскопическая холецистэктомия). Однако фактически лапароскопические операции начали выполнять с 1806 года. В течение нескольких десятилетий двадцатого столетия гинекологи использовали лапароскопию для диагностики и проведения простых операций, таких как перевязка маточных труб в целях регулирования рождаемости.
1901 год - Georg Kelling выполнил первую лапароскопическую операцию на животных, описал создание пневмоперитонеума (введение воздуха в брюшную полость) и размещение троакаров (полых трубок).
1910 год - Hans Christian Jacobaeus (Швеция) сообщил о первой лапароскопической операции у человека. За следующие несколько десятилетий многие исследователи совершенствовали и популяризировали лапароскопические операции.
1983 год - первая лапароскопическая операция по удалению аппендицита была выполнена Semm как часть гинекологической операции.
1985 год - Muhe (Германия) выполнил первую успешную лапароскопическую операцию по удалению желчного пузыря у человека. Однако, в связи с тем, что о первой операции долго не было известно, первую лапароскопическую холецистэктомию приписывают Mouret (Франция), о которой сообщили в 1987 году.
1991 год - Gaegea вводит лапароскопическую фундопликацию (подшивание желудка к диафрагме вокруг пищеводного отверстия) при гастроэзофагальном рефлюксе.
1992 год - На Конференции Национального Института Здравоохранения был сделан вывод, что лапароскопическая холецистэктомия является альтернативой открытой операции по удалению желчного пузыря.
2005 год - лапароскопическое удаление аппендицита выполнено Rao и Reddy в Индии.
2007 год - в Соединенных Штатах Америки проведена первая эндоскопическая операция (NOTES) по удалению желчного пузыря через естественные отверстия без видимых внешних рубцов.
Каковы преимущества лапароскопических операций?
Лапароскопические операции имеют несколько преимуществ перед традиционными, открытыми операциями. Они включают:
1.Небольшие разрезы, которые улучшают косметический результат операции, так как остаются маленькие рубцы.
2.Меньше послеоперационный болевой синдром, снижается потребность в обезболивающих препаратах.
3.Сокращается время пребывания пациента в больнице.
4.Требуется меньше времени для восстановления после лапароскопической операции. Пациенты раньше возвращаются на работу и к привычному для себя образу жизни.
5.Уменьшение травмы тканей, снижение потребности в переливаниях крови, а также снижение риска развития осложнений, связанных с формированием послеоперационной грыжи и инфицированием раны.
6.Снижение риска развития послеоперационной кишечной непроходимости, связанной с формированием спаек в брюшной полости.
7.Лапароскопические операции позволяют провести диагностику при неясных ситуациях.
Каковы недостатки лапароскопических операций?
Недостатки лапароскопических операций включают:
1.Увеличение затрат, связанных с потребностью в современном оборудовании, затрат на его обслуживание и развития инструментов. Эти затраты могут быть возмещены сокращением пребывания пациента в больнице.
2.Во многих случаях лапароскопические операции занимают больше времени по сравнению с традиционными, открытыми операциями.
3.Лапароскопические операции не исключают риска развития опасных для жизни осложнений, таких как травмы кровеносных сосудов или кишечника.
4.Потребность в общем наркозе, тогда как некоторые из открытых альтернативных операций могут быть выполнены под перидуральной анестезией или местным обезболиванием.
5.Иногда увеличивается интенсивность послеоперационных болей, связанных с большим количеством разрезов. А также углекислый газ может раздражать брюшину, мембрану, выстилающую брюшную полость, и вызывать боли в плечах.
6.Отсутствие возможности выполнить быстрое и полное исследование некоторых областей брюшной полости, например при травме органов брюшной полости.
Как выполняются лапароскопические операции?
Брюшная стенка представляет собой барьер между хирургом и органами брюшной полости, таким образом, первичным преимуществом лапароскопии является минимальная травма брюшной стенки. Доступ в брюшную полость осуществляют или при помощи иглы Вереша или посредством мини-разрезов по Hasson. Затем в брюшную полость вводят углекислый газ под давлением в 15 мм. рт. ст. Углекислый газ позволяет создать рабочую область, поднимая брюшную стенку выше внутренних органов. Вводят длинный жесткий эндоскоп (лапароскоп) и источник освещения, которые используются, чтобы осмотреть органы брюшной полости.
Увеличенные изображения рабочей области транслируются на один или более телевизионных экранов, позволяя хирургу, медсестрам, ассистентам и анестезиологам визуально контролировать ход операции.
Несколько пластиковых полых трубок диаметром от 5 до 12 миллиметров с воздухонепроницаемым клапаном, которые называются троакарами, размещают в определенном порядке, таким образом, чтобы обеспечить легкое введение, удаление и замену инструментов.
Число дополнительных мест введения троакаров связано со сложностью лапароскопической операции. Лапароскопические инструменты похожи на хирургические инструменты, использующиеся при открытых операциях, но заметно отличаются по длине (приблизительно 30 сантиметров длиной). Лапароскопические ножницы, зажимы, ретракторы и другие инструменты вводятся через троакары, чтобы производить манипуляции с тканями.
Хирургические степлеры и электрохирургические приборы, которые разрезают и соединяют ткани, используются для удаления органов или сшивания сегментов кишечника. Использование этих сложных приборов (троакары, степлеры), которые частично являются одноразовыми, является причиной больших экономических затрат на лапароскопические операции.
В некоторых случаях выполняют безгазовые лапароскопические операции, при которых брюшную стенку поднимают при помощи ретракторов без введения углекислого газа. Современные лапароскопы со встроенной камерой, которая преобразует изображение в цифровые сигналы и передает его на экран монитора с высокой разрешающей способностью, дает возможность получать изображение высокого качества. Использование новейших технологий, включая устройства герметизирующие сосуды, которые рассекают кровеносные сосуды без кровотечения, скальпель, активируемый ультразвуком, позволяют проводить сложные лапароскопические операции.
Почему лапароскопические операции являются более сложными для хирурга?
В то время как небольшие разрезы являются преимуществом для пациента, лапароскопические операции для хирурга имеют некоторые ограничения. Во время лапароскопической операции трехмерная рабочая область при открытой операции заменяется двухмерным изображением на экране монитора с сопутствующей потерей информации. Ограниченный обзор и освещение, отсутствие чувства объема и глубины, могут привести к ошибкам восприятия. Кровотечение затрудняет обзор и его труднее остановить.
Лапароскопические операции позволяют хирургу оценивать только поверхностную анатомию без возможности непосредственно чувствовать или ощупать органы и другие анатомические структуры. Это компенсируют при помощи ультразвукового исследования, но невозможность применить руку при остановке кровотечения разрешает хирургу с готовностью оценивать только поверхностную анатомию, без возможности чувствовать или "пальпировать" органы и другие анатомические структуры.
Лапароскопические приборы имеют меньшую степень свободы движений и могут быть неудобны при манипуляциях. Лапароскопический шов требует хорошей координации движений хирурга. Уровень трудности лапароскопических операций можно сравнить с едой при помощи палочек против еды при помощи рук. Хирург должен умело использовать позицию тела, размещение дополнительных ретракторов, положение операционного стола и различные углы при иссечении, сшивании и удалении тканей. Часто необходимо обширное препарирование, чтобы компенсировать небольшой размер разрезов.
Хирург должен распознавать любые механические трудности и применять дополнительное оборудование при чрезвычайных ситуациях. В связи с тем, что лапароскопические операции требуют определенных навыков хирурга, некоторые хирурги не владеют лапароскопическими процедурами. Таким образом, для более сложных лапароскопических операций требуется высококвалифицированный хирург.
Какой этап лапароскопической операции может быть самым напряженным для хирурга и опасным для жизни пациента?
Основная причина серьезных осложнений во время лапароскопической операции - это первичный доступ к брюшине для введения углекислого газа. Стандартное использование иглы большого диаметра (игла Вереша) является самым простым и быстрым способом для нагнетания воздуха в брюшную полость, но также может привести к ранению кишечника или сосуда с развитием кровотечения и воздушной эмболии (попадание пузырьков воздуха в кровоток).
Частота ранений кишечника при лапароскопических операциях низка и составляет от 0,025 до 0,2%. Однако нераспознанное ранение кишки может привести к отсроченной перфорации кишечника и к перитониту (воспаление брюшины, мембраны, покрывающей брюшную полость) с уровнем смертности около 5 %. В некоторых случаях ранение кишки можно распознать при появлении содержимого кишечника после введении троакара или, если после введения лапароскопа видна слизистая оболочка кишечника.
Ранение кишечника не столь опасно для жизни, как ранение крупного кровеносного сосуда, которое может привести к массивному кровотечению и смерти. При положении пациента на спине аорта и нижняя полая вена могут располагаться на расстоянии нескольких сантиметров от брюшной стенки. Частота ранений крупных кровеносных сосудов составляет менее 0,05%. Ранения крупных сосудов диагностируются появлением видимого кровотечения или гипотонией (понижение давления). При возникновении массивного кровотечения требуется немедленное переливание крови и переход от лапароскопической операции к открытой лапаротомии.
Чтобы снизить риск ранения кишечника или кровеносных сосудов, появились дополнительные методики введения иглы для нагнетания воздуха в брюшную полость. В 1971 году Hasson предложил открытый метод введения троакаров под прямым визуальным контролем. Новые оптические троакары, которые позволяют хирургу видеть слои брюшной стенки во время их введения, являются более безопасными, но не устраняют риск развития осложнений полностью.
Почему иногда необходим переход лапароскопической операции в открытую операцию?
При любой лапароскопической операции может возникнуть необходимость в "преобразовании" или переходу к традиционной, открытой операции. Причиной для перехода к открытой операции могут стать: кровотечение, неадекватное выделение сосуда, массивный спаечный процесс в брюшной полости и отсутствие возможности успешно завершить лапароскопическую операцию.
Факторы риска перехода от лапароскопической операции к открытой включают предыдущие хирургические вмешательства в брюшной полости, перенесенный в прошлом перитонит, вздутие кишечника и наличие злокачественной опухоли. Некоторые пациенты с хроническими заболеваниями легких могут не перенести пневмоперитонеума (нагнетания воздуха в брюшную полость), что может привести к необходимости в преобразовании в открытую операцию после первичной попытки лапароскопического доступа. Если операция не может быть завершена лапароскопически, то решение хирурга перейти к открытой операции не должно расцениваться как осложнение или отказ, а как способ обеспечить максимальную безопасность для пациента. Таким образом, пациенты всегда подписывают информированное согласие о возможности преобразования лапароскопической операции в открытую операцию. Пациенты должны понимать, что сначала будет выполнен лапароскопический доступ, а в случае возникновения необходимости хирург перейдет к открытой операции.
Как во время лапароскопической операции извлекают удаленные органы или опухоли?
Небольшие удаленные органы (например, аппендикс, лимфатические узлы, желчный пузырь) удаляют через стандартный 12 миллиметровый разрез, через который вводят лапароскоп. Обычно опухоль или орган помещают в специальный мешочек для безопасного извлечения из брюшной полости пациента.
Если во время лапароскопической операции удаляемый орган или опухоль имеют большие размеры и их нельзя извлечь через 12-миллиметровый разрез для введения троакара, существует несколько методов, которые включают:
1.удаление органа или ткани по частям
2.помещение удаленного органа или ткани в специальную сумку с последующим измельчением (морцеляция)
3.создание большего разреза для удаления органа (особенно, если ткань необходима для гистологического исследования).
Удаляя большие экземпляры, ключевым решением для хирурга является, использовать ли продвинутые стратегии и попытаться закончить операцию насколько возможно через лапароскопический доступ (сделать дополнительную мини лапаротомию, чтобы удалить экземпляр), или выполнить лапароскопическую операцию, используя методику hand-assisted.
Что такое лапароскопическая операция hand-assisted?
Если для извлечения удаленного органа будет необходим большой разрез, существует метод лапароскопической операции, который позволяет хирургу использовать руку в рабочей области. Это дает возможность хирургу осуществлять ею манипуляции и пальпировать или чувствовать ткани и органы как при открытой операции. Этот метод называется лапароскопической операцией hand-assisted.
Чтобы предотвратить снижение концентрации углекислого газа в брюшной полости пациента, необходимо создание специального порта доступа, который называется ручной порт (герметичный рукав, позволяющий вводить руку). Длина разреза для ручного порта составляет 8 сантиметров. Некоторые хирурги считают, что лапароскопические операции hand-assisted позволяют значительно сократить время операции по сравнению с чисто лапароскопической операцией, а также обеспечивает больший простор для действий при возникновении осложнений (например, массивного кровотечения). Но для ручного порта необходим разрез большой длины.
Как лапароскопические операции используются и для диагностики и лечения?
Диагностические лапароскопические операции:
Диагностические лапароскопические операции длительное время использовались в гинекологии для определения причин хронических болей в животе, причины тазовых болей или бесплодия. Лапароскопические операции применяются в общей хирургии при диагностике обострения хронических болей в животе, причина которых неясна после проведения компьютерной томографии (КТ) или других методов лучевой диагностики. Лапароскопические операции используют для проведения биопсии аномалий, обнаруженных при компьютерной томографии, чтобы определить стадию и распространенность злокачественных опухолей. Также лапароскопические операции применяют для диагностики повреждений внутренних органов или кровотечения при травме живота. Диагностические лапароскопические операции помогают избежать ненужной операции у пациентов с неизлечимым заболеванием.
Для лечения:
Операции, в ходе которых необходимо только рассечение или сшивание тканей (фундопликация по Ниссену, рассечение спаек), являются идеальными лапароскопическими операциями, поскольку нет необходимости в удалении органов или тканей и не требуются большие разрезы.
Более сложные лапароскопические операции требуют удаления органов или тканей, особенно при лечении злокачественных опухолей. Иногда удаленный орган можно извлечь из брюшной полости пациента без необходимости расширять разрезы. В других случаях орган удаляют после расширения разрезов в конце лапароскопической операции или при помощи ручного порта.
Каких послеоперационных осложнений можно избежать благодаря лапароскопическим операциям?
Послеоперационные грыжи возникают приблизительно в 10% случаев после традиционных открытых операций. Так как при лапароскопических операциях требуются разрезы меньшей длины, частота развития послеоперационных грыж значительно ниже, а также снижен риск развития послеоперационных инфекционных осложнений.
Существуют ли противопоказания к проведению лапароскопических операций?
Абсолютным противопоказанием к проведению лапароскопической операции является состояние здоровья пациента: нестабильность основных жизненных показателей (пульс, давление, частота дыхания и др.) или, если длительное пребывание в операционной нежелательно для пациента. Предыдущие операции с развитием спаек в брюшной полости, хроническая печеночная недостаточность (цирроз печени), кровотечение, большая масса тела, острое воспаление, беременность и хронические сердечно-легочные заболевания являются относительными противопоказаниями к лапароскопическим операциям. У пациентов с перитонитом лапароскопическая операция может увеличить риск распространения инфекции.