Пороки развития диафрагмы. Хирургия заболеваний диафрагмы Врожденные пороки диафрагмы
Читайте также
ПАТОЛОГИЯ диафрагмы
(Доцент Высоцкий А.Г.)
Диафрагма - непарная, широкая мышца, которая в виде купола замыкает нижнее отверстие грудной клетки. Пучки диафрагмы начинаются от внутреннего края apertura thoracis inferior, в зависимости от чего в ней различают: грудинную , реберную , и поясничную части .
Грудинная часть диафрагмы - самый незначительный отдел диафрагмы, начинается от задней поверхности мечевидного отростка и переходит в сухожильный центр.
Реберная часть диафрагмы - составляет наибольшую часть диафрагмы и начинается зубцами от внутренней поверхности костных и хрящевых частей 6 нижних ребер; пучки ее, направляясь вверх и кнутри, переходят в сухожильный центр.
Поясничная часть диафрагмы - начинается от поясничных позвонков и состоит из двух, ножек - правой и левой .
Медиальные мышечные пучки диафрагмальных ножек, направляясь кверху, сходятся и образуют аортальное отверстие , пропускающее аорту и грудной лимфатический проток. Несколько выше медиальные мышечные пучки обеих ножек ограничивают другое, пищеводное отверстие , пропускающее пищевод и блуждающие нервы .
Между грудинной и реберной частями диафрагмы, а также между реберной и поясничной, находятся то более, то менее выраженные треугольной формы щели ; иногда они являются местом образования диафрагмальных грыж.
Мышечные пучки диафрагмы, направляющиеся к центру, переходят в сухожильные, образуя сухожильный центр . Этот участок диафрагмы имеет вид трилистника, одна лопасть которого обращена кпереди (на ней лежит сердце ) , а две другие лопасти обращены в стороны (на них располагаются легкие ).
В заднем отделе сухожильного центра, вправо от срединной линии, имеется отверстие нижней полой вены, пропускающее нижнюю полую вену.
Вся диафрагма в расслабленном состоянии имеет форму скошенной сферической выпуклости, обращенной в сторону грудной полости и позволяющей различать в ней два купола - правый и левый. Вершина куполов достигает по linea mamillaris справа уровня четвертого межреберья, а слева - пятого.
Функция. Диафрагма является главной дыхательной мышцей, которая при сокращении уплощается, способствуя вдоху, и принимает сферически выпуклую форму при выдохе.
Иннервация : nn. phrenici (С3-С5).
Кровоснабжение : аа . pericardiacophrenicae, phrenicae superiores, phrenicae inferiores, musculophrenicae.
Заболевания диафрагмы включают в себя целый перечень патологических процессов, который выглядит следующим образом:
1. Грыжи диафрагмы
. Релаксация диафрагмы
3. Диафрагмиты
4. Опухоли и кисты диафрагмы
5. Инородные тела диафрагмы.
В контексте хирургической патологии наибольшее практическое значение имеют грыжи диафрагмы (до 98% среди заболеваний данного органа ) и в меньшей степени релаксация диафрагмы.
Диафрагмальные грыжи являются наиболее распространенной хирургической патологией грудобрюшной преграды. Они могут возникать вследствие :
- аномалии эмбрионального развития диафрагмы,
- ее травматических повреждений,
- а также некоторых других причин, включая возрастные инволюционные изменения.
При грыже органы брюшной полости перемещаются в грудную клетку через :
- образовавшийся дефект
- слабую зону диафрагмы
- расширенное естественное отверстие в диафрагме.
Классификация диафрагмальных грыж (Б.В.Петровский, 1967)
1.Травматические:
а) Истинные;
б) Ложные.
2. Нетравматические:
а) Ложные врожденные грыжи;
б) Истинные грыжи слабых зон диафрагмы;
в) Истинные грыжи атипичной локализации;
г) Грыжи естественных отверстий диафрагмы:
1 ) пищеводного отверстия;
2 ) редкие грыжи естественных отверстий.
Общая семиотика диафрагмальных грыж
Клинические проявления грыж диафрагмы зависит от трех основных факторов:
1) сдавления и перегибов в грыжевых воротах органов брюшной полости, перемещенных в грудную клетку;
2) компрессии легкого и смещения средостения выпавшими через отверстие диафрагмы органами и
3) нарушения функции самой диафрагмы.
Все симптомы грыжи могут быть разделены на:
1) гастроинтестинальные, связанные с нарушением деятельности перемещенных органов
брюшной полости
2) кардиореспираторные, зависящие от сдавления легких или смещения средостения.
) симптомы, которые можно связать непосредственно с поражением самой диафрагмы (боли, иррадиирующие в надключичное пространство и надплечье («френикус-симптом»).
Степень выраженности клинических симптомов зависит главным образом от :
- характера, объема и степени наполнения перемещенных брюшных органов,
- от размеров, формы и характера грыжевых ворот .
Чем больше объем сместившихся органов, тем более выражены симптомы сдавления легкого и смещения средостения. Все моменты, способствующие повышению внутрибрюшного давления , вызывают усиление или появление симптомов.
Значительные дефекты диафрагмы чаще сопровождаются выпадением большого числа брюшных органов, но при них реже, чем при узких грыжевых воротах, возникает ущемление, которое резко изменяет клиническую картину заболевания и вызывает значительное ухудшение общего состояния больного.
Наиболее характерными симптомами диафрагмальной грыжи служат:
- появление или усиление болей в подложечной области, в соответствующей половине грудной клетки или подреберья,
- чувство тяжести, одышка и сердцебиение сразу после еды, особенно обильной. Это заставляет больных, нередко чувствующих себя натощак практически здоровыми, резко ограничивать прием пищи.
- Сравнительно часто после еды возникает рвота, вслед за которой обычно наступает облегчение. Оно отмечается больными также после опорожнения кишечника.
- Весьма типичным симптомом для диафрагмальной грыжи является ощущение «бульканья» или урчание в грудной клетке на стороне грыжи, а также значительное усиление одышки при переходе больных в горизонтальное положение.
Зависимость между выраженностью указанных выше симптомов и степенью наполнения желудочно-кишечно го тракта имеет весьма существен ное диагностическое значение.
Врожденные ложные грыжи диафрагмы
ЧАСТОТА, КЛАССИФИКАЦИЯ И ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Грыжи, выходящие через врожденные дефекты диафрагмы, относятся к порокам развития грудобрюшной преграды и занимают в группе врожденных уродств видное место.
Основная масса врожденных диафрагмальных грыж относится к ложным, так как они проникают через сквозные врожденные дефекты диафрагмы. Однако у взрослых людей эта патология наблюдается крайне редко, так как большинство детей с врожденными дефектами диафрагмы погибает.
В зависимости от локализации дефекта, врожденные диафрагмальные грыжи можно подразделить следующим образом:
Аплазия диафрагмы
1) односторонняя;
2) двусторонняя (тотальная) .
Частичные дефекты диафрагмы
1) заднебоковой;
) переднебоковой;
3) центральный;
4) пищеводно-аортальный;
5) френоперикардиальный.
Аплазия купола диафрагмы является весьма редкой патологией. Некоторые из этих детей рождаются живыми, но, как правило, погибают от асфиксии в первые сутки.
Частичные дефекты диафрагмы чаще всего бывают левосторонними. Обычно преобладание левосторонних дефектов связывают с более поздним закрытием плевро-перитонеального отверстия с этой стороны в эмбриональном периоде.
Размеры врожденных дефектов могут быть различными: от весьма небольших до полног о отсутствия купола.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА.
При врожденных ложных диафрагмальных грыжах клинические проявления у большинства больных возникают с момента рождения. Интенсивность симптомов зависит от общего объема сместившихся в плевральную полость брюшных органов, и от иных сопутствующих пороков развития.
У новорожденных основными клиническими симптомами диафрагмальной грыжи являются цианоз, одышка и рвота.
В течение первого месяца жизни погибает около половины детей с врожденной диафрагмальной грыжей. Выживают преимущественно дети с небольшим объемом грыжевого содержимого .
Состояние переживших первый месяц постепенно улучшается, и наступает относительная компенсация. Однако дети обычно отстают в физическом развитии, не могут участвовать в играх наравне со сверстниками, жалуются на общую слабость, плохой аппетит.
Диагностика ложной врожденной диафрагмальной грыжи основывается на характерной клинической картине (цианоз, одышка, рвота) и данных клинического и рентгенологического обследования .
При осмотре обращает на себя внимание втяжение левого подреберья при дыхании, впалость и асимметрия живота . При перкуссии и аускультации обнаруживаются характерные признаки диафрагмальной грыжи.
У детей имеет некоторые особенности. Прежде всего, это относится к необходимости производить обследование быстро, с минимальной дозой облучение для ребенка. Основные рентгенологические признаки диафрагмальной грыжи у детей те же, что и у взрослых.
Однако, при исследовании ребенка с диафрагмальной грыжей сразу же после рождения кишечные петли, находящиеся в плевральной полости, еще почти не содержат газа, поэтому на рентгенограмме можно не получить характерного для грыжи ячеистого рисунка. Газ в кишечнике появляется после начала кормления.
Если при многоосевой рентгеноскопии и рентгенографии удается подтвердить диагноз врожденной диафрагмальной грыжи, то нет необходимости в применении контрастного исследования. У детей старше 1 года может быть применена ирригоскопия.
ЛЕЧЕНИЕ.
Высокая смертность новорожденных и младенцев с врождёнными как ложными, так и истинными диафрагмальными грыжами делает оперативное вмешательство абсолютно показанным. Консервативное лечение не эффективно и ведет лишь к напрасной потере времени.
Таким образом, дети с врожденными дефектами диафрагмы подлежат немедленному оперативному вмешательству сразу же после установления диагноза.
Травматические диафрагмальные грыжи.
Первое подробное о п исание травматической диафрагмальной грыжи принадлежит Амбруазу Паре. В России первое и з вестное нам сообщение о травматической диафрагмальной грыже опубликовал в 1852 г. И. В. Буяльский.
П очти все наблюдения травматических диафрагмальных грыж до конца XIX в. представляли собой секционные находки. Лишь с начала XX столетия стало быстро во з растать число прижи зненно диагностированных грыж.
Этиология и патологическая анатомия травматических грыж.
Источником развития травматических диафрагмальных грыж может быть любое как открытое, так и закрытое повреждение грудобрюшной преграды. Эвентрация органов брюшной полости через рану в диафрагме происходит либо в момент травмы, либо через тот или иной промежуток времени после нее, иногда даже через многие месяцы и годы.
Наиболее часто встречаются ложные травматические диафрагмальные грыжи . Ворота, как правило, локализуются в левом куполе диафрагмы. Значительная редкость правосторонних травматических грыж грудобрюшной преграды обусловлена защитным действием печени.
При левосторонних грыжах дефекты могут иметь весьма разнообразную локализацию. Размеры дефекта при травматической диафрагмальной грыже могут быть различными: от небольшого отверстия, пропускающего один палец, до полной плевро-перитониальной коммуникации. Особенно широкими грыжевые ворота бывают при отрывах диафрагмы и разрывах ее купола.
Форма грыжевых ворот при травматической грыже бывает округлой или щелевидной, со сглаженными углами. Это является результатом рубцового изменения краев дефекта, а также их длительного растяжения эвентрированными органами.
П ри повреждениях диафрагмы, сопровождающ и хся разрывом прох о дящих в ней ствола и крупных ветвей диафрагмального нерва , кнаружи от дефекта могут возникать выраженные атрофические изменения. Это истончение мышцы диафрагмы затрудняет надежное закрытие грыжевых ворот во время операции.
Смещенной в плевральную полость чаще всего оказывается поперечная ободочная кишка, нередко в сочетании с желудком, иногда селезенкой и другими орг анами.
Помимо возникновения спа ек с диафрагмой в области грыжевых ворот, выпавшие в дефект органы, часто образуют прочное сращение грыжевого содержи мого с легким и реберной или медиастинальной плеврой.
Наиболее выра женными эти сращен и я ока з ываются при грыжах, развившихся в результате огнестрельных ранений. Ча щ е всего припаянным оказывается большой сальник, что объясняется, конечно, об щ еизвестным свойством этого органа легк о обра зовывать сращения при любом воспалительном процессе.
При закрытых разрывах правого купола диафрагмы в плевральную полость может смещаться печень. В ряде случаев даже и при небольшом дефекте участок печени, деформируясь, способен « з асасываться» в плевральную полость, образуя выпячивание, приобретающее иногда грибовидную форму. При вправлении печени э та деформа ц ия чаще всего сглаживается, но иногда она ста новится необратимой.
При больших грыжах патологические измене н ия развиваются также и в орга н ах грудной полости. В длительно ателектазированном легком нередко возникает пневмосклероз, и оно теряет способность к полному расправлению после устран ения грыжи.
Смещение в здоровую сторону средостения ведет к расстройствам гемодинамики: при повороте смещенного сердца перегибаются впадающие в него полые вены. Таким образом, появление у некоторых больных после еды циано за и одышки объяс няется не тольк о сдавлением легкого, но и увеличением этого перегиба сосудов средостения .
ДИАГНОСТИКА ТРАВМАТИЧЕСКИХ ДИАФРАГМАЛЬНЫХ ГРЫЖ.
Клинические проявления травматических диафрагмальных грыж могут возникать вскоре после травмы или спустя различные, иногда очень длительные, сроки после нее. Это з ависит как от времени выпадения брюшных органов чере з дефект диафрагмы, так и от особенностей грыжевых ворот и характера выпавших орга нов.
Клинически целесообразно ра зличать:
1) острую,
2) хроническую
3) ущемленную травматическую диафрагмальную грыжу,
К аждая из них имеет характерную симптоматику и требует совершенно определенной врачебной тактики.
Клинические симптомы травматических диафрагмальных грыж весьма многообра зны, но, в общем, уклады ваются в два основных типа нарушения: гастроинтестинальный и кардиореспираторный , к которым следует еще добавить общие симптомы .
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ.
Осмотр больных с грыжей диафрагмы, ра з вившихся вследствие открытых ее поврежде ний, прежде всего, позволяет обнаружить наличие рубца.
Нередко наблюдается деформация грудной клетки после перенесенной тупой травмы, что также может направить мы с ль врача в верном направлении и помочь установлению диагноза.
П ри п еремещении значительной части брюшных органов в грудную клетку нередко возникает западение живота, описанное еще Н. И. Пироговым, которое усиливается при вдохе и уменьшается при выдохе, а после еды нередко сменяется вздутием.
Однако наиболее характерные данные , по з воляющие з аподо з рить наличие диафрагмальной грыжи, можно получить при перкуссии и аускультации.
К ним относится притупление обычно с тимпаническим оттенком или тимпа н ит над грудной к летк о й на стороне грыжи, достигавшие уровня ключицы спереди и верхнего края ло п атки с зади. Не менее частым признаком является смещение серд ц а в здоровую сторону, выражен н ую тем больше, чем выше ра с положена зона притупления и тимпанита.
П ри аускультации в з о н е, соответствующей притуплению и тимпаниту, отмечается з начит е льное ослаб л ение, а иногда и полное отсутствие дыхательных шумов, вместо которых определяется урчание и н ередко шум плеска . Тоны сердца обычно п риглушены, а точки, в которых они лучше всего выслу ш иваются, перемещены в здоровую сторон у.
Однако дост о верный диагноз травматической грыжи диафрагмы может быть установлен лишь при рентгенологическом исследовании.
РЕНТГЕНОДИАГНОСТИКА ТРАВМАТИЧЕСКИХ ДИАФРАГМАЛЬНЫХ ГРЫЖ.
Рентгенологическая картина при травматической грыже диафра г мы з ависит от характера и объема перемещенных брюшных органов.
При изолированном выпадении желудка над диафрагмой обычно определяется один большой газовый пу з ырь с гори з о н таль н ым уровнем жид кости. Введение зонда в желудо к или контрастное исследование поз в оляют уточнить природу газового пузыря с горизонтальным уровнем, уста н ов и ть выпадение желудка в грудную полость и исключить другие ее заболевания (плеврит, гидропневмоторакс ), при которых может наблюдаться аналогичная картина .
При больших дефектах, когда наряду с желудком в плевральную полость выпадают и петли кишечника, кроме большого газового пу з ыря желудка, лежащего медиально, на фоне диффу з ного затемнения легочного поля определяются отдельные участки просветления, чаще округлой или неправильной формы. П ри выпадении толстого кишечника обнаруживается просветление с типичной гаустрацией.
Выпадение толстого кишечника лучше всего может б ы ть подт верждено при введении контрастного вещества в клизме (ирригография ).
Многоосевое исследование с контрастированием желудочно-кишечного тракта благодаря симптому обтека н ия обычно по з воляет довольно точно установить локали з ацию и ра змеры грыжевых ворот, а также характер выпавших органов, что имеет определенное значение для выбора доступа и плана операции.
Характерной для травматической, как и для других грыж диафрагмы, яв ляется изменчивость рентгенологической картины в зависимости от сте п ени наполне н ия желудочно-кишечного тракта , причем измене н ия отме чаются нередко в течение одного исследования.
ЛЕЧЕНИЕ ТРАВМАТИЧЕСКИХ ДИАФРАГМАЛЬНЫХ ГРЫЖ.
В настоящее время общепризнанно, что как все диагностированные ранения ди афрагмы, так и все установленные травматические диафрагмальные грыжи подлежат хирургическому лечению. П оказанием к операции явл яется опасность ущемления, которая особенно велика именно при травматических грыжах.
Если операция по тем или и н ым причинам не произведена, то больному необходимо рекомендовать соблюдение соответствую щ его режима. Должны быть исключены все факторы, способствую щ ие повышению внутрибрюшного давления.
ИСТИННЫЕ ГРЫЖИ СЛАБЫХ ЗОН ДИАФРАГМЫ.
ПАРАСТеРнАЛЬНЫЕ ГРыжИ
КЛАССИФИКАЦИЯ И ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ.
Парастернальные грыжи встречаются сравнительно редко, они составляют от 2 до 6% всех диафрагмальных грыж.
Большая группа авторов называет их грыжей Морганьи, который впервые описал ее в 1761 г. У больного, которого наблюдал Морганьи, грыжа выходила через правую грудино-реберную щель. Не меньшее распространение получило название “грыжа Ларрея” в честь выдающегося французского хирурга, который в 1824 г. использовал левую грудино-реберную щель для доступа к перикарду и описал этот подход в 1829 г.
Парастернальные грыжи, в зависимости от точной локализации грыжевых ворот, подразделяются на ретрокостостернальные и ретростернальные .
К ретрокостостернальным относятся грыжи, выходящие в грудную полость через грудино-реберный треугольник.
Р етростернальные грыжи представляют собой истинные грыжи с мешком, расположенным в переднем средостении непосредственно за грудиной спереди от перикарда. Их развитие связано с врожденным отсутствием или недоразвитием мышечного слоя грудинной части диаф ра гмы.
КЛИНИКА И ДИАГНОСТИКА ПАРАСТЕРНАЛЬНЫХ ГРЫЖ
Клинические проявления парастернальных грыж зависят
- от характера органов, являющихся содержимым грыжевого мешка
- от степени их сдавления в грыжевых воротах.
Кроме того, при значительных размерах грыжи возникают симптомы, связанные со сдавлением и смещением органов грудной клетки. В то же время нередки наблюдения, когда грыжа, даже весьма значительная по размерам, остается абсолютно бессимптомной и случайно обнаруживается при рентгенологическом исследовании.
В литературе имеются указания, что в 10 15% случаев они могут давать ущемление.
При развитии ущемления возникают симптомы, характерные для странгуляционной кишечной непроходимости, по поводу которой большинство больных подвергается экстренной лапаротомии, причем правильный диагноз устанавливают только во время операции.
Клиническая диагностика парастернальных грыж представляет значительные трудности, поскольку жалобы больных не являются характерными только для этого заболевания, а данные, полученные при объективном обследовании, чаще всего скудны.
Рентгенодиагностика правосторонних ретрокостостернальных грыж сравнительно проста при наличии в грыже газосодержащего органа брюшной полости.
При простой обзорной рентгенографии обнаруживается округлая или овальная ячеистая с отдельными просветлениями тень в области правого кардио-диафрагмального угла. Ее интенсивность несколько меньше, чем интенсивность тени прилежавших к ней печени и сердца, причем величина и число просветлений могут меняться в зависимости от степени наполнения кишечника (“ симптом изменчивости ” рентгенологической картины).
В боковой проекции ячеистое затемнение располагается сразу кзади от передней грудной стенки и обычно накладывается на тень сердца.
Контрастное исследование желудка в ряде случаев позволяет установить, что в наддиафрагмальное пространство переместилась часть желудка, который при профильном исследовании в отличие от грыжи пищеводного отверстия расположен не в заднем, а в переднем средостении непосредственно за грудиной.
Наиболее ценным диагностическим методом является пневмоперитонеум , при котором воздух может проникнуть в грыжевой мешок, расположенный над диафрагмой, причем на фоне газа в ряде случаев можно отметить более контрастную тень сальника.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПАРАСТЕРНАЛЬНЫХ ГРЫЖ
Большинство современных хирургов являются сторонниками оперативного лечения парастернальных грыж, содержащих органы брюшной полости.
Риск вмешательства по поводу неосложненной грыжи при современном уровне развития хирургии ничтожен, в то же время он резко возрастает при возникновении ущемления. Само собой разумеется, что окончательно вопрос об операции решается только после всестороннего клинического обследования больных, позволяющего исключить наличие противопоказаний к вмешательству.
ЛЮМБОКОСТАЛЬНЫЕ ДИАФРАГМАЛЬНЫЕ ГРЫЖИ
(ГРЫЖИ БОГДАЛеКА)
В 1850 году Богдалек выделил грыжу, развивающуюся через описанный им пояснично-реберный треугольник. В классификациях грыжа щели Богдалека относится именно к истинным, т. е. имеющим грыжевой мешок. Встречаются эти грыжи весьма редко.
Клинические проявления грыжи Богдалека не имеют существенной специфической симптоматики и аналогичны возникающим при врожденных ложных заднебоковых грыжах диафрагмы.
Дооперационная дифференциальная диагностика грыжи Богдалека воз можна только при наложе н ии диагностического пневмоперитонеума, устанавливающего нал и чие грыжевого мешка. Место расположения поч ки устанавливается при пиелографии.
Лечение истинной люмбокостальной грыжи должно быть оперативным. Показанием к операции является опасность ущемления.
ГРЫЖИ АТИПИЧНЫХ ЛОКАЛИЗАЦИЙ
Истин н ы е грыжи атипичных локализаций встречаются чрезвычайно редко. К ним относятся :
диафрагмо-перикардиальные грыжи (д е фект грудинной части диафрагмы и прилежащей части перикарда),
пищеводно-аортальные (при отсутствии перегородки между диафрагмальными отв ер стиями аорты и п ищевода) и другие.
К грыжам редкой локализац ии относятся : грыж и , в озникающие через щель симпатического нерва , по ходу чревного нерва , межреб ерных нервов , через отверстие д ля аорты и н и жней полой в ены . Эти грыж и встречаются весьма редко и диагностируются во время операций.
ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
По данным большинства авторов, грыжи пищеводного отверстия являются заболеванием пожилых людей, составляя лишь 19% у лиц в возрасте моложе 40 лет (Б. В. Петровский с соавт., 1965). В старческом возрасте причиной грыж является атрофия мышечного кольца пищеводного отверстия, опущение диафрагмы с последующим расширением пищеводного отверстия, а также расслабление фасциальных связей пищевода (В. Я. Бараков, 1957).
Наряду с возрастной инволюцией диафрагмы, имеет значение повышение внутрибрюшного давления, так как основным фактором в происхождении грыж пищеводного отверстия является нарушение прочности пищеводно-диафрагмальной мембраны.
Эта мембрана прочно фиксирует пищевод в результате вплетения ее волокон мышечный слой пищевода на протяжении 1 см. Чрезмерное растяжение этой мембраны, истончение ее и разрывы обусловливают пролабирование кардиальной части желудка в грудную полость.
I . Ско л ьзящие (аксиальные) гр ыжи пищеводного отверстия:
1. Пищеводная грыжа пищеводного отверстия;
2 . Кардиальная грыжа пищеводного отверстия;
3. Кардио-фундальная грыжа пищеводного отверстия.
II. Параэзофагеальные грыжи пищеводного отверс тия:
. Фундальная грыжа пищеводного отверстия;
. Антральная грыжа пищеводного отверстия;
. Кишечная грыжа пищеводного отверстия (тонко - и толстокишечная);
. Комбинированная кишечно-желудочная грыжа пищеводного отверстия;
. Сальниковая грыжа пищеводного отверстия.
III . Гигантские грыжи пищеводного отверстия:
- Субтотальная желудочная грыжа пищеводного отверстия;
- Тотальная желудочная грыжа пищеводного отверстия.
IV . Короткий пищевод 1-й и 2-й степени:
- приобретенный короткий пищевод;
- врожденный короткий пищевод.
Скользящие грыжи пищеводного отверстия подразделяют на :
- кардиальные,
- кардио - фундальные,
- субтотальные
- тотальные желудочные грыжи.
При этом может наблюдаться укорочение пищевода I степени, когда кардия расположена не выше 4 см над уровнем диафрагмы, и II степени, когда кардия находится выше.
В зависимости от этиологических факторов скользящие грыжи могут быть
- пульсионными,
- тракционными
- смешанными.
Главными факторами в развитии пульсионных грыж являются конституциональная слабость межуточной ткани, возрастная инволюция и повышение внутрибрюшного давления . Тракционный механизм становится понятным, если помнить, что ряд патологических процессов (язвенная болезнь, холецистит и др.) посредством ваго-вагальных рефлексов приводит к продольному сокращению пищевода. Последний, укорачиваясь, подтягивает кардию, и таким образом формируется грыжа. В этом процессе различают две стадии функциональную и органическую.
Среди скользящих грыж пищеводного отверстия наиболее часто встречаются кардиальные . Основным клиническим проявлением их служит рефлюкс-эзофагит, который развивается из-за недостаточности кардии. Сглаживание угла Гиса, исчезновение или уменьшение клапана Губарева, уменьшение газового пузыря желудка, т. е. нарушение клапанного механизма закрытия кардии, приводит к желудочно-пищеводному рефлюксу. Физиологическая кардия вначале препятствует рефлюксу, но при длительном существовании грыжи наступает ее парез, прогрессирует желудочно-пищеводный рефлюкс, развивается эзофагит.
Среди параэзофагеальных грыж чаще всего наблюдаются фундальные , когда в заднее средостение смещается свод желудка. Параэзофагеальные грыжи могут прогрессировать. По мере увеличения фундальной грыжи и расслабления пищеводно-диафрагмальной мембраны фундальная грыжа переходит в кардиофундальную. Выделение параэзофагеальных грыж в отдельную группу полностью оправдано, так как в отличие от скользящих они склонны к ущемлению.
Клиника и диагностика.
Клиническая картина скользящих грыж пищеводного отверстия диафрагмы обусловлена в первую очередь рефлюкс-эзофагитом.
Самым частым симптомом, являются боли разл и чной интенсивности. Чаще всего они имеют четкую связь с приемом пищи, но могут быть и постоянными. Некоторые больные испытывают ночные боли. Характерными для рефлюкс-эзофагита являются загрудинные бол и и боли, локализующиеся на уровне мечевидного отростка, а также боли, усиливающиеся в горизонтальном положении и при физической нагрузке.
Вторым по частоте симптомом является изжога , которая прямо указывает на недостаточность кардии и является характерным признаком рефлюкс-эзофагита, возникая вследствие непосредственного воздей ствия кислого желудочного сока на слизистую оболочку пищевода. Обычно она наблюдается после еды и особенно легко возникает тогда, когда больной находится в наклонном или горизонтальном положении. Нарушения , в диете (острая и обильная еда, употребление алкоголя) усиливают изжогу, которая может оставаться интенсивной в течение многих дней, несмотря на возвращение к диете.
Третьим по частоте симптомом является отрыжка . Она может иметь различную окраску («кислая», «горько-сладкая», съеденной пищей и т. д.) . Срыгивание наблюдается иногда во время еды, но чаще после. Особенно часто оно возникает в горизонтальном положении, при наклонах тела, т. е. в тех позах, когда легко проявляется желудочно-пищеводный рефлюкс.
Одним из сравнительно частых симптомов, особенно при тяжелых рефлюкс-эзофагитах, является дисфагия . Обычно эти больные мно гократно подвергаются рентгенологическому исследованию вследствие подозрения на рак. Однако у большинства больных грыжей пищеводного отверстия отмечается интермиттирующая дисфагия, а постоянная дисфагия наблюдается, как правило, лишь при пептической стриктуре пищевода.
Нередким симптомом при грыжах пище водного отверстия диафрагмы является кровотечение . В большинстве случаев оно проявляется лишь положительной реакцией на скрытую кровь в кале. Однако у некоторых больных периодич е ски наблюдается рвота алой кровью или «кофейной гущей», а также дегтеобразный стул.
Анемия чаще всего бывает при кардиофундальных грыжах и может являться единственным симптомом заболевания. У большинства больных кровотечение происходит из области изъязвлений и эрозий в зоне пептического эзофагита, но может наблюдаться и при отсутствии изъязвлений слизистой, т. е. происходить путем диапедеза.
Рефлекторная стенокардия при грыжах пищеводного отверстия наблюдается нередко. Обычно удается установить связь между появлением сердечных болей и приемами пищи или обострением рефлюкс-эзофагита.
Клиническая карти на параэзофагеальных грыж зависит от
- вариантов грыжевого выпячивания
- содержимого грыжи
- степени смещения окружающих органов
Могут преобладать желудочно-кишечные или сердечно-легочные симптомы. Пролабирование в грудную полость желудка, встречающееся наиболее часто, может проявляться дисфагией, болями в эпигастральной области и за грудиной, возникающими после приема пищи, отрыжкой.
В большинстве случаев при параэзофагеальной грыже пищеводного отверстия диафрагмы, в отличие от скользящей грыжи , механизм замыкания кардии не нарушен , поэтому желудочно-пищеводного рефлюкса и его осложнений, как правило, практически не наблюдается.
Инструментальные методы исследования .
При параэзофагеальных грыжах нередко уже при обзорной рентгеноскопии грудной клетки удается выявить округлое просветление на фоне тени сердца в заднем средостении, иногда с уровнем жидкости. При приеме бария н еобходимо уточнить расположение кардии по отношению к диафрагме, а также изучить состояние пролабирующей в грыжу части желудка и взаимоотношение ее с пищеводом и кардией.
Рентгенодиагностика параэзофагеальных грыж обычно не представляет особых трудностей; труднее выявить возможные ее осложнения язву, полип или рак.
Эндоскопические методы исследования эзофагоскопия и гастроскопия в диагностике параэзофагеальных грыж практического значения не имеют. Дифференциальная диагностика проводится в первую очередь с кардиофундальной грыжей.
Рентгенодиагностика скользящих грыж. Кардиальную грыжу пищеводного отверстия диафрагмы обычно выявляют при исследовании в горизонтальном положении или в положении Тренделенбурга. Кардиальная грыжа формируется над диафрагмой независимо от фазы дыхания, имеет овальную форму.
От желудочно-пищеводного преддверия грыжа отделена «кардиальными» зарубками, которые являются отображением анатоми ческой кардии. Расположение кардии над диафрагмой патогномоничный признак кардиальной грыжи пищеводного отверстия .
Эзофагоскопия показана при малейшем подозрении на рак, при пептической стриктуре пищевода, язве, кровотечении, расхождении клинических и рентгенологических данных. При эзофагоскопии определяют длину пищевода (диагностика его укорочения), оценивают тяжесть эзофагита, выявляют симптомы недостаточности кардии (зияние кардии, желудочно-пищеводный рефлюкс).
Лечение.
Большинству больных с грыжами пищеводного отверстия диафрагмы показана консервативная терапия. В тех случаях, когда грыжа является случайной находкой при рентгенологическом исследовании и клиники рефлюкс-эзофагита нет, лечение не требуется. Лечение рефлюкс-эзофагита подразумевает соблюдение определенного режима поведения, диеты и лекарственной терапии.
- Прежде всего, следует избегать тех условий, при которых отмечается возникновение или проявление рефлюкс-эзофагита (поднятие тяжестей, работа в наклонном положении и др.).
- При ожирении нужно настойчиво рекомендовать больным добиваться снижения массы тела, так как похудание в подобных случаях является одним из важнейших факторов лечения.
- Спать рекомендуется с приподнятым головным концом кровати, в полусидячем положении, ибо, как известно, в горизонтальном положении желудочно-пищеводный рефлюкс возникает легче.
- Диета и режим питания имеют весьма важное значение в комплексе лечения. Рекомендуется прием пищи небольшими порциями 5 раз в день, в строго установленное время. Основной объем пищи необходимо принимать в течение первой половины дня. После еды не следует сразу ложиться, поскольку это облегчает возникновение рефлюкса. Нередко соблюдение только режима питан ия дает ощутимый клинический эффект.
- В период обострения эзофагита показана механически обработанная пища типа «пи щеводного» стола или лечебной диеты №1.
При параэзофагеальных грыжах следует проводить хирургическое лечение . Показание к операции обусловлено способностью таких грыж к ущемлению, которое может сопровождаться острой и хронической непроходимостью ущемленного органа, чаще всего желудка.
Суть оперативного вмешательства заключается в низведении грыжевого мешка и ушивании ножек диафрагмы (крурорафия) позади пищевода. Для предупреждения развития в отдаленном периоде рефлюкс-эзофагита одновременно выполняют эзофагофундорафию. При сочетании параэзофагеальной грыжи с недостаточностью кардии крурорафию целесообразно дополнить фундопликацией по Ниссену.
При скользящей грыже пищеводного отверстия диафрагмы показанием к операции служат осложнения грыжи - стенозирующий рефлюкс-эзофагит и кровотечение. Показанием к операции является также безуспешность неоднократной рационально проводимой консервативной терапии у больных с выраженными симптомами рефлюкс-эзофагита.
В настоящее время наиболее распространенной операцией при скользящей грыже пищеводного отверстия диафрагмы является фундопли кация по Ниссену.
Фундопликацию выполняют из верхней срединной лапаротомии или левостороннего трансторакального доступа. Операция заключается в полном окутывании терминального отдела пищевода стенкой дна желудка .
РЕЛАКСАЦИЯ ДИАФРАГМЫ
В отличие от грыж при релаксации диафрагмы наблюдается резкое истончение ее, отсутствуют мышцы в целом куполе диафрагмы или в какой-либо части. Этот участок и весь купол выпячивается высоко в грудную клетку вместе с прилежащими органами брюшной полости.
Впервые релаксацию диафрагмы описал Жан Пти (Petit ) в 1774 г., подразумевая под этим понятием полное расслабление куполов и высокое ее стояние.
В основе этого заболевания лежит неполноценность мышечных элементов диафрагмы. Релаксация может быть врожденного и приобретенного характера.
Релаксация приобретенного характера является следствием неполноценности мышечной ткани диафрагмы, возникающей в связи с атрофическими и дистрофическими изменениями мышц, при переходе на нее воспалительных изменений с серозных покровов или вследствие самостоятельных воспалительных процессов в диафрагме, важным моментом является травма диафрагмы .
Длительное время релаксацию диафрагмы рассматривали в противоположность диафрагмальной грыже не представляющее угрозы для жизни больного. Однако наряду с бессимптомным течением, встречаются формы, клинически проявляющиеся нарушением в пищеварительной, дыхательной, сердечно-сосудистой и ряде других систем.
Симптомы релаксации зависят от смещения диафрагмы и прилежащих к ней органов. В каждом отдельном случае на первый план выступает определенная группа симптомов со стороны тех органов, функция которых наиболее нарушена. В зависимости от этого выделяют три группы нарушений: дыхательные, сердечно-сосудистые и желудочно-кишечные.
Б. В. Петровский и соавторы (1965) выделяют 4 формы клинического течения релаксации диафрагмы:
- бессимптомную
- со стертыми клиническими проявлениями
- с выраженными клиническими симптомами
- осложненную (заворот желудка, язва желудка, кровотечение и др.)
Общие жалобы характеризуются указанием на приступы боли, потерю массы, иногда приступы слабости, вплоть до обморочного состояния, сердцебиение, одышка, кашель. Они обусловлены смещением и ротацией сердца, а также выключением половины диафрагмы из дыхания.
Со стороны желудочно-кишечного тракта ведущими клиническими симптомами являются ощущение тяжести после еды, частые отрыжки, икота, изжога, урчание в животе, тошнота, рвота, метеоризм и запоры, дисфагия и рецидивирующие желудочно-кишечные кровотечения.
Причиной указанных жалоб является выпадение динамической функции диафрагмы, перегиб абдоминального отдела пищевода, заворот желудка с растяжением его и нарушением кровообращения, наличие язв, эрозивного гастрита или венозного стаза и желудочного кровотечения. Описаны даже случаи гангрены желудка.
При объективном обследовании определяют симптом Гувера более сильное отклонение при вдохе левой реберной дуги кверху и кнаружи. Перкуторно отмечают увеличение и смещение кверху пространства Траубе. Нижняя граница легких спереди приподнята кверху до IIIV ребра, граница сердечной тупости смещена вправо.
При аускультации выявляют приглушенные сердечные тоны, ослабленное дыхание, кишечные шумы и урчание или шум плеска над грудной клеткой.
Инструментальные исследования дают возможность выявить нарушения внешнего дыхания, особенно ЖЕЛ. Для электрокардиограммы таких больных характерно замедление внутрижелудочковой проводимости, нарушение коронарного кровообращения и появление экстрасистол.
Рентгенологическое исследование является решающим в диагностике релаксации, причем имеют значение следующие симптомы:
1) стойкое повышение уровня расположения соответствующего купола диафрагмы до 2 ребра;
2) в горизонтальном положении диафрагма и прилежащие к ней органы смещаются кверху;
3) контуры диафрагмы представляют ровную, непрерывную дугообразную линию. Нередко выявляется компрессия легкого и смещение сердца вправо.
Для проведения дифференциальной диагностики используют пневмоперитопеум, пиелографию, рентгенокимографию и различные функциональные пробы.
Местная или ограниченная релаксация диафрагмы наблюдается преимущественно справа. При этом купол диафрагмы дугообразно выпячивается в сторону легкого, а печень деформируется, повторяя форму области релаксации, и вклинивается в приподнятый кверху участок . Чаще заболевание протекает бессимптомно, но иногда могут быть различные расстройства, типа боли в груди и в области сердца, кашля или диспепсических явлений.
Лечение релаксации диафрагмы заключается в оперативном вмешательстве. Показанием к операции является установление диагноза релаксации, сопровождающейся болевым синдромом, нарушениями дыхания, сердечно-сосудистой деятельности и функции желудочно-кишечного тракта. Экстренные показания возникают при завороте желудка, разрыве диафрагмы, остром желудочном кровотечении и других тяжелых осложнениях.
Лучевая диагностика поражений диафрагмы
(краткий очерк).
Диафрагма представляет собой мышечносухожильное образование, разделяющее органы грудной и брюшной полостей. Не случайно в старых анатомических и рентгенологических публикациях ее нередко именовали грудобрюшной преградой. Вместе с тем, она в силу своего положения, устройства и функции играет роль связующего звена между указанными полостями и с этой точки зрения может считаться грудобрюшным соединением. К настоящему времени литература по эмбриологии, анатомии, физиологии, клинической и лучевой диагностике заболеваний диафрагмы практически необозрима, и в кратком очерке приходится отказаться от соответствующих ссылок. Упомянем лишь, что первая серьезная монография по рентгенодиагностике поражений диафрагмы была опубликована австрийским рентгенологом K. Hitzenberger (“Das Zwerchfell im gesunden und kranken
Zustand”, 1927), а наиболее обстоятельное отечественное исследование было выполнено В.И. Соболевым и представлено в его докторской диссертации “Диафрагма в рентгеновском изображении” (1951).
Диафрагма состоит из тонкой центральной сухожильной части (centrum tendineum) и краевой мышечной части. В свою очередь мышца диафрагмы (m. phrenicus) разделяется на три части: грудинную, реберную и поясничную, состоящую из трех ножек (внутренней, промежуточной и наружной). Грудинная часть отходит от мечевидного отростка, реберная – от внутренней поверхности 7–8 ребер, поясничная – от сухожильной дуги над поясничной мышцей и квадратной мышцей поясницы и от задних отделов ребер. Пространство между грудинной и реберной частями диафрагмы (отверстие Ларрэ или Морганьи) называется грудинореберным треугольником и заполнено клетчаткой, а пространство между реберной и поясничной частями (отверстие Бохдалека) – поясничнореберным треугольником и заполнено забрюшинным жиром (рис. 1).
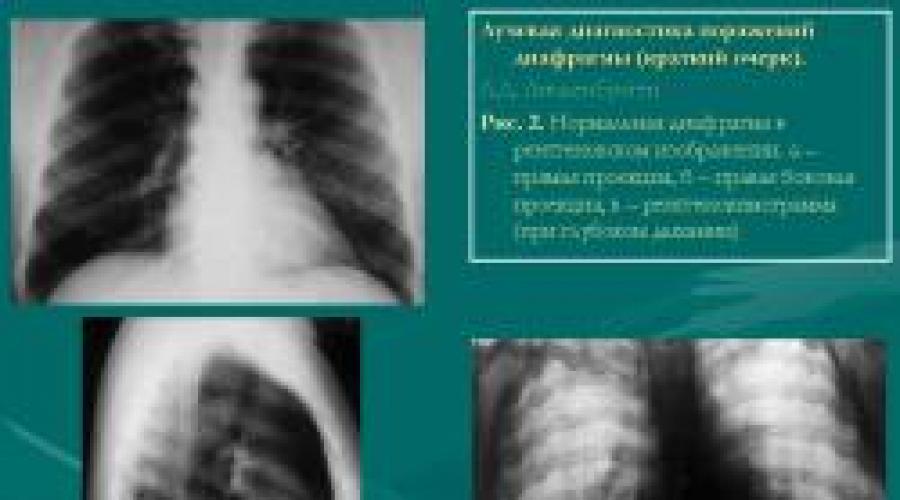
Нормальная диафрагма в лучевом изображении
При рентгеноскопии и на обзорных рентгенограммах грудной клетки верхняя поверхность диафрагмы резко очерчивается на границе с воздушной легочной тканью (за исключением той области, где к ней примыкает сердце (рис. 2). Нижняя поверхность диафрагмы сливается с тенью поддиафрагмальных органов, но отчетливо отображается при наличии газа в полости брюшины (пневмоперитонеум) – рис. 3. Толщина сухожильной части находится в пределах 1–2 мм, а наружных отделов каждой половины диафрагмы – 3–5 мм. В 1979 г. нами был описан сравнительно редкий вариант, за ключающийся в скоплении жировой ткани между диафрагмой и внутрибрюшной фасцией (рис. 4). Просветление, обусловленное жиром, нетрудно отличить от интерпозиции толстой кишки между печенью и диафрагмой или селезенкой и диафрагмой (по характерному рисунку кишечной петли) и, что важнее, от свободного газа в брюшной полости (путем изменения положения тела исследуемого). Достаточно ясно на рентгеновских компьютерных и магнитнорезонансных томограммах выделяется поясничная часть диафрагмы, и можно судить о положении, величине и контурах ее ножек (рис. 5). Толщина промежуточной ножки доходит до 10 мм; у пожилых людей ее контуры бывают слегка волнистыми. Положение, форма и движения диафрагмы связаны с возрастом, полом, телосложением человека, его положением в пространстве и состоянием смежных органов. На рентгенограмме в прямой проекции верхняя граница правой половины диафрагмы расположена у взрослых на уровне передних концов 5–6 ребер и, соответственно, позвоночных концов 10–12 ребер (глубина околопозвоночных скатов составляет в среднем 4–5 см). Левая половина диафрагмы находится на 1–1,5 см ниже. У детей, у женщин, а также у тучных людей диафрагма стоит несколько выше, но различия невелики. Диафрагма локализуется выше у лиц с короткой и широкой грудной клеткой. В возрасте 60–90 лет диафрагма опускается вследствие снижения тонуса мышц брюшного пресса и возрастной эмфиземы легких. При переходе в сидячее положение диафрагма опускается, а в положении на спине, наоборот, поднимается (в среднем на 3 см, больше за счет задних отделов), причем ее экскурсии существенно увеличиваются. Когда человек лежит на боку, то ниже расположенная половина диафрагмы поднимается на полтора–два межреберных промежутка, а противоположная половина опускается на 1–2 см и при спокойном дыхании почти не подвижна. Форма каждой половины диафрагмы зависит от ее тонуса и от типа телосложения человека. При снижении тонуса выпуклость купола увеличивается. У лиц с узкой и длинной грудной клеткой купол более плоский, а при широкой и короткой грудной клетке имеет правильную полушаровидную форму. Примерно у 5% людей единая дуга одной или обеих половин диафрагмы разделяется как бы на 2–4 дуги, что объясняется неравно мерным развитием мышечных групп. Это так называемая “складчатость” купола диафрагмы (рис. 6).
Она лучше заметна в фазе глубокого вдоха, причем соответственно пересечению соседних дуг на поверхности печени имеются неглубокие борозды. У некоторых людей при глубоком вдохе отмечается зубчатость контура диафрагмы в области бокового отдела ребер наддиафрагмального синуса. Она образуется в местах прикрепления мышечных волокон к ребрам. У диафрагмы три главных функции: двигательная (дыхательная), опорная (для соседних органов) и прессорная (выжимающее и присасывающее действие и массирующее влияние на желудок и кишечник). Активные движения диафрагмы обусловлены сокращением ее мышц. Их изучают при спокойном дыхании, глубоком дыхании и с применением функциональных проб, сопоставляя при этом перемещения обеих половин диафрагмы на симметричных участках. Функциональная проба Хитценбергера заключается в быстром коротком и глубоком вдохе через нос (“нюхательная проба”), а проба Мюллера состоит во вдохе при закрытой голосовой щели после глубокого выдоха.При исследовании в прямой передней проекции при вертикальном положении диафрагма опускается на 0,5–2 см при спокойном дыхании и до 7–8 см при форсированном дыхании. При переходе в положение на спине амплитуда движений диафрагмы возрастает. Перемещения обеих половин диафрагмы обычно симметричны, но встречаются незначительные различия между ними. Вместе с тем, направление и размах движений разных частей диафрагмы неодинаковы. Это объясняется различной силой сокращений грудинной, реберной и поясничной частей диафрагмы, а также интерференцией реберного и диафрагмального типов дыхания. Согласно измерениям Я.Л. Шика, при спокойном дыхании экскурсии передних отделов диафрагмы составляют в среднем 0,4 см, а задних – 1,8 см.
Дистопии, дискинезии и дистонии диафрагмы
Дистопии выражаются в высоком или низком положении всей диафрагмы, одной половины диафрагмы или какойлибо ее части. Врожденное двустороннее высокое стояние диафрагмы наблюдается крайне редко. В физиологических условиях подъем диафрагмы развивается при беременности. Высокое положение диафрагмы бывает при ряде патологических состояний – асците, выраженном метеоризме, кишечной непроходимости, разлитом перитоните, гепатоспленомегалии. Рентгенологически при этом отмечается увеличение площади примыкания к диафрагме сердца, заострение ребернодиафрагмальных углов. Столь же многочисленны причины высокого положения одной из половин диафрагмы. Оно может быть вызвано уменьшением объема легкого на той же стороне в результате ателектаза, коллапса, цирроза, тромбоэмболии, гипоплазии. К нему может привести диафрагматит, поддиафрагмальный абсцесс, крупная киста или опухоль в поддиафрагмальной области, сильно растянутый желудок или раздутая селезеночная кривизна. И, конечно, подъем одной половины диафрагмы ярко выражен при поражении диафрагмального нерва. Некоторые из перечисленных состояний необходимо рассмотреть подробнее. Ограниченный перитонит в верхнем отделе брюшной полости сопровождается развитием вторичного острого диафрагматита. Его признаки были детально изучены М.М. Виккером и В.И. Соболевым – деформация и высокое положение соответствующей половины диафрагмы, ограничение его подвижности, неровность и нерезкость очертаний, утолщение и размытость контуров промежуточной ножки диафрагмы, накопление жидкости в ребернодиафрагмальном синусе, очаги ателектаза и инфильтрации в основании легкого (рис. 7). Эти симптомы указывают на возможное формирование абсцесса в поддиафрагмальном пространстве или верхнем отделе печени. Образование абсцесса распознается с помощью сонографии, КТ или МРТ, а если он содержит газ, то и по рентгенограммам (рис. 8).
Поражение диафрагмального нерва, независимо от его природы (родовая травма, ранение, полиомиелит, интоксикация, сдавление аневризмой, прорастание опухолью, хирургическое вмешательство), ведет к потере активных движений соответствующей половины диафрагмы и ее подъему. Первоначально наблюдается ослабление дыхательных движений, затем присоединяется их парадоксальность, которая демонстративно выявляется при пробе Хитценбергера или Мюллера. При вдохе регистрируется подъем пораженной части купола и смещение средостения в здоровую сторону. Подчеркнем, что у здоровых людей небольшие парадоксальные движения обнару живаются очень редко и лишь в передних от делах диафрагмы.
К дискинезиям и дистониям диафрагмы относят различные нарушения ее тонуса и дыхательных движений. Большинство из них связано с нейромышечными заболеваниями, острыми воспалительными и травматическими поражениями плевры, брюшины, позвоночника и ребер, интоксикациями. Психогенный эффект, например внезапно наступившее чувство страха, может вызвать кратковременный спазм диафрагмы. При истерии, бронхиальной астме, тетании и отравлении стрихнином наблюдаются тонические судороги диафрагмы: последняя расположена низко, уплощена и неподвижна при дыхании. Четко обнаруживается при рентгеноскопии клоническая судорога диафрагмы (икота, всхлипывание), возникающая при ряде патологических состояний (психическое расстройство, последствия энцефалита и инсульта, уремия, алкогольное опьянение и др.). На экране наблюдается в момент всхлипывания быстрое опускание диафрагмы в момент выдоха с дальнейшим возвращением ее в исходное положение. Многими авторами описаны проявления тика (хореи диафрагмы) и трепетания диафрагмы. Тиком называют короткие клонические сокращения различной частоты, а трепетанием – крайне частые (до 200–300 в минуту) пароксизмы сокращений, отмечающиеся при психопатиях и энцефалите. К числу своеобразных нарушений принадлежит атетоз – мелкие неправильные сокращения мышечных пучков диафрагмы как на вдохе, так и на выдохе, наблюдающиеся при эмфиземе, психических заболеваниях и энцефалите. Низкое расположение диафрагмы и ограничение ее подвижности характерно для обструктивных поражений легких с тяжелой диффузной эмфиземой. Небольшое снижение уровня стояния диафрагмы отмечается при двустороннем пневмотораксе. Односторонний пневмоторакс (особенно клапанный) и плевральный выпот (до образования сращений) вызывают снижение купола на своей стороне.
Релаксации диафрагмы
Релаксация половины диафрагмы – это синдром, за которым скрываются два разных состояния. Первое из них – редкая аномалия развития, связанная с гипоплазией диафрагмальной мышцы. Высокое положение и слабость правой или левой половины диафрагмы обнаруживаются уже при рождении ребенка (вероятно, они могут быть выявлены посредством сонографии и пренатально). Второе состояние атрофия диафрагмальной мышцы, которая чаще касается левой половины диафрагмы. Возникает прижизненно вследствие повреждения диафрагмального нерва, инфекционного или токсического поражения нервных волокон. Дистрофические изменения одновременно находят в окончаниях симпатических нервов. Описаны сочетания релаксации с поражением плечевого сплетения.
При правосторонней релаксации бывает интерпозиция толстой кишки между печенью и диафрагмой. Рентгенологу необходимо дифференцировать релаксацию половины диафрагмы с большой диафрагмальной грыжей – разделительные признаки будут указаны ниже. Сегментарные (парциальные) релаксации бывают следствием недоразвития (гипоплазии) отдельных мышечных групп или приобретены в результате поражения диафрагмального нерва разной природы. Наиболее часто наблюдается релаксация передневнутреннего отдела диафрагмы, реже – задненаружного или всего заднего отдела. На слабость передневнутреннего отдела (рис. 11) указывают следующие рентгеновские симптомы: 1) тень образования по положению и величине соответствует передневнутреннему отделу диафрагмы; 2) на границе выпячивания заметно пересечение дуг мышечных групп диафрагмы; 3) образование имеет более или менее правильную полушаровидную форму и ровные и четкие контуры; 4) если оно расположено справа, то тень его интенсивна и однородна (обусловлена тканью печени); если слева, то в составе его – газовый пузырь желудка, а иногда и петля толстой кишки; 5) между выпячиванием и внутренней поверхностью передней грудной стенки всегда находится слой легочной ткани; 6) угол между выпячиванием и задненаружным отделом диафрагмы тупой или во всяком случае не меньше прямого; 7) тонус и сократительная способность выпяченного отдела диафрагмы пониженные; в начале и в конце вдоха можно заметить его парадоксальные движения. В условиях пневмоперитонеума (см. рис. 11) видно истончение слабого участка диафрагмы, содержащего лишь скудные мышечные волокна. Опухоль в нижнем отделе легкого, диафрагмальная грыжа, киста или опухоль, исходящие из верхнего отдела печени, могут вызвать выбухание части диафрагмы в грудную полость. Но учет перечисленных признаков обеспечит правильную диагностику.
Слабость задненаружного или всего заднего отдела диафрагмы встречается реже и также преимущественно справа (рис. 12, 13). Мы выделили рентгеновские симптомы этого вида сегментарной релаксации: 1) теневое образование по своему положению и величине соответствует задненаружному или всему заднему отделу диафрагмы; 2) на границе выпячивания заметно пересечение дуг мышечных групп диафрагмы; 3) выбухание имеет более или менее полушаровидную форму и ровные контуры; 4) тень его интенсивна и однородна, так как обусловлена тканью печени (если оно расположено слева, то в углубление, образованное выпяченной частью диафрагмы, входят петли кишок или селезенка; 5) между выпячиванием и внутренней поверхностью грудной стенки расположен слой легочной ткани; 6) угол между выпячиванием и передневнутренним отделом купола диафрагмы тупой; 7) тонус и сократительная способность выбухающего отдела диафрагмы понижены; 8) при правосторонней релаксации печень деформирована, но не увеличена.
Главным признаком как истинной, так и ложной диафрагмальной грыжи (трансдиафрагмального пролапса), определяемым при всех лучевых методах, служит появление в грудной полости необычного образования, неотделимого от диафрагмы. Оно четко отграничено от легочной ткани, если нет плевральных наслоений. Структура тени образования зависит от состава грыжи. В ней может оказаться любой орган живота; с убывающей частотой в грыже находятся толстая кишка, тонкая кишка, желудок, сальник, селезенка, почка, печень. Соответственно на рентгенограммах и компьютерных томограммах в грудной полости обнаруживаются либо петли кишок, содержащие газ и тени пищевых масс, либо раздутый газом желудок (с горизонтальным уровнем жидкости), либо однородная тень паренхиматозного органа (рис. 15). С наличием кишечных петель связан другойважный симптом грыжи – изменчивость рентгеновской картины на повторных снимках. Меняются число, положение и величина газовых пузырей, перегородок между ними, количество содержимого. Такие же изменения можно заметить при перемене положения тела. Весьма опасно ущемление такой грыжи. Распознавание этого осложнения базируется на клинических признаках кишечной непроходимости и рентгеновских симптомах. В грудной полости определяются раздутые газом петликишок с горизонтальными уровнями жидкости. Приводящая часть кишечника, находящаяся в брюшной полости, тоже вздута, а отводящая часть находится в спавшемся состоянии. Вообще диафрагмальную грыжу следует рассматривать как тяжелое заболевание, даже если в период лучевого исследования оно протекает малосимптомно. Надо рекомендовать пациенту (а если это ребенок, то родителям)иметь в документе записку с несложным текстом: “У меня диафрагмальная грыжа”. В случае ущемления грыжи это решающим образом поможет диагностике и облегчит проведение операции.Ценные сведения доставляет контрастирование пищевода и кишечника. При этом подтверждается существование грыжи или пролапса, уточняется их содержимое и устанавливаются положение и величина грыжевых ворот, поскольку на уровне грыжевого отверстия обнаруживаются вдавления на стенках желудка или кишки (рис. 16). Грыжа травматического происхождения может располагаться в любом отделе диафрагмы (рис. 17). Изза воспалительных или рубцовых изменений ее дыхательная подвижность отсутствует или ограничена; иногда заметны парадоксальные движения. Вне зоны повреждения подвижность диафрагмы ограничена. Большое выпячивание вызывает смещение средостения и ведет к нарушению дыхательной и сердечной деятельности. Истинные диафрагмальные грыжи бывают врожденными и приобретенными. Первые связаны с аномалией развития диафрагмы и составляют большинство грыж у детей. По средством ультразвукового исследования или МРТ они могут быть найдены даже в пренатальном периоде с одновременной оценкой их влияния на легочные объемы. Приобретенные грыжи могут локализоваться в любой части диафрагмы. Но к типичным вариантам грыж относятся: 1) грыжа при аплазии половины диафрагмы; 2) грыжа при аплазии грудинной части диафрагмы; 3) грыжа в области грудинореберного треугольника; 4) грыжа в области поясничнореберного треугольника; 5) грыжа пищеводного отверстия диафрагмы (в данной статье не рассматривается).
Острый первичный диафрагматит (миозит), или синдром Joannides–Hedblom, наблюдается исключительно редко. Его рентгеновская картина практически не отличается от признаков вторичного диафрагматита, описанных выше. Не менее редки туберкулезные, сифилитические, эозинофильные и грибковые грануломы, вызывающие местную деформацию диафрагмы, ее утолщение на этом участке и нерезкость очертаний. Казуистикой является развитие пневмоцеле диафрагмы при наложении искусственного пневмоперитонеума. В области протрузии газа в фибромышечные элементы диафрагмы вырисовывается просветление в виде пузыря.
Доброкачественные опухоли диафрагмы происходят из мышечной, фиброзной, жировой или нервной ткани. Описаны также аденомы из эмбрионально эктопированной ткани печени и надпочечника. Протекают чаще бессимптомно, а при лучевом исследовании должны быть отличены от опухолей над и поддиафрагмальной локализации. Распознавание кист дермоидной или иной природы (посттравматические, мезотелиальные) базируется на данных сонографии или компьютерной томографии.
Самой частой формой истинной грыжи является парастернальная грыжа. В передне
внутреннем отделе правой или, реже, левой половины грудной полости видно необычное образование, непосредственно примыкающее к диафрагме, сердцу и передней грудной стенке (рис. 20). Оно достаточно резко отграничено от легочной ткани, при спокойном дыхании почти неподвижно, а при глубоком дыхании и функциональных пробах демонстрирует парадоксальные движения в начале и в конце вдоха. Кишка в составе грыжи распознается по характерному ее виду (см. рис. 20). Но если грыжа содержит только сальник, то тень ее однородна, и возникает необходимость дифференцировать ее от других образований, встречающихся в сердечнодиафрагмальном углу (рис. 21). В отличие от сегментарной релаксации между грыжей и передней грудной стенкой нет слоя легочной ткани. Столь же тесно
грыжа прилежит к средостению. Отсутствует также признак пересечения дуг передневнутреннего и задненаружного отделов диафрагмы и нарушена дыхательная смещаемость образования. Мысль о целомической кисте и дивертикуле перикарда легко отбросить, убедившись посредством сонографии, КТ или МРТ, что образование состоит преимущественно из жировой ткани и не содержит жидкости. Дополнительные данные получают при заполнении толстой кишки контрастной массой. При сальниковой парастернальной грыже поперечная ободочная кишка дистальнее печеночной кривизны подтянута в сторону диафрагмы(так называемая ложная печеночная кривизна, или деформация в виде перевернутой буквы V) – см. рис. 20. При очень маленькой парастернальной грыже ее изображение на снимке в прямой проекции может быть едва различимо. При тщательном изучении боковой рентгенограммы удается заметить необычную тень в правом сердечнодиафрагмальном углу. При помощи раздувания толстой кишки или при введении в нее бариевой взвеси задача легко разрешается (рис. 22). Но следует заметить, что иногда через грудинореберный треугольник в грудную полость проникает не сальник, а предбрюшинный жир. Это состояние называют предбрюшинной или абдоминомедиастинальной липомой (рис. 23). В этом случае на рентгенограмме в боковой проекции прослеживается светлая полоска жира перед печенью, а ложная печеночная кривизна, естественно, не образуется. Парастернальные грыжи, как правило, не ущемляются. С течением времени величина грыжевого выпячивания или липомы может не меняться или же увеличивается (рис. 24). Грыжа в области поясничнореберного треугольника проходит через заполненное забрюшинной клетчаткой пространство и может содержать жир, почку, надпочечник, селезенку и даже часть печени. Чаще наблюдается слева (рис. 25). Ее особенность не только в том, что она всегда лежит в типичном месте – в районе ребернопозвоночного угла и околопозвоночного ската, но и в том, что она развивается в тот период, когда еще сохранена общая брыжейка и нет фиксации толстой кишки к задней брюшной стенке. Это означает, что при контрастировании тонкой кишки можно обнаружить указанную аномалию и, в частности, отсутствие flexura duodenojejunalis. Большую диафрагмальную грыжу приходится дифференцировать с релаксацией половины диафрагмы. Это осуществляют на основании следующих признаков: 1) при релаксации контур диафрагмы прослеживается в виде правильной и нигде не прерывающейся дугообразной линии, идущей от передней грудной стенки до задней и от боковой грудной стенки до средостения, чего обычно не бывает при грыже; 2) при релаксации все брюшные органы расположены под диафрагмой, поэтому выявление контура последней ниже верхней границы купола служит доказательством грыжи; 3) при переводе пациента из вертикального положения в горизонтальное форма и не прерывность контура диафрагмы при релаксации сохраняются; при грыже выпячивание часто меняет свою форму, так как разные органы смещаются неодинаково; 4) втяжения на стенках желудка и кишок на уровне диафрагмы возникают только при грыже; 5) при грыже угол между сводом желудка и стенкой кишки остается открытым, при релаксации он замкнут сверху контуром диафрагмы; 6) рентгеновская картина диафрагмальной грыжи, содержащей петли кишок, характеризуется изменчивостью; рентгеновские признаки релаксации и, в том числе, поворот желудка вокруг его поперечной и продольной осей отличаются постоянством.
Редкие поражения
Первичные злокачественные опухоли, как правило, представляют собой разнообразные варианты сарком. Их рост сопровождается болью в связи с поражением плевры и брюшины. Опухоль выявляется при лучевом исследовании, но должна быть отличена от новообразования, прорастающего в диафрагму из соседнего органа. При появлении выпота в плевральной полости ее бывает непросто разграничить с раком легкого или мезотелиомой плевры. Что касается метастазов злокачественной опухоли в диафрагму, то они образуют бляшки или полушаровидные образования, которые нелегко различить с метастазами в прилежащую плевру или брюшину.
Диафрагма - мышечно-сухожильный орган, отделяющий грудную полость от брюшной и активно участвующий в акте дыхания, в кровообращении, деятельности пищеварительного тракта. Различают грудинную, реберную и поясничную части диафрагмы. Начало грудной части - мечевидный отросток, реберной части - внутренняя поверхность VII-XII ребер, поясничной части - XII грудной, I-IV поясничные позвонки, медиальные и латеральные дугообразные связки. Прикрепляются мышечные волокна к сухожильному центру диафрагмы. В диафрагме имеется три обособленных отверстия, образованных расхождением мышечно-сухожильных волокон, через которые проходят аорта с грудным лимфатическим протоком, пищевод с блуждающими нервами и нижняя полая вена.
Между грудинными и реберными (спереди), а также между поясничными и реберными (сзади) мышечными пучками диафрагмы с каждой стороны имеются небольшие щелевидные расхождения: спереди - щель Ларрея, сзади - щель Бохдалека, которые предрасположены к образованию диафрагмальных грыж.
Рентгенологический метод является главным в исследовании и изучении диафрагмы. В рентгеновском изображении диафрагма представляется в виде дугообразной тени, выпячивающейся в грудную полость и ограничивающей снизу каждое легкое. С тенью сердца контур диафрагмы образует углы, близкие к прямому. Толщина диафрагмы неравномерная, в мышечной части колеблется от 0,3 до 0,5 см, в сухожильной - в 1,5 раза меньше. Ведущую роль в изучении диафрагмы отводят обычной рентгеноскопии, видеомагнитофонной записи, рентгенокинематографии, рентгенокимографии и другим функциональным методам рентгенодиагностики. Велико диагностическое значение газоконтрастных исследований (пневмомедиастинум, пневмоперитонеум, пневмоторакс), позволяющих получить раздельное изображение контуров диафрагмы и прилежащих органов и тем самым уточнить локализацию и характер патологического образования, а также состояние самой диафрагмы.
Аплазия диафрагмы - общее название аномалий развития диафрагмы, при которых чаще отсутствует часть диафрагмы или участок какой-либо ее ткани. Различают следующие частичные врожденные дефекты диафрагмы: заднебоковой, передне-боковой, центральный, пищеводно-аортальный, френоперикардиальный и односторонняя аплазия диафрагмы, которые проявляются образованием соответствующих диафрагмальных грыж (см.).
Ассманна - Фаульхабера симптом - рентгенологический признак грыжи пищеводного отверстия диафрагмы: утолщение свода желудка, проявляющееся увеличением расстояния между верхним контуром диафрагмы и газовым пузырем желудка (в норме не более 1 см).
Бергманна синдром - эзофагокардиальный синдром, характеризуется сочетанием болей и неприятного ощущения инородного тела за грудиной, дисфагии, икоты, нарушений сердечного ритма. Наблюдается при грыжах пищеводного отверстия диафрагмы (см.).
Бохдалека диафрагмальная грыжа - обусловлена недоразвитием мышечного слоя диафрагмы в области пояснично-реберного треугольника (Бохдалека треугольника, или щели), чаще наблюдается слева. Содержимым грыжи являются, как правило, петли кишок. Поэтому тень грыжи неоднородна из-за скопления газа, пищевых и каловых масс, складок слизистой оболочки кишок. При контрастном исследовании желудочно-кишечного тракта удается видеть перемещение в грудную полость желудка, кишечника, обычно без заметных втяжений и деформаций по контуру выпавших в заднее средостение органов.
Грзана синдром - односторонний парез или паралич диафрагмы, обусловленный шейным остеохондрозом и проявляющийся симптомами релаксации диафрагмы (см.).
Грыжа диафрагмальная - грыжа живота с выходом органов брюшной полости в грудную полость через расширенные щели или дефекты диафрагмы. Может быть истинной и ложной. Истинная грыжа характеризуется наличием грыжевого мешка, ограничивающего перемещение органов брюшной полости; ложная имеет сквозной дефект диафрагмы и пристеночной брюшины, а грыжевой мешок отсутствует.
Различают нетравматические и травматические грыжи. Нетравматические грыжи в свою очередь подразделяют на грыжи врожденных дефектов диафрагмы, истинные грыжи слабых зон диафрагмы, истинные грыжи атипичной локализации, грыжи естественных отверстий диафрагмы. Травматические грыжи, как правило, бывают ложными (отсутствует грыжевой мешок), в основном возникают слева. В плевральную полость чаще выпадают кишечник, желудок, сальник и значительно реже - паренхиматозные органы. Грыжи делятся на острые и хронические, ущемленные и неущемленные.
При рентгенологическом исследовании необходимо: 1) определить уровень стояния, контур, форму, характер движения диафрагмы; 2) уточнить наличие и характер патологического тенеобразования, прилежащего к диафрагме, постоянство рентгенологической картины и зависимость ее от изменения положения тела; 3) установить вид грыжи, локализацию и размер грыжевых ворот, уточнить, какие органы пролабировали в грудную клетку, их взаиморасположение, наличие деформаций и сдавлений (втяжений) по их контуру.
Рентгенологическая семиотика грыжи связана с характером и объемом перемещенных брюшных органов. Обычно на фоне неравномерного затемнения легочного поля видны участки просветлений, иногда с горизонтальными уровнями жидкости. «Пограничная линия» располагается высоко, малоподвижна или совсем неподвижна и состоит из нескольких дуг, что зависит от различного уровня расположения органов, проникших в грудную клетку. Сердце часто смещено в противоположную сторону. При исследовании желудочно-кишечного тракта желудок и кишечник обнаруживаются в плевральной полости. Характерна изменчивость рентгенологической картины в зависимости от степени наполнения их и положения больного. При пролабировании паренхиматозных органов рекомендуется использовать диагностический пневмоперитонеум.
Грыжа медиастинальная - диафрагмальная грыжа (см.), выходящая в средостение.
Грыжа парастернальная - диафрагмальная грыжа, выходящая в переднее средостение через грудинно-реберный треугольник (Ларрея треугольник, или щель). Чаще локализуется справа от грудины. Содержимым ее могут быть поперечная ободочная кишка, реже - часть желудка, тонкая кишка, часть печени, сальник и др. Главный признак грыжи - наличие в правом кардиодиафрагмальном углу неоднородного или ячеистого образования, примыкающего к передней грудной стенке. На рентгенограммах определяются контрастированные петли кишечника и др. Если содержимым является сальник, то тень будет однородной и малоинтенсивной. В сложных случаях показан пневмоперитонеум, при котором воздух проникает в грыжевой мешок и располагается над диафрагмой. На фоне воздуха можно хорошо видеть контрастную тень сальника.
Грыжа пищеводного отверстия диафрагмы - диафрагмальная грыжа, выходящая через расширенное пищеводное отверстие. Составляет 80-98 % грыж диафрагмы. Может быть врожденной и приобретенной. В процессе формирования грыжи через пищеводное отверстие обычно последовательно пролабируют абдоминальный отдел пищевода, кардию и верхний отдел желудка. Возникшие таким образом выпячивания над диафрагмой обозначаются как осевая, аксиальная или скользящая (наиболее правильно - эзофагеальная) грыжи пищеводного отверстия. Крайне редко через пищеводное отверстие выпадает (выворачивается) верхний отдел желудка без смещения кардии и брюшного сегмента пищевода. При этом грыжевой мешок располагается рядом с нижнегрудным отделом пищевода. Сам пищевод не меняет своей длины, а пролабированный в заднее средостение отдел желудка обычно небольшой. Такую грыжу пищеводного отверстия называют параэзофагеальной. Возможны и смешанные типы грыж в виде параэзофагеальной грыжи со смещенной кардией и эзофагеальной грыжи с параэзофагеальным смещением верхнего отдела желудка.
В зависимости от степени выпадения (эвентрации) желудка в грудную полость различают следующие степени грыжи пищеводного отверстия диафрагмы: 1) над диафрагмой расположен брюшной сегмент пищевода, а кардия - на уровне диафрагмы, желудок - под диафрагмой; чрезмерная смещаемость абдоминального сегмента считается начальной грыжей (смещаемость по вертикали в норме не превышает 3-4 см); 2) преддверие пищевода и кардия находятся над диафрагмой, в диафрагмальном отверстии видны складки слизистой оболочки желудка; 3) вместе с брюшным сегментом пищевода и кардией в грудную полость выпадает и часть желудка.
Клиническая картина грыж пищеводного отверстия разнообразная. У детей она характеризуется ранним развитием осложнений: эзофагита с частичными срыгиваниями или рвотой с примесью крови, анемии, бронхита и пневмонии. Быстрое прогрессирование болезни делает таких детей инвалидами, они не поддаются консервативному лечению. У взрослых клинические проявления грыжи пищеводного отверстия обусловлены слабостью замыкательного механизма кардии, появлением гастроэзофагеального рефлюкса (см.) и пептического эзофагита (см.). Наиболее часто встречаются боли, дисфагия и анемический синдром. Из самых тяжелых осложнений грыж назовем пептические язвы пищевода (см.) и грыжевого мешка, ущемление грыжи.
Рентгенодиагностика диафрагмальной грыжи, выходящей через расширенное пищеводное отверстие, осуществляется с помощью обзорного и контрастного многоплоскостного исследования. Обзорная рентгеноскопия и рентгенография позволяют выявить добавочную тень в заднем средостении с просветлением в центре или уровнем жидкости (псевдоабсцесс), один или два газовых пузыря на фоне сердечной тени, расширение средостения с четким наружным контуром, изменения формы, величины и положения газового пузыря желудка и другие симптомы. Контрастирование пищевода и желудка дает возможность провести дифференциальную диагностику между грыжей пищеводного отверстия и врожденным коротким пищеводом (см.), распознать фиксированную или частично фиксированную грыжу II-III стадии. Важными симптомами грыжи пищеводного отверстия являются: сглаженность или отсутствие угла Гиса, отклонение пищевода от диафрагмы и позвоночника, «утолщение» и деформация свода и изменение газового пузыря желудка, расширение пищеводного отверстия диафрагмы и присутствие в нем 3 и более складок желудка, отек кардии и свода желудка (зубчатость или волнистость контуров), транскардиальные миграции и выпадения слизистой оболочки (дополнительная тень у входа в кардию или удвоение слизистой оболочки на фоне желудочного пузыря). При инвагинации пищевода в желудок наблюдается характерная картина воротничка, надетого на шею, венчика инвагинации («кольцо Сатурна») над диафрагмой. Такое состояние некоторые авторы называют грыжей смешанного типа или манжетообразной грыжей. Для эзофагеальных грыж характерны эпифренальное образование (грыжевой мешок, колокол, шапка, луковица), сообщение его с желудком (грыжевые ворота) и отграниченность от пищевода, присутствие более 3 желудочных складок в грыжевых воротах и эпифренальном мешке. Признаком грыжи может быть скопление бария над диафрагмой более 3,5 см длиной и 2,5 см шириной с задержкой его дольше одного глубокого вдоха. С целью динамического контроля некоторые исследователи рекомендуют проводить рентгенометрию грыжи при горизонтальном положении больного и различать малые грыжи (не более 3 см), средние (от 3 до 8) и крупные (более 8 см).
Грыжа френоперикардиальная - диафрагмальная грыжа чаще травматического характера с выхождением сальника или петель кишечника в полость перикарда через сочетанный дефект околосердечной сумки и диафрагмы. Диагностика чрезвычайно трудна, особенно если в полость перикарда выпадает сальник или в брюшную полость смещается сердце. Если в грыжевом мешке находятся органы пищеварительного тракта, диагноз возможен до операции или вскрытия. При контрастировании кишечника на фоне сердца, непосредственно за грудиной, можно видеть контрастированный контур кишечника, не отделяющийся от тени сердца.
Диафрагматит - воспаление диафрагмы, возникает как осложнение при плеврите, перитоните, абсцессах легкого и печени, в случае гематогенного и лимфогенного проникновения возбудителей инфекции в диафрагму. Острый диафрагматит на рентгеновских снимках проявляется утолщением, неровностью и смазанностью контура пораженной половины купола диафрагмы. В базальных отделах легкого соответствующей стороны определяются очаги воспалительной инфильтрации и дисковидные ателектазы. В плевральных синусах имеется небольшое скопление жидкости. Диафрагма на стороне поражения расположена выше и уплощена, подвижность ее ограничена. При хроническом диафрагматите дополнительно можно выявить плевро-реберно-диафрагмальные спайки, нечеткость контуров, в плевральных синусах отсутствие выпота.
Диллона феномен - определяемое на рентгенограммах ускоренное смещение релаксированного купола диафрагмы кверху в фазе максимального выдоха. Свидетельствует о частичном сохранении куполом диафрагмы сократительной способности.
Инородные тела диафрагмы - наблюдаются в основном после слепых огнестрельных ранений грудной клетки или живота.
Чаще это металлические осколки, пули, дробинки и др. Рентгенологически устанавливают наличие, локализацию, количество и размер инородных тел. Большими диагностическими возможностями при уточнении места положения инородного тела обладает пневмоперитонеография.
Эхинококковая киста чаще локализуется справа на переднем скате, имеет округлую форму, мало изменяющуюся при дыхании, дает интенсивную тень, прилежит к диафрагме под острым или прямым углом с большой площадью соприкосновения. Иногда она имеет обызвествленный ободок с гладким и четким контуром.
Кофферата синдром - врожденный или травматический (родовой) односторонний паралич диафрагмы, часто комбинирующийся с симптомами выпадения функций шейного сплетения (одышка, грудное ускоренное дыхание, цианоз, впалый живот, дисфункция кишечника и др.). Рентгенологически обнаруживают признаки релаксации диафрагмы (см.) и ее парадоксальной подвижности (см.), часто ателектазы легких (см.).
Лиана - Сигье - Вельти синдром - сочетание диафрагмальной грыжи (см.), часто осложненной рефлюкс-эзофагитом (см.), с повторными тромбозами и тромбофлебитами сосудов конечностей и нередко с гипохромной анемией.
Линденбратена симптом - наличие светлой полосы между изображениями печени и передней брюшной стенки при рентгенологическом исследовании в боковой проекции; рентгенологический симптом парастернальной грыжи.
Монкриффа синдром - врожденное нарушение углеводного обмена, проявляющееся алиментарной сахарозурией, лакто- и фруктозурией, сопровождающееся задержкой общего физического и умственного развития, возникновением диафрагмальной грыжи (см.).
Опухоль диафрагмы - в клинической практике чрезвычайно редка. Различают первичные и вторичные, доброкачественные и злокачественные опухоли. Среди злокачественных наблюдаются различного рода саркомы, среди доброкачественных преобладают липомы и фибромы. Первичные опухоли могут быть разной величины - от незначительных до 2-3 кг весом. Вторичные опухоли встречаются чаще первичных. Небольшие опухоли диафрагмы, особенно доброкачественные, обычно клинически не проявляются; злокачественные опухоли имеют разнообразную клиническую картину, которая зависит от характера, размеров и локализации новообразования, что затрудняет их диагностику.
Одним из основных методов диагностики опухолей диафрагмы является рентгенологический. Он позволяет обнаружить и уточнить место локализации образования. Рентгенологическая семиотика опухолей чаще всего характеризуется одиночной округлой или овальной тенью с четким, гладким или бугристым контуром, интимно связанной с куполом диафрагмы. Злокачественные опухоли нередко бывают неправильной формы. Множественные образования наблюдаются при фибромах, нейрофиброматозе. Во время дыхания опухоли совершают однонаправленные движения с диафрагмой и при функциональных дыхательных пробах не изменяют своей формы. Из вторичных опухолей диафрагмы чаще встречается прорастание в диафрагму опухоли, исходящей из кардиального отдела желудка. В таких случаях на фоне газового пузыря желудка удается видеть изменение контура диафрагмы или увеличенное расстояние между диафрагмой и сводом желудка. При пневмоперитонеуме определяются фиксация диафрагмы к своду желудка, малая смещаемость дистального отдела пищевода, отсутствие полоски газа между диафрагмой и сводом желудка.
Парадоксальная подвижность диафрагмы - смещение купола диафрагмы при вдохе кверху, при выдохе - книзу. Наблюдается при парезе диафрагмы, диафрагматите, иногда при клапанном пневмотораксе, релаксации диафрагмы, спайках в плевральной полости.
Ранение диафрагмы - механическое воздействие на диафрагму, нарушающее ее целость с образованием раны. Чаще бывает при ранении пулей, осколком снаряда, ударе холодным оружием и др. Как правило, при этом повреждаются смежные с диафрагмой ткани и органы. В случае ранения огнестрельным оружием нередко обнаруживают металлические инородные тела (см.). Нарушение целости диафрагмы сопровождается образованием травматической грыжи диафрагмы (см. Грыжа диафрагмальная).
Релаксация диафрагмы - аномалия развития, характеризующаяся резким недоразвитием мышечных слоев купола диафрагмы, проявляющаяся в одностороннем стойком высоком расположении диафрагмы и сопровождающаяся перемещением брюшных органов. В отличие от диафрагмальной грыжи основным признаком релаксации является скопление газа под истонченной диафрагмой при пневмоперитонеуме. Если релаксация ограниченная, в прямой проекции отмечается полусферическая форма выпячивания диафрагмы с ровным и четким контуром. Тенеобразование ее довольно интенсивное, гомогенное, по своим размерам и положению нередко соответствует передневнутреннему отделу диафрагмы, чаще справа. При этом на границе между выпячиванием и неизмененным контуром диафрагмы часто можно видеть пересечение дуг мышечных групп диафрагмы (симптом перекрещивания двух дуг). На фоне ограниченного выпячивания диафрагмы прослеживается легочный рисунок. Во время рентгенологического исследования в боковой проекции тенеобразование не прилежит к грудной стенке, между задней поверхностью грудины и участком выпячивания расположена легочная ткань. При глубоком дыхании подвижность диафрагмы в зоне выпячивания уменьшается; иногда можно видеть кратковременную парадоксальную подвижность выпячивания. Полная релаксация диафрагмы встречается сравнительно редко и обычно наблюдается в левой ее половине, причем большинство больных составляют мужчины 40-50 лет.
Ровиральты синдром - врожденная аномалия диафрагмы и желудка. На рентгенограммах проявляется диафрагмальной грыжей (см.), рефлюкс-эзофагитом (см.) и гипертрофическим пилоростенозом (см.).
Сейнта синдром - сочетание грыжи пищеводного отверстия диафрагмы (см.), желчнокаменной болезни (см.) и дивертикулеза толстой кишки (см.).
Синдром диафрагмального нерва - парез (паралич) диафрагмы, проявляющийся ослаблением кашлевого толчка, а также высоким стоянием и неподвижностью купола диафрагмы. При рентгенологическом исследовании выявляется парадоксальным типом дыхательных движений брюшной стенки. Наблюдается при поражении диафрагмального нерва, передних рогов и передних корешков III-IV шейных сегментов спинного мозга.
Синдром эзофагеального кольца - сочетание загрудинной боли, изжоги, отрыжки, рвоты (с примесью крови) и скрытых пищеводных кровотечений, обусловленное гастроэзофагеальным рефлюксом при грыже пищеводного отверстия диафрагмы (см.).
Травматические повреждения диафрагмы - нарушение целости и функции диафрагмы в результате внешнего воздействия. Чаще одновременно повреждаются диафрагма и близлежащие органы и ткани. Если травма приводит к нарушению целости диафрагмы, то развивается диафрагмальная грыжа (см. Грыжа диафрагмальная. Инородные тела диафрагмы. Ранение диафрагмы).
Трепетание диафрагмы - характеризуется судорожным ее движением с частотой сокращений 120-150 в 1 мин. Эти необычные движения диафрагмы малой амплитуды - от 1 мм до 2 см, асинхронные с дыханием и сердечными сокращениями, распространяются на весь купол диафрагмы с преимущественным проявлением в одной ее половине, чаще справа. На глубине вдоха дрожание диафрагмы приостанавливается. При рентгенокимографическом исследовании диафрагмы в прямой и боковой проекциях вместо одного зубца в норме удается в каждой полосе видеть 4-5 узких, сливающихся между собой зубцов небольшой амплитуды, с закругленными вершинами. Направление зубцов диафрагмы и ребер совпадает, что указывает на парадоксальный характер движений диафрагмы.
Флейшнера синдром - сочетание элевации диафрагмы (см.) с дисковидными ателектазами (см.) в нижних отделах легкого пораженной стороны; наблюдается при острых заболеваниях грудной и брюшной полостей.
Хедблома синдром - острый первичный миозит диафрагмы, проявляющийся болью при вдохе, ограничением подвижности нижнего отдела грудной клетки и верхней части передней брюшной стенки без наличия других признаков брюшной патологии. Рентгенологически на пораженной стороне выявляют высокое стояние купола диафрагмы, ограничение ее подвижности. В последующем нарастает уменьшение кривизны и развивается полное уплощение купола диафрагмы.
Эвентрация диафрагмальная - выпадение органов брюшной полости через дефект диафрагмы (см. Грыжа диафрагмальная).
Элевация диафрагмы - нестойкое высокое положение диафрагмы, возникающее в результате пареза диафрагмального нерва. При этом выпячивание диафрагмы в грудную клетку выражено меньше, чем при релаксации ее, и сохраняется непродолжительное время. Обычно бывает при асците, перитонитах, мегаколоне, опухолях органов брюшной полости, гепатоспленомегалии и др.
Г рыжа диафрагмальная врожденная перемещение органов брюшной полости в грудную. В грудную полость обычно смещаются селезенка, желудок, петли кишечника, левая доля печени (рис. 238, 239). Популяционная частота 1:2300. По строения грыжевого мешка выделяют:
По локализации различают:
а) грыжа собственно диафрагмы (син.: грыжа диафрагмальная задняя, Богдалека грыжа) - дефект в куполе диафрагмы или в пояснично-реберном ее отделе (щели Богдалека). Наиболее частый вид грыж (61° о);
б) грыжа пищеводного отверстия (син. : грыжа хиатальная) - 16° о;
в) грыжа ретростернальная (син.: грыжа диафрагмальная передняя, грыжа парастер- нальная, Ларрея грыжа, Морганьи грыжа, грыжа костостернальная) - органы брюшной полости проникают в грудную полость через щель Ларрея (рис. 240).

Рис. 239. Диафрагмальная грыжа (Куприянов В. В., Воскресенский Н. В., 1970):
а - выпячивание кишечника в левую плевральную полость; б - схема грудной поверхности диафрагмы, показывающая положение дефекта развития; 1 - часть подвздошной кишки; 2 - слепая кишка;
3 - восходящая ободочная кишка; 4 - отверстие в диафрагме
 г) грыжа френикоперикардиальная - органы брюшной полости проникают в полость перикарда через дефект в сухожильной части диафрагмы и дефект в перикарде. Встречаются редко;
г) грыжа френикоперикардиальная - органы брюшной полости проникают в полость перикарда через дефект в сухожильной части диафрагмы и дефект в перикарде. Встречаются редко;
Дефекты диафрагмы врожденные - представляют собой чаще всего несрастание закладок диафрагмы. Врожденная неполная диафрагма наблюдается чаще слева. Различают дефекты частичные (гипоплазия мышечных участков) и сквозные, когда на месте дефекта не сохраняются даже серозные оболочки.
Рис. 240. Ретростернальная диафрагмальная грыжа Дивертикул диафрагмы - частичное выпя- (Littmann I., 1970) чивание диафрагмы в сторону грудной по
лости. При заполнении превращаются в грыжи. Возникают на фоне релаксации диафрагмы или при наличии частичных дефектов.
Релаксация диафрагмы (сии.: гипоплазия оиафрагмы) - наступает вследствие недоразвития мышечной части или мышечного слоя. В таких случаях вместо мышечной ткани диафрагму образует только соединительная ткань. Растяжимая соединительно-тканная пластинка под действием внутрибрюшного давления легко оттесняется органами брюшной полости вверх до уровня II III ребра.
Краткие сведения из анатомии
Диафрагма состоит из двух не вполне симметричных половин купола. У новорожденных она имеет вид тонкой пластинки: сухожильной в центре и мышечной по краям с выпуклостью, обращенной вверх. Разделяя грудную и брюшную полости, диафрагма через особые анатомические отверстия пропускает пищевод, сосуды и нервы. В мышечной части диафрагмы различают поясничную, реберную и грудную части.
В процессе развития диафрагмы в ней остаются участки, лишенные мышечных волокон, что создает условия для образования диафрагмальных грыж. К этим «слабым» местам относятся треугольник Ларрэ или щель Морганьи - грудино-реберный треугольник впереди между грудинной и реберной частями диафрагмы и щель Бохдалека - сзади между реберной и поясничной частями. Обе эти щели имеются в каждой половине диафрагмы. Помимо того, имеются непарные слабые участки с отверстиями для аорты, нижней полой вены и пищевода.
Диафрагма в рентгеновском изображении
В рентгеновском изображении у новорожденных так же, как у взрослых, диафрагма представляется в виде купола из двух половин, отделенных друг от друга тенью сердца и позвоночника. На рентгенограмме мы всегда видим лишь один фронтальный разрез диафрагмы, проходящий через самые высокие точки ее купола. Эти точки расположены ближе к передней стенке грудной клетки, поэтому изображения диафрагмы получаются более отчетливыми на переднем снимке, чем на заднем. Н. Behrendt указывает, что самые высокие точки диафрагмы определяются при просвечивании лишь в том случае, когда фокус трубки находится примерно на уровне обоих куполов диафрагмы, если же фокус трубки расположен значительно выше или ниже, то при задне-переднем ходе лучей краеобразующими в изображении оказываются передняя или задняя поверхность ската диафрагмы.
Правая половина купола диафрагмы, расположенная над большой печенью новорожденного, видна отчетливо на всем протяжении. Однако выпуклость выражена меньше, чем у старших детей.
Левая половина купола диафрагмы у новорожденных в случаях неполного расправления легких видна неотчетливо. Медиальная ее часть прикрыта сердцем, латеральная несколько уплощена. При полном расправлении легких обе половины купола диафрагмы у новорожденных видны отчетливо на всем протяжении. По данным Ю. И. Аркусского и нашим наблюдениям, правая половина диафрагмы чаще всего определяется на уровне задних отделов 7 - 8 ребер, левая на уровне 8 - 9 ребер.
Engel предлагает определять высоту стояния диафрагмы по отношению к позвоночнику. У детей до 3 месяцев правая половина купола диафрагмы, по его наблюдениям, находится на высоте 8 - 9 грудных позвонков, а левая - 9 - 10. При определении высоты стояния диафрагмы во внимание должны приниматься лишь значительные отклонения от этих нормативов, выходящие за пределы целого позвонка. Вообще же следует помнить, что слабая диафрагмальная мышца новорожденного легко поддается воздействиям, исходящим из грудной клетки и брюшной полости. При вздутии легких диафрагма опускается ниже, при ателектазе она поднимается кверху. Скопление газов в брюшной полости, столь обычное у новорожденных, создает более высокое положение диафрагмы.
Поэтому правильное представление о высоте стояния диафрагмы можно получить лишь на основе повторных исследований, что без крайней необходимости делать не следует по достаточно известным причинам (рис. 146).
Рис. 146. Нормальная диафрагма (рентгенограмма грудной клетки новорожденного).
В норме обе половины диафрагмы смещаются синхронно и примерно с одинаковой интенсивностью. Выражение различия в смещаемости правой и левой половин диафрагмы и стойкое высокое или низкое их стояние указывает на наличие патологического процесса.
Врожденные диафрагмальные грыжи
Распознавание врожденных аномалий диафрагмы с помощью обычных клинических методов исследования не только у новорожденных, но и у взрослых очень трудно.
К порокам развития диафрагмы относятся недоразвитие всей диафрагмы или ее части, а также наличие в ней дефектов.
Агенезия диафрагмы встречается на вскрытиях у нежизнеспособных детей.
Во всех этих случаях происходит перемещение органов брюшной полости в грудную клетку. Так как обе половины диафрагмы развиваются независимо друг от друга, то развитие грыжи возможно только на одной ее стороне, чаще на левой. Образованию диафрагмальных грыж способствуют естественные и патологические отверстия - дефекты в диафрагме (щель Бохдалека, плевроперитонеальный канал) или выпячивание истонченного купола диафрагмы. У новорожденных наблюдаются только врожденные диафрагмальные грыжи, возникающие в процессе внутриутробного развития. Различают «истинные» грыжи, имеющие грыжевой мешок, состоящий из одного или двух слоев серозной оболочки, и «ложные» грыжи, не имеющие грыжевого мешка, или дефекты диафрагмы.
У новорожденных чаще встречаются грыжи пищеводного отверстия. Второе место по частоте занимают грыжи собственно диафрагмы. Грыжи переднего отдела диафрагмы у новорожденных встречаются исключительно редко.
Среди грыж собственно диафрагмы особое место занимает полное выпячивание одного купола диафрагмы, известное под названием релаксации, которая долгое время рассматривалась как самостоятельная нозологическая единица. С. Я. Долецкий предлагает отнести релаксацию к группе истинных диафрагмальных грыж, основываясь на том, что при гистологическом исследовании истонченной зоны диафрагмы при истинной грыже и релаксации получена совершенно идентичная картина дегенеративных изменений в ее мышечных волокнах.
По частоте перемещения органов, смещающихся при врожденных грыжах в грудную полость, на первом месте находится толстая кишка, затем тонкие кишки, желудок, сальник, селезенка, печень, поджелудочная железа.
Клиническая картина врожденных диафрагмальных грыж чрезвычайно разнообразна. При грыже пищеводного отверстия наблюдаются рвоты массами цвета кофейной гущи и задержки стула. При грыже собственно диафрагмы на первый план выступают одышка и приступы цианоза, вызванные сдавлением легкого и смещением сердца раздутыми газами петлями кишок, а также рвоты и задержка стула. При левосторонней грыже с перемещением брюшных органов в грудную полость определяется симптом «пустого живота».
Клинические явления при релаксации в первые дни жизни бывают выражены неотчетливо. После относительного благополучия позже могут появиться тяжелые симптомы, требующие неотложного хирургического вмешательства.
Дети с обширными диафрагмальными грыжами рождаются мертвыми или погибают сразу после рождения (рис. 147).

Рис. 147. Диафрагмальная грыжа. Внедрение множественных раздутых газами петель кишечника в левую половину грудной клетки. Смещение средостения вправо.
Предположительный клинический диагноз врожденной диафрагмальной грыжи у детей в первые дни жизни должен быть подтвержден рентгенологическим исследованием: обзорными рентгенограммами без применения контрастного вещества в вертикальном и горизонтальном положениях ребенка.
В неясных случаях производится дополнительная рентгенограмма с помощью контрастного вещества (йодолипола) шприцем через катетер, введенный через ноздрю в желудок. По окончании исследования йодолипол шприцем отсасывается (рис. 148).

Рис. 148. Диафрагмальная грыжа. Контрастное исследование кишечника.
Применение бариевой клизмы у новорожденных в таких случаях противопоказано, так как возможное при этом смещение средостения может вызвать летальный исход. При выпадении в грудную клетку печени, селезенки или почки на рентгенограмме грудной полости определяется интенсивное однородное затенение с ровными очертаниями, по форме и величине соответствующее выпавшему органу. При выхождении кишок определяются множественные газовые пузыри в одной половине грудной полости, при исследовании ребенка в вертикальном положении, при выпадении желудка определяется большой газовый пузырь с тонкими гладкими стенками и жидким содержимым с подвижным горизонтальным уровнем.
Постоянным рентгенологическим симптомом является смещение средостения в противоположную сторону.
Рентгенологическая картина диафрагмальной грыжи характеризуется изменчивостью при перемене положения ребенка и изменчивостью во времени, особенно когда выпадают петли тонких кишок. При этом может изменяться величина всего грыжевого выпячивания, количество, форма и расположение газовых пузырей и т. п.
При релаксации контур истонченного купола диафрагмы (чаще левого) может находиться на уровне передних концов 4 - 5 ребер, а перемещенные органы брюшной полости - под диафрагмой. При перемене положения ребенка из вертикального положения в горизонтальное контур диафрагмы не меняется. Дифференциальная диагностика с парезом диафрагмы очень трудна. При динамическом рентгенологическом исследовании при парезе диафрагмы отмечается постепенное снижение уровня диафрагмы, между тем как при релаксации картина не меняется.

Рис. 149. Слабые места в правом куполе диафрагмы указаны стрелками.
В тех случаях, когда диафрагма изменена лишь на ограниченном ее участке, наблюдается картина ограниченной, частичной релаксации (рис. 149): купол диафрагмы имеет вид резко ограниченного полукруглого образования с ровными контурами и с выпуклостью, обращенной в сторону легкого; при дыхании он не смещается. На правой стороне выпяченная часть диафрагмы определяется в виде тени, на левой же под выпяченным куполом диафрагмы определяются воздушный пузырь желудка или петля толстой кишки. Чаще такая ограниченная релаксация наблюдается в передневнутреннем или задненаружном участке правой половины диафрагмы; иногда же она наблюдается на обеих сторонах или в заднем участке диафрагмы.
Распознавание врожденной диафрагмальной грыжи у новорожденных иногда просто, но может быть связано с большими трудностями: если клинические симптомы выражены неотчетливо, если методика рентгенологического исследования применена неправильно и, наконец, если новорожденный рентгенологически не обследовался.
В первые часы после рождения внедрившиеся в грудную полость петли кишечника могут быть в спавшемся состоянии или заполнены меконием. В этих случаях неясная рентгенологическая картина (затенение половины грудной клетки, неотчетливые границы сердца) не вызывает даже предположения о диафрагмальной грыже.
До развития грудной хирургии диагноз диафрагмальной грыжи ставился часто только на секционном столе.
Приводим выписку из истории болезни.
Доношенный мальчик. Вес 3360 г, рост 51 см, закричал сразу. Кожа розовая. Через сутки после рождения общее состояние ребенка ухудшилось. Появился цианоз, глубокое дыхание, втягивание левого подреберья и игра крыльев носа. При перкуссии сердечная тупость определялась справа. Справа же отчетливо выслушивались замедленные в ритме тоны сердца. При аускультации легких слева в области лопатки и выше выслушивались рассеянные влажные хрипы.
Клинический диагноз: декстрокардия. Ребенок прожил 28 ч. На ряде посмертных рентгенограмм (см. рис. 147) были обнаружены раздутые газами петли толстого кишечника, внедрившиеся в левую половину грудной клетки до уровня 1 ребра. Диафрагма определялась на обычном уровне. Срединная тень смещена вправо. Анатомический диагноз: диафрагмальная грыжа, смещение сердца петлями кишок вправо .
Родовой паралич диафрагмы
Родовой паралич диафрагмы встречается редко. Он наблюдается при тяжелых родах с применением щипцов или извлечением за ножку. В наших наблюдениях родовой паралич имел место у четырех детей с тяжелыми явлениями пневмонии и родовой травмы после применения щипцов. У всех этих детей был отмечен паралич правой диафрагмы.
При рентгенологическом исследовании, произведенном в первые дни жизни, мы обнаруживали высокое стояние правой половины купола диафрагмы и вялую ее подвижность. При родовом параличе диафрагмы могут также наблюдаться парадоксальные движения диафрагмы.
Приводим наше наблюдение.
Доношенная девочка извлечена полостными щипцами в связи с угрожающей асфиксией. Состояние тяжелое. Правая глазная щель расширена. Пучеглазие. В затылочной области определяется припухлость мягких тканей головы. В легких выслушиваются жесткое дыхание и единичные непостоянные хрипы под правой лопаткой. Тоны сердца отчетливы. При рентгенологическом исследовании, произведенном спустя 4 суток после рождения (рис. 150), мы обнаружили следующее: правый купол диафрагмы находится на уровне 4 ребра, подвижность его ограничена; очаги пневмонии в первом - втором межреберьях справа. Сердце нерезко смещено влево. Заключение: родовой паралич правого купола диафрагмы. Правосторонняя пневмония. Девочка выписана домой.

Рис. 150. Родовой паралич диафрагмы у ребенка 4 суток.
Правый купол на уровне 4 ребра (спереди). Правосторонняя пневмония. Сердце смещено влево.
Рентгенологическое распознавание родового паралича диафрагмы не представляет затруднений при наличии соответствующего анамнеза и клинических симптомов повреждения диафрагмального нерва.
В первые часы после рождения внедрившиеся в грудную полость петли кишечника могут быть в спавшемся состоянии или заполнены меконием. В этих случаях диагноз диафрагмальной грыжи затруднен.





















