Седалищный нерв и боль в пояснице лечение. Как вылечить седалищный нерв в домашних условиях
Читайте также
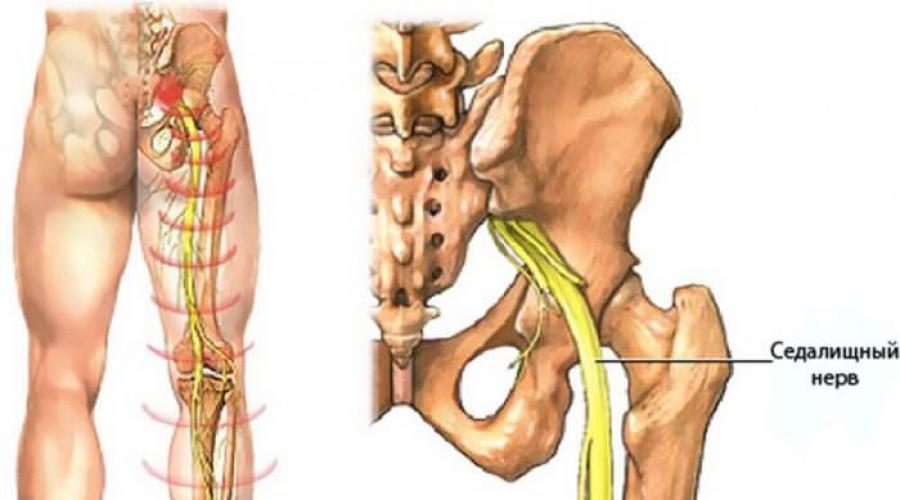
Седалищный нерв – самый крупный нерв в организме человека. Его диаметр у взрослого – около 1 см. Главные функции седалищного нерва – обеспечение чувствительной и двигательной иннервации нижних конечностей.
Строение седалищного нерва
Седалищный нерв – это пучок миелиновых нервных волокон, окруженный вспомогательными оболочками. Эндоневрий, окутывающий нервные волокна, содержит мелкую капиллярную сеть. Периневрий представляет собой слой из более крупных сосудов, окруженных слоем рыхлой соединительной ткани, которая образует "подушку", "амортизатор" для нерва. Наружный сой – эпиневрий – это плотная соединительнотканная оболочка.Любой крупный нерв нашего тела берет свое начало в нервных сплетениях – особой сети чувствительных и двигательных нервных ветвей, исходящих из спинного мозга. Седалищный нерв – это производное крестцового нервного сплетения, образуемого двумя поясничными и тремя крестцовыми сегментами спинного мозга. Именно поэтому поражение нижних отделов спины нередко становится причиной боли по ходу седалищного нерва.
Где находится седалищный нерв
Седалищный нерв образуется в полости малого таза, откуда выходит через специальное отверстие таза и проходит в промежутках между мышцами ягодичной области. На бедро седалищный нерв выходит под нижним краем большой ягодичной мышцы по задней поверхности бедра. Опускаясь вниз по средней линии, он отдает несколько небольших ветвей, иннервирующих мышцы бедра и ягодицы, а также суставы. В области подколенной ямки седалищный нерв распадается на большеберцовую и малоберцовую ветвь, которые иннервируют кожу, мышцы и суставы голени и стопы. Этим объясняются боли в нижних отделах ноги при повреждении седалищного нерва.Эмбриональное развитие
В начале второго месяца эмбрионального развития в теле эмбриона уже существуют нервные сплетения, а несколько позже нервные волокна врастают в зачатки конечностей и образуют нервы. К концу 8 недели внутриутробного развития (при размере эмбриона 1,5-2 см ) седалищный нерв уже занимает свое обычное положение.Болезни седалищного нерва
Болезни седалищного нерва – одна из актуальных проблем современной медицины. Эти заболевания становятся причиной потери трудоспособности, причиняют серьезные страдания, ограничивают активность, в том числе самообслуживание.Ишиас (неврит, невропатия седалищного нерва ) – представляет собой заболевание седалищного нерва и спинномозговых корешков. Чаще всего ишиас – это последствие остеохондроза поясничного отдела позвоночника, однако причинами заболевания могут стать переохлаждение, травмы, инфекции и интоксикации, а также опухоли. Кроме того, седалищный нерв может реагировать на какое-либо заболевание малого таза, что связано с пространственной близостью расположения тазовых органов и седалищного нерва. При беременности возникновение ишиаса связано с увеличением массы тела женщины и изменением физиологических изгибов позвоночного столба
Главным симптомом ишиаса является боль с локализацией по задней поверхности бедра. Нога болит очень интенсивно, " пронзает, как кинжалом ". Затрудняется хождение, ограничиваются движения нижних конечностей в положении лежа и сидя. Обследование позволяет определить характерные болевые точки, нарушение чувствительности отдельных зон, а также симптомы натяжения – при этом пациенту придают такие положения, при которых седалищный нерв натягивается и возникает острая боль.
Боль при ишиасе возникает либо в результате воспаления нерва, либо вследствие его защемления. Воспаление нерва может быть вызвано различными инфекционными заболеваниями (гриппом, скарлатиной, туберкулезом и др. ) или раздражением токсинами (алкоголем , мышьяком, продуктами нарушенного метаболизма при подагре и др. ). Грыжа межпозвоночного диска, остеофит (костный вырост при остеохондрозе ) или спазм мышц могут стать причиной сдавления нерва – он зажат в костных или хрящевых структурах и реагирует болью. Однако и в этом случае, как правило, присоединяется воспалительная реакция, которая вызывает отек окружающих нерв тканей и усиливает боль.
Люмбишалгия относится к группе невралгий отличается от ишиаса несколько меньшей выраженностью болей и отсутствием нарушения чувствительности и движений. Основным и единственным признаком люмбишалгии является боль в пояснице и по ходу седалищного нерва. Нередко больные сообщают, что перед появлением боли они "застудили" нерв или сделали неловкое движение.
Лечение ишиаса
Лечить ишиас – непростая задача, поэтому обычно используют сочетание нескольких методов терапии.Медикаментозное лечение: используют раздражающие мази, обезболивающие препараты, лекарства противовоспалительного действия. При выраженной боли лекарственные средства вводят инъекционно – делают уколы. Чтобы обезболить нижнюю конечность максимально быстро, проводятся новокаиновые блокады.
Физиолечение: массаж, ультрафиолетовое облучение, диадинамические токи, УВЧ и др.
Лечебная физкультура: используется на этапе выздоровления. Используется специальная гимнастика, включающая упражнения, направленные на снижение болевого синдрома, укрепление мышц.
Мануальная терапия.
Народные средства лечения: рекомендуются в сочетании с традиционными способами лечения при умеренном болевом синдроме.
Хирургическое лечение. При тяжелом поражении межпозвоночных дисков проводят операцию удаления грыжи.
Ишиас - это собирательный термин, которым обозначается любой тип боли, вызванный ием или компрессией или воспалением седалищного нерва.
Седалищный нерв - самый длинный нерв нашего тела. Он начинается на задней стороне таза, проходит через ягодицы и ноги и заканчивается в стопах.
Признаки и симптомы
Когда седалищный нерв сдавлен, это может привести к боли, онемению и покалываниям, которые отходят от поясницы и иррадиируют в одну или обе ноги, а также в стопы и пальцы стоп.
Боль может варьироваться от умеренной до очень сильной и усугубляться при кашле, чихании или нахождении в сидячем положение длительный период времени.
Некоторые люди с ишиасом также могут испытывать слабость в мышцах поражённой ноги.
Люди с болью, связанной с ишиасом, чаще страдают от боли в ягодицах и ногах, чем от боли в позвоночнике.
Когда нужно обратиться к врачу
В большинстве случаев боль при ишиасе проходит сама по себе в течение нескольких недель, хотя иногда она может длиться год и больше. Вам необходимо обратиться к врачу, если вы страдаете от сильной боли, боль не уходит или усиливается с течением времени.
Врач поставит диагноз, основываясь на симптомах, данных неврологического осмотра и радиологических исследований, и предложит лечение. Если это необходимо, он может направить вас к другому специалисту для дальнейшего обследования.
Вы должны немедленно обратиться к врачу или вызвать скорую помощь, если у вас наблюдаются такие симптомы, как потеря чувствительности при мочеиспускании и дефекации, онемение промежности или области ануса. Несмотря на то, что такие симптомы встречаются редко, они могут быть признаком тяжёлого состояния, которое называется "синдромом конского хвоста".
Причины
Ишиас возникает в том случае, когда седалищный нерв, который проходит от поясницы до стоп, защемляется или воспаляется.
Существует множество причин, по которым это может произойти, хотя большинство случаев связано с протрузией или грыжей межпозвонкового диска.
Протрузия или грыжа межпозвонкового диска - самая частая причина компрессии седалищного нерва
Наш позвоночник состоит из позвонков, межпозвонковых дисков и нервов. Позвонки - это костные блоки, которые образуют позвоночный столб и защищают нервы.
Позвонки поддерживаются и амортизируются межпозвонковыми дисками. Эти диски состоят из плотной фиброзной оболочки, внутри которой расположено мягкое гелеобразное ядро. Межпозвонковая грыжа возникает в том случае, когда внутренняя часть диска проходит через трещину в фиброзной оболочке и выпячивается наружу. Если грыжа корешки спинного мозга, из которых образуется седалищный нерв, то возникает ишиас.
Когда мы стареем, наши межпозвонковые диски начинают терять воду и питательные вещества, что делает их менее гибкими и более склонными к повреждению. Это состояние называют остеохондрозом или дегенеративной болезнью дисков.
Стеноз позвоночного канала
Стеноз позвоночного канала - это сужение прохода, где располагается спинной мозг.
Он возникает при гипертрофии связок, но межпозвонковые грыжи и костные разрастания (остеофиты) также могут способствовать этому процессу. Симптомы стеноза обычно включают боль в поясничном отделе позвоночника с тяжестью в ногах, сутулостью и проблемами при ходьбе.
Стеноз позвоночного канал обычно бывает вызван возрастными изменениями в позвоночнике, но также может быть связан с дегенеративной болезнью суставов позвоночника, которая приводит к потере устойчивости позвонков.
Спондилолистез
Спондилолистез возникает при соскальзывании позвонка. Если этот позвонок защемляет седалищный нерв, то возникают симптомы ишиаса.
Обычно спондилолистез связан с возрастным или дегенеративным изнашиванием позвоночных суставов. Тем не менее, у молодых людей он может быть вызван переломами позвоночника и повторяющимися чрезмерными сгибаниями позвоночника.
Другие причины
Реже ишиас может быть вызван такими причинами, как:
- инфекция позвоночника;
- травма позвоночника или окружающих мышц и связок;
- образования в позвоночнике, например, опухоль;
- синдром конского хвоста.
Синдром конского хвоста
Синдром конского хвоста - это редкое, но серьёзное заболевание, которое может стать причиной ишиаса.
Конский хвост - это пучок нервов, отходящих от спинного мозга. Синдром конского хвоста возникает при сдавлении или повреждении этих нервов. Он может привести к параличу, если его не лечить.
Одним из угрожающих признаков синдрома конского хвоста является внезапная потеря чувствительности при мочеиспускании или дефекации (недержание мочи или кала). Если это произошло, немедленно вызовите машину скорой помощи.
Диагностика
Диагноз ишиас ставится на основании жалоб пациента.
Ваш врач спросит Вас об испытываемых симптомах, о том, в каких частях тела вы чувствует боль, онемение или покалывания. Обычно ишиас вызывает боль, онемение и покалывания, которые исходят от поясничного отдела позвоночника и иррадиируют в ногу. Боль в пояснице (если присутствует), как правило, намного слабее боли в ноге.
Простой тест с подъёмом прямой ноги может помочь врачу идентифицировать ишиас.
Во время этого теста пациент лежит на спине, ноги прямо, и врач поочередно поднимает ноги пациента. Если подъём одной из ног причиняет боль или вызывает ухудшение симптоматики, то обычно это является признаком ишиаса.
Угрожающие признаки
Во время осмотра врач также наведёт справки о других проблемах с вашим здоровьем и индивидуальных обстоятельствах, которые могут указать на потенциально более серьёзную причину симптомов, например, на синдром конского хвоста, инфекцию позвоночника, перелом позвоночника или рак.
Врачи называют эти симптомы "красными флажками"
Красные флажки, которые позволяют предположить синдром конского хвоста, включают:
- покалывания или онемение в паховой и ягодичной областях;
- недавняя потеря контроля над мочеиспусканием и/или дефекацией;
- слабость в ноге и стопе.
Красные флажки, позволяющие предположить рак или инфекцию, включают:
Красные флажки, позволяющие предположить перелом позвоночника, включают:
- внезапная сильная боль в позвоночнике, которая не становится легче в положении лёжа;
- недавняя серьёзная травма, например, автомобильная авария или падение с высоты;
- лёгкая травма у людей с остеопорозом (ослаблением костей);
- структурная деформация позвоночника.
Наличие одного или более симптома не обязательно означает, что имеется какое-то серьёзное заболевание, но это может указывать на то, что Вам необходимо дообследование для исключения или подтверждения более серьёзной патологии.
По этой причине, если у Вас есть хотя бы один из красных флажков, то необходимо провести более тщательное обследование. При подозрении на развитие синдрома конского хвоста необходима срочная госпитализация.
Также существует ряд диагностических тестов, направленных не только на выявление той или иной патологии, но и на определение её локализации и, в случае с межпозвонковыми грыжами, размера.
В некоторых случаях врач может назначить лабораторные исследования, если он подозревает инфекцию, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) при предполагаемом наличии проблем с нервами, межпозвонковыми дисками или другими структурами позвоночника.
Исследования также необходимы в том случае, если хирургическое вмешательство рассматривается как один из вариантов лечения.
Лечение
При лечении ишиаса используются как консервативные, так и оперативные методы. Тем не менее, для большинства пациентов достаточно курса консервативной терапии.
Консервативное лечение
Лечение ишиаса часто включает использование одного или более из следующих консервативных методов:
- применение безрецептурных нестероидных препаратов;
- физиотерапия;
- терапия холодом;
- терапия теплом;
- вытяжение позвоночника;
- массаж;
- лечебная физкультура (ЛФК);
- изменение стиля жизни (похудение, отказ от курения и т.д).
Некоторые пациенты могут добавить в лечебный план методы альтернативной медицины, такие как иглоукалывание, травяные добавки и т.д. При выборе данных методов пациенты должны понимать, что официальное медицинское сообщество ещё не сформировало общее мнение касательно их эффективности.
Хирургическое лечение
Если несколько недель или месяцев консервативного лечения оказались неэффективными, специалист по позвоночнику может рекомендовать хирургическое вмешательство. Вид операции зависит от возможности клиники и проблемы пациента. Врач-нейрохирург должен предупредить пациента о возможно операционных и постоперационных осложнениях операции на позвоночнике.
По общему мнению специалистов необходимо сделать все для того, чтобы избежать оперативного лечения, так как осложнения от него часто превышают осложнения самого заболевания.
Состояние, когда болит седалищный нерв, можно отнести к патологиям, требующим временного освобождения от труда. Человек с ишиасом не способен выполнять никакие профессиональные обязанности по причине того, что неприятные ощущения вызывают рассогласованность центральной нервной системы. В особенности освобождению от труда подлежат работники, занятые умственным сидячим трудом. На все время обострения рекомендуется постельные режим и минимальные физические нагрузки, оказываемые на область поясницы, мышцы ягодичной, бедренной и икроножной группы.
Важно понимать, где болит седалищный нерв и каким образом можно снизить интенсивность неприятных ощущений с помощью простого расслабления мышц. Дело в том, что чаще всего в молодом возрасте (25 - 30 лет) ишиас является следствием перенапряжения или патологического спазма мышечных волокон. Это может быть избыточная физическая тренировка, синдром грушевидной мышцы, воздействие негативных факторов внешней среды. Простой курс лечебного массажа позволяет купировать приступ боли.
Располагается седалищный нерв в задней проекции ягодицы, бедра и голени. В подколенной ямке он расщепляется на два берцовых нерва, поэтому боль может локализоваться с внешней и внутренней стороны икроножной мышцы. По всей поверхности бедра он проходит в задней части. Соответственно и болевые ощущения распространяются по этой поверхности. В области ягодичной мышцы боль может локализоваться как на задней проекции, так и в области вертела тазобедренного сустава.
Узнать про симптомы того, что болит седалищный нерв и возможности современного лечения можно в предлагаемой статье. Здесь описаны основные принципы развития патологического состояния и вызывающие его причины. Рассказано про возможности восстановления с помощью методов мануальной терапии.
В большинстве случаев люди, если у них болит седалищный нерв, что делать не знают, симптомы в первое время стараются не замечать. А между тем заболевание развивается и в скором времени приводит к тому, что человек не может самостоятельно передвигаться, либо же это доставляет ему сильные страдания.
Причины, почему болит седалищный нерв
Существуют эндогенные и экзогенные причины, почему болит седалищный нерв у молодых и взрослых людей. В первую группу факторов негативного влияния можно включить заболевания опорно-двигательного аппарата, эндокринные патология, например, сахарный диабет и сопутствующие ему нарушения проводимости сосудистого руса, нарушение обмена веществ, ожирение, и т.д.
К экзогенным причинам того, почему болит седалищные нерв, можно отнести следующие аспекты:
- малоподвижный образ жизни;
- неправильно организованное рабочее и спальное место;
- отсутствие регулярных физических нагрузок, оказываемых на мышцы ягодичной, бедренной и икроножной области;
- ношение тесной одежды и обуви;
- воздействие чрезмерных холодовых и тепловых факторов;
- длительное нахождение на ногах;
- тяжелый физические труд или сидячая работа с высоким уровнем давления на седалищные бугры.
К другим причинам того, почему болит седалищный нерв, можно отнести заболевания, непосредственным сопутствующим симптомом которых является подобное состояние:
- остеохондроз пояснично-крестцового отдела позвоночника;
- радикулит и воспаление мягких тканей;
- синдром грушевидной мышцы;
- защемление корешковых нервов при протрузии и грыже межпозвоночного диска;
- нестабильность и смещение тел позвонков;
- спондилез, спондилоартроз и унковертебральный артроз;
- болезнь Бехтерева или анкилозирующий спондилоартрит;
- искривление позвоночного столба;
- неправильная постановка стоп в виде косолапости или плоскостопия;
- вальгусная и варусная деформация голени.
Существуют и другие причины, которые могут заключаться в варикозном расширении вен, застое лимфатической жидкости, биохимических нарушениях, разрушении нервного волокна и других патологических процессах. При первичной консультации в нашей клинике мануальной терапии доктор при сборе анамнеза старается выявить все потенциальные причины развития заболевания. Еще до начала терапии пациент получает исчерпывающие индивидуальные рекомендации относительно того, как и какие причины нужно исключить для того, чтобы получить максимально быстрый и продолжительный эффект от принимаемого лечения.
Как понять, что болит седалищный нерв?
Итак, как понять, что болит седалищный нерв и отличить эти неприятные ощущения от проявлений других патологий. Здесь важно обратить внимание на следующие характерные проявления патологии:
- боль появляется при определённых условиях (подъем с постели, длительное нахождение на ногах, ходьба, бег, наклоны и т.д.;
- ощущения не являются постоянными;
- есть такое положение тела, при котором седалищный нерв «разгружается» и боль стихает;
- отсутствуют другие выраженные клинические симптомы (онемение, снижение кожной чувствительности, хромота, ограничение подвижности).
Если после кратковременного отдыха в позе, в которой боль не проявляется, приходит ощущение улучшения своего состояния, то с большой вероятностью болит именно седалищный нерв.
Вы может воспользоваться возможностью получить совершенно бесплатно консультацию опытного врача невролога в нашей клинике мануальной терапии. Просто запишитесь на первичный бесплатный прием. Будет проведет осмотр. Врач точно скажет вам, какова причина боли и затронут ли седалищный нерв.
Если очень сильно болит седалищный нерв
Обычно сильно болит седалищный нерв при сопутствующих заболеваниях, таких как обострение пояснично-крестцового остеохондроза. В этой ситуации на первый план выходит боль в области поясницы и резкая скованность движений. Помимо этого, человек определяет, что у него присутствует острая боль в виде прострелов по задней проекции ягодичной и бедренной мышцы. Подвижность нижней конечности при этом не нарушена. Присутствует возможность самостоятельно передвигаться в пространстве, приседать, невысоко поднимать ногу на стороне поражения и т.д.
В том случае, если очень болит седалищный нерв, нужно в первую очередь обеспечить полный покой пораженной конечности. Лучше всего лечь на твердое ложе. Затем можно в область пояснично-крестцового отдела позвоночника приложить теплую грелку. Желательно немедленно обратиться за медицинской помощью. При длительном защемлении седалищного нерва может развиться некроз (омертвение) его ткани. В этом случае полностью восстановить функцию иннервации в будущем будет очень сложно.
С помощью метода тракционного вытяжения можно в течение 1-12 сеансов полностью купировать компрессию седалищного нерва. За счет этого человек испытывает существенное облегчение болевого синдрома.
Может ли болеть седалищный нерв при беременности?
Жалобы на то, что болит седалищный нерв при беременности, часто поступают от женщин, решивших стать мамами впервые в возрасте старше 30-ти лет. Дело в том, что в возрасте 25 - 27 лет полностью сращиваются позвонки крестцового отдела позвоночника. В боле молодом возрасте они находятся в подвижном состоянии. При вынашивании беременности девушкой в возрасте 20 - 25 лет все смещения костного скелета таза происходят безболезненно и без негативных последствий. После того, как позвонки крестцового отдела позвоночника срослись, любые смещения подвздошных костей и лонной части таза протекают весьма болезненно.
Может ли болеть седалищный нерв при расхождении костей таза во время подготовки родовых путей в периоде от 30-ой до 40-ой недели беременности? Вполне вероятно. Это связано с тем, что смещение костей приводит к нарушению путей прохождения седалищного нерва. На него могут оказывать давление мягкие ткани.
Также подобное состояние может быть вызван растущей маткой, расширение вен в полости малого таза и застоем лимфатической жидкости в области бедра и ягодичной мышцы.
Как болит седалищный нерв: признаки и симптомы
Клинические симптомы того, как болит седалищный нерв, довольно простые и включают в себя следующие проявления:
- приступообразная жгучая боль, распространяющаяся по задней поверхности ягодицы, бедра и голени;
- ощущение разливающегося жара по этой области;
- ползание мурашек после стихания боли;
- любые движение вызывает повторный приступ «прострела»;
- есть постоянно присутствующая боль в области нижней части поясницы;
- мышцы задней части бедра и голени сильно напряжены;
- может ощущаться скованность движений;
- при попытке во время наклона вперед себя дотронуться ладонями до пола пораженную конечность приходится сгибать в колене.
Если болит седалищный нерв, признаки проявляются с регулярностью. Но существует чередование периодов без боли и с выраженными неприятными ощущениями. Стихает боль обычно в состоянии полного покоя. Существенно облегчение своего состояния человек отмечает после полноценного ночного отдыха на правильно подобранном ортопедическом матраце.
Болит седалищный нерв: лечение
Лечение заболевания, при котором болит седалищный нерв, начинается с тщательной диагностики. Важно понимать, что боль в седалищном нерве, развитие его воспаления - это всего лишь вторичный симптоматический комплекс. Он может развиваться только на фоне других заболеваний. Обычно боль в седалищном нерве сопровождается остеохондроз пояснично-крестцового отдела или его осложнения.
Поэтому для диагностики бывает достаточно сделать простой рентгенографический снимок пояснично-крестцового отдела позвоночника. Выявить поражение структуры седалищного нерва может врач невролог при проведении осмотра пациента.
Первое, что делать, если болит седалищный нерв, это исключать любые физические нагрузки на спину и ноги. Затем нужно обратиться к мануальному терапевту. Этот врач может с помощью простых и эффективных методов снять компрессию с ущемленного нервного волокна. Всего 1-12 сеанса тракционного вытяжения позвоночного столба и вся боль в седалищном нерве проходит без следа. Затем останется лишь восстановить его нарушенную структуру за счет массажа, остеопатии и т.д.
Если болит седалищный нерв перед тем, как лечить, нужно установить точный диагноз. Выявить то заболевание, которое провоцирует появление воспаления в седалищном нерве. Сделать это самостоятельно дома у вас вряд ли получится. Необходимо записаться на прием к невропатологу. Если вы находитесь территориально в Москве, то можете записаться на бесплатную консультацию к врачу неврологу у нас в клинике мануальной терапии.
У нас лечение осуществляется с помощью методов мануальной терапии. Мы применяем тракционное вытяжение, массаж, остеопатию, лечебную гимнастику, кинезиотерапию, рефлексотерапию и многие другие методы воздействия.
Седалищный нерв – крупнейший в человеческом организме. Он берет начало в поясничном отделе и разделяется на мелкие нервы, спускаясь вниз. При воспалении нерва боль может возникнуть в ягодице, пояснично-крестцовой области, голени, стопе. Правильная установка причины заболевания позволит квалифицированному невропатологу облегчить состояние больного и предупредить рецидив в будущем.
Воспаление седалищного нерва: причины ишиаса
Причины воспаления
Наиболее часто причиной ишиаса (воспаления седалищного нерва) становится патологический процесс, сконцентрированный в крестцовом и поясничном отделах позвоночника.
К воспалению может привести:
- осложненный остеохондроз;
- воспалительные заболевания суставов;
- травмы позвоночника;
- переохлаждение;
- изменения межпозвоночного диска;
- межпозвонковая грыжа;
- различные инфекции;
- тяжелые физические нагрузки;
- сахарный диабет;
- формирование костных разрастаний на уровне тел позвонков.
Симптомы заболевания
Основной симптом заболевания – нестерпимая резкая боль, возникающая в период физической нагрузки (например, при подъеме и переносе тяжестей, копании земли) и усиливающаяся при растяжении или спазмах мышц пояснично-крестцовой области. В ряде случаев лечить воспаление нерва требуется людям, у которых обнаружены новообразования в области прохождения нерва или локализованные в малом тазу. Обычно боль проявляется через несколько часов. Когда воспаление развивается на фоне остеохондроза, спровоцировать обострение болезни может любое неосторожное движение.
Боль при ишиасе распространяется по ходу расположения ответвлений нерва. Больной жалуется на неприятные ощущения в области крестца, бедра, голени, стопы. Поражение чувствительных волокон вызывает онемение кожи, повреждение двигательных волокон приводит к мышечной слабости и атрофии мышц, иннервируемых седалищным нервом. Поэтому, обнаружив признаки заболевания, необходимо незамедлительно приступить к лечению воспаления нерва и углубленно обследовать больного.
Методы диагностики
Чтобы уточнить диагноз, необходимо провести комплексное обследование пациента, включающее в себя:
- методы биохимической и клинической диагностики;
- осмотр невропатолога, сосудистого хирурга и ревматолога;
- рентгенологические снимки позвоночника в разных проекциях;
- томографические исследования.
Программа лечения
В программу лечения обязательно включаются физиотерапия, прием лекарственных препаратов, лечебная физкультура. Следует отметить, что в каждом конкретном случае комплекс процедур назначается индивидуально.
Одним из главных компонентов лечения является создание лечебно-охранительного режима: до полного устранения болевого синдрома, а также улучшения состояния необходимо соблюдать постельный режим (больному следует находиться на жесткой кровати). Движения нужно ограничить до угасания ярких признаков болезни.
Медикаментозная терапия
Медикаментозное лечение ишиаса очень схоже с терапией радикулита. Программа предусматривает системное назначение нестероидных противовоспалительных средств в сочетании с витаминными комплексами. При этом продолжительность курса лечения не должна необоснованно затягиваться.
Поскольку в состав большинства мазей, способствующих уменьшению выраженности боли, ядовитые вещества (змеиный, пчелиный яд), наносить их следует только на неповрежденную кожу пояснично-крестцового отдела
Физиотерапия
Больные, которым назначена физиотерапия, как правило, поправляются быстрее, чем при полном отказе от применения фонофореза, электрофореза, компрессов и прогревания. При проведении большинства физиопроцедур в организм вводятся лекарственные препараты, помогающие ускорить восстановление травмированных нервных волокон – спазмолитики, витамины, миорелаксанты. В данном случае эффективность лечения многократно увеличивается, а доза поступающих в организм препаратов оказывается меньше, чем при единственном медикаментозном лечении.
Лечебная физкультура
Когда в результате обследования установлена точная причина воспаления, возможно назначение лечебной физкультуры. Важно помнить, что для каждого пациента комплекс упражнений подбирается индивидуально. В первые дни после появления воспаления объем движений должен быть сведен до минимума, все упражнения выполняться в постели, в горизонтальном положении.
Болит седалищный нерв – с такой ситуацией сталкивается более 68% людей, имеющих проблемы с поясницей. Каковы причины возникновения болей и можно ли спутать симптомы этой патологии с какой-либо другой? Правильно выбранные методы терапии помогут избавиться от страданий и не допустить осложнений.
Важная информация о проблеме
Седалищный нерв, проходящий от поясничных позвонков через тазовую полость до фаланг пальцев стоп, при любой патологии вызывает настоящие мучения.
В Международной Классификации Болезней поражениям седалищного нерва присвоен код G57.0, где также зафиксированы патологии, ведущие к защемлению или воспалению нервных волокон – ишиас или радикулопатия.
Причины
На вопрос, почему болит седалищный нерв, есть несколько ответов, при этом они не исключают, что заболеть и страдать от возникновения мучений может человек, не имеющих никаких дегенеративных заболеваний позвоночника.
Первопричина страданий – компрессия нерва расположенными около него тканями и последующее его воспаление. К этому могут привести такие причины:
- остеохондроз, межпозвоночные грыжи;
- травмы поясничного отдела;
- физические нагрузки;
- переохлаждение;
- инфекционные процессы.
Нарушение нормальной циркуляции крови и заболевания, связанные с изменением гормонального фона могут поспособствовать обострению любых заболеваний, которые и приведут к защемлению.
Для справки! По статистике на 30% чаще боль в седалищном нерве встречается у женщин, при этом в 60% случаев нерв может болеть во время беременности или сразу после родов.
Беременные страдают от ишиаса, поскольку на поясницу идет постоянная нагрузка. Но часты случаи, когда будущие мамочки без труда переносят беременность, а в момент родов, когда через родовые пути идет плод, и тазовые кости несколько отклоняются от обычного местонахождения в скелете, или происходит спазм мышц, новоиспеченная мамочка вместе со счастьем материнства получает неимоверную боль в ягодичной или поясничной области.
Признаки
Боли при воспалении седалищного нерва или его защемлении в первые дни только в редких случаях остаются незамеченными. Чаще такая ситуация отмечается у беременных, они путают болезнь нерва с болями в пояснице от постоянно растущей нагрузки.

Многие не знают, где болит при такой патологии. Обычно приходит резкая, жгучая боль по ходу седалищного нерва – от низа спины в ягодичную область и по одному из ответвлений в ногу. Возможно распространение болей на обе конечности.
Есть и другие симптомы:
- ощущение покалывания, пощипывания по задней области ног;
- онемение бедренной области, стоп, ягодиц;
- мышечная слабость;
- чрезмерная потливость ног.
Признаки с каждым днем нарастают, седалищный нерв болит сильнее при нахождении человека в одной позе, чтобы немного снизить мучения ему приходится постоянно отводить бедро наружу. Если нерв воспаляется, к симптомам прибавляется покраснение и увеличение местной температуры в области поражения.
Иногда нерв перестает болеть самостоятельно через 7-10 дней, но в большинстве случаев патология только развивается, и при неправильном лечении или его отсутствии приведет к таким симптомам:
- нарушение походки;
- появление нарывов на стопе;
- невозможность сгибать пальцы ног;
- недержание.
Как долго будут продолжаться такие страдания, зависит от человека – если он не обратиться за помощью к специалистам и будет справляться с болью собственными силами, ишиас перейдет в хроническую форму и при малейшем изменении в организме боль будет приходить вновь. В таком случае человек лишь оттягивает визит к врачу и приходит на прием только тогда, когда терпеть уже нет мочи.
Методы терапии
На вопросы о том, что делать, когда болит седалищный нерв, как лечить определенного пациента, может ответить только невропатолог. Лечение подбирается в зависимости от состояния организма, например, беременным или кормящим мамам нельзя принимать спасительные сильные обезболивающие.
В первые дни после обращения в больницу пациенту показан постельный режим, возможно применение эластичных повязок на зону поражения для снятия воспаления. Помимо основных методов лечения седалищного нерва проводят терапию заболеваний, приведших к защемлению, если таковые имеются.
Лекарства от боли

Медикаменты позволяют быстро избавить от болевых ощущений, снизить или полностью убрать воспаление. Для обезболивания применяют блокады с Новокаином или кортикостероидами, если нет противопоказаний к ним, а также инъекции внутримышечно или эпидурально с НПВС.
Нестероидные препараты применяют такие:
- Диклофенак;
- Индометацин;
Если пациентка – беременная или кормящая мать, в качестве обезболивания разрешают применять небольшие дозы Ибупрофена или Парацетомола.
Снизить боли помогут миорелаксанты, если причина в спазме мышц. Применяют такие препараты:
- Мидокалм;
- Баклофен;
- Баклосан.
Применять эти лекарства необходимо строго по указанному курсу и дозировке, беременным и кормящим прием запрещен. В качестве расслабляющих мышцы средств в период беременности и кормления предлагаются витамины группы В и никотиновая кислота в малых дозах.
Для справки! Применяют препараты, ускоряющие кровообращение, для того, чтобы восстановленный метаболизм помог справится организму с патологией.
Рефлексотерапия и физиотерапия
Воздействие на тело физических тел всегда благоприятно сказывается на состоянии здоровья пациента. Физиопроцедуры помогут восстановить метаболизм и избавиться от боли. Применяют следующие методы:
- магнитотерапия;
- вытяжение;
- ультразвук.
Применяют и электрофорез в первые дни лечения для повышения эффективности лекарственных препаратов.
Рефлексотерапия – воздействие на определенные точки тела, может поспособствовать разблокировке седалищного нерва. Применяют такие виды рефлексотерапии:
- гирудотерапия;
- иглоукалывание;
- точечный массаж.
Выполнять такие процедуры должен только профессионал.

Физические упражнения
Лечебные комплексы физкультуры – спасение для тех, кому противопоказаны лекарства. С помощью упражнений можно добиться таких результатов:
- ликвидация мышечных спазмов;
- восстановление кровообращения;
- уменьшение болей и воспаления.
Некоторые упражнения, если компрессия произошла из-за спазмов мышц, могут быстро устранить боли.
О целесообразности применения того или иного комплекса упражнений нужно спросить врача, поскольку в некоторых случаях, например, при межпозвоночной грыже, упражнения могут быть противопоказаны.
В комплексе представлены такие действия:
- Сидя на полу с согнутыми в коленях ногами выполнять своеобразную ходьбу на ягодицах.
- Вытянуть одну ногу вперед. Другую, согнутую в колене, подвести к верхней области бедра вытянутой ноги (руками можно помогать).
- Ноги развести в бедре, соединить стопы. Ступню подводить к туловищу или голове, руками можно помогать.
- В том же положении положить руки на стопы и упереться в них.
- Встать на колени, руками и туловищем стремиться влево и вправо.
- Из положения на коленях одну ногу выпрямить и выставить назад, опору перенести на согнутое колено. Наклонить туловище вперед к колену, выпрямленную ногу отвести в сторону насколько возможно.
Завершить комплекс необходимо с помощью позы – человек сидит на коленях, туловище наклонено вперед, руки направлены вперед, при этом необходимо максимально расслабиться.
Каждое упражнение необходимо выполнить по 5-8 раз. Лучше всего начинать любые комплексы с расслабляющего массажа, его можно произвести самостоятельно руками или массажером.
Боли в седалищном нерве – серьезная проблема, мешающая радоваться жизни. При первых признаках патологии необходимо немедленно обратиться за помощью к специалистам, самолечение может серьезно усугубить проблему.