Что провоцирует ущемленная грыжа. Ущемлённые грыжи
Читайте также
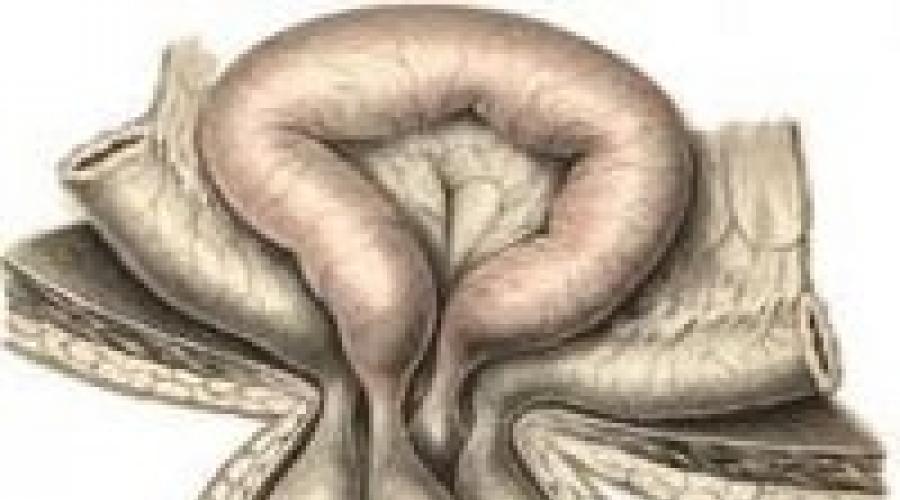
– сдавление грыжевого мешка в грыжевых воротах, вызывающее нарушение кровоснабжения и некроз образующих грыжевое содержимое органов. Ущемление грыжи характеризуется резкой болью, напряжением и болезненностью грыжевого выпячивания, невправимостью дефекта. Диагностика ущемления грыжи основывается на данных анамнеза и физикального обследования, обзорной рентгенографии брюшной полости. Во время грыжесечения по поводу ущемленной грыжи нередко требуется проведение резекции некротизированной кишки.

Общие сведения
Ущемление грыжи – наиболее частое и грозное осложнение абдоминальных грыж. Ущемленные грыжи являются острым хирургическим состоянием, требующим неотложного вмешательства, и уступают по частоте возникновения только острому аппендициту , острому холециститу и острому панкреатиту . В оперативной гастроэнтерологии ущемление грыжи диагностируется в 3-15% случаев.
Ущемление грыжи связано с внезапным сдавлением содержимого грыжевого мешка (сальника, тонкой кишки и др. органов) в грыжевых воротах (дефектах передней брюшной стенки, отверстиях диафрагмы, карманах брюшной полости и т. д.). Ущемлению могут подвергаться любые абдоминальные грыжи: паховые (60%), бедренные (25%), пупочные (10%), реже - грыжи белой линии живота , пищеводного отверстия диафрагмы , послеоперационные грыжи . Ущемление грыжи связано с опасностью развития некроза сдавленных органов, кишечной непроходимости , перитонита .

Виды ущемления грыжи
В зависимости от сдавленного в грыжевых воротах органа различают грыжи с ущемлением кишечника, сальника, желудка, мочевого пузыря, матки и ее придатков. Степень перекрытия просвета полого органа при ущемлении грыжи может быть неполной (пристеночной) и полной. В ряде случаев, например, при ущемлении дивертикула Меккеля или червеобразного отростка, перекрытия просвета органа не наблюдается совсем. По особенностям развития выделяют антеградное, ретроградное, ложное (мнимое), внезапное (в случае отсутствия грыжевого анамнеза) ущемление грыжи.
Существует два механизма ущемления грыжи: эластический и каловый. Эластическое ущемление развивается в случае одномоментного выхождения через узкие грыжевые ворота большого объема грыжевого содержимого. Внутренние органы, заключенные в грыжевой мешок, не могут вправиться в брюшную полость самостоятельно. Их ущемление узким кольцом грыжевых ворот приводит к развитию ишемии, выраженного болевого синдрома, стойкого мышечного спазма грыжевых ворот, еще более утяжеляющего ущемление грыжи.
Каловое ущемление развивается при резком переполнении приводящей петли кишечника, попавшей в грыжевой мешок, кишечным содержимым. При этом отводящий отдел кишки уплощается и ущемляется в грыжевых воротах вместе с брыжейкой. Каловое ущемление часто развивается при длительно существующих невправимых грыжах.
Ущемление грыжи может быть первичным и вторичным. Первичное ущемление встречается реже и возникает на фоне одномоментного чрезвычайного усилия, в результате которого происходит одновременное образование ранее не существовавшей грыжи и ее сдавление. Вторичное ущемление происходит на фоне имевшейся ранее грыжи брюшной стенки.
Причины ущемления грыжи
Основным механизмом ущемления грыжи служит резкое одномоментное или периодически повторяющееся повышение внутрибрюшного давления, которое может быть связано с чрезмерным физическим усилием, запорами, кашлем (при бронхите , пневмонии), затрудненным мочеиспусканием (при аденоме простаты), тяжелыми родами, плачем и пр. Развитию и ущемлению грыжи способствует слабость мускулатуры брюшной стенки, атония кишечника у пожилых людей, травматические повреждения живота, оперативные вмешательства, похудание.
После нормализации внутрибрюшного давления грыжевые ворота уменьшаются в размерах и ущемляют вышедший за их пределы грыжевой мешок. При этом вероятность развития ущемления не зависит от диаметра грыжевых ворот и величины грыжи.
Симптомы ущемления грыжи
Ущемление грыжи характеризуется следующими признаками: резкой локальной или разлитой болью в животе, невозможностью вправить грыжу, напряженностью и болезненностью грыжевого выпячивания, отсутствием симптома «кашлевого толчка».
Главным сигналом ущемления грыжи служит боль, развивающаяся на высоте физического усилия или напряжения и не стихающая в покое. Боль настолько интенсивная, что пациент зачастую не может удержаться от стонов; его поведение становится беспокойным. В объективном статусе отмечается бледность кожных покровов, явления болевого шока - тахикардия и гипотония.
В зависимости от вида ущемленной грыжи боль может иррадиировать в эпигастральную область, центр живота, пах, бедро. При возникновении кишечной непроходимости боль принимает спастический характер. Болевой синдром, как правило, выражен в течение нескольких часов, до тех пор, пока не разовьется некроз ущемленного органа и не произойдет гибель нервных элементов. При каловом ущемлении болевой синдром и интоксикация выражены слабее, медленнее развивается некроз кишки.
При ущемлении грыжи может возникать однократная рвота, которая вначале имеет рефлекторный механизм. С развитием кишечной непроходимости рвота становится постоянной и приобретает каловый характер. В ситуациях частичного ущемления грыжи явления непроходимости, как правило, не возникают. В этом случае, кроме боли, могут беспокоить тенезмы, задержка газов, дизурические расстройства (учащенные болезненные мочеиспускания, гематурия).
Длительно существующее ущемление грыжи может приводить к образованию флегмоны грыжевого мешка, которая распознается по характерным местным симптомам: отеку и гиперемии кожных покровов, болезненности грыжевого выпячивания и флюктуации над ним. Это состояние сопровождается общей симптоматикой - высокой лихорадкой, усилением интоксикации. Исходом вовремя не устраненного ущемления грыжи служит разлитой перитонит , вызванный переходом воспаления на брюшину или перфорацией растянутого отдела ущемленной кишки.
Диагностика ущемления грыжи
При наличии грыжевого анамнеза и типичной клиники диагностика ущемления грыжи не представляет сложности. При физикальном обследовании пациента обращают внимание на наличии напряженного болезненного грыжевого выпячивания, которое не исчезает при смене положения тела. Патогномоничным признаком ущемления грыжи служит отсутствие передаточного кашлевого толчка, что связано с полным отграничением грыжевого мешка от брюшной полости ущемляющим кольцом. Перистальтика над ущемленной грыжей не выслушивается; иногда отмечаются симптомы непроходимости кишечника (симптом Валя, шум плеска и др.). Нередко наблюдается асимметрия живота, положительные перитонеальные симптомы.
При наличии кишечной непроходимости обзорная рентгенография брюшной полости выявляет чаши Клойбера. С целью дифференциальной диагностики проводится УЗИ органов брюшной полости . Ущемление бедренной и паховой грыжи следует отличать от местными тканями или с помощью синтетических протезов).
Наиболее ответственным моментом операции является оценка жизнеспособности ущемленной петли кишечника. Критериями жизнеспособности кишки служат восстановление ее тонуса и физиологической окраски после освобождения из ущемляющего кольца, гладкость и блеск серозной оболочки, отсутствие странгуляционной борозды, наличие пульсации брыжеечных сосудов, сохранность перистальтики. При наличии всех указанных признаков, кишка признается жизнеспособной и погружается в брюшную полость.
В противном случае при ущемлении грыжи требуется проведение резекции участка кишки с наложением анастомоза «конец в конец». При невозможности выполнения резекции некротизированной кишки накладывается кишечный свищ (энтеростома , колостома). Проведение первичной пластики брюшной стенки противопоказано при перитоните и флегмоне грыжевого мешка.
Прогноз и профилактика ущемления грыжи
Летальность при ущемлении грыжи среди пациентов пожилого возраста достигает 10%. Позднее обращение за медицинской помощью и попытки самолечения ущемления грыжи приводят к диагностическим и тактическим ошибкам, значительно ухудшают результаты лечения. Осложнениями операций по поводу ущемления грыжи могут являться некроз измененной кишечной петли при неверной оценке ее жизнеспособности, несостоятельность кишечного анастомоза, перитонит.
Профилактика ущемления заключается в плановом лечении любых выявленных абдоминальных грыж, а также исключении обстоятельств, способствующих развитию грыжи.
Одним из осложнений развития пупочной грыжи является ущемленная грыжа. Это заболевание наиболее распространено среди взрослых (до 10% от населения), причем в основном риску подвержены женщины. О том, почему развивается защемленная грыжа, какие есть методы ее диагностики, всегда ли необходима операция – прямо сейчас.

Ущемления грыж – нарушение внутреннего органа, который находится в брюшной полости, в результате его мгновенного или постепенного сдавливания. Таким образом, если отвечать, что такое ущемление грыжи, можно сказать: это механическое воздействие на брюшную полость, в результате которого развиваются резкие и ноющие болевые ощущения. Часть тела, через которую происходит сообщение защемленного фрагмента с остальным органом (например, с кишечником), называется грыжевыми воротами.
В основном к причинам можно отнести следующие предпосылки:
- При грыжах большое значение имеет вес человека. Излишнее ожирение почти всегда ведет к тому, что почти вся нагрузка веса приходится на живот, поэтому кишечник и внутренние органы получают дополнительное механическое давление, что сильно увеличивает риск развития подобных заболеваний.
- Беременность может служить предпосылкой для ущемленной грыжи. Однако только в тех случаях, когда женщина страдает довольно ощутимым ожирением, а также при развитии многоплодной беременности.
- Травмы живота, сильные механические нагрузки в результате тяжелого физического труда.
- Постоянные запоры, из-за которых каловые массы оказывают сильное давление на кишечник (развивается так называемое каловое ущемление грыжи).
- Асцит – скопление излишнего количества жидкости в области брюшной полости.
- Быстро развивающиеся опухоли в области живота, имеющие доброкачественный или онкологический характер.
- Наконец к провоцирующим факторам, которые усиливают развитие уже имеющегося нарушения, можно отнести так называемый кашлевой толчок – сильный, интенсивный приступ кашля или акта чихания, из-за чего возникает травма брюшины.
Последствия такого явления становятся особенно негативными, если не предпринять своевременные меры:
- Сначала происходит постепенное ухудшение кровоснабжения органа.
- В результате ткани начинают отмирать (некроз), что впоследствии может привести к разложению целых фрагментов кишечника.
Следует обратить внимание на то, какие органы чаще всего страдают в результате того, что образуется ущемленная грыжа:
- сальник;
- различные выросты тонкого кишечника в виде петель;
- толстая и слепая кишка;
- мочевой пузырь.
В редких случаях пострадать также могут такие органы:
- желудок;
- нижняя часть пищевода;
- матка;
- семенной канал.

Анатомические особенности, а также физиологическое развитие заболевания объясняет разные виды ущемленных грыж. В основе классификации лежат различные основания.
Прежде всего, все защемления можно разделить на 2 большие группы:
- Наружные – это самая распространенная категория. В основном встречаются паховые защемления, разные формы бедренной грыжи и пупочные. Особо редкие виды – грыжа поясничного треугольника и так называемой спигелиевой линии.
- Внутренние ущемленные грыжи встречаются реже. Они располагаются над и под диафрагмой (мышечной стенкой, отделяющей органы дыхания от органов пищеварения), а также над мочевым пузырем, внутри брюшины (так называемый карман Дугласова) или в области таза.
Например, в зависимости от стадии развития выделяют такие виды ущемления:
- Первичные – это очень редкая категория заболеваний, поскольку в данном случае причина возникновения связана с тем, что человек резко поднял груз или резко напряг мышцы живота. Особенно опасно, если у пациента есть индивидуальные предрасположенности к подобным нарушениям.
- Вторичная ущемленная грыжа – это защемление грыжи, которое формируется на фоне уже имеющегося нарушения.
Существуют и различные формы заболевания:
- Эластическое ущемление развивается в основном в связи с постоянным тяжелым физическим трудом. Это довольно характерный, выраженный вид болезни, который в основном наблюдается у молодых людей. Почти всегда патология сопровождается сильными болями, приступами тошноты и рвоты. Эластическое ущемление лечится довольно быстро в случае своевременного обращения к врачу.
- Каловая ущемленная грыжа встречаются чаще всего у пациентов старше 60 лет, у которых патология развивается в течение длительно времени. Постепенно пораженная область растет в размерах, и в особо запущенных случаях лечение ущемленной грыжи связано только с поддерживающей терапией, поскольку вправление выпячиваний становится невозможным.
В зависимости от анатомических особенностей выделяют несколько особых разновидностей патологии:
- Ретроградное ущемление грыжи связано с тем, что из-за механического давления формируются 2 кишечных выпячивания (петли) в так называемом грыжевом мешке – постороннем образовании, которое появляется из-за нагрузки. Ретроградное ущемление грыжи приводит к тому, что третья петля, которая соединяет первые две, снабжается кровью значительно хуже, из-за чего развиваются воспалительные процессы и некроз (отмирание) тканей.
- Пристеночное ущемление (грыжа Рихтера) – часть кишки сдавливается частично, именно в области, примыкающей к поверхности, напротив брыжеечного края. Таким образом, если ретроградное ущемление грыжи более опасно, поскольку почти вся часть кишки не снабжается кровью, то в данном случае просвет кишки сужается только частично. В большинстве случаев данная патология связана с тонким отделом кишечника – это разные виды бедренной грыжи, пупочной. Также нередко речь идет о грыже так называемой белой линии живота.
- Грыжа Литтре – по сути, это тоже пристеночное ущемление, однако в данном случае кровоснабжение пораженного участка становится заметно хуже. Таким образом, ретроградное ущемление грыжи и защемление Литтре являются наиболее опасными.
В зависимости от того, в какой степени произошло сдавление органа выделяют 2 формы патологии:
- Полная – самый опасный вариант, поскольку кровоснабжение поврежденного участка приостанавливается практически полностью.
- Неполная – это все разновидности такого вида болезни, как пристеночное ущемление.
В основном у пациентов диагностируются именно наружные формы заболевания пупочная грыжа, послеоперационная и другие. Наиболее распространенные разновидности патологии рассмотрены далее.

Такая разновидность патологии встречается у 10 пациентов из 100 случаев подобных болезней. Диагностируется она достаточно просто, поскольку признаки ущемления грыжи достаточно очевидны, чтобы их обнаружить. При этом есть определенная опасность, поскольку именно пупочные защемления нередко оказываются невправимыми – поврежденные части кишечника, вышедшие за свои естественные границы, невозможно вернуть на место.
Хирургия в данном случае предполагает 3 вида операций:
- Непосредственно рассечение пупка.
- Операция Сапежко, которая считается более прогрессивным методом.
- Операция Грекова при защемлении грыжи также считается достаточно эффективной мерой.

Чаще всего речь идет не об обычном ущемлении, а именно сдавливание жирового слоя в брюшной полости. В данном случае большое значение имеет диагностика, которая позволяет определить, есть ли так называемый грыжевой мешок – постороннее выпячивание кишечника или другого внутреннего органа. От этого и зависит дальнейшее лечение:
- Если мешок есть, его вскрывают, осматривают орган на предмет повреждений, проводят соответствующие меры и удаляют мешок.
- Если же его нет, то отсекают только посторонние образования, возникшие из-за сдавливания.
Послеоперационная вентральная грыжа
Этот вид нарушения называется также ущемленная вентральная грыжа. Она развивается не очень часто и отличается достаточно значительными по размерам грыжевыми воротами. В данном случае лечение также предполагает проведение операции:
- Сначала рассекают соответствующую область.
- Затем удаляют все продукты воспалительных процессов.
- Удаляют грыжевой мешок.
Впоследствии, во время восстановления пациенты проходят курс антибактериальной терапии для предотвращения загнивания.

Клинические признаки ущемления грыжи, некоторые из которых пациент вполне может определить и в домашних условиях, в основном включают в себя следующие проявления патологии:
- Болевые ощущения – это обязательные симптомы ущемления грыжи. Обычно боль никак не проявляет себя в спокойном состоянии. Однако в момент сильного кашля или чихания, поднятия тяжестей и прочих нагрузок может возникнуть и даже не стихать. Нередко боли могут приобретать очень острый характер, в результате чего кожа бледнеет, ритм сердца значительно увеличивается и развивается реакция болевого шока. В редких случаях ощущения похожи на схватки.
- Симптом кашлевого толчка – это очень важный признак. Связано это явление с тем, что грыжевой мешок, в котором находится часть сдавленного органа, становится своеобразной изолированной частью. Из-за этого при кашле нагрузка передается почти во всю брюшную полость (что нормально), но только не в эту область.
- Кишечная непроходимость, проблемы с актом дефекации.
- Неожиданные трудности с испусканием газов.
- Тошнота и рвота, причем выходит секрет неприятного темно-зеленого цвета. Рвотное отравление нередко пахнет калом, что в большинстве случаев говорит именно о развитии защемления.
- Ощутимое увеличение выпячивания в размерах, болезненные ощущения при прикосновении к нему.
ОБРАТИТЕ ВНИМАНИЕ
Чтобы определить, передается ли кашлевой толчок во все области брюшины, нужно положить на больную область обе ладони и обхватить ими все защемление. Затем резко кашлянуть. Если напряжение не ощущается в этой области, значит, там уже сформировался грыжевой мешок.

Прежде всего важно понять, что самостоятельное лечение такого заболевания исключается, поскольку в большинстве случаев речь идет о несложной хирургической операции. Своими действиями можно навредить организму:
- Нельзя вправлять грыжу руками или предметами, поскольку можно спровоцировать разрыв ее оболочек, сосудов, что приведет к чрезвычайно сильной боли с возможной потерей сознания и даже внутренним кровотечениям.
- Нельзя принимать горячие и даже теплые ванны, класть грелку на поврежденную область и пытаться греть ее.
- Недопустимо принимать слабительные, спазмолитики.
Таким образом, как неотложную помощь лучше сразу вызвать скорую, а в общем варианте нужно сразу обратиться к врачу, который поставит диагноз на основе:
- сбора жалоб;
- внешнего осмотра и пальпации (прощупывания);
- сдачи анализов крови, мочи, кала;
- УЗИ органов брюшной полости.
Следует понимать, что защемление грыжи лечится исключительно с помощью хирургического вмешательства, но операция не сложная и не имеет практически никаких противопоказаний.
Подготовка к операции и наркоз
Как правило, назначается экстренная операция, поэтому подготовка осуществляется быстро:
- при необходимости опорожняется содержимое желудка;
- сливается моча с помощью катетера.
Чаще всего проводится только местное обезболивания, хотя в некоторых случаях (например, лечение ущемленной грыжи с помощью лапароскопии) требуется общий наркоз. Иногда ставят также спинальную анестезию, которая на время блокирует работу отдельных областей спинного мозга.

Для традиционной операции по удалению защемления противопоказаний нет никаких. В этом случае лечится любая грыжа со временем ущемления не более 6 часов, причем даже с наличием осложнения (отравления организма, развитие перитонита).
В общих чертах эта процедура предполагает совершение следующих действий:
- Разрез кожи непосредственно в области ущемления.
- Рассечение грыжевого мешка, удаление лишней жидкости.
- Вправление органа в нужное положение (например, петли тонкого кишечника). Фиксирование его положения и зашивания поврежденной области.
- В случае, если орган получил довольно сильные повреждения из-за сдавливания, и его ткани в основном отмерли, эта часть отсекается, а все остальные – сшиваются.
- Впоследствии грыжевые ворота удаляются за счет натяжения тканей пациента или же встраивают специальную поддерживающую сетку.
Преимущества такого вмешательства очевидны:
- можно увидеть глазами, насколько отмерла область органа и принять соответствующее решение о его удалении;
- благодаря такому вмешательству исключается развитие внутренних воспалительных процессов.

Этот вид операции проводится под общим наркозом, поэтому он имеет свои противопоказания:
- любые сроки беременности;
- сильное ожирение (степень 3 и 4);
- явные признаки кишечной непроходимости.
Такое вмешательство проводится в тех случаях, когда пациента доставили в больницу максимально быстро – срок защемления не должен превышать 3 часов. Также важным условием являются незначительный характер выпячивания и отсутствие осложнений, связанной с перитонитом.
Методика вмешательства следующая:
- Совершают проколы, через которые вводят специальные инструменты, позволяющие контролировать весь ход процесса с помощью увеличенного изображения.
- Ткани рассекают.
- Удаляют грыжевой мешок, вправляют орган.
- Ткани подтягивают с помощью медицинского степлера.
Благодаря точному контролю хода операции удается обеспечить:
- минимальное травмирование;
- отсутствие рубцов;
- снижение риска осложнения и травмирующих воздействий на соседние ткани.

Отдельная категория болезней связана с беременными женщинами. В таком случае чаще всего операция проводится исключительно после родов. Что касается предродового периода, женщине прописывают ношение специального бандажа, который подбирается в зависимости от размеров и индивидуальных особенностей пациентки.
Обычно операция проводится через 7-8 месяцев после родов. Положительный эффект от вмешательства связан не только с лечением основной болезни, но и устранении некоторых родовых последствий – подтягивание кожи или удаление лишнего жира.
Профилактика болезни
К профилактическим мерам следует отнестись особенно внимательно пациентам, имеющим определенную предрасположенность к ожирению, а также беременным женщинам.
В целом профилактика довольно проста и включает в себя соблюдение таких правил:
- Сбалансированное питание для предотвращения развития слишком большого количества лишнего жира на животе.
- Тренировка мышц живота – периодические занятия на пресс живота отлично предупреждают защемления и способствуют укреплению самого пресса.
- Наконец, беременным женщинам можно рекомендовать ношение бандажа, поскольку такая мера практически исключает развитие болезни.
Не стоит пренебрегать элементарными правилами здорового образа жизни, поскольку защемление грыжи никогда не проходит бесследно. Лечат грыжу экстренно и только хирургическим путем, причем противопоказаний вмешательства практически нет.
Кашель — защитный механизм очищения бронхов и трахеи. Он возникает при воздействии на «быстрые» или ирритативные рецепторы механических и химических раздражителей и на «медленные» С-рецепторы — медиаторы воспаления. Редкие кашлевые толчки физиологичны, они удаляют скопление слизи из гортани; здоровые дети «откашливаются» 10-15 раз за день, больше утром, что не должно тревожить родителей.
При дифференциальной диагностике кашля очень важно различать его временные характеристики: остро возникший кашель; затяжной кашель, длящийся три и более недель после острого эпизода; рецидивирующий, возникающий периодически; длительный постоянный кашель.
Виды кашля
Остро возникший кашель . Характерен для острого вирусного катара верхних дыхательных путей, а также для воспаления в гортани (ларингит, круп), трахее (трахеит), бронхах (бронхит) и легких (пневмонии). При поражении дыхательной трубки кашель вначале сухой , непродуктивный — не ведет к отхождению мокроты и субъективно ощущается как навязчивый. При ларингите и трахеите он нередко приобретает лающий характер и металлический обертон. Сухой кашель сопровождает першение в горле при ларингите. При пневмонии кашель обычно бывает влажным с первых часов болезни, его нередко описывают как глубокий .
Влажный кашель характерен для развернутой картины бронхита, его толчки заканчиваются отхождением мокроты (у маленьких детей это воспринимается на слух), возникая вновь при ее накоплении. Отхождение мокроты субъективно воспринимается как облегчение.
В дифференциальной диагностике остро возникшего кашля важно убедиться в его связи с инфекцией (повышение температуры, наличие катарального синдрома). У ребенка с признаками острой респираторно-вирусной инфекции (ОРВИ) осиплость голоса, затруднение вдоха указывают на поражение гортани с возможной угрозой асфиксии (круп). Влажные хрипы в обоих легких указывают на бронхит: у старших детей они обычно крупно- и среднепузырчатые, у маленьких нередко мелкопузырчатые, что позволяет поставить диагноз бронхиолита.
Ключевой задачей при наличии признаков ОРЗ является исключение пневмонии — чаще всего при этом в легких хрипы отсутствуют или выслушиваются над ограниченным участком легкого, где также определяется укорочение перкуторного звука и/или изменение характера дыхания. Характер и сила кашля не указывают на этиологию пневмонии. Исключение составляет кашель стокато при хламидийной пневмонии у детей первых месяцев жизни: «сухой», отрывистый, звонкий, следует приступами, но без реприз, сопровождается тахипноэ, но не лихорадочной реакцией.
Спастический кашель характерен для бронхиальной астмы, а у детей первых лет жизни — при остром обструктивном бронхите или бронхиолите. При этих формах хрипы сопровождаются удлинением выдоха, что свидетельствует о наличии бронхиальной обструкции. Спастический кашель обычно малопродуктивен, навязчив, часто имеет в конце свистящий обертон.
В случае внезапного появления кашля, в том числе спастического, без признаков ОРВИ, следует подумать и об инородном теле в дыхательных путях, особенно у ребенка, ранее не имевшего спастического кашля. Для него характерен приступ коклюшеподобного кашля — навязчивого, но не сопровождающегося репризами. Такой кашель может длиться непродолжительное время, при продвижении инородного тела в более мелкие бронхи кашель может прекратиться. Инородное тело сопровождается часто вздутием одного легкого, над которым выслушивается ослабление дыхания и, нередко, свистящий выдох; при таких симптомах показана бронхоскопия.
Затяжной кашель (более 2 недель). Наблюдается достаточно часто, обычно после острого бронхита. Чаще всего он связан не столько с воспалительным процессом как таковым, сколько с постинфекционной гиперпродукцией мокроты и, нередко, с гиперчувствительностью кашлевых рецепторов. В расшифровке такого кашля важен учет возраста ребенка.
У грудных детей после обструктивного бронхита сохранение гиперсекреции слизи при повышении кашлевого порога обуславливает редкий влажный кашель в течение 4 недель и более; его отличительная особенность — наличие «хрипотцы» — клокочущих звуков в грудной клетке, слышимых на расстоянии, которые исчезают после кашля и возникают вновь по мере накопления мокроты. Мокрота из трахеи и гортани у грудных детей эвакуируется более редкими кашлевыми толчками, когда просвет бронхов будет почти полностью перекрыт. У таких детей кашель при давлении на трахею (или шпателем на корень языка) вызывается с трудом. Кашель, связанный с гиперсекрецией, постепенно стихает — как по частоте, так и по интенсивности.
При этом, однако, следует исключить кашель, связанный с привычной аспирацией пищи вследствие дисфагии — наиболее частой причиной затяжного кашля у грудных детей, как вскармливаемых грудью, так и искусственно. Установление факта дисфагии требует обычно наблюдения за процессом кормления, поскольку не всякая мать фиксирует внимание на связи кашля с приемом пищи. Помимо «поперхивания», «закашливания» во время еды для аспирации пищи характерно появление хрипов, которые быстро исчезают или меняют свою локализацию и интенсивность после кашлевого толчка. При рентгенографии грудной клетки у таких детей обычно выявляется затемнение или усиление легочного рисунка в области верхних долей.
Кашель при приеме пищи наблюдается и при наличии бронхопищеводного свища, отличительная его особенность — отделение обильной пенистой мокроты; наличие этого симптома требует проведения контрастного исследования пищевода и эзофагоскопии.
Для детей, имеющих, помимо дисфагии, желудочно-пищеводный рефлюкс, характерны приступы кашля во время сна. Обнаружение мокрой подушки подтверждает этот диагноз.
Затяжной кашель у детей раннего и дошкольного возраста нередко вызывается затеканием слизи в гортань из носоглотки при длительно текущем назофарингите, аденоидите, гипертрофии аденоидов; в отличие от кашля при бронхите, он не сопровождается хрипами в легких, часто имеет характер поверхностного и исчезает при лечении процесса в носоглотке. Затяжной эпизод бронхита с кашлем в течение 2-4 недель обычен для дошкольников с рецидивирующим бронхитом.
Затяжной сухой кашель у детей школьного возраста и подростков, который может длиться до 6 недель, нередок при трахеите или трахеобронхите, развивающихся при некоторых респираторно-вирусных инфекциях (РС-, рино-, парагриппозные вирусы). Он часто болезненный, приступообразный, приступ заканчивается отхождением комочка плотной слизи (фибринозные наложения). Специальными исследованиями, однако, было показано, что среди кашляющих более 2 недель детей этого возраста 25% и более переносят коклюш в характерной для них атипичной форме — без выраженной приступообразности и реприз.
Такое течение коклюша характерно как для не полностью привитых детей, так и детей, получивших 3 прививки и ревакцинацию в 18 месяцев. Дело в том, что противококлюшный иммунитет постепенно угасает и через 5-6 лет — к школьному возрасту — большинство привитых становятся восприимчивыми к этой инфекции. Атипичное ее течение у них способствует поздней диагностике (если вообще она проводилась) и распространению инфекции и заражению грудных детей, еще полностью не получивших всех прививок.
Затяжной кашель у подростков с коклюшем отличается отсутствием хрипов в легких, он обычно не усиливается и не приобретает специфического характера, как у не привитых. Иногда, однако, удается при давлении пальцами на трахею или шпателем на корень языка вызвать подобие коклюшного кашлевого толчка с высовыванием языка, покраснением лица, реже с типичной репризой. Бактериологический диагноз коклюша у этих детей редко удается, более надежно определение в крови антитоксических антител, которые у заболевших, в отличие от привитых, присутствуют в высоких титрах.
Рецидивирующий кашель . Характерен, прежде всего, для больных бронхиальной астмой — это одна из частых жалоб родителей детей, у которых диагноз астмы еще не установлен. Кашель, сопровождающий почти каждый эпизод ОРВИ, характерен и для рецидивирующего бронхита — он обычно влажный, затяжной, его длительность превышает 2 недели, он не сопровождается явными признаками бронхоспазма, который, однако, нередко выявляется при исследовании функции внешнего дыхания (ФВД) (проба с бронходилататорами).
При рецидивирующем обструктивном бронхите (РОБ) у детей до 3-4 лет кашель — влажный или «спастический» — возникает на фоне ОРВИ, обычно при наличии температуры и катарального синдрома. В отличие от кашля при бронхиальной астме он не носит характера приступа. Однако по виду кашля эти две формы вряд ли можно отличить, поскольку кашель и обструкция на фоне ОРВИ — наиболее распространенный тип обострения и бронхиальной астмы, особенно у маленьких детей. У многих из них диагноз РОБ со временем «перетекает» в диагноз астмы, если такие эпизоды повторяются более 3-4 раз или если периоды кашля связаны с воздействием не ОРВИ, а аллергена, физической нагрузки, холодного воздуха или возникают как бы вовсе без видимой причины — как следствие усиления воспалительных изменений в слизистой бронхов.
Длительный, постоянный кашель . Наблюдается при хронических болезнях органов дыхания, что сразу же отличает его от описанных выше видов кашля. Конечно, он может усиливаться или ослабевать в отдельные периоды времени, но принципиально важно, что ребенок практически постоянно кашляет.
Влажный постоянный кашель наблюдается при большинстве нагноительных заболеваний легких, сопровождающихся скоплением мокроты. Часто кашель особенно силен по утрам, после отделения мокроты он становится реже. Более «глубокий» на слух кашель типичен для бронхоэктазов, при пороках хрящей бронхов (синдром Вильямса-Кэмпбелла) он может иметь спастические обертона.
При муковисцидозе кашель часто бывает навязчивым и мучительным из-за вязкости мокроты, нередко сопровождается признаками обструкции. Диагноз нетруден при наличии других проявлений муковисцидоза — похудания, полифекалии, барабанных пальцев и др., однако существуют более легкие формы этой болезни, так что исследование электролитов пота показано у всех детей с постоянным кашлем.
Постоянный сухой кашель с изменением голоса может указывать на папилломатоз гортани. Сухой кашель, сопровождающийся одышкой, деформацией грудной клетки, признаками легочного сердца, барабанными пальцами характерен для фиброзирующего альвеолита.
Особого внимания заслуживает психогенный кашель , для которого также типичен постоянный кашель. Это обычно сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность — регулярность и высокая частота (до 4-8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер. У части детей такой кашель имеет характер тика или проявления обсцессивно-компульсивного расстройства (синдром Жиля де ля Туретта).
Маленькие дети нередко кашляют при стрессе — обычно чтобы добиться своих целей; кашель усиливается до и во время осмотра врача, прекращаясь по его окончании (снятие «стресса ожидания»). Новый приступ кашля можно спровоцировать, коснувшись неприятной ребенку темы (капризы, соблюдение режима дня) или даже просто начав отвлеченный разговор, не обращая на ребенка внимания. Причиной закрепления кашлевого рефлекса у ребенка могут быть повышенная тревожность родителей, концентрация их внимания на респираторных симптомах. Такие дети требуют углубленного обследования для исключения органической патологии, иногда пробного лечения спазмолитиками и аэрозолями стероидов.
Некоторые виды кашля отличаются по своему характеру.
Битональный кашель (низкий, затем высокий тоны). Возникает при туберкулезных грануляциях из лимфобронхиального свища, иногда при инородных телах крупных бронхов. Является показанием для бронхоскопии.
Кашель при глубоком вдохе . Сопровождается болью, указывает на раздражение плевры; он проходит после обезболивания (кодеин, Промедол). Такой же кашель при рестриктивных процессах связан с повышением ригидности легких (аллергический альвеолит). Глубокий вдох вызывает кашель и у детей с астмой — он возникает как следствие бронхиальной гиперреактивности; поверхностное дыхание является составной частью ряда систем лечебной физкультуры (ЛФК), используемых для лечения астмы.
Ночной кашель . Характерен для бронхиальной астмы, он возникает обычно ближе к утру вследствие усиления бронхоспазма; нередко он указывает на аллергию к перу в подушке. У ряда детей ночной кашель представляет собой эквивалент астмы, поэтому таких детей надо обследовать соответственно. Ночной кашель наблюдается также при желудочно-пищеводном рефлюксе, старшие дети при этом жалуются на изжогу. Довольно часто ночной кашель возникает у детей с синуситом или аденоидитом вследствие попадания слизи в гортань и подсыхания слизистой при дыхании ртом.
Кашель при физической нагрузке — признак гиперреактивности бронхов, наблюдается у значительной части больных бронхиальной астмой.
Кашель с синкопами — кратковременной потерей сознания — возникает из-за снижения венозного притока при повышении внутригрудного давления и, вследствие этого, уменьшения сердечного выброса; состояние доброкачественное, кроме противокашлевых средств лечения не требует.
Лечение кашля
Борьба с кашлем ведется человечеством с незапамятных времен — даже сейчас, когда мы знаем о кашле так много, и родители, и многие педиатры рассматривают кашель как нежелательный симптом и стремятся его прекратить. Жалобы на кашель и настойчивые просьбы родителей лечить кашель связаны, по-видимому, не только с тем, что кашель — наглядный признак нездоровья ребенка. Субъективно кашель находящегося рядом или в близком окружении человека воспринимается как раздражающий, нервирующий феномен. Отсюда и стремление прекратить кашель во что бы ни стало.
Что нового дает нам современное понимание природы кашля? Во-первых, что причин кашля несколько и что подавлять имеет смысл лишь кашель, вызываемый «сухим» воспалением слизистой дыхательных путей — например, при ларингите, а также кашель, связанный с раздражением плевры. В тех же случаях, когда кашель ведет к удалению мокроты, подавлять его нецелесообразно и даже опасно. Важно разъяснять родителям, что кашель — это защитная реакция, направленная на очищение дыхательных путей в условиях гиперсекреции слизи и снижения эффективности мукоцилиарного клиренса. Практически, лечение кашля как такового требуется лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного.
Антибиотики . Прежде всего, важно уяснить, что наличие кашля само по себе не является поводом для антибактериальной терапии. Она проводится только при доказанной бактериальной инфекции верхних дыхательных путей (отит, синусит, стрептококковая ангина) и поражении легких (пневмония, в т. ч. хроническая, муковисцидоз, пороки развития легких). В отношении острых бронхитов доказано, что антибактериальная терапия оправдана лишь при микоплазменной и хламидийной этиологии (10-15% от общего числа бронхитов, чаще в школьном возрасте), тогда как основная масса бронхитов, в т. ч. обструктивных, — вирусные заболевания.
Антибактериальное лечение коклюша, в т. ч. протекающего в виде длительного кашля при раннем начале (в первые 7-10 дней) может оборвать клинические проявления. В более поздние сроки ожидать большого эффекта от антибиотиков трудно, однако такое лечение в течение 2-3 дней прекращает бацилловыделение, так что оно вполне оправдано с эпидемиологической точки зрения. Доказанной эффективностью обладают эритромицин (50 мг/кг/сут) и кларитромицин (15 мг/кг/сут) в течение 10-14 дней или азитромицин (10 мг/кг/сут) 5 дней.
В литературе опубликованы, прежде всего отоларингологами, данные о применении местного антибиотика фузафунгина (Биопарокса) после операций тонзилло- и аденотомии, а также при аденоидитах, ОРВИ. Препарат обладает также местным противовоспалительным действием. С учетом того, что при ОРВИ происходит размножение пневмококков и гемофильной палочки, у детей группы риска его применение может быть оправдано. Однако при доказанных бактериальных инфекциях (стрептококковая ангина, отит и др.) Биопарокс не заменяет системных антибиотиков.
Лечение ларингита . При сопровождающем ларингит лающем кашле принято проводить ингаляции горячим паром — например, в ванной комнате с открытым краном горячей воды. Однако доказано, что этот вид лечения неэффективен как при крупе, так и при бронхитах. Метаанализ многочисленных исследований по лечению крупа показал, что наиболее эффективно предотвращает развитие (или прогрессирование) стеноза гортани в/м введение дексаметазона (0,6 мг/кг) или, в более легких случаях, ингаляции будесонида (Пульмикорта). Эти средства способствуют и быстрому прекращению кашля.
Противокашлевые и отхаркиваюшие средства . Сухой кашель теоретически является показанием для назначения противокашлевых средств, однако в большинстве случаев ОРВИ он через несколько часов сменяется влажным, при котором эти средства противопоказаны. В качестве противокашлевых средств у детей применяют, в основном, ненаркотические препараты — бутамират, декстрометорфан, глауцин, окселадин, пентоксиверин (табл. 1). В недавно проведенном исследовании было показано, однако, что ложка гречишного меда на ночь успокаивает ночной кашель у детей 2-18 лет с ОРВИ, по крайней мере, не хуже, чем доза декстрометорфана. А молоко со щелочью, чай с вареньем и т. п. «домашние» средства успокаивают лающий кашель при фарингите (першение в горле) не хуже, чем «антисептические» пастилки или спреи. Это дало основание ВОЗ рекомендовать при кашле только домашние средства.
В тех случаях, когда приходится назначать лекарственные средства от фарингита, с учетом того, что большинство средств содержит антисептики, нарушающие биоценоз полости рта, предпочтительно использовать ингаляции Биопарокса — бактериостатика, обладающего также противовоспалительными эффектами.
При влажном кашле подавление кашля недопустимо, так что вмешательство оправдано только при затрудненной эвакуации мокроты. Эффективность отхаркивающих средств (в основном, растительного происхождения) ставится под большое сомнение; к тому же их применение у маленьких детей может сопровождаться аллергической реакцией и рвотой. Тем не менее, эти средства (препараты мяты, алтея, солодки, душицы, мать-и-мачехи, аниса, багульника, чабреца и др.) применяют широко, что может быть оправдано их дешевизной и безопасностью (табл. 2). А вот использование дорогостоящих форм таких средств, хотя бы и содержащих экстракты экзотических растений (травы Гренландии, квебрахо, листья плюща), оправдано быть не может. Растирания грудной клетки препаратами, содержащими эфирные масла (эвкалипт, хвоя и др.) и бальзамы, которые всасываются кожей, не более эффективны, чем отхаркивающие.

В продаже имеются комбинированные средства, содержащие как отхаркивающие, так и противокашлевые средства (Бронхолитин, Туссин и др.) (табл. 1). Идея их создания — сделать кашель более редким, но более продуктивным, что должно успокаивать родителей. Эти комбинации также не имеют доказанной эффективности у детей, а вот их проверка у взрослых больных показала, что такие комбинации не улучшают отхождение мокроты, но существенно снижают показатели ФВД. Вряд ли после этого можно серьезно рекомендовать эти средства в практику.
Муколитики . Более оправдано применение муколитиков, особенно при хронических заболеваниях, сопровождающихся обилием вязкой мокроты (муковисцидоз, хроническая пневмония, пороки развития бронхов). Наиболее выражено муколитическое действие у N-ацетилцистеина, который в детской практике применяется, в основном, при муковисцидозе и хронических легочных нагноениях. Однако и его трудно отнести к незаменимым препаратам: например, в США у больных муковисцидозом ацетилцистеин применяют относительно редко, отдавая предпочтение вибромассажу. При наличии гнойной мокроты у больных муковисцидозом показан Пульмозим (дорназа-альфа), расщепляющий ДНК, накапливающуюся в мокроте при распаде клеточных элементов (табл. 3). Применение этих средств допустимо лишь в условиях, где можно провести постуральный дренаж после их введения.
Применять ацетилцистеин при острых заболеваниях, в т. ч. бронхитах, не следует, поскольку при них вязкая мокрота — редкость, а возможности провести постуральный дренаж в случае «заболачивания» легкого жидкой мокротой отсутствуют, да и разрешен этот препарат с 12 лет.
При острых и рецидивирующих бронхитах улучшение мукоцилиарного транспорта лучше достигается с помощью карбоцистеина и амброксола, последний может использоваться как внутрь, так и в виде аэрозоля — у детей, получающих ингаляции симпатомиметика по поводу обструктивного бронхита.
Подавление кашля, сопровождающего обструктивный синдром, также не является самоцелью — применение симпатомиметиков, ликвидируя бронхоспазм, способствуют и прекращению кашля (табл. 4). При астматическом статусе, сопровождающемся формированием слепков бронхов, попытки применения N-ацетилцистеина могут привести к усилению бронхоспазма.
Противовоспалительные средства . Использование местно действующих ингаляционных кортикостероидов (ИКС) составляет основу терапии среднетяжелой и тяжелой бронхиальной астмы. Используют как дозированные ингаляторы (беклометазон, будесонид, флутиказон), так и растворы для небулайзера с будесонидом (Пульмикорт), особенно у детей до 3-5 лет (табл. 5). Подавляя воспаление в слизистой бронхов, ИКС способствуют прекращению вызываемого им кашля.

ИКС могут применяться и при респираторных инфекциях более тяжелого течения, при которых кашель связан, в первую очередь, с воспалительным процессом в слизистой оболочке бронхов. В частности, применение этих средств в судорожном периоде коклюша снижает частоту приступов кашля и его интенсивность. ИКС (вместе с симпатомиметиками) могут применяться при лечении обструктивного бронхита (особенно рецидива РОБ) у маленьких детей. И хотя ИКС не сокращает длительность заболевания, они оказывают положительное влияние на тяжесть острого периода; есть также данные о снижении частоты рецидивов обструкции при продолжении лечения ИКС в течение 2-4 недель после окончания острого периода. При длительном кашле на почве трахеита ИКС также часто приносят стойкое облегчение.
Использование ИКС, по понятным причинам, не может быть «средством борьбы с кашлем» при большинстве респираторных инфекций. Альтернативой им является нестероидный противовоспалительный препарат фенспирид (Эреспал — сироп 2 мг/мл), не обладающий, как правило, серьезным побочным действием. Этот препарат улучшает мукоцилиарный клиренс, обладает активностью как спазмолитик и блокатор Н1-гистаминовых рецепторов. У многих больных, особенно с рецидивирующими бронхитами, в т. ч. обструктивными, хронической патологией Эреспал (в дозе 4 мг/кг/сут, у детей старше 1 года — 2-4 ст. ложки в день) приносит отчетливое облегчение кашля и состояния в целом.
Лечение психогенного кашля . Детям с психогенным кашлем обычно не помогают противокашлевые средства, отхаркивающие, муко- и спазмолитики. Их лечение (после исключения возможной органической причины кашля) обычно требует назначения нейролептиков, гипнотерапии и проводится совместно с психоневрологами. При наличии расстройств компульсивно-обсцессивного типа есть опыт использования медленно нарастающих доз Клофелина. Лечение требует обычно значительного времени (многие месяцы), хотя в отдельных случаях кашель может внезапно исчезать и начинаться снова (в отдельных случаях в виде навязчивого чихания).
В. К. Таточенко
, доктор медицинских наук, профессор
НЦЗД РАМН
, Москва
Брюшная грыжа проявляет себя выпячиванием целого внутреннего органа или отдельной его части через ворота в подкожную область передней стенки туловища или в образовавшийся карман. В половине случаев органы выходят из полости живота одновременно с пристеночным брюшинным листком, покрывающим подкожное пространство изнутри. Характерным проявлением грыжи является симптом кашлевого толчка.
Чтобы выявить связь возникающих позывов с заболеванием, прикладывают руку к выпячиванию и прослеживают его поведение при кашле. Обычно чувствуется толчок, что говорит о сообщении аномального образования с брюшиной, отсутствие такового свидетельствует об ущемлении грыжи. Выпячивание органов происходит через грыжевые ворота. Пристеночная брюшина с частью кишок, нервных окончаний, сухожилий, захваченная во время выхода, представляет собой грыжевой мешок.
Функции брюшины
Фиксирующий каркас для жизненно важных органов помогает в процессе гомеостаза, обмена жидкости, поддерживает внутрибрюшное давление:
- выполняет резорбтивную функцию, а именно впитывает продукты распада белков, некроза тканей, экссудаты, бактерии;
- серозный покров на отдельных участках тонкой и двенадцатиперстной кишки способен выделять фибрин и жидкость;
- служащий своеобразным барьером для инфекции воспалительного очага, дает механическую защиту иммунитету клеточного и гуморального характера.
Грыжа линии живота и ее осложнения
Если в процессе оперативного вмешательства делается несостоятельный шов, пациент не в полной мере выполняет предписания врача, то возникает рецидивирующая грыжа, воротами для которой служит тонкое место рубца. Не оперированная грыжа имеет следующие осложнения:
- если органы, содержащиеся в грыжевом мешке, ущемляются, то постепенно происходит их омертвление, что опасно возникновением воспаления и грозит летальным исходом;
- если в выпячивании задействована часть кишечника, то прохождение пищевых масс и содержимого затрудняется;
- к появлению перитонита приводит и краевое защемление боковой стенки кишки, что ведет к омертвлению захваченного участка;
- развивается гнойный процесс (флегмона);
- грыжа белой линии увеличивается до огромных размеров, это приводит к случаю, когда после ее удаления органы, содержащиеся в мешке, не помещаются в полость живота.

Стадии перитонита от длительности болезни
При остром воспалительном процессе в срочно вызывают скорую помощь, промедление опасно для человеческой жизни. Перитонит различается полный или затрагивающий определенную область. Воспаление вызывается различными аэробными и анаэробными видами бактерий, попавших внутрь брюшной полости. Методика определения по теории Л. С. Симоняна, в зависимости от патологических изменений и длительности заболевания, различает стадии перитонита:
- реактивный период длится в течение первых суток и проявляется максимальной симптоматикой;
- переход в токсическую стадию осуществляется на протяжении от 24 до 72 часов, отличается появлением вестников интоксикации и отравления организма;
- глубокая, в большинстве случаев необратимая форма развивается после трех суток, течение заболевания с резкими проявлениями местного воспалительного процесса.
Классификация заболевания по характеру заражения
Помимо перитонита, грыжи и аппендицита, этот симптом проявляется при острых и хронических болезнях других брюшных органов. Боль от напряжения при кашле появляется в случае воспаления желчного пузыря, язвы желудка, непроходимости кишечника и др. Таким образом, симптом кашлевого толчка отличается от других исследований тем, что позволяет выявить большое число заболеваний на первоначальной стадии.
Грыжа и ее разновидности
Выпячивания у человека могут быть приобретенными и врожденными. Второй вариант бывает у новорожденных младенцев. Это нарушение возникает из-за неправильно сформировавшейся брюшины во внутриутробном развитии. Приобретенные выпячивания внутренних органов появляются в процессе жизни пациента и делятся на три вида:

- при ослабленной мускулатуре брюшной стенки;
- вследствие значительной спортивной или трудовой нагрузки;
- посттравматические, возникающие из-за нарушения целостности брюшины, если имеет место предшествующая операция; лазер имеет преимущество перед обычными хирургическими инструментами в таком случае.
Внутренние грыжи располагаются в области грудной полости или в области живота. Наружное выпячивание органов располагается в следующих местах:
- в паховой области;
- на бедре с внутренней или наружной стороны;
- на поясничном крестце;
- в месте расположения промежности и таза;
- на передней стороне туловища (грыжа белой линии);
- в любом районе тела на рубце от операции.
Грыжа человека классифицируется на рецидивную, осложненную или не осложненную (с возможностью вправить). К первому виду относят выпячивание, постоянно возникающее вновь после оперативного вмешательства.
Симптомы грыжевого выпячивания
Начальная стадия возникает как припухлость круглой формы, которая имеет мягкую консистенцию, и пациент самостоятельно может разровнять ее при помощи легкого надавливания. После вправления на поверхности брюшины в этом месте прощупываются ворота вхождения, выступающие в виде щели или круглого дефекта стенки живота.
Размеры уплотнения варьируются от пары-тройки миллиметров до нескольких десятков сантиметров. Если в грыжевом мешке захвачена часть кишечной стенки или ее тело, то при пальпации слышен характерный булькающий звук прохождения содержимого. К симптомам вяло проявляющей себя грыжи относят запоры, тошноту, изжогу, вздутие, тяжесть, нарушение мочеиспускания.
- возникает чаще всего внезапная резкая боль после поднятия тяжести, физической нагрузки, опорожнения кишечника, редко ущемление бывает безо всякой причины;
- в некоторый момент больной не может, как раньше, разровнять уплотнение, оно становится твердым и болезненным;
- наряду с предыдущими симптомами наблюдаются рвотные позывы, расстройство стула.
Причины появления грыжи
Все причины делят на условно располагающие к возникновению и толчковые. Первая группа состоит из причин:
- врожденные дефекты и неправильное развитие брюшной стенки;
- по каким-то причинам расширение естественных слабых мест живота (бедренного и пахового колец, пупка);
- снижение сопротивления тканей растяжению из-за возрастных изменений или истощения организма;
- присутствие на животе посттравматических слабых областей или если была операция, лазер производит наиболее безопасные в этом плане разрезы.
Следующая группа относится к толчковым или пусковым факторам и является причиной повышения давления внутри полости живота:

- тяжелая работа или силовые виды спорта;
- частые запоры;
- кашель хронического характера;
- внутренние отеки органов брюшной полости из-за неправильной работы организма;
- метеоризм.
Как определить грыжу
Хирург констатирует наличие грыжевого выпячивания после осмотра больного и выяснения присутствия в жизни пациента вышеизложенных определяющих и толчковых факторов. Принимается во внимание образ жизни, оперативные вмешательства и травмы тела. Для того чтобы выяснить, какие органы полости содержатся в грыжевом мешке, врач проводит обследование при помощи приборов и инструментов.
УЗИ органов брюшной полости и самого выпячивания позволяет рассмотреть внутреннее содержание и провести диагностику дифференцирования с другими болезнями. Рентгеновский метод используется для контрастных изображений мешка и ворот грыжи.
Лечебные процедуры и оперативное вмешательство
Основным способом лечения является хирургическое направление. Ношение поддерживающего бандажа назначается тем больным, у которых есть серьезные противопоказания против операции, например возрастные изменения или плохая свертываемость крови. Удаление выпячивания проводится по плану, если больной готовится к операции, или в острых случаях хирургическое вмешательство проводят экстренно. Примером такого внепланового случая служит ущемление грыжи с невыносимой болью или физическая непроходимость кишечника.
Операция заключается во вскрытии и осмотре содержимого. Если внутренние органы не повреждены, их вправляют, а мешок и ворота ушивают до непроходимых размеров. Пластика ворот производится с применением тканей из организма пациента или используют синтетические материалы нового поколения. Обязательным является соблюдение послеоперационных предписаний доктора, чтобы уменьшить риск возникновения рецидива грыжевого выпячивания.
В заключение следует сказать, что при первых симптомах выпячивания в области грудной или брюшной стенки следует немедленно обратиться к врачу. Оперативное вмешательство по удалению грыжи не является сложной операцией, гораздо сложнее избежать осложнений запущенного выпячивания и болевых ощущений, с ним связанных.
Грыжа представляет собой состояние, при котором через дефекты стенок брюшной полости (передняя брюшная стенка, диафрагма, паховый канал) выпячиваются различные органы живота, провоцируя разнообразную симптоматику. Наиболее частым и опасным из последствий ее является ущемленная грыжа.
Рекомендуем прочитать:Что такое грыжа
В мышечно-апоневротических (апоневроз - часть брюшной стенки, состоящая из соединительной ткани) стенках полости живота имеется ряд слабых участков, где толщина преграды меньше, чем в остальных местах. В силу ряда причин в них постепенно возникает отверстие, которое с течением времени увеличивается в размерах настолько, что в него начинают «проваливаться» органы брюшной полости. Чаще всего содержимым грыжи являются петли тонкого кишечника, сигмовидная кишка и большой сальник - своеобразный фартук, находящийся между внутренними органами и передней брюшной стенкой.

Компоненты грыжи
У любой грыжи независимо от ее локализации, размера и формы, имеются три компонента:
- грыжевые ворота - то самое слабое место, дефект брюшной стенки, через которое выпячиваются органы;
- грыжевой мешок - участок париетальной брюшины (оболочки, выстилающей изнутри полость живота), которая под действием повышенного внутрибрюшного давления растягивается, превращаясь в своего рода мешок, иногда довольно большой;
- грыжевое содержимое - те органы, которые проникают из брюшной полости в полость грыжевого мешка.
Лишь наличие всех этих трех компонентов позволяет говорить об истинной грыже.
Причины ущемления грыжи
Существует три типа ущемления грыжи в зависимости от механизма развития этого процесса:
- Эластическое. Возникает из-за внезапно возросшего внтурибрюшного давления вследствие кашля, натуживания, резкого физического напряжения. При этом грыжевые ворота растягиваются сильнее обычного, в них проходит больше содержимого. После нормализации брюшного давления грыжевые ворота возвращаются к обычным размерам, как удавкой стягивая органы, проникшие через них.
- Каловое. Отмечается в основном у пожилых людей. Из-за ухудшения перистальтики кишечника в приводящей петле кишечника (та, которая входит в грыжевой мешок, в отличие от отводящей, которая покидает его) скапливается большое количество фекалий. Вследствие этого давление на отводящую кишку становится выше и постепенно она ущемляется по эластическому типу.
- Смешанное. Фактически это - финальная стадия калового ущемления, когда по мере увеличения приводящей петли кишечника грыжевые ворота растягиваются, сдавливая и отводящую, и приводящую петлю.
Симптоматика ущемленной грыжи
Клиника ущемленной грыжи зависит от того, какой орган находится в грыжевом мешке, от типа ущемления и времени, пошедшего с момента его возникновения. В любом случае, первыми и на начальном этапе единственными симптомами болезни являются боль и невправимость грыжи, ранее вправлявшейся самостоятельно или ручным способом. Интенсивность болевых ощущений может значительно варьировать от умеренной, до чрезвычайно высокой, шокогенной.
Местными признаками ущемления считают резкую болезненность живота при пальпации в соответствующем месте, само грыжевое выпячивание уплотнено, сильно напряжено. Симптом кашлевого толчка, положительный при неущемленной грыже, становится отрицательным.
В дальнейшем при неоказании медицинской помощи развиваются осложнения, каждое из которых проявляется собственной симптоматикой и неизбежно влечет к развитию перитонита с весьма призрачными шансами на выздоровление.
Осложнения ущемленной грыжи
При попадании в грыжевой мешок кишки возникает классическая картина странгуляционной кишечной непроходимости. При этом прекращается отхождение газов и кала, появляется многократная тяжелая рвота, со временем приобретающая запах фекалий («каловая рвота»), усиливаются боли в животе, состояние больного прогрессивно ухудшается, становясь в какой-то момент критическим.

Перитонит - это еще одно грозное осложнение болезни. Развиться он может при любом типе ущемления независимо от того, какой орган оказался в грыжевом мешке. При этом состояние больного постепенно становится критическим, нарастают нарушения функций всех органов (полиорганная недостаточность). Очень часто перитонит заканчивается смертью больного, невзирая на любые усилия врачей.
Третье осложнение, резко ухудшающее прогноз для жизни больного - это флегмона грыжевого мешка. Развивается она на 3-5 день после ущемления вследствие некроза кишки, которая истончается и теряет способность удерживать живущие в ней микроорганизмы. Постепенно микробы проникают все дальше, инфицируя вначале сам грыжевой мешок, а затем и остальные ткани брюшной стенки вплоть до кожи.
Лечение
Первое, что следует сказать - никогда не пытайтесь вправить грыжу самостоятельно. Иногда при таких попытках происходит отрыв эластического кольца грыжевых ворот. Грыжа уходит в живот, однако само ущемление никуда не девается. Это называется «мнимым вправлением» и такая ситуация - экстремально опасна из-за неизбежного развития перитонита.
Лечат ущемленную грыжу только оперативным путем. Хирург рассекает грыжевой мешок (аккуратно, чтобы не повредить его содержимое), захватывает кишку или большой сальник марлевой салфеткой, а затем рассекает грыжевые ворота (то самое ущемляющее кольцо). После этого врач определяет жизнеспособность содержимого грыжи и в зависимости от этого принимает решение - удалить ли омертвевшие части органов или приступить сразу к пластике грыжевых ворот - восстановлению целостности брюшной стенки.
Ущемление - это без сомнения самое тяжелое и смертельно опасное осложнение грыжи. Избежать его можно лишь одним способом - своевременно проведенной операцией. Ни один прочий метод, включая народные, не восстановит структуры брюшной стенки и не закроет уже возникшее отверстие. Поэтому если врач предложит операцию - не отказывайтесь. Вам ее все равно не избежать, но вмешательство по экстренным показаниям намного опаснее планового, когда ваш организм к нему подготовлен.