Дыхательная недостаточность. Рестриктивные (ограничительные) нарушения легочной вентиляции
Дыхательная недостаточность
Дыхательная недостаточность (ДН) – неспособность дыхательной системы поддерживать нормальный газовый состав крови в покое либо при нагрузке. ДН характеризуется снижением напряжения кислорода меньше 80 мм.рт.ст. и повышением напряжения углекислого газа больше 45 мм.рт.ст. ДН проявляется респираторной гипоксией, а также респираторным ацидозом. Выделяют комплекс ДН, при котором изменение газового состава крови возникает только при напряжении и декомпенсации, когда изменение газового состава наблюдается в покое, бывает: острое и хроническое.
По патогенезу делят на:
Нарушение альвеолярной вентиляции
Нарушение диффузии газов в легких
Нарушение перфузии крови по сосудам легких
Нарушение перфузионно-вентиляционных соотношений
1.Нарушение альвеолярной вентиляции
Нарушение нервной регуляции .
Возникают:
При повреждении или угнетении дыхательного центра из-за травмы, кровоизлияния, опухоли, абсцессов, под действием биодепрессантов.
При нарушении функции спинальных мотонейронов из-за травм спинного мозга, опухоли, полиомиелита.
При повреждении межреберных и диафрагмальных нервов из-за травм невритов, авитаминозов и т.д.
При нарушении нервно-мышечной передачи, при ботулизме, миастении, действии миорелаксантов.
При повреждении дыхательной мускулатуры – межреберных мышц и диафрагмы.
При данной форме дыхательной недостаточности нарушается работа дыхательной мускулатуры, из-за чего снижаются МОД, ДО, быстро развивается гипоксия и компенсация невозможна, поэтому данная форма ДН приводит к развитию асфиксии.
Обструктивные нарушения
При закупорке дыхательных путей. Может возникнуть на уровне магистральных дыхательных путей и на уровне мелких бронхов.
Обструкция магистральных дыхательных путей возникает при: ларингоспазме, отеке гортани, инородных телах гортани, трахеи и бронхов.
Обструкция мелких бронхов возникает при бронхоспазме, при отеке, при гиперсекреции слизи.
При обструкции в большей степени затрудняется фаза выдоха. Это приводит к развитию экспираторной одышки. При этом глубина дыхания увеличивается, а частота – снижается. При сильной обструкции в легких увеличивается остаточный объем, что может привести к развитию острой эмфиземы.
Компенсация обструктивных нарушений осуществляется за счет усиления работы дыхательной мускулатуры. Однако недостатком данной компенсации является то, что интенсивно работающая дыхательная мускулатура потребляет большое количество кислорода, что усугубляет гипоксию.
Рестрективные нарушения
Рестрикция – это нарушение расширения легких в фазу вдоха. Рестрективные нарушения могут возникать в результате внутрилегочных и внелегочных причин. К первым относятся:
Фиброз легких (развивается в результате туберкулеза, саркоидоза, хронических пневмоний, аутоиммунных заболеваний).
Дистресс-синдром новорожденных (возникает из-за нарушения синтеза сурфактанта – наблюдается чаще всего у недоношенных) и взрослых (развивается при разрушении сурфактанта, что может случиться при шоке, при вдыхании токсических веществ и при воспалительных процессах в легких).
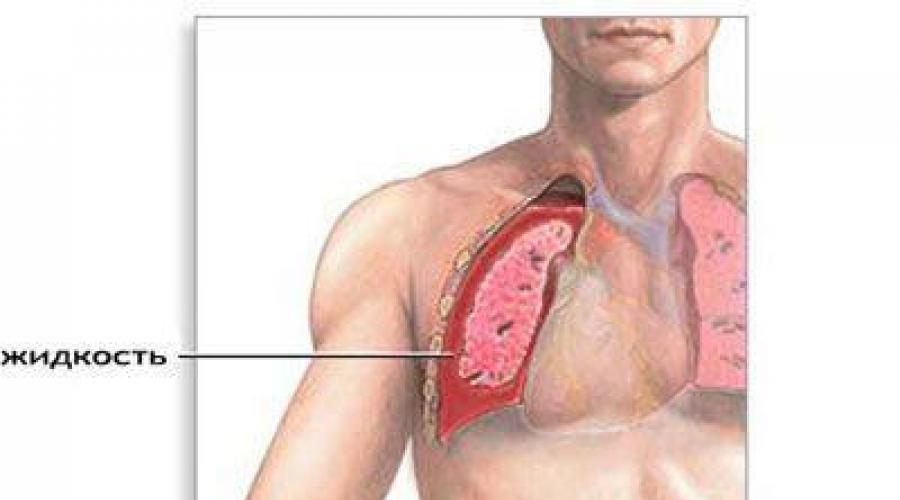
Внелегочные причины: пневмоторакс или скопление воздуха в грудной клетке и плевральной полости – при травмах, гидроторакс – скопление жидкости в плевральной полости – в виде экссудата при экссудативных плевритах.
При рестрективных нарушениях страдает фаза вдоха, развивается инспираторная одышка, До снижается, частота дыхания увеличивается, дыхание становится частым, но поверхностным. Учащение дыхания является компенсаторным механизмом поддержания объема дыхания. Недостатком этой компенсации является то, что в альвеолы попадает мало воздуха, а большая его часть вентилирует анатомически мертвое пространство дыхательных путей.
2.Нарушение диффузии газов в легких
M = KS / LΔ П
M – диффузия, K – коэффициент диффузии газов (зависит от проницаемости альвеолярно-капиллярной мембраны), S – суммарная площадь диффузионной поверхности, L – длина диффузионного пути, Δ П – градиент концентрации кислорода и углекислого газа между альвеолярным воздухом и кровью.
Таким образом причинами нарушения диффузии является увеличение диффузионного пути газа, уменьшение суммарной площади диффузионной поверхности и снижение проницаемости альвеолярно-капиллярной мембраны.
Диффузионных путь состоит из стенки альвеолы, капилляра и интерстициального пространства между ними. Увеличение диффузионного пути возникает при фиброзах легких (туберкулез, саркоидоз), а также при скоплении жидкости в интерстициальном пространстве, что наблюдается при отеке легких. Эти же причины влияют и на снижение проницаемости альвеолярно-капиллярной мембраны и на уменьшение суммарной площади диффузной поверхности легких. Возникают при всех вида рестрективных нарушений.
3.Нарушение перфузии крови по сосудам легких
Возникает при нарушении кровообращения в малом круге. Причины:
Недостаточное поступление крови в малый круг кровообращения из-за стеноза клапанов или устья легочного ствола (из-за тромбоэмболии легочных артерий)
Увеличение давления в малом круге кровообращения, из-за чего развивается легочная гипертензия и склерозируются сосуды легких. Это возникает при открытом артериальном протоке (Баталов проток), при дефектах межпредсердной и межжелудочковой перегородок
При застое крови в малом круге кровообращения, что возникает при левожелудочковой сердечной недостаточности и приводит к отеку легких.
4.Нарушение перфузионно-вентиляционных соотношений
Развивается при увеличении в легких функционально мертвого пространства (совокупность альвеол, которые хорошо перфузируются, но плохо вентилируются). Это происходит при диффузных поражениях легочной ткани и множественных ателектазах. При этом увеличивается количество перфузируемых альвеол (при хронической эмфиземе, обструктивных и рестрективных заболеваниях).
Одышка
Это субъективные ощущения нехватки воздуха, сопровождающиеся объективным нарушением частоты и глубины дыхания.
1. Инспираторная одышка . Проявляется затруднением фазы вдоха. Наблюдается при рестрективных нарушениях альвеолярной вентиляции.
2. Экспираторная одышка . Проявляется затруднением фазы выдоха. Наблюдается при обструктивных нарушениях фазы вентиляции.
3. Смешанная одышка . Нарушаются фазы вдоха и выдоха.
Основную роль в формировании одышки выполняют проприорецепторы дыхательной мускулатуры, раздражение которых возникает при усилении работы дыхательной мускулатуры. При этом сигнал поступает в дыхательный центр, так же активизируется стресс-реакция, и информация поступает в лимбическую систему, где и формируется ощущение нехватки воздуха либо невозможности осуществлять полноценное дыхание. Кроме того, в формировании одышки играют роль и другие рецепторы: хеморецепторы синокаротидной зоны и дуги аорты, которые реагируют на гипоксию и гипокапнию; рецепторы растяжения бронхов и рецепторы спадения альвеол реагируют на обструктивные и рестрективные нарушения; а также интерстициальные J-рецепторы, которые активизируются при повышении давления в интерстициальном пространстве, что бывает при отеке.
Патологические типы дыхания
Гиперпноэ – глубокое дыхании, которое развивается при обструкции, при повышении тонуса сипматической системы, при ацидозе. Разновидностью гиперпноэ является большое ацидотическое дыхание Куссмауля, которое наблюдается при диабетическом кетоацидозе.
Тахипноэ – это увеличение частоты дыхания. Возникает при рестрективных нарушениях при нарушении тонуса симпатической системы.
Брадипноэ – редкое дыхание. Возникает при обструкции, при угнетении дыхательного центра, при повышении системного артериального давления, при алкалозе.
Апноэ – отсутствие дыхания. Может быть кратковременным при периодических формах дыхания, может быть полная остановка дыхания.
Апнейстическое дыхание – характеризуется длинным судорожным вдохом, прерывается коротким выдохом, возникает при раздражении инспираторного отдела дыхательного центра из-за кровоизлияния.
Агональное дыхание – единичные вдохи, чередующиеся с периодами апноэ разной длительности, возникает при нарушении поступления афферентных импульсов в дыхательный центр и характеризуются остаточно угасающей активностью самого дыхательного центра.
Периодическое дыхание Чейн-Стокса . Характеризуется нарастающими по силе дыхательными движениями, которые чередуются с периодами апноэ. Возникает при гиперкапнии либо при нарушении чувствительности дыхательного центра к углекислому газу.
Дыхание Биота – характеризуется периодами апноэ, после которых следуют одинаковые по амплитуде дыхательные движения, наблюдается при различных поражениях ЦНС.
Асфиксия – удушье, форма дыхательной недостаточности, возникает при тотальной обструкции дыхательных путей, либо при выраженном нарушении нервной регуляции и – дыхательной мускулатуры.
В течение асфиксии выделяют две стадии:
Компенсация (происходит выраженная симпато-адреналовой системы, что сопровождается возбуждением, паникой и страхом, попытками освободить дыхательные пути и совершить дыхательные движения). Характерны: централизация кровообращения, тахикардия и увеличение АД.
Декомпенсация (из-за снижения парциального давления кислорода в крови происходит угнетение ЦНС, что приводит к потере сознания, судорогам, остановке дыхания, падению систолического артериального давления, брадикардии, что приводит к смерти).
Обструктивные вентиляционные нарушения возникают вследствие: 1. сужения просвета мелких бронхов, особенно бронхиол за счет спазма (бронхиальная астма; астматический бронхит); 2. сужения просвета за счет утолщения стенок бронхов (воспалительный, аллергический, бактериальный отек, отек при гиперемии, сердечной недостаточности); 3. наличия на покрове бронхов вязкой слизи при увеличении ее секреции бокаловидными клетками бронхиального эпителия, или слизисто-гнойной мокроты 4. сужения вследствие рубцовой деформации бронха; 5. развития эндобронхиальной опухоли (злокачественной, доброкачественной); 6. сдавления бронхов извне; 7. наличия бронхиолитов.
Рестриктивные вентиляционные нарушения имеют следующий причины:
1. фиброз легких (интерстициальный фиброз, склеродермия, бериллиоз, пневмокониозы и т. д.);
2. большие плевральные и плевродиафрагмальные сращения;
3. экссудативный плеврит, гидроторакс;
4. пневмоторакс;
5. обширные воспаления альвеол;
6. большие опухоли паренхимы легкого;
7. хирургическое удаление части легкого.
Клинические и функциональные признаки обструкции:
1. Ранняя жалоба на одышку при ранее допустимой нагрузке или во время “прстуды”.
2. Кашель, чаще со скудным отделением мокроты, вызывающий после себя на некоторое время ощущение тяжелого дыхания (вместо облегчения дыхания после обычного кашля с отделением мокроты).
3. Перкуторный звук не изменен или вначале приобретает тимпанический оттенок над задне-боковыми отделами легких (повышение воздушности легких).
4. Аускультация: сухие свистящие хрипы. Последние, по Б. Е. Вотчалу, следует активно выявлять при форсированном выдохе. Аускультация хрипов при форсированном выдохе ценна в плане суждения о распространении нарушения бронхиальной проходимости по легочным полям. Дыхательные шумы изменяются в следующей полседовательности: везикулярное дыхание - жесткое везикулярное - жесткое неопределенное (заглушает хрипы)- ослабленное жесткое дыхание.
5. Более поздними признаками являются удлинение фазы выдоха, участие в дыхании вспомогательной мускулатуры; втяжение межреберных промежутков, опущение нижней границы легких, ограничение подвижности нижнего края легких, появление коробочного перкуторного звука и расширение зоны его распространения.
6. Снижение форсированных легочных проб (индекса Тиффно и максимальной вентиляции).
В терапии обструктивной недостаточности ведущее место занимают препараты бронходилатирующего ряда.
Клинические и функциональные признаки рестрикции.
1. Одышка при физической нагрузке.
2. Учащенное неглубокое дыхание (короткое - быстрый вдох и быстрый выдох, называемый феноменом “ захлапывающейся двери”).
3. Экскурсия грудной клетки ограничена.
4. Перкуторный звук укороченный с тимпаническим оттенком.
5. Нижняя граница легких стоит выше обычного.
6. Подвижность нижнего края легких ограничена.
7. Дыхание ослабленное везикулярное, хрипы трескучие или влажные.
8. Уменьшение жизненной емкости легких (ЖЕЛ), общей емкости легких (ОЕЛ), снижение дыхательного объема (ДО)и эффективной альвеолярной вентиляции.
9. Часто имеются нарушения равномерности распределения вентиляционно-перфузионных соотношений в легких и диффузные нарушения.
Раздельная спирография Раздельная спирография или бронхоспирография позволяет определить функцию каждого легкого, а следовательно, резервные и компенсаторные возможности каждого из них.
С помощью двухпросветной трубки, вводимой в трахею и бронхи, и снабженной раздувными манжетами для обтурации просвета между трубкой и слизистой бронха, имеется возможность получить воздух из каждого легкого и записать с помощью спирографа кривые дыхания правого и левого легкого раздельно.
Проведение раздельной спирографии показано для определения функциональных показателей у больных, подлежащих хирургическим вмешательствам на легких.
Несомненно, что более четкое представление о нарушении бронхиальной проходимости дает запись кривых скорости воздушного потока при форсированном выдохе (пик-флуориметрия).
Пневмотахометрия - является методом определения скорости движения и мощности струи воздуха при форсированном вдохе и выдохе с помощью пневмотахометра. Испытуемый после отдыха, сидя, делает максимально быстро глубокий выдох в трубку (при этом нос отключен при помощи носового зажима). Данный метод, главным образом, используется для подбора и оценки эффективности действия бронходилататоров.
Средние величины для мужчин - 4.0-7.0 л/л для женщин - 3.0-5.0 л/с При пробах с введением бронхоспазмолитических средств можно отдифференцировать ьронхоспазм от органических поражений бронхов. Мощность выдоха уменьшается не только при бронхоспазме, но также, хотя и в меньшей степени, у больных со слабостью дыхательной мускулатуры и с резкой ригидностью грудной клетки.
Общая плетизмография (ОПГ) - это метод прямого измерения величины бронхиального сопротивления R при спокойном дыхании. Метод основан на синхронном измерении скорости воздушного потока (пневмотахограммы)и колебаний давления в герметичной кабине, куда помещается больной. Давление в кабине изменяется синхронно колебаниям альвеолярного давления, о котором судят по коэффициенту пропорциональности между объемом кабины и объемом газа в легких. Плетизмографически лучше выявляются небольшие степени сужения бронхиального дерева.
Оксигемометрия - это бнскровное определение степени насыщения кислородом артериальной крови. Эти показания оксигемометра можно зарегистрировать на движущейся бумаге в виде кривой - оксигемограммы. В основе действия оксигемометра лежит принцип фотометрического определения спектральных особенностей гемоглобина. Большинство оксигемометров и оксигемографов не определяют абсолютной величины насыщения артериальной крови кислородом, а дают возможность только следить за изменениями насыщения крови кислородом. В практических целях оксигемометрия применяется для функциональной диагностики и оценки эффективности лечения. В целях диагностики оксигемометрия применяется для оценки состояния функции внешнего дыхания и кровообращения. Так, степень гипоксемии определяется с помощью различных функциональных проб. К ним относятся - переключение дыхания больного с воздуха на дыхание чистым кислородом и, наоборот, проба с задержкой дыхания на вдохе и на выдохе, проба с физической дозированной нагрузкой и др.
Дыхательная система человека ежедневно подвергается воздействию негативных факторов извне. Плохая экология, вредные привычки, вирусы и бактерии провоцируют развитие заболеваний, которые, в свою очередь, могут приводить к нарушению дыхания. Данная проблема достаточно распространена и не теряет свою актуальность, поэтому о рестрикции лёгких должен знать каждый.
О патологическом состоянии
Рестриктивные нарушения дыхания могут привести к такому серьёзному патологическому состоянию, как . Дыхательная недостаточность – это синдром, при котором не происходит нормальное обеспечение необходимого газового состава крови, что грозит серьёзными осложнениями, вплоть до летального исхода .
По этиологии она бывает:
- обструктивная (часто наблюдается при бронхитах, трахеитах и в случае попадания инородного тела в бронхи);
- рестриктивная (наблюдается при плеврите, опухолевых поражениях, пневмотораксе, туберкулёзе, пневмонии и др.);
- комбинированная (сочетает обструктивный и рестриктивный тип и в большинстве случаев возникает как следствие длительного течения сердечно-лёгочных патологий).
Обструктивный или рестриктивный тип редко возникают в чистом виде. Чаще наблюдается смешанный тип.
Рестрикция дыхательных путей – это неспособность органов дыхания (лёгких) расширяться по причине потери эластичности и слабости дыхательных мышц. Такие нарушения проявляются в случае уменьшения паренхимы органа (лёгких) и в случае ограничения его экскурсии.
Основа данной болезни – повреждение белков интерстициальной ткани (интерстиция содержит в своём составе коллаген, эластин, фибронектин, гликозаминогликаны) под воздействием ферментов. Это патологическое явление и становится пусковым механизмом, провоцирующим развитие таких нарушений, как рестрикция.
Причины и симптомы
 Выделяют разные причины рестриктивного типа гиповентиляции лёгких:
Выделяют разные причины рестриктивного типа гиповентиляции лёгких:
- внутрилегочные (возникают в результате снижения растяжимости лёгких при ателектазах, фиброзных патологических процессах, диффузных опухолях);
- внелегочные (возникают в результате негативного воздействия плеврита, фиброза плевры, наличия крови, воздуха и жидкости в грудной клетке, оссификации хрящей рёбер, ограничения подвижности суставов грудной клетки и др.).
Причинами внелегочных нарушений могут стать:
- Пневмоторакс. Его развитие провоцирует проникновение воздуха в щелевидное пространство между париетальным и висцеральным листками плевры, окружающими каждое лёгкое (плевральную полость).
- Гидроторакс (развитие данного состояния провоцирует попадание в плевральную полость транссудата и экссудата).
- Гемоторакс (возникает в результате попадания в плевральную полость крови).
Причинами возникновения лёгочных нарушений являются:
- нарушения вязкоэластических свойств ткани лёгких;
- повреждения поверхностно-активного вещества лёгких (снижения его активности).
Пневмония – это достаточно распространённое заболевание, возникающее в результате негативного воздействия на легкие вирусов, бактерий, гемофильной палочки, которое нередко приводит к развитию серьёзных осложнений. Спровоцировать проявление лёгочных рестриктивных нарушений дыхания в большинстве случаев может именно крупозная пневмония , характеризующаяся возникновением уплотнения в одной или нескольких долях лёгкого.
Основные симптомы (клиническая картина при рестриктивных нарушениях):
- одышка (ощущается нехватка воздуха);
- сухой кашель или кашель с мокротой (зависит от основного заболевания);
- цианоз;
- частое и неглубокое дыхание;
- изменение формы грудной клетки (она становится бочкообразной формы) и др.
При появлении любого из вышеперечисленных симптомов, следует обратиться к врачу.
Диагностика
На приёме у специалиста, врач выслушивает жалобы и проводит осмотр. Далее могут быть назначены такие диагностические мероприятия:
 Помогает выявить причину рестриктивных нарушений дыхания (наличие вирусной или бактериальной инфекции).
Помогает выявить причину рестриктивных нарушений дыхания (наличие вирусной или бактериальной инфекции).
Например, в случае развития пневмонии, будут обнаружены такие изменения показателей крови: увеличение эритроцитов (вследствие обезвоживания при тяжёлом течении), повышение лейкоцитов, повышение СОЭ. При пневмонии, вызванной бактериями, понижается количество лимфоцитов.
Рентгенография
Один из наиболее распространённых методов диагностики, который помогает выявить такие заболевания: пневмония, рак легких, плеврит, бронхит и др. Преимущества данного метода – отсутствие специальной подготовки, доступность. Недостатки – невысокая информативность сравнительно с некоторыми другими методами (КТ, МРТ).
Метод спирометрии
 В процессе диагностирования происходит определение таких показателей: дыхательный объем (сокр. ДО), резервный объем вдоха (сокр. РО вд.), жизненная ёмкость лёгких (сокр. ЖЕЛ), функциональная остаточная ёмкость (сокр. ФОЕ) и др.
В процессе диагностирования происходит определение таких показателей: дыхательный объем (сокр. ДО), резервный объем вдоха (сокр. РО вд.), жизненная ёмкость лёгких (сокр. ЖЕЛ), функциональная остаточная ёмкость (сокр. ФОЕ) и др.
Также оцениваются динамические показатели: минутный объем дыхания (сокр. МОД), частота дыхания (сокр. ЧД), объем форсированного выдоха за 1 секунду (сокр. ОФВ 1), дыхательный ритм (сокр. ДР), максимальная вентиляция лёгких (сокр. МВЛ) и др.
Основными задачами и целями использования данного диагностического метода являются: проведение оценки динамики заболевания, уточнение степени тяжести и состояния лёгочной ткани, подтверждение (опровержение) эффективности назначенной терапии.
КТ
Это наиболее точный диагностический метод, при помощи которого можно оценить состояние дыхательной системы (лёгких, бронхов, трахеи). Недостатком процедуры КТ является высокая стоимость, поэтому её не каждый может себе позволить.
Бронхография
Помогает более детально оценить состояние бронхов, определить наличие новообразований, каверн в лёгких. Назначение процедуры оправдано, так как рестриктивные нарушения могут возникать также в результате воздействия туберкулёза (для выявления туберкулёза может быть назначена флюорография) и онкологии.
Пневмотахометрия
Может проводиться для выявления пневмосклероза. Помогает оценить: МАХ скорость воздуха, индекс Тиффно, среднюю и , жизненную ёмкость легких. Данный метод противопоказан при тяжёлых нарушениях дыхания.
Лечение
Лечение рестриктивных нарушений подбирается в зависимости от основной причины их появлений (заболеваний, которые спровоцировали их возникновение).
Для улучшения состояния, больному могут быть назначены:
Лечебная физкультура (при лёгких расстройствах)
 Назначается, если рестриктивные нарушения дыхания спровоцированы пневмонией (как часть комплексного лечения).
Назначается, если рестриктивные нарушения дыхания спровоцированы пневмонией (как часть комплексного лечения).
ЛФК помогает повысить лёгочную вентиляцию, улучшить экскурсию диафрагмы, восстановить ритм дыхания, нормализовать кашлевой рефлекс. Данный метод не проводится, если у пациента наблюдается гипертермия и (или) ухудшается общее состояние.
Аппаратное дыхание
Экстренная мера, которая показана при апноэ, нарушениях ритма, частоты, глубины дыхания, проявлениях гипоксии и др. Задачи при различных патологиях ставятся разные. Например, при пневмотораксе основными целями являются: увеличение объёма выдоха, уменьшение сопротивления на выдохе и уменьшение пикового инспираторного давления.
Лечение кислородом
 При определённых заболеваниях дыхательной системы (в том числе туберкулёзе, пневмонии, астме) назначаются кислородные ингаляции. Основная цель их применения – предотвращение развития гипоксии.
При определённых заболеваниях дыхательной системы (в том числе туберкулёзе, пневмонии, астме) назначаются кислородные ингаляции. Основная цель их применения – предотвращение развития гипоксии.
Рациональное питание, поддержание физической формы, отказ от вредных привычек, отсутствие стрессовых ситуаций и депрессивных состояний, правильный режим дня, своевременное обращение к специалистам – основные профилактические мероприятия . Игнорирование болезни или самолечение может привести к нарушению дыхания (обструкции или рестрикции) и к летальному исходу. Поэтому при возникновении хотя бы одного из тревожных симптомов (кашля, одышки, длительной гипертермии), следует обратиться за медицинской помощью во избежание серьёзных осложнений и последствий.
Для того чтобы легкие человека могли нормально работать, необходимо соблюдение нескольких важных условий. Во-первых, возможность свободного прохождения воздуха по бронхам до самых маленьких альвеол. Во-вторых, достаточное количество альвеол, которые могут поддерживать газообмен и в-третьих, возможность увеличения объёма альвеол во время акта дыхания.
По классификации принято выделять несколько типов нарушения вентиляции легких:
- Рестриктивный
- Обструктивный
- Смешанный
Рестриктивный тип связан с уменьшением объёма легочной ткани, что случается при следующих заболеваниях: плеврит, пневмофиброз, ателектаз и других. Возможны также внелегочные причины нарушения вентиляции.
Обструктивный тип связан с нарушением проводимости воздуха по бронхам, что может случиться при бронхоспазме или при другом структурном поражении бронха.
Смешанный тип выделяют при сочетании нарушений по двум вышеуказанным типам.
Способы
диагностики нарушения вентиляции легких
Для диагностики нарушения вентиляции легких по тому или иному типу проводят целый ряд исследований для оценки показателей (объёма и ёмкости), которые характеризуют вентиляцию легких. Прежде чем остановиться подробнее на некоторых исследованиях, рассмотрим эти основные параметры.
- Дыхательный объём (ДО) – количество воздуха, которое поступает в легкие за 1 вдох при спокойном дыхании.
- Резервный объём вдоха (РОвд) – такой объём воздуха, который можно максимально вдохнуть после спокойного вдоха.
- Резервный объём выдоха (РОвыд) – количество воздуха, которое можно дополнительно выдохнуть после спокойного выдоха.
- Емкость вдоха – определяет способность легочной ткани к растяжению (сумма ДО и РОвд)
- Жизненная емкость легких (ЖЕЛ) - объём воздуха, который можно максимально вдохнуть после глубокого выдоха (сумма ДО, РОвд и РОвыд).
А также ряд других показателей, объёмов и емкостей, на основании которых доктор может сделать вывод о нарушении вентиляции легких.
Спирометрия
Спирометрия – такой вид исследования, который основывается на выполнении ряда дыхательных тестов при участии пациента, для того чтобы оценить степень различных легочных расстройств.
Цели и задачи спирометрии:
- оценка степени тяжести и диагностика патологии легочной ткани
- оценка динамики заболевания
- оценка эффективности используемой терапии заболевания
Ход процедуры
Во время выполнения исследования пациент в положении сидя вдыхает и выдыхает воздух с максимальной силой в специальный аппарат, кроме этого фиксируются показатели вдоха и выдоха при спокойном дыхании.
Все эти параметры регистрируются с помощью компьютерных устройств на специальной спирограмме, которую расшифровывает доктор.
На основании показателей спирограммы можно определить, по какому типу - обструктивному или рестриктивному, произошло нарушение вентиляции легких.
Пневмотахография
Пневмотахография – метод исследования, при котором записывают скорость движения и объёма воздуха на вдохе и выдохе.
Запись и интерпретация этих параметров позволяет выявить заболевания, которые сопровождаются нарушением проходимости бронхов на ранних стадиях, например бронхиальную астму, бронхоэктатическую болезнь и другие.
Ход процедуры
Пациент сидит перед специальным прибором, к которому его подключают при помощи загубника, как и при спирометрии. Затем пациент делает несколько последовательных глубоких вдохов и выдохов и так несколько раз. Датчики регистрируют эти параметры и строят специальную кривую, на основании которой у пациента выявляют нарушения проводимости по бронхам. Современные пневмотахографы помимо этого оснащены различными устройствами, с помощью которых можно регистрировать дополнительные показатели функции дыхания.
Пикфлоуметрия
Пикфлоуметрия - метод, с помощью которого определяют, с какой скоростью пациент может выдохнуть. Этот способ применяется для того, чтобы оценить насколько сужены воздухоносные пути.
Ход процедуры
Пациент в положении сидя выполняет спокойный вдох и выдох, после этого глубоко вдыхает и максимально выдыхает воздух в загубник пикфлоуметра. Через несколько минут он повторяет эту процедуры. Затем происходит запись максимального из двух значений.
КТ
легких и средостения
Компьютерная томография легких – метод рентгенологического исследования, который позволяет получить послойные срезы-картинки и на их основе создать объёмное изображение органа.
С помощью этой методики можно провести диагностику таких патологических состояний как:
- хроническая эмболия легких
- профессиональные заболевания легких, связанные с вдыханием частиц угля, кремния, асбеста и других
- выявить опухолевые поражения легких, состояние лимфатических узлов и наличие метастазов
- выявить воспалительные заболевания легких (пневмония)
- и многие другие патологические состояния
Бронхофонография
Бронхофонография – метод, который основан на анализе дыхательных шумов, записанных во время дыхательного акта.
Когда меняется просвет бронхов или упругость их стенок, тогда нарушается бронхиальная проводимость и создается турбулентное движение воздуха. В результате этого образуются различные шумы, которые можно зарегистрировать с помощью специальной аппаратуры. Такой способ часто применяют в детской практике.
Кроме всех вышеперечисленных методов для диагностики нарушения вентиляции легких и причин, которые вызвали эти нарушения, используют также бронходилатационные и бронхопровокационные тесты с различными препаратами, исследование состава газов в крови, фибробронхоскопию, сцинтиграфию легких и другие исследования.
Лечение
Лечение таких патологических состояний решает несколько основных задач:
- Восстановление и поддержка необходимой для жизни вентиляции легких и оксигенации крови
- Лечение болезни, которая явилась причиной развития нарушения вентиляции (пневмония, инородное тело, бронхиальная астма и другие)
Если причиной послужили инородное тело или закупорка бронха слизью, то эти патологические состояния достаточно просто устранить с помощью фибробронхоскопии.
Однако более частыми причинами такой патологии являются хронические заболевания легочной ткани, например хроническая обструктивная болезнь легких, бронхиальная астма и другие.
Такие заболевания лечатся длительно с применением комплексной медикаментозной терапии.
При выраженных признаках кислородного голодания проводят кислородные ингаляции. Если пациент дышит самостоятельно, то при помощи маски или носового катетера. Во время коматозного состояния выполняется интубация и искусственная вентиляция легких.
Помимо этого выполняются различные мероприятия для улучшения дренажной функции бронхов, например антибиотикотерапия, массаж, физиотерапия, лечебная физкультура при отсутствии противопоказаний.
Грозным осложнением многих нарушений является развитие дыхательной недостаточности различной степени тяжести, которая может приводить к летальному исходу.
Для того чтобы предупредить развитие дыхательной недостаточности при нарушениях вентиляции легких, необходимо попытаться во время диагностировать и устранить возможные факторы риска, а также держать под контролем проявления уже имеющейся хронической патологии легких. Только своевременная консультация специалиста и грамотно подобранное лечение поможет избежать негативных последствий в будущем.
Синдром дыхательной недостаточности (ДН ) – патология, сопутствующая некоторым болезням, в базисе которой заложен сбой процесса обмена газов в органах дыхания. При данном заболевании образуется дефицит кислорода в крови, бывает, что нехватки газового состава нет, значит компенсаторные способности системы внешнего дыхания перенапрягаются.

Развитие дыхательной недостаточности возможно при наличии у пациента разнообразных болезней: с воспалениями; повреждениями; развитием опухоли; поражением мышц, участвующих при дыхании; сковывающих подвижность грудной клетки.
Классификация
Данная патология может возникнуть по ряду различных причин и обстоятельств. А для точного установления диагноза и назначения правильного лечения необходимо знать типы дыхательной недостаточности.
Виды дыхательной недостаточности по механизму появления:
- Паренхиматозная дыхательная недостаточность (или гипоксемическая дыхательная недостаточность). Еще ее называют ДН первого типа.
 Патофизиология: характерны пониженные степень кислорода и его парциальное давление в крови артерий. Лечение с помощью насыщения кислородом едва ли помогает
. Обычно наблюдается у больных с пневмонией, отеком легких, дыхательным дистресс-синдромом.
Патофизиология: характерны пониженные степень кислорода и его парциальное давление в крови артерий. Лечение с помощью насыщения кислородом едва ли помогает
. Обычно наблюдается у больных с пневмонией, отеком легких, дыхательным дистресс-синдромом.
- Вентиляционная дыхательная недостаточность. Данный тип еще называют гиперкапнической, ДН второго типа.
Патофизиология: в крови артерий содержится повышенное количество CO2, парциальное давление также выше нормы. Соответственно кислородный уровень ниже допустимого уровня. В отличие от первого типа ДН второй можно вылечить, насыщая организм кислородом.
ДН 2 типа наблюдается у пациентов со слабыми, дефектными ребрами и мышцами, участвующими при дыхании, с нарушенными функциями центра респирации.
Типы ДН по причине появления:
- Обструктивная дыхательная недостаточность. Патофизиологическая основа данного вида формируется при существовании преград в носовой и ротовой полостях, глотке, гортани, бронхах и легких, чтобы воздух мог проходить через них. Препятствия образуются из-за спазмов, сужения, сдавленности, попадания постороннего предмета. Сюда же относится бронхообструктивный синдром, когда нарушается бронхиальная проходимость. При этом частота дыхания становится ниже. Просвет бронхов сужается естественным путем на выдохе, к этому добавляется обструкция из-за преграды, и выдох становится тяжелым.
- Рестриктивная дыхательная недостаточность. Данный тип дыхательной недостаточности еще называют ограничительным, поскольку появляются ограничения, мешающие расширяться и спадаться эпителиям органов респирации из-за выпота в полость плевры, попадания туда воздуха, процесса спайки или искривления позвоночника. По сути патофизиология при рестрикции – ограничение глубина вдоха.
- Комбинированная ДН. Патофизиология данной ДН – наличие характерных черт, описанных выше двух ДН, одна из них превалирует. Данный вид дыхательной недостаточности является следствием продолжительных болезней легких и сердца.
- Гемодинамическая ДН. Патофизиология: появляется при расстройствах, блокирующих кровообращение, что мешает вентиляции части легкого. Такое возможно, например, при образовании тромба или пороке сердца (кровь венозная и артериальная перемешивается).

Когда у будущих медиков начинается факультетская терапия, они узнают, что в разных странах мира приняты разные классификации, не всегда соответствующие предложенной. Например, кое-где предлагается отнести дыхательную недостаточность рестриктивную и дыхательную недостаточность обструктивную к механизму возникновения. Но всегда стоит помнить, что, пытаясь выделить новую классификацию, ситуация рассматривается с разных сторон, так что указанные разновидности ДН (рестриктивный тип и обструктивный тип) не являются точно закрепленными за определенным классом. Нужно только обращать внимание на контекст .
Так, согласно той же классификации, к механизму возникновения относится и торако-диафрагмальная дыхательная недостаточность, обусловленная нарушениями в биомеханике процесса респирации из-за проявления грудных патологий, высокого положения самой диафрагмы, спаивания плевры, зажатие органа респирации кровью и воздухом.
А также нервно-мышечная ДН, связанная с нарушениями функционирования мышц, участвующих при дыхании, когда, например, повреждаются спинной мозг, или нервы, ответственные за движение, или нервно-мышечные синапсы.
Типы ДН по составу крови на газы:
- Компенсированная ДН. Показатели газового состава в пределах нормы.
- Декомпенсированная ДН. В крови артерий избыточное количество углекислого газа и сильно пониженное количество кислорода.
- (ОДН). Болезнь проявляется неожиданно, развиться может как за несколько минут, так и за несколько часов, дней. Практически всегда смертельно опасна. Как правило, компенсационные системы не включаются так быстро, как требуется, поэтому пациентом должна быть экстренно получена первая помощь.
- Первая степень. Вдох/выдох (зависит от меры закупорки ) затруднены, появляется одышка, сердцебиение учащенное, давление в артериях повышено.
- Вторая степень. Для респираторного процесса задействуется дополнительная группа мышц, кожа становится мраморной, синеет. Возможно появление судорог, затемненного сознания.
- Третья степень. Попеременно возникает одышка и остановки респирации, число дыхательных движений становится все меньше. Губы синеют даже при покойном положении больного .
- Четвертая степень. Дыхание становится крайне нечастым, судорожным, человек начинает синеть, давление снижается до критического уровня. Возможна остановка дыхания.

- Хроническая дыхательная недостаточность (ХДН). Наблюдается обратная ситуация – болезнь протекает медленно, развивается на протяжении месяцев, лет. Обычно пациенты больны хроническими недугами органов респирации, сердечной и сосудистой систем, крови, на фоне чего развивается ДН. Компенсационные системы работают вполне успешно, снижая отрицательные последствия дефицита кислорода. Также могут возникнуть осложнения или болезнь быстро разовьется так, что дыхательная недостаточность хроническая перейдет в острую.
- Хроническая дыхательная недостаточность первой степени. Пациент выполняет заметную физнагрузку, у него появляется одышка.
- Хроническая дыхательная недостаточность второй степени. Пациент выполняет небольшую физнагрузку, у него появляется одышка.
- Хроническая дыхательная недостаточность третьей степени. Пациент не выполняет никакой физнагрузки, он находится в покое, а у него появляется одышка, синеют губы. Эту стадию еще называют хронической легочно-сердечной недостаточностью.
Механизм зарождения и развития
Краткая этиология ДН. Назначение органов дыхания условно делят на три базовых составляющих: вентиляцию, кровоток в легких, распространение газов. Отход от нормальных показателей может привести к ДН.
Нередко ДН формируется, когда снижается вентиляция, из-за чего сатурация нарушается, появляется избыточное количество углекислой кислоты и дефицит кислорода в крови. CO2
способен легко проникать куда угодно, вот почему, когда нарушается диффузия легких, а это случается крайне редко, нечасто проявляется избыток углекислоты, большая вероятность появления дефицита кислорода.
Бывают обособленные сбои вентиляции, но по большей части возникают смешанные заболевания, когда возникают сбои равномерной работы кровотока и вентиляции, то есть изменяется соотношение их работы. Тогда и появляется ДН .
Если это соотношение становится больше, то увеличиваются легочное мертвое пространство с физиологической точки зрения (части тканей легких, не способные выполнять свое предназначение), копится CO2 . Если это соотношение становится меньше, то возникают дополнительные пути кровотока в легких, по итогу – дефицит кислорода.
Так проявляется патогенез дыхательной недостаточности.
Диагностика
При дыхательной недостаточности диагностика проводится с применением методов:- Опрашивание пациента о наличии на данный момент и в прошлом каких-либо хронических заболеваний. Это поспособствует более точному установлению причины ДН.
- Обследование больного по следующим критериям:
- подсчитывается ЧДД (частота дыхательных движений ),
- выясняется не участвуют ли в процессе дыхания вспомогательные мышцы,
- определяется цвет кожи носа, губ и пальцев (синий или нет),
- прослушивается грудная клетка.
- Берутся функциональные пробы:
- Спирометрия. Исследуются ФВД (функции внешнего дыхания ): определяются жизненная емкость легких (ЖЕЛ) и их максимальный объем. В конце обязательно проводится спирография, то есть полученные показатели регистрируются графически.
- Пикфлуометрия. Определяется максимально возможная скорость выдоха после предельно возможного вдоха, используя пикфлуометр.
- Проводится анализ крови артерий на газовый состав.
- Делается рентгенограмма органов груди, чтобы определить точно, наличествует ли поражение бронхов, легких, нет поврежден ли реберный каркас, не образовалось ли дефекта позвоночника.
Видео
Видео - как просто излечится от одышки?
Симптомы
Сейчас у читателя есть уже определенная пропедевтика. Однако не менее важно знать и проявления острой и хронической форм заболевания.
Симптомы ОДН
Признаки ОДН проявляются стремительно и так же стремительно развиваются. От появления симптомов до смерти пациента может пройти как несколько минут, так и несколько дней. Можно отметить, что большинство указанных ниже симптомов есть и у ХДН, однако там другой механизм проявления.
У больных проявляются следующие признаки:
- учащается дыхание. Так срабатывает компенсаторный механизм, когда происходит поражение тканей легких, дыхательные пути частично закупориваются/сужаются, из процесса дыхания выпадает какой-либо сегмент. При данных обстоятельствах объем воздуха, попадающий в легкие при в вдохе, становится меньше . Соответственно происходит увеличение доли углекислого газа в крови.
- Специальные рецепторы улавливают это, центр дыхания увеличивает количество посылаемых импульсов мышцам дыхания. Логично, дыхание учащается, нормальная вентиляция на время восстанавливается.
- При ОДН данная симптоматика может продолжаться от нескольких часов до нескольких дней. Бывает, симптом не наблюдается вовсе, когда центр дыхания поврежден и не в состоянии посылать какие-либо импульсы вообще, тогда компенсационная система попросту не срабатывает.

- Учащается биение сердца. Может возникнуть из-за повышения давления. Кровь тормозит в легочных сосудах, тогда сердце сокращается быстрее и мощнее, пытаясь протолкнуть ее оттуда.
- Пациент может потерять сознание. Это происходит из-за низкого содержания кислорода в крови. Чем оно ниже, тем ниже работоспособность органов и систем. Центральная нервная система начинает голодать из-за нехватки O2, а больной теряет сознание, поскольку мозг не способен дальше поддерживать витальные функции и перестает работать.
- Артериальное давление понижается, поскольку кровь в легочных сосудах задерживается по причине заторможенного обмена газов. С помощью обыкновенного тонометра можно диагностировать равномерное понижение давления малого круга.
- Появляется одышка. Одышкой является нарушение размеренности респирации, после которого пациент не может на протяжении длительного периода времени вернуться к нормальному ритму. По сути у больного не получается произвести нормальный глубокий вдох, с чем связаны его жалобы на нехватку воздуха.
- При ОДН одышка быстро развивается, без помощи медиков возможно не получится вернуть правильную частоту дыхания.
- Неоднозначные движения груди. Бывают случаи, когда грудная клетка двигается асимметрично. Например, легкие работают непараллельно друг другу, или одно из них не работает вовсе. Иногда могут возникнуть ситуации, когда при вдохе вздувается живот, а грудь практически не двигается.
- пневмотораксе;
- сдувании органа дыхания;
- одностороннем объемном выпоте в плевральную сумку.
- Появляется кашель. Так проявляют себя защитные механизмы респираторной системы. Когда возникает обструкция респираторных ходов (при попадании инородного тела, скоплении мокроты, спазме), начинается кашель на рефлекторном уровне.
Кашель – непрямой симптом ОДН, но он является сопровождением причин, вызвавших его. Возможно его появление при бронхите, пневмонии, плеврите.

- Помогают работать вспомогательные мышцы. В организме человека существует набор основных мышц, участвующих при дыхании, но бывают еще и вспомогательные, могущие расширить объем груди. При нормальном состоянии человека они задействованы для других функций, не для дыхания. Но при нарушении поступления кислорода (возникновении его дефицита) активизируются механизмы, стремящиеся компенсировать эту нехватку и задействующие второстепенную мускулатуру для увеличения емкости вдоха.
- Вены на шее набухают. Происходит при застаивании крови в большом круге кровообращения. Обмен газов между атмосферой и кровью не случается, тогда кровь копится в малом круге. Нагнетающие туда правые отдела сердца становятся шире, давление увеличивается. Если ничего не меняется, происходит застаивание крови в крупных венах, направляющихся к сердцу, а поскольку они располагаются близко к поверхности кожи, то набухание более очевидно.
- Кожа синеет. Данное явление имеет специальное название – цианоз. Возникает по причине кровяного дефицита O2 . Обычно синий цвет обретают места, снабжающиеся небольшими сосудиками, располагающимися в отдалении от сердца, а именно – пальцы рук и ног, нос и уши.
- Появляется боль в области груди. Проявляется не всегда, только при образовании там инородного тела, поскольку сама ткань органов дыхания не обладает рецепторами, отвечающими за боль. Они образуются при любых воспалениях, касающихся плевры.
Бывает, что боль появляется при невозможности полноценного питания мышцы сердца из-за дефицита O2 . - Возможна остановка дыхания. Чаще всего именно это является завершением НД. Необходимо медицинское вмешательство, иначе компенсационные системы истощатся. Мышцы, участвующие при дыхании, расслабляются, центр дыхания подавляется и, наконец, пациент умирает.
Симптомы ХДН
При хронической дыхательной недостаточности симптомы выборочно совмещаются с признаками острой. Тем не менее они обладают своими характерными чертами.
У пациентов проявляются:
- Пальцы по своей форме начинают напоминать барабанные палочки. Такое положение вещей хорошо знакомо людям, страдающих ДН годами. Когда O2 содержится в минимальном количестве, а CO2 в высоком, костная ткань в крайней фаланге пальцев начинает разрыхляться. Так, пальцы приобретают форму средств для игры на ударных инструментах.

- Ногти на пальцах рук начинают напоминать стекла часов. Они становятся круглее, похожими на купол. Причина происходящего – трансформации строения рядом с костной тканью.
- Акроцианоз. По причине длительного дефицита кислорода кожа становится сине-фиолетового цвета, поскольку проходит достаточное количество времени для структурных изменений в капиллярах.
- Дыхание учащается, становится поверхностнее, поскольку ЖЕЛ уменьшается. Для получения того же объема кислорода человеку необходимо чаще вдыхать.
- Быстрое уставание. Нехватка кислорода на постоянной основе не позволяет мышцам работать в полную силу, соответственно они слабеют, становятся менее выносливыми. Когда заболевание длится годами, пациент начинает терять свою мышечную массу, да и выглядит он истощенным.
- Признаки, характеризующие нарушения центральной нервной системы. При нехватке O2 клетки мозга (нейроны ) не способны выполнять свои функции в полном объеме. Самое часто встречаемое патологическое проявление – бессонница, также головная боль, тошнота, дрожание рук.
Лечение
При острой необходимо начинать сразу же. Но прежде, чем попасть в клинику, пациенту требуется неотложная помощь, которая зависит от степени заболевания.
- Неотложная помощь при первой степени. Прежде всего нужно снять с пациента всю мешающую ему одежду, обеспечив тем самым доступ воздуху.
- При второй степени надо обеспечить доступность воздуха по респираторным ходам. Возможно использование дренажа для этих целей, устранение спазма бронхов, вводя специальный препарат.
- При необходимости – сделать жидкой мокроту с помощью ингаляций/микстуры. При неудачных попытках возможно применение катетера, вводимого через рот/нос, отсасывающего лишнюю мокроту.
- Если предыдущая мера не помогла, применяют ИВЛ, не используя аппаратуру, «вручную» (рот-рот, рот-нос).
- Если у пациента наблюдается отек легких, его располагают в полусидячем положении, ноги спущены вниз, либо же голова приподнята вверх. Одновременно ему дают мочегонные средства (Фуросемид, Урегит, Лазикс ).

При ХДН приоритетными мерами являются:
- устранение причины болезни, что зачастую не удается сделать. Здесь можно принимать некоторые меры профилактики, чтобы не происходило обострений.
- Предоставление свободного доступа воздуха к полостям носа, рта, глотке, гортани, трахее, бронхам, легким. Для этого используются специальные лекарства, отсасывается мокрота, выполняются упражнения для дыхания.
- Постуральный дренаж. Больной садится, упираясь руками, наклоняясь вперед. Другой человек похлопывает пациента по спине. Данное упражнение можно спокойно проводить в домашних условиях.
- «Кашлевое» лечение. Метод предназначен пациентам пожилого возраста, а также только перенесшим операцию. Он довольно-таки прост, не требует специальной тренировки . Упражнение заключается в следующем: производится один спокойный выдох, затем один-два быстрых выдоха, после – полное расслабление.

- Иногда вынужденная мера – использования электрического отсоса для устранения мокроты, мешающей нормально дышать.
- Дыхательная гимнастика прописывается пациентам, страдающими хроническими заболеваниями обструктивного типа. Больной выполняет упражнения интенсивного характера, упражнения, когда губы сомкнуты наполовину. При последнем методе давление в полостях рта, носа, гортани, трахее, бронхах, легких увеличивается, что не дает легким спасться.
- Кислородотерапия – основной метод терапии ДН. На пациента надевается маска, затем подается кислород.
- В особо тяжелых ситуациях больного подключают к ИВЛ, когда воздух попадает в органы дыхания, а выдох происходит непроизвольно.
- Антибиотики. Являются обязательной составной частью терапии для подавления инфекции.
- Пересадка легких. Самый радикальный случай при отсутствии альтернативы. Необходимо понимать, что данная процедура весьма непростая и недешевая, не каждая клиника может предложить данный вариант лечения. Также есть вероятность того, что пересадка окажется бесполезной, поскольку все определяет первопричина ДН.
Когда врачи назначают программу лечения, они также учитывают работу сердечно-сосудистой системы, проводят контроль за уровнем принимаемой жидкости, если требуется – прописываются средства, нормализующие давление в артериях.
ХДН может осложниться – развивается ХЛС (хроническое легочное сердце), тогда прописываются мочегонные препараты, также показана гимнастика при сердечной недостаточности.