Частота эпилептических припадков и их классификация. Эпилепсия (болезнь падучая): причины и лечение

Читайте также
Экзаменационные вопросы (лечебный):
2.26. Эпилепсия: этиология, патогенез, классификация (типы припадков и формы эпилепсии). Эпистатус.
2.27. Парциальные эпилепсии: этиология, клиника, лечение, экспертиза трудоспособности
2.28. Эпилепсия: клиника генерализованных форм, принципы терапии.
Эпилепсия и эпилептические синдромы
Эпилепсия - хроническое полиэтиологическое заболевание головного мозга, характеризующееся повторными непровоцируемыми эпилептическими припадками (судорожными или бессудорожными), возникающими в результате чрезмерной электрической активности группы нейронов, спонтанно возникающих в различных отделах коры головного мозга и сопровождающееся разнообразными клиническими и параклиническими симптомами. Распространенность в популяции - 0,8-1,2 %
Эпилепсия - хроническое заболевание головного мозга, характеризующееся повторными непровоцируемыми приступами нарушений двигательных, чувствительных, вегетативных, мыслительных или психических функций, возникающих вследствие чрезмерных нейронных разрядов (Мухин, Петрухин).
1. Терминология:
- Эпилептическая реакция - эпилептический приступ, возникающий в ответ на экстремальные воздействия или ситуацию.
- Эпилептический синдром - повторные эпилептические приступы, возникающие на фоне актуального заболевания головного мозга
- Эпилептический приступ состоит из:
1) Аура - наиболее ранняя стадия приступа и единственная, которую помнит пациент
2) Иктальный период (ictus - приступ, припадок) - непосредственно клинические судороги
3) Постиктальный период - период непосредственно после судорог
4) Интериктальный период - интервал между судорогами
- Эпилептическая аура -
1) признаки :
Непосредственно предшествует потере сознания и о которой больной помнит после его восстановления
- короткая продолжительность (несколько секунд - несколько минут),
- специфичность симптомов, свидетельствующих о вовлечении в процесс конкретной области мозга - соматосенсорные, зрительные, слуховые, обонятельные, вкусовые, эпигастральные, психические.
- стереотипность
2) типы:
Соматосенсорная - парестезии, онемения,
Зрительная - фотопсии, галлюцинации
Слуховая - окоазмы, галлюцинации
Обонятельная;
Вкусовая;
Головокружение;
Эпигастральная (неприятные ощущения в эпигастрии)
Психическая (тревоги, страхи, сложные галлюцинации)
- Генерализованный приступ - эпилептический приступ вследствие изначально генерализованных двусторонних нейронных разрядов без эпилептического очага,
- Парциальный (фокальный, очаговый, локальный) приступ - эпилептический приступ вследствие очаговых нейронных разрядов из более или менее локализованного участка (эпилептического очага) одного полушария.
- Автоматизмы - координированный непроизвольный двигательный акт, стереотипное поведение во время приступа:
1) ороалиментарные (повторное открывание или закрывание рта, жевание, чмоканье, глотание, облизывание губ),
2) мимические (гримасы, улыбка, насильственный смех - геластический приступ),
3) жестовые (чаще в кистях в виде хватательных, катающих движений),
4) амбулаторные (движения туловища или всего тела - повторно садится, встает, может бежать или идти),
5) вербальные (вокализация или остановка речи),
6) педалируюшие.
2. Этиология :
Генетические;
Дисгенезии мозга;
Мезиальный темпоральный склероз (склероз гиппокампа);
Сосудистые заболевания мозга;
Пре- и перинатальные поражения нервной системы;
Черепно-мозговая травма;
Опухоли мозга;
Дегенеративные заболевания ЦНС;
Инфекции;
Метаболические нарушения, интоксикации.
Действие токсических веществ и аллергенов
Наследственные заболевания (нейрофиброматоз, туберозный склероз)
3. Патогенез:
- Фазы эпилептогенеза - образование эпилептогенного очага - образование первичного эпилептического очага - образование эпилептических систем - эпилептизация мозга:
- Повышение возбудимости и спонтанная деполяризация нейронов :
1) каналопатии Са++, Na+, K+, Cl-
2) избыточный синтез и высвобождение глутамата и аспартата, образование аутоантител к не-NMDA (N-метил-D-аспертат)-глутаматным рецепторам,
3) уменьшение синтеза и высвобождения ГАМК в синаптическую щель, механическое поврежедение ГАМК-А-рецепторов
4. Классификация эпилептических приступов:
- Международная классификация эпилептических приступов (ILAE, 1981):
1) Парциальные (фокальные, локальные) припадки - начинаются локально
1. Простые парциальные припадки протекающие без нарушения сознания (!)
- Моторные припадки : 1) фокальные моторные без марша; 2) фокальные моторные с маршем (джексоновские); 3) адверсивные (тоническое отведение головы и глаз); 4) постуральные; 5) фонаторные (позитивные - вокализация, речевые автоматизмы или негативные - остановка речи, пароксизмальная дизартрия/афазия)
- Сенсорные припадки или припадки со специальными сенсорными симптомами (простые галлюцинации): 1) соматосенсорные; 2) зрительные; 3) слуховые; 4) обонятельные; 5) вкусовые; 6) с головокружением
- Припадки с вегетативно-висцеральными проявлениями (сопровождаются эпигастральными ощущениями, потливостью, покраснением лица, сужением и расширением зрачков)
- Припадки с нарушением психических функций (изменения высшей нервной деятельности); редко бывают без нарушения сознания, чаще проявляются как сложные парциальные припадки: 1) дисфазические; 2) дисмнестические (например, ощущение «уже виденного»); 3) с нарушением мышления (например, мечтательное состояние, нарушение чувства времени); 4) аффективные (страх, злоба, и др.); 5) иллюзорные (например, макропсия); 6) сложные галлюцинаторные (например, музыка, сцены, и др.,)
2. Сложные парциальные припадки (с нарушением сознания (!), могут иногда начинаться с простой симптоматики).
- Простой парциальный припадок с последующим нарушением сознания: 1)начинается с простого парциального припадка с последующим нарушением сознания; 2) простой парциальный припадок с автоматизмами
- Собственно сложный парциальный припадок (начинается с нарушения сознания): 1) простой парциальный припадок + нарушение сознания, 2) простой парциальный припадок + двигательный автоматизм.
3. Парциальные припадки с вторичной генерализацией (тонико-клонические, тонические, клонические).
- Простые
- Сложные парциальные припадки, переходящие в генерализованные
- Простые парциальные припадки, переходящие в сложные, а затем в генерализованные
2) Генерализованные припадки (судорожные и бессудорожные) - билатеральные симметричные и без фокального начала
1. Абсансы (petit mal)
- Типичные абсансы - генерализованные приступы, сопровождающиеся кратковременной потерей сознания, остановкой взора и наличием на ЭЭГ специфических паттернов в виде генерализованных регулярных комплексов «спайк-волна» частотой 3 Гц (начало и окончание приступа - внезапное, аура - нет, автоматизмы - простые, нарушение сознания - глубокое, постиктальное состояние - норма, длительность - до 20 сек)
- Атипичные абсансы - изменения тонуса более выражены, чем при типичных абсансах, начало и (или) прекращение припадков происходит не внезапно, а постепенно; на ЭЭГ - нерегулярная медленная пик-волновая активность частотой менее 2,5 Гц, генерализованная, но асимметричная (начало и окончание приступа - постепенное, аура - часто, автоматизмы - сложные, стереотипные, нарушение сознания - частичное, постиктальное состояние - спутанность, длительность - более 20 сек)
2. Миоклонические припадки - быстрые единичные или повторные подергивания отдельных мышечных групп (миоклонии) головы, шеи, конечностей.
3. Клонические припадки - ритмичные подергивания конечностей или различных мышечных групп.
4. Тонические припадки - фиксированная поза со сгибанием верхних конечностей и разгибанием нижних или фокальные в виде тонического напряжения головы, флексией или экстензией одной конечности, тоническим поворотом глаз.
5. Тонико-клонические припадки (grand mal) - внезапная потеря сознания, крик, затем апноэ, прикус языка, тонические, затем клонические судороги, в фазе релаксации - потеря мочи. Длительность припадка обычно не более 1,5—2 минут, после него - спутанное состояние сознания, сон в течение нескольких часов, отмечается амнезия, психомоторное возбуждение, сумеречное состояние сознания. На ЭЭГ ритмические разряды частотой 8—14 в секунду, вначале низкой, а затем высокой амплитуды, феномены типа пик-волна, полипик-волна.
6. Атонические (астатические) припадки - внезапное снижение мышечного тонуса во всем теле или отдельных частях тела, что может сопровождаться падением
3) Неклассифицированные эпилептические припадки (припадки, которые нельзя включить ни в одну из вышеописанных групп из-за отсутствия необходимой информации, а также некоторые неонатальные припадки, например, ритмические движения глаз, жевательные, плевательные движения)
4) Длительные или повторные приступы (эпилептический статус)
- Доклад комиссии по классификации и терминологии (ILAE, 2001)
1) С амокупирующиеся приступы:
1. Генерализованные :
Тонико-клонические (включая варианты начала с клонической или миоклонической фазы)
Клонические (с легким тоническим компонентом или без него)
Тонические
Атонические
Типичные абсансы
Атипичные абсансы
Миоклонические абсансы
Эпилептические спазмы
Эпилептический миоклонус
Миоклонус век (с абсансами или без них)
Миоклонически-атонические (миатонические)
Негативный миоклонус
Рефлекторные генерализованные
2. Фокальные:
Фокальные сенсорные (с простыми симптомами, связанными с раздражением затылочной или теменной доли или со сложными симптомами, связанными с раздражением височно-теменно-затылочной коры)
Фокальные моторные: клонические, асимметричные тонические (связанные с раздражением дополнительной моторной зоны), с типичными автоматизмами, с гиперкинетическими автоматизмами, с фокальным негативным миоклонусом, ингибиторные
Геластические
Гемиклонические
Вторично-генерализованные
Рефлекторные фокальные
2) Продолжающиеся приступы.
1. Генерализованный эпилептический статус
Статус генерализованных тонико - клонических приступов
Статус клонических приступов
Статус абсансов
Статус тонических приступов
Статус миоклонических приступов
2. Фокальный эпилептический статус.
Кожевниковская эпилепсия
Продолженная аура
Статус лимбических приступов (психомоторный статус)
Гемиконвульсивный статус с гемипарезом
3) Провоцируюшие факторы при рефлекторных приступах.
Зрительные стимулы: мелькающий свет (желательно указать цвет), фотосенситивный паттерн, другие зрительные стимулы
Мыслительный процесс
Выполнение движений
Соматосенсорные стимулы
Проприоцептивные стимулы
Горячая вода
Резкий звук (стартл - приступы)
5. Классификации эпилепсий и эпилептических синдромов
- ILAE, 1989 (Нью-Дели, США)
1) Эпилепсия и эпилептические синдромы, связанные с определенной локализацией эпилептического очага (фокальная, локальная, парциальная эпилепсия):
1.1. Идиопатическая локально-обусловленная эпилепсия (связанная с возрастными особенностями) - напр. роландическая.
1.2. Симптоматическая локально - обусловленная эпилепсия - напр. кожевниковская.
1.3. Криптогенная локально - обусловленная эпилепсия.
2) Генерализованная эпилепсия и эпилептические синдромы :
2.1. Идиопатическая генерализованная эпилепсия (связанная с возрастными особенностями) - напр. юношеская миоклонус-эпилепсия.
2.2. Генерализованная криптогенная эпилепсия (связанная с возрастными особенностями) - напр. Леннокса-Гасто, Веста.
2.3. Генерализованная симптоматическая эпилепсия и эпилептические синдромы:
2.3.1. Генерализованная симптоматическая эпилепсия неспецифической этиологии (связанная с возрастными особенностями).
2.3.2. Специфические синдромы.
3) Эпилепсия или эпилептические синдромы, которые не могут быть отнесены к фокальным или генерализованным:
3.1. Эпилепсия или эпилептические синдромы с генерализованными и фокальными приступами - напр. Ландау-Клеффнера.
3.2. Приступы, которые невозможно четко определить как генерализованные или фокальные.
4) Специальные синдромы:
4.1. Припадки, связанные с определенной ситуацией - напр. фебрильные судороги.
4.2. Единичные приступы или эпилептический статус.
- ILAE, 2001 (Буэнос-Айрес, Аргентина)
1) Идиопатические фокальные эпилепсии младенчества и детства.
1. Доброкачественные младенческие приступы (несемейные)
2. Доброкачественная эпилепсия детства с центрально- височными спайками (роландическая)
3. Доброкачественная затылочная эпилепсия детства с ранним дебютом (тип Панайотопулоса)
4. Доброкачественная затылочная эпилепсия детства с поздним дебютом (тип Гасто)
2) Семейные (аутосомно-доминантные) фокальные эпилепсии.
1. Доброкачественные семейные приступы новорожденных
2. Доброкачественные семейные приступы младенчества
3. Аутосомно - доминантная ночная лобная эпилепсия
4. Семейная височная эпилепсия
5. Семейная фокальная эпилепсия с вариабельным фокусом (*)
3) Симптоматические (или вероятно симптоматические) фокальные эпилепсии.
1. Лимбические эпилепсии
Мезиальная височная эпилепсия с гиппокампальным склерозом
Мезиальная височная эпилепсия обусловленная специфической этиологией
2. Неокортикальные эпилепсии
Синдром Расмуссена
Гемиконвульсивно-гемиплегический синдром
Мигрирующие парциальные приступы раннего младенчества (*)
Другие формы определенной локализации и этиологии
4) Идиопатические генерализованные эпилепсии.
1. Доброкачественная миоклоническая эпилепсия младенчества
2. Эпилепсия с миоклонически-астатическими приступами
3. Детская абсанс-эпилепсия
4. Эпилепсия с миоклоническими абсансами
5. Идиопатические генерализованные эпилепсии с вариабельным фенотипом
Юношеская абсанс-эпилепсия
Юношеская миоклоническая эпилепсия
Эпилепсия с изолированными генерализованными тонико-клоническими приступами
6. Генерализованная эпилепсия с фебрильными приступами плюс *
5) Рефлекторные эпилепсии.
1. Идиопатическая фотосенситивная затылочная эпилепсия
2. Другие формы эпилепсии с приступами, возникающими вследствие зрительной стимуляции
3. Первичная эпилепсия чтения
4. Стартл эпилепсия
6) Эпилептические энцефалопатии (при которых эпилептиформная активность на ЭЭГ может приводить к прогрессированию неврологических нарушений).
1. Ранняя миоклоническая энцефалопатия
2. Синдром Отахара
3. Синдром Веста
4. Синдром Драве
5. Миоклонический статус при непрогрессирующих энцефалопатиях (*)
6. Синдром Леннокса - Гасто
7. Синдром Ландау - Клеффнера
8. Эпилепсия с продолженной пик-волновой активностью во время медленного сна
7) Прогрессирующие миоклонус эпилепсии - с пецифические заболевания (типа болезней Лафора, Унферрихта - Лундборга, нейронального цероидного липофусциноза и др.)
8) Приступы, для обозначения которых дефиниция «эпилепсия» необязательна.
Доброкачественные приступы новорожденных
Фебрильные приступы
Рефлекторные приступы
Приступы, связанные с отменой алкоголя
Приступы, вызванные лекарственными препаратами или другими химическими агентами
Приступы, возникающие сразу после или в раннем периоде черепно-мозговой травмы
Единичные приступы или единичные серии приступов
Редко повторяемые приступы (олигоэпилепсия)
6. Данные дополнительных исследований:
- ЭЭГ. Наиболее характерный для эпилепсии паттерн патологических изменений ЭЭГ — пики, острые волны, комплексы пик-волна. Патологическая биоэлектрическая активность, как правило, появляется во время припадка, а в межприпадочном периоде при обычных условиях записи регистрируется у 60—70 % больных. Использование различных методов провокации (ритмическая световая стимуляция, гипервентиляция, введение препаратов судорожного действия, а особенно суточная депривация сна) увеличивает количество больных с эпилептическим паттерном ЭЭГ до 80—90 %.
- Нейровизуализационные методы (МРТ) - при диагностике симптоматической эпилепсии, однако визуализация мозговых структур нередко позволяет выявить локальные изменения (атрофия, кисты и др.) при идиопатической или локально обусловленной криптогенной форме;
Офтальмологическое исследование;
Экспериментально-психологическое исследование.
7. Этапы установки диагноза.
Описание пароксизмального события (возможно по данным анамнеза)
Классификация приступа (анамнез, визуальное наблюдение, ЭЭГ)
Диагностика формы эпилепсии (клиника + ЭЭГ + нейровизуализация)
Установление этиологии (МРТ, кариотип)
Диагностика сопутствующих заболеваний и установление степени инвалидизации
8. Дифференциальный диагноз
- Выявление симптоматического характера эпилепсии:
1) Идиопатические формы
Генетическая предрасположенность и лимитированный возраст дебюта заболевания
Отсутствие изменений в неврологическом статусе
Нормальный интеллект пациентов
Сохранность основного ритма на ЭЭГ
Отсутствие структурных изменений в мозге при нейровизуализации
Относительно благоприятный прогноз с достижением терапевтической ремиссии в подавляющем большинстве случаев
2) Симптоматические формы
Наличие основного заболевания
Очаговая неврологическая симптоматика
Наличие у пациентов когнитивных или интеллектуально-мнестических нарушений
Региональное (особенно - продолженное) замедление на ЭЭГ
Локальные структурные нарушения в мозге при нейровизуализации
Относительно неблагоприятный прогноз
- Дифференциация эпилептического припадка и неэпилептического пароксизма:
а) синкопальные состояния различной этиологии (рефлекторные, кардиогенные, при гипервентиляционном синдроме, обусловленные недостаточностью кровообращения в вертебрально-базилярном бассейне, при синдроме прогрессирующей вегетативной недостаточности, дисметаболические и др.) - всегда ситуационно приурочен (испуг, вид крови, душное помещение), предвестники в виде общевегетативных нарушений, травматические повреждения тела редки, постепенный выход из приступа с общевегетативными симптомами
б) демонстративный истерический припадок ;
в) эндокринные нарушения (гипогликемия и др.);
г) тетания;
д) фебрильные судороги.
9. Терапия эпилепсии
- Основные принципы фармакотерапии эпилепсии:
1) непрерывность;
2) длительность (не менее 3-5 лет после последнего припадка);
3) дифференцированный подбор противоэпилептических препаратов (ПЭП) с учетом преимущественной эффективности при различных типах припадков;
4) комплексность лечения (сочетание антиконвульсантов с психостимулятором сиднокарбом, биостимуляторами, витаминами, при необходимости с дезинтоксикационной терапией).
- Показания для госпитализации :
1) впервые возникшие эпилептические припадки у взрослого (для выявления этиологических факторов, уточнения характера частоты припадков, подбора препаратов, отработки адекватной схемы лечения);
2) декомпенсация - резкое учащение припадков; серийные припадки, эпилептический статус, сумеречное расстройство сознания;
3) необходимость хирургического лечения (в нейрохирургический стационар).
- Препараты выбора в зависимости от типа припадка:
1) Парциальные: 1) Карбамазепин, Вальпроат, Ламотриджин, 2), Габапентин, Фенитоин, 3) Топирамат
2) Первично-генерализованные:
Тонико-клонические: 1) Вальпроаты, Ламотриджин, 2), Карбамазепин, Фенобарбитал, 3) Топирамат, Бенздиазепины
Миоклонические: 1) Вальпроаты, 2) Топирамат, 3) Бенздиазепины
Абсансы: 1) Вальпроаты, 2) Этосуксимид, 3) Топирамат, Бенздиазепины
3) Вторично-генерализованные: 1) Карбамазепин, Вальпроат, Ламотриджин, 2) Фенитоин, 3) Топирамат, Бенздиазепины
4) Недифференцированные: 1) Вальпроат, 2) Топирамат, 3) Бенздиазепины
Эпилептический статус
Эпилептический статус - состояние, возникающее после многократно повторяющихся и значительно реже - на фоне одного непрекращающегося припадка. Факторы, способствующие возникновению статуса: инфекционные и соматические заболевания, алкогольная интоксикация (абстинентный период), внезапный перерыв в лечении эпилепсии, нарушение сна и др. В случае большого припадка каждый следующий приступ возникает на фоне нарушенного сознания. Статус припадков может быть генерализованным, парциальным односторонним, сопровождаться выраженным нарушением дыхания, повышением артериального давления, тахикардией, гипертермией. Возможно коматозное состояние.
Терапия эпистатуса:
0. В/в введение: Депакин - 400 - 800 мг
1. В/в капельное введение: Диазепама 100 мг на 500 мл 5% глюкозы
2. В/м введение: тиопентала натрия, оксибутирата натрия 100 мг/10 кг веса
3. В/в введение: лидокаина 100 мл на 250 мл 5% глюкозы
4. Ингаляционный наркоз с миорелаксантами
Эпилепсия, эпилептический припадок: причины, признаки, первая помощь, как лечить
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
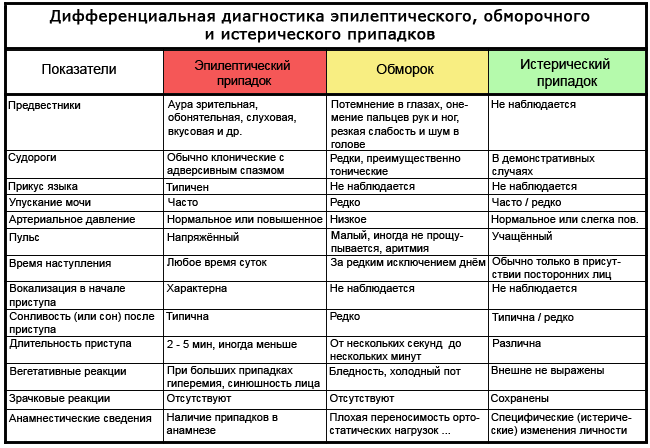
Таблица: как отличить эпилепсию от обморока и истерики
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
Падучая болезнь или эпилепсия известна людям с древних времен. Во многих исторических источниках написано, что таким заболеванием страдали разные известные люди (Цезарь, Наполеон, Данте). Чем опасна эпилепсия и кто ей больше подвержен в современном мире?
Заболевание эпилепсия
По статистике у каждого сотого человека в мире встречается эпилептическое поражение коры головного мозга, которое нарушает его вегетативные, двигательные, мыслительные и чувствительные процессы. Заболевание эпилепсия является распространенным неврологическим недугом, проявлением которого являются кратковременные, спонтанные приступы. Они обусловлены появлением очагов возбуждения в определенных участках мозга.
Виды эпилепсии
Такое психоневрологическое заболевание, как epilepsy, имеет хронический скрытый характер течения. Раньше данная патология считалась Божественной. Зачастую болезнь является врожденной, в связи с этим первые приступы могут возникать у детей, которые находятся в возрасте от 5 до 10 лет, или у подростков. У взрослых выделяют следующие виды эпилепсии:
- симптоматическая, при таком виде существует определенная причина, способствующая формированию очагов аномальной импульсации;
- идиопатическая (врожденная) передается по наследству, даже через поколения;
- криптогенная, нельзя установить точную причину возникновения импульсных очагов.
Симптоматическая эпилепсия
Многих пациентов часто интересует вопрос, симптоматическая эпилепсия – что это такое? Как правило, такой вид неврологического заболевания является вторичным и развивается после нарушения обмена веществ в головном мозге или при повреждении его структуры (инсульт, инфаркт, травма, алкогольная зависимость и др.). Проявиться недуг может в любом возрасте, лечить такую форму очень тяжело. Симптоматическая форма подразделяется на два вида:
- Генерализованная. Появляется в результате видоизменений глубинных отделов. Часто припадок сопровождается падением и выраженными судорогами.
- Парциальная (фокальная, локальная). Вызывается поражением отдельного участка мозга и нарушением прохождения сигналов. Проявления приступов могут быть психическими, двигательными, чувственными, вегетативными.
Эпилепсия на фоне алкоголизма
Алкогольная epilepsy вызвана хронической интоксикацией ЦНС продуктами распада алкоголя. Другими факторами считаются инфекционные болезни, атеросклероз, травмы – все, что сопровождает хронического алкоголика. Эпилепсия при алкоголизме имеет разные симптомы, проявление заболевания зависит от тяжести и длительности запоя. Самые основные:
- припадки в виде спазмов и судорог;
- потеря сознания;
- болевые ощущения после похмелья;
- алкогольные абсансы с головокружением (кратковременная бессудорожная потеря сознания);
- фокальные моторные приступы;
- рвота;
- закатывание глаз.
Алкоголь пагубно влияет на работу нервного отдела, разрушая при этом сосуды в мозговом отделе. Часто эпилептический приступ у пьяного человека проявляется в виде побледнения или синюшности кожных покровов, больной хрипит или кричит, дыхание становится тяжелым и сдавленным. Даже единичный приступ при приеме спиртных напитков может свидетельствовать о наличии неврологического заболевания, вызванного алкоголизмом.

Криптогенная эпилепсия
Психологический нервный недуг, который сопровождается судорожными припадками с неизвестной причиной их появления, называется криптогенной эпилепсией. У такой формы заболевания нет точных клинических параметров и определенного возраста. Приступы провоцируют отмирание нервных клеток, происходит утрата приобретенных навыков. Криптогенная эпилепсия делится на височную и мультифокальную.
Шансы заболеть «тайной» формой болезни увеличиваются, если недугом страдали родственники. Как правило, неврологическое расстройство сопровождается абсансами, сложными парциальными приступами, тонико-клоническими судорогами. Факторами риска при криптогенной форме заболевания являются:
- алкоголь;
- вирусные инфекции;
- яркий свет;
- черепно-мозговые повреждения;
- громкие звуки;
- температурные перепады.
Идиопатическая эпилепсия
Разновидность нервного расстройства, связанная с изменением деятельности нейронов, называется идиопатической эпилепсией. Как правило, это врожденная патология, чьи первые признаки могут проявляться еще в детстве. Такой вид недуга можно лечить, для него характерен благоприятный прогноз и эффективная терапия. При идиопатической эпилепсии не повреждается мозговое вещество, а лишь повышается активность нейронов. Врожденной форме недуга свойственна генерализованность, т.е. абсолютная потеря сознания во время приступа.
Данный вид эпилепсии также подразумевает, что у больного возникают повторные приступы, но при этом отсутствуют структурные повреждения мозга. О наличии заболевания свидетельствует группа синдромов – это миоклонии, абсансы, тонико-клонические генерализованные припадки. Как правило, при идиопатической эпилепсии выделить следующие формы болезни:
- миоклоническая;
- доброкачественные и семейные судороги у новорожденного;
- атипичная абсансная;
- ювенильная абсансная и миоклоническая;
- со специфическими провокационными факторами (яркий свет или громкий звук).

Эпилепсия - причины
Одной общей причины появления эпилепсии не существует. Этот недуг является в большей степени наследственным заболеванием, передающимся даже от дальних родственников и через поколения. Как правило, в 70 % случаев фактор развития болезни остается невыясненным. Лишь в 30 процентах возникновение эпилепсии можно отнести к следующим причинам:
Неврологическое заболевание, которое характеризуется судорогами и потерей сознания, встречается у детей чаще, чем у взрослых. Как правило, недуг проявляется в раннем возрасте, часто сопровождается сокращением мышц, при котором активность нейронов резко падает. Клинически проявляется это мышечной слабостью. Ребенок, приходя в себя, даже не помнит иногда о случившемся. Среди главных причин эпилепсии у детей специалисты называют следующие:
- наследственная предрасположенность;
- аффективные расстройства;
- применение матерью лекарственных средств при беременности;
- инфекционные заболевания (энцефалит, менингит);
- родовые травмы;
- злоупотребление будущей мамой наркотическими веществами и алкогольными напитками.

Эпилепсия у взрослых
Многих людей часто интересует вопрос, кто такой эпилептик? По определению психиатров человек, у которого есть эпилептические приступы, называется эпилептиком. Среди всех неврологических болезней у взрослых эпилепсия находится на третьем месте по распространенности. Примерно 5% населения земного шара хотя бы раз в жизни испытывали на себе приступы заболевания. Хотя единственный припадок не считается поводом для определения диагноза. Как правило, эпилепсия у взрослых сопровождается периодическими приступами, которые возникают без воздействия внешних факторов.
Существует несколько видов эпилептических приступов:
- каталептические;
- дисмнестические;
- нарколептические;
- фонаторные;
- соматосенсорные;
- полиморфные;
- моторные фокальные приступы без марша;
- постуральные;
- адверсивные;
- дисфазические;
- фокальные с маршем (джексоновские);
- иллюзорные;
- с вегетативно-висцеральными проявлениями;
- истерические.
Эпилепсия - симптомы
Проявления приступов неврологического заболевания могут отличаться у разных пациентов. Как правило, признаки эпилепсии зависят от зон мозга, где появляется и распространяется патологический очаг. В этом варианте симптомы напрямую будут связаны с функциями пораженных отделов. Типичные эпилептические признаки:
- дисфункция психических процессов;
- вокализация или нарушение речи;
- потеря вкусовых ощущений;
- двигательные и слуховые расстройства;
- потеря сознания;
- тонические (длительные) и клонические судороги;
- нарушение зрительной функции и обонятельных ощущений.

Припадок эпилепсии
Главной характерной особенностью заболевания является склонность человека к внезапным повторяющимся припадкам. У эпилептика могут возникать приступы разных типов, но в основе любых из них находится аномальная активность нейроном головного мозга, из-за которой происходит электрический разряд. Основные припадки эпилепсии могут быть парциальными и генерализованными.
При больших (генерализированных) припадках у больного развиваются выраженные судороги. Перед приступом появляются его предвестники: раздражительность, высокая возбудимость. Во время припадка, эпилептик может кричать и издавать хрюкающие звуки. Человек теряет сознание, бледнеет лицо, замедляется дыхание. Во время простого парциального приступа больной может находиться в сознании.
Диагностика эпилепсии
Чтобы вовремя распознать недуг, необходимо установить первичное заболевание. Для этого следует опросить родных пациента и его самого. Во время опроса важно узнать подробности припадков и детали, касающиеся самочувствия больного. Далее врач назначает неврологическое обследование. Кроме того, для диагностики эпилепсии следует обязательно сделать:
- электроэнцефалографию (ЭЭГ), которая отражает любые отклонения в активности мозга и фиксирует эпилептический очаг;
- магнитно-резонансную и компьютерную томографию головного мозга, т.к. показатели ЭЭГ в межприступный интервал не отличаются от нормальных.
Лечение эпилепсии
Современная медицина в борьбе с болезнью предлагает использование специальных противоэпилептических средств, которые помогают справиться с недугом у 60 % пациентов, а у 20% –значительно уменьшить проявления заболевания. Хотя лечиться иногда приходится всю жизнь. Терапию должен назначать лишь врач. Как правило, она построена на принципах длительности, комплексности, своевременности и непрерывности. Лечение эпилепсии предполагает:
- Постоянный прием средств, которые купируют припадки (Хлоракон, Фенобарбитал, Дифенин). Срок лечения - не менее 3 лет после последнего приступа и лишь после наступления ремиссии.
- Нормализацию ЭЭГ. Лекарственная терапия не должна резко прерываться.
- Соблюдение специальной диеты в домашних условиях. Надо исключить соль, приправы, кофе.

Неотложная помощь при эпилептическом припадке
Если вдруг вы стали очевидцем начавшегося приступа у эпилептика, необходимо срочно вызвать врача. Во время ожидания можно самостоятельно провести неотложную помощь при эпилептическом припадке. Для этого необходимо соблюдать следующие условия:
- от человека надо отодвинуть все предметы;
- перевернуть его на бок;
- подложить под голову больному что-то мягкое;
- если возникла рвота, нужно повернуть голову эпилептика на бок;
- во время припадка не надо давать больному пить.
Эпилепсия - последствия
Даже если врач подобрал правильную противоэпилептическую терапию, у человека на фоне заболевания может появиться повышенная возбудимость, у ребенка - трудности в обучении и гиперактивное поведение. Кроме того, последствия эпилепсии могут быть следующие:
- риск получения травмы;
- остановка речи;
- у ребенка может снизиться память, внимание;
- при длительных приступах возможен летальный исход.
Видео: диагноз эпилепсия
Вконтакте
Одноклассники
(лат. Epilepsia - схваченный, пойманный, застигнутый) - одно из самых распространённых хронических неврологических заболеваний человека, проявляющееся в предрасположенности организма к внезапному возникновению судорожных приступов. Другие распространенные и общеупотребимые названия этих внезапных приступов - эпилептический припадок, «падучая». Эпилепсией болеют не только люди, но и животные, например, собаки, кошки, мыши. Многие великие, а именно Юлий Цезарь, Наполеон Бонапарт, Петр Первый, Федор Достоевский, Альфред Нобель, Жанна Д′Арк, Иван IV Грозный, Винсент Ван Гог, Уинстон Черчилль, Льюис Кэрролл, Александр Македонский, Альфред Нобель, Данте Алигьери, Федор Достоевский, Нострадамус и другие страдали эпилепсией.
Эту болезнь называли «божьей отметиной», полагая, что люди, болеющие эпилепсией, отмечены свыше. Природа появления этого заболевания до сих пор не установлена, существуют несколько предположений в медицине, но точных данных нет.
Распространенное мнение людей о том, что эпилепсия является неизлечимым заболеванием, ошибочно. Применение современных противоэпилептических препаратов позволяют полностью избавить от приступов 65% больных и существенно снизить количество приступов еще у 20%. Основу лечения составляет длительная ежедневная лекарственная терапия с регулярными контрольными исследованиями и медицинскими осмотрами.
Медицина установила, что эпилепсия – наследственная болезнь, она может передаваться по линии матери, но чаще передается по мужской линии, может совсем не передаваться или проявиться через поколение. Существует вероятность появления эпилепсии у детей, зачатых родителями в пьяном виде или больных сифилисом. Эпилепсия может быть «приобретенным» заболеванием, в результате сильного испуга, ушиба головы, болезней матери в период беременности, вследствие образования опухолей головного мозга, пороков сосудов головного мозга, родовых травм, инфекций нервной системы, отравления, нейрохирургической операции.
Эпилептический приступ возникает в результате одновременного возбуждения нервных клеток, которое возникает на определенном участке коры головного мозга.
По причине возникновения эпилепсию классифицируют на такие виды:
- симптоматическую - можно обнаружить структурный дефект головного мозга, например, кисту, опухоль, кровоизлияние, пороки развития, проявление органического повреждения нейронов головного мозга;
- идиопатическую - имеется наследственная предрасположенность, и структурные изменения в мозге отсутствуют. В основе идиопатической эпилепсии лежит каналопатия (генетически обусловленная диффузная нестабильность мембран нейронов). Признаков органического поражения мозга при этом варианте эпилепсии нет, т.е. интеллект больных – нормальный;
- криптогенную - причину заболевания выявить не удается.
Перед каждым эпилептическим приступом человек испытывает особое состояние, которое называется аурой. Аура проявляется у каждого человека по-разному. Все зависит от месторасположения эпилептогенного очага. Аура может проявляться повышением температуры, беспокойством, головокружением, больной ощущает холод, боль, онемение некоторых частей тела, сильное сердцебиение, ощущение неприятного запаха, вкус какой-то пищи, видит яркое мерцание. Следует помнить, что во время приступа эпилепсии человек не только ничего не осознает, но также не испытывает никакой боли. Эпилептический приступ длится несколько минут.
Под микроскопом при эпилептическом припадке в этом месте головного мозга виден отек клеток, мелкие участки кровоизлияний. Каждый припадок облегчает проведение следующего, формируя постоянные припадки. Вот почему эпилепсию надо лечить! Лечение – строго индивидуально!
Предрасполагающие факторы:
- изменение клима-тических условий,
- недостаток или избыток сна,
- усталость,
- яркий дневной свет.
Симптомы эпилепсии
Проявления эпилептических припадков варьируют от генерализованных судорог до едва заметных окружающим людям изменений внутреннего состояния пациента. Выделяют очаговые приступы, связанные с возникновением электрического разряда в определенном ограниченном участке коры головного мозга и генерализованные приступы, при которых в разряд одновременно вовлекаются оба полушария мозга. При очаговых приступах могут наблюдаться судороги или своеобразные ощущения (например, онемение) в определенных частях тела (лице, руках, ногах и др.). Также очаговые приступы могут проявляться короткими приступами зрительных, слуховых, обонятельных или вкусовых галлюцинаций. Сознание при этих приступах может быть сохранено, в таком случае пациент детально описывает свои ощущения. Парциальные или фокальные приступы - наиболее частое проявление эпилепсии. Они возникают при повреждении нервных клеток в специфической зоне одного из полушарий мозга и подразделяются на:
- простые - при таких припадках не происходит нарушения сознания;
- сложные - приступы с нарушением или изменением сознания, обусловлены разнообразными по локализации участками перевозбуждения и часто переходят в генерализованные;
- вторично-генерализованные приступы - характерно начало в виде судорожного или бессудорожного парциального приступа или абсанса, с последующим двусторонним распространением судорожной двигательной активности на все группы мышц.
Продолжительность парциальных приступов обычно не более 30 сек.
Бывают состояния, так называемого транса - внешне упорядоченные действия без контроля сознания; по возвращении сознания больной не может вспомнить, где он был и что с ним происходило. Разновидностью транса является снохождение (бывает и не эпилептического происхождения).
Генерализованные приступы бывают судорожные и бессудорожные (абсансы). Для окружающих наиболее пугающими являются генерализованные судорожные приступы. В начале приступа (тоническая фаза) возникает напряжение всех мышц, кратковременная остановка дыхания, часто наблюдается пронзительный крик, возможно прикусывание языка. Спустя 10-20 сек. наступает клоническая фаза, когда сокращения мышц чередуются с их расслаблением. В конце клонической фазы часто наблюдается недержание мочи. Судороги обычно прекращаются самопроизвольно через несколько минут (2-5 мин). Затем наступает постприступный период, характеризующийся сонливостью, спутанностью сознания, головной болью и наступлением сна.
Бессудорожные генерализованные приступы носят название абсансов. Они возникают почти исключительно в детском возрасте и ранней юности. Ребенок внезапно замирает и пристально смотрит в одну точку, взгляд кажется отсутствующим. Могут наблюдаться прикрывание глаз, дрожание век, легкое запрокидывание головы. Приступы продолжаются всего несколько секунд (5-20 сек) и часто остаются незамеченными.
Возникновение эпилептического приступа зависит от комбинации двух факторов самого мозга: активности судорожного очага (иногда его ещё называют эпилептическим) и общей судорожной готовности мозга. Иногда эпилептическому приступу предшествует аура (греческое слово, означающее «дуновение», «ветерок»). Проявления ауры очень разнообразны и зависят от расположения участка мозга, функция которого нарушена (то есть от локализации эпилептического очага). Так же те или иные состояния организма могут быть провоцирующим фактором эпилептического припадка (эпилептические приступы, связанные с наступлением менструаций; эпилептические приступы, наступающие только во время сна). Кроме того, эпилептический приступ может провоцировать целый ряд факторов внешней среды (к примеру, мерцающий свет). Существует целый ряд классификаций характерных эпилептических приступов. С точки зрения лечения наиболее удобна классификация, основанная на симптоматике припадков. Она помогает также отличить эпилепсию от других пароксизмальных состояний.
Виды эпелептических приступов
Какие бывают типы приступов?
Эпилептические приступы очень разнообразны в своих проявлениях – от тяжелых общих судорог до незаметного отключения сознания. Бывают и такие, как: ощущение изменения формы окружающих предметов, подергивание века, покалывание в пальце, неприятные ощущения в животе, кратковременная неспособность говорить, многодневные уходы из дома (трансы), вращение вокруг своей оси и т.п.
Известно более 30 типов эпилептических приступов. В настоящее время для их систематизации используется Международная классификация эпилепсии и эпилептических синдромов. Эта классификация выделяет два главных вида приступов – генерализованный (общий) и парциальный (очаговый, фокальный). Они, в свою очередь, делятся на подвиды: тонико-клонические приступы, абсансы, простые и сложные парциальные приступы, а также другие приступы.
Что такое аура?
Аура (греческое слово, означающее "дуновение", "ветерок") – это состояние, предшествующее эпилептическому приступу. Проявления ауры очень разнообразны и зависят от расположения участка мозга, функция которого нарушена. Ими могут стать: повышение температуры тела, чувство тревожности и беспокойства, звук, странный вкус, запах, изменение зрительного восприятия, неприятное ощущения в животе, головокружение, состояния "уже виденного" (deja vu) или "никогда не виденного" (jamais vu), ощущение внутреннего блаженства или тоски, и другие ощущения. Способность человека правильно описать свою ауру может оказать существенную помощь в диагностике локализации изменений в головном мозге. Аура также может быть не только предвестником, но и самостоятельным проявлением парциального эпилептического приступа.
Что такое генерализованные приступы?
Генерализованные приступы – это приступы, при которых пароксизмальная электрическая активность охватывает оба полушария головного мозга.А дополнительные исследования мозга в таких случаях не выявляют очаговых изменений. К основным генерализованным приступам относятся тонико-клонические (генерализованные судорожные приступы) и абсансы (кратковременные отключения сознания). Генерализованные приступы встречаются примерно у 40% людей с эпилепсией.
Что такое тонико-клонические приступы?
Генерализованные тонико-клонические приступы (grand mal) характеризуются следующими проявлениями:
- отключение сознания;
- напряжение туловища и конечностей (тонические судороги);
- подергивания туловища и конечностей (клонические судороги).
Во время такого приступа на некоторое время может задерживаться дыхание, но это никогда не приводит к удушью человека. Обычно приступ продолжается 1-5 мин. После приступа может наступить сон, состояние оглушенности, вялости, иногда - головная боль.
В том случае, когда перед приступом возникает аура или очаговый приступ, он расценивается как парциальный с вторичной генерализацией.
Что такое абсансы (замирания)?
Абсансы (petit mal ) – это генерализованные приступы с внезапным и кратковременным (от 1 до 30 сек) отключением сознания, не сопровождающиеся судорожными проявлениями. Частота абсансов может быть очень высокой, до нескольких сотен приступов в день. Их нередко не замечают, считая, что человек в это время задумался. Во время абсанса внезапно прекращаются движения, взгляд останавливается, реакция на внешние раздражители отсутствует. Ауры никогда не бывает. Иногда могут быть закатывания глаз, подергивания век, стереотипные движения лица и рук, изменение цвета кожи лица. После приступа возобновляется прерванное действие.
Абсансы характерны для детского и подросткового возраста. Со временем они могут трансформироваться в другие типы приступов.
Что такое подростковая миоклоническая эпилепсия?
Подростковая миоклоническая эпилепсия начинается в промежуток от начала полового созревания (пубертатный период) до 20 лет. Проявляется молниеносными подергиваниями (миоклониями), как правило, рук при сохранении сознания, иногда сопровождающимися генерализованными тоническими или тонико-клоническими приступами. Эти приступы в большинстве своем возникают в интервале 1-2 часов до или после пробуждения ото сна. На электроэнцефалограмме (ЭЭГ) часто выявляются характерные изменения, может отмечаться повышенная чувствительность к световым мельканиям (фотосенситивность). Эта форма эпилепсии хорошо поддается лечению.
Что такое парциальные приступы?
Парциальные (очаговые, фокальные) приступы – это приступы, обусловленные пароксизмальной электрической активностью в ограниченной области головного мозга. Данный вид приступов встречается примерно у 60% людей с эпилепсией. Парциальные приступы могут быть простыми и сложными.
Простые парциальные приступы не сопровождаются нарушением сознания. Они могут проявляться в виде подергиваний или неприятных ощущений в отдельных частях тела, поворота головы, неприятных ощущений в животе и других необычных ощущений. Часто эти приступы схожи с аурой.
Сложные парциальные приступы имеют более выраженные двигательные проявления и обязательно сопровождаются той, или иной степенью изменения сознания. Раньше эти приступы относили к психомоторной и височной эпилепсии.
При парциальных приступах всегда проводится тщательное неврологическое обследование с целью исключения текущего заболевания мозга.
Что такое роландическая эпилепсия?
Полное ее название "доброкачественная эпилепсия детского возраста с центрально-височными (роландическими) пиками". Уже из названия следует, что она хорошо поддается лечению. Приступы появляются в младшем школьном возрасте и прекращаются в подростковом. Роландическая эпилепсия обычно проявляется парциальными приступами (например, одностороннее подергивание угла рта со слюнотечением, сглатывания), которые, как правило, бывают во время сна.
Что такое эпилептический статус?
Эпилептический статус – это состояние, когда эпилептические приступы следуют друг за другом без перерыва. Это состояние опасно для жизни человека. Даже при современном уровне развития медицины по-прежнему очень высок риск смерти больного, поэтому человека с эпилептическим статусом необходимо без промедления доставить в реанимационное отделение ближайшей больницы. Припадки, повторяющиеся настолько часто, что между ними больной не приходит в сознание; различают эпилептический статус фокальных и генерализованных припадков; очень локализованные моторные припадки обозначают термином «постоянная парциальная эпилепсия».
Что такое псевдоприступы?
Эти состояния намеренно вызываются человеком и внешне похожи на приступы. Они могут инсценироваться, с целью привлечь к себе дополнительное внимание или избежать какой-либо деятельности. Часто бывает трудно отличить истинный эпилептический приступ от псевдоэпилептического.
Псевдоэпилептические приступы наблюдаются:
- в детском возрасте;
- чаще у женщин, чем у мужчин;
- в семьях, где есть родственники с психическими заболеваниями;
- при истерии;
- при наличии конфликтной ситуации в семье;
- при наличии других заболеваний мозга.
В отличие от эпилептических приступов при псевдоприступах нет характерной послеприступной фазы, очень быстро происходит возврат к нормальному состоянию, человек часто улыбается, редко бывают повреждения тела, редко возникает раздражительность, редко случается больше одного приступа в течение короткого промежутка времени. Электроэнцефалография (ЭЭГ) позволяет достаточно точно выявить псевдоэпилептические приступы.
К сожалению, псевдоэпилептические приступы часто ошибочно расцениваются как эпилептические, и больные начинают получать лечение специфическими препаратами. Родственники в таких случаях бывают напуганы диагнозом, в результате в семье индуцируется тревога и формируется гиперопека над псевдобольным человеком.
Судорожный очаг
Судорожный очаг является результатом органического или функционального повреждения участка мозга, вызванного любым фактором (недостаточное кровообращение (ишемия), перинатальные осложнения, травмы головы, соматические или инфекционные заболевания, опухоли и аномалии головного мозга, нарушения обмена веществ, инсульт, токсическое воздействие различных веществ). На месте структурного повреждения рубец (в котором иногда образуется заполненная жидкостью полость (киста)). В этом месте периодически может возникать острый отек и раздражение нервных клеток двигательной зоны, что ведёт к судорожным сокращениям скелетных мышц, которые, в случае генерализации возбуждения на всю кору головного мозга, заканчиваются потерей сознания.
Судорожная готовность
Судорожная готовность - это вероятность увеличения патологического (эпилептиформного) возбуждения в коре головного мозга сверх уровня (порога), на котором функционирует противосудорожная система мозга. Она может быть высокой или низкой. При высокой судорожной готовности даже небольшая активность в очаге может привести к появлению развернутого судорожного приступа. Судорожная готовность мозга может быть настолько велика, что приводит к кратковременному отключению сознания и в отсутствие очага эпилептической активности. В данном случае речь идёт об абсансах. И наоборот, судорожная готовность может отсутствовать вовсе, и, в этом случае, даже при очень сильном очаге эпилептической активности, возникают парциальные припадки, не сопровождающиеся потерей сознания. Причиной повышенной судорожной готовности является внутриутробная гипоксия мозга, гипоксия в родах или наследственная предрасположенность (риск эпилепсии у потомства больных эпилепсией составляет 3-4 %, что в 2-4 раза выше, чем в общей популяции).
Диагностика эпилепсии
Всего существует около 40 различных форм эпилепсии и разных типов приступов. При этом для каждой формы разработана своя схема лечения. Именно поэтому для врача так важно не только поставить диагноз эпилепсии, но и определить ее форму.
Как проводится диагностика эпилепсии?
Полное медицинское обследование включает в себя сбор информации о жизни больного, развитии болезни и, самое главное, очень подробное описание приступов, а также состояний, им предшествующих, самим больным и очевидцами приступов. Если приступы возникли у ребенка, то врача будет интересовать течение беременности и родов у матери. Обязательно проводится общее и неврологическое обследование, электроэнцефалография. К специальным неврологическим исследованиям относится ядерно-магниторезонансная томография и компьютерная томография. Главная задача обследования – это выявление текущих заболеваний организма или головного мозга, которые могли послужить причиной возникновения приступов.
Что такое электроэнцефалография (ЭЭГ)?
С помощью этого метода регистрируется электрическая активность клеток мозга. Это самое важное исследование при диагностике эпилепсии. ЭЭГ проводится сразу же после появления первых приступов. При эпилепсии на ЭЭГ появляются специфические изменения (эпилептическая активность) в виде разрядов острых волн и пиков более высокой амплитуды, чем обычные волны. При генерализованных приступах на ЭЭГ отмечаются группы генерализованных комплексов пик-волна во всех областях мозга. При очаговой эпилепсии изменения выявляются только на определенных, ограниченных участках мозга. Специалист на основании данных ЭЭГ может установить, какие изменения произошли в мозге, уточнить тип приступов, и, исходя из этого, определить, какие препараты будут предпочтительны при лечении. Также с помощью ЭЭГ осуществляется контроль эффективности проводимого лечения (особенно важно при абсансах), и решается вопрос о прекращении лечения.
Как проводится ЭЭГ?
ЭЭГ – это совершенно безвредное и безболезненное исследование. Для его проведения к голове прикладываются и закрепляются на ней при помощи резинового шлема маленькие электроды. Электроды с помощью проводов подключаются к электроэнцефалографу, который усиливает в 100 тысяч раз полученные с них электрические сигналы клеток головного мозга, записывает их на бумагу или вводит показания в компьютер. Пациент во время исследования лежит, или сидит в удобном диагностическом кресле, будучи расслабленным, с закрытыми глазами. Обычно при снятии ЭЭГ проводятся так называемые функциональные пробы (фотостимуляция и гипервентиляция), представляющие собой провокационные нагрузки на мозг посредством яркого светового мелькания и усиленной дыхательной активности. Если во время ЭЭГ начался приступ (это бывает очень редко), то качество обследования намного возрастает, так как в этом случае удается более точно установить область нарушенной электрической активности мозга.
Являются ли изменения на ЭЭГ основанием для выявления или исключения эпилепсии?
Многие изменения на ЭЭГ являются неспецифическими и представляют лишь вспомогательную информацию для эпилептолога. Только на основании выявленных изменений электрической активности клеток мозга нельзя говорить об эпилепсии, и, наоборот, нельзя исключить этот диагноз при нормальной ЭЭГ, если имеют место эпилептические приступы. Эпилептическая активность на ЭЭГ регулярно выявляется только у 20-30% людей с эпилепсией.
Интерпретация изменений биоэлектрической активности мозга – это, в какой-то мере, искусство. Изменения, похожие на эпилептическую активность, могут быть вызваны движением глаз, глотанием, пульсацией сосудов, дыханием, движением электрода, электростатическим разрядом и другими причинами. Кроме того, электроэнцефалографист должен учитывать возраст пациента, так как ЭЭГ детей и подростков значительно отличается от электроэнцефалограммы взрослых.
Что такое проба с гипервентиляцией?
Это частое и глубокое дыхание в течение 1-3 минут. Гипервентиляция вызывает выраженные обменные изменения в веществе мозга за счет интенсивного выведения углекислоты (алкалоз), которые, в свою очередь, способствуют появлению эпилептической активности на ЭЭГ у людей с приступами. Гипервентиляция во время записи ЭЭГ позволяет выявить скрытые эпилептические изменения и уточнить характер эпилептических приступов.
Что такое ЭЭГ с фотостимуляцией?
Эта проба основана на том, что световые мелькания у некоторых людей с эпилепсией могут вызывать приступы. Во время записи ЭЭГ перед глазами исследуемого пациента ритмично (10-20 раз в секунду) вспыхивает яркий свет. Выявление эпилептической активности во время фотостимуляции (фотосенситивная эпилептическая активность) позволяет врачу выбрать наиболее правильную тактику лечения.
Для чего проводится ЭЭГ с депривацией сна?
Депривация (лишение) сна в течение 24-48 часов перед ЭЭГ проводится для выявления скрытой эпилептической активности в сложных для распознавания случаях эпилепсии.
Лишение сна является довольно сильным провоцирующим приступы фактором. Следует применять эту пробу только под руководством опытного врача.
Что такое ЭЭГ во сне?
Как известно, при определенных формах эпилепсии изменения на ЭЭГ сильнее выражены, а порой только и способны быть уловимы при проведении исследования во сне. Запись ЭЭГ во время сна позволяет обнаружить эпилептическую активность у большей части тех больных, у которых в дневное время она не выявлялась даже под влиянием обычных провокационных проб. Но, к сожалению, для подобного исследования необходимы специальные условия и подготовленность медицинского персонала, что ограничивает широкое применение этого метода. Особенно сложно его проведение у детей.
Правильно ли не принимать противоэпилептические препараты перед ЭЭГ?
Этого не следует делать. Резкое прекращение приема препаратов провоцирует приступы и даже может вызвать эпилептический статус.
Когда используется видео-ЭЭГ?
Это очень сложное исследование проводится в тех случаях, когда трудно бывает определить тип эпилептического приступа, а также при дифференциальной диагностике псевдоприступов. Видео-ЭЭГ представляет собой видеозапись картины приступа, часто во время сна, с одновременной регистрацией ЭЭГ. Это исследование проводят только в специализированных медицинских центрах.
Для чего проводится картирование мозга?
Эта разновидность ЭЭГ с компьютерным анализом электрической активности клеток головного мозга обычно проводится в научных целях.. Применение данного метода при эпилепсии ограничено выявлением лишь очаговых изменений.
Вредна ли ЭЭГ для здоровья?
Электроэнцефалография – это абсолютно безвредное и безболезненное исследование. ЭЭГ не связана с каким-либо воздействием на мозг. Это исследование можно проводить настолько часто, насколько это необходимо. Проведение ЭЭГ вызывает лишь небольшое неудобство, связанное с надеванием шлема на голову и легким головокружением, которое может появляться во время гипервентиляции.
Зависят ли результаты ЭЭГ от того, на каком аппарате проводится исследование?
Аппараты для проведения ЭЭГ – электроэнцефалографы, производимые различными фирмами, принципиально не отличаются друг от друга. Их различие состоит только в уровне технического сервиса для специалистов и в количестве каналов регистрации (используемых электродов). Результаты ЭЭГ в большей степени зависят от квалификации и опыта специалиста, проводящего исследование и анализ полученных данных.
Как подготовить ребенка к ЭЭГ?
Ребенку необходимо объяснить, что его ждет во время исследования, и убедить в его безболезненности. Ребенок перед исследованием не должен испытывать чувства голода. Голова должна быть чисто вымыта. С маленькими детьми необходимо накануне потренироваться в надевании шлема и пребывании в неподвижном состоянии с закрытыми глазами (можно инсценировать игру в космонавта или танкиста), а также научить глубоко и часто дышать под команды "вдох" и "выдох".
Компьютерная томография
Компьютерная томография (КТ) – это метод исследования мозга с помощью радиоактивного (рентгеновского) излучения. Во время исследования проводится серия снимков мозга в различных плоскостях, что позволяет, в отличие от обычной рентгенографии, получить изображение мозга в трех измерениях. КТ позволяет выявлять структурные изменения в головном мозге (опухоли, кальцификаты, атрофии, гидроцефалии, кисты и др.).
Однако, данные КТ могут не иметь информативной значимости при отдельных видах приступов, к которым относятся, в частности:
любые эпилептические приступы в течение длительного времени, особенно у детей;
генерализованные эпилептические приступы с отсутствием очаговых изменений на ЭЭГ и указаний на поражение мозга при неврологическом обследовании.
Магнитно-резонансная томография
Магнитно-резонансная томография является одним из наиболее точных методов диагностики структурных изменений головного мозга.
Ядерно-магнитный резонанс (ЯМР) – это физическое явление, основанное на свойствах некоторых атомных ядер при помещении их в сильное магнитное поле поглощать энергию в радиочастотном диапазоне и излучать ее после прекращения воздействия радиочастотного импульса. По своим диагностическим возможностям ЯМР превосходит компьютерную томографию.
К основным недостаткам обычно относят:
- низкая достоверность выявления кальцификатов;
- высокая стоимость;
- невозможность обследования больных с клаустрофобией (боязнь замкнутого пространства), искусственными водителями ритма (кардиостимулятор), крупными металлическими имплантантами из немедицинских металлов.
Нужно ли медицинское обследование в тех случаях, когда приступов уже нет?
Если у человека с эпилепсией приступы прекратились, а препараты еще не отменены, то ему рекомендуется проводить контрольное общее и неврологическое обследование не реже одного раза в шесть месяцев. Это особенно важно для контроля побочного действия противоэпилептических препаратов. Обычно проверяется состояние печени, лимфатических узлов, десен, волос, а также проводятся лабораторные анализы крови и печеночные пробы. Кроме того, иногда необходимо контролировать количество противосудорожных препаратов в крови. Неврологическое обследование при этом включает в себя традиционный осмотр невролога и проведение ЭЭГ.
Причина смерти при эпилепсии
Особенно опасен эпилептический статус в связи с выраженной мышечной активностью: тонико-клонические судороги дыхательной мускулатуры, вдыхание слюны и крови из ротовой полости, а также задержки и аритмии дыхания ведут к гипоксии и ацидозу. Сердечно - сосудистая система испытывает запредельные нагрузки в связи с гигантской мышечной работой; гипоксия усиливает отёк мозга; ацидоз усиливает нарушения гемодинамики и микроциркуляции; вторично все больше ухудшаются условия для работы мозга. При пролонгированном в клинике эпилептическом статусе нарастает глубина коматозного состояния, судороги принимают тонический характер, гипотония мышц сменяется их атонией, а гиперрефлексия - арефлексией. Нарастают гемодинамические и дыхательные нарушения. Судороги могут полностью прекратиться, и наступает стадия эпилептической прострации: глазные щели и рот полуоткрыты, взор безучастный, зрачки широкие. В таком состоянии может наступить смерть.
Два основных механизма ведут к цитотоксическому действию и некрозу, в них клеточная деполяризация поддерживается стимуляцией NMDA-рецепторов и ключевым моментом является запуск внутри клетки каскада разрушения. В первом случае чрезмерное нейрональное возбуждение является результатом отека (жидкость и катионы поступают внутрь клетки), ведущее к осмотическому повреждению и клеточному лизису. Во втором случае активация НМДА рецепторов активирует поток кальция в нейрон с аккумуляцией внутриклеточного кальция до уровня выше, чем вмещает цитоплазматический кальций, связывающий белок. Свободный внутриклеточный кальций является токсичным для нейрона и ведёт к серии нейрохимических реакций, включающих митохондриальные дисфункции, активирует протеолиз и липолиз, уничтожающие клетку. Этот замкнутый круг и лежит в основе гибели больного при эпилептическом статусе.
Прогноз при эпилепсии
В большинстве случаев после единичного приступа прогноз благоприятный. Приблизительно у 70 % больных на фоне лечения наступает ремиссия, то есть припадки отсутствуют в течение 5 лет. В 20-30 % приступы продолжаются, в таких случаях нередко требуется одновременное назначение нескольких противосудорожных препаратов.
Первая помощь
Признаками или симптомами приступа обычно являются: судорожные сокращения мышц, остановка дыхания, потеря сознания. Во время приступа окружающим нужно сохранить спокойствие - не проявляя паники и суеты оказать правильную первую помощь. Перечисленные симптомы приступа в течение нескольких минут должны пройти сами собой. Ускорить естественное прекращение симптомов, сопровождающих приступ, окружающие чаще всего не могут.
Важнейшая цель первой помощи при приступе: предотвратить причинение вреда здоровью человека, с которым случился приступ.
Начало приступа может сопровождаться потерей сознания и падением человека на пол. При падениях с лестницы, рядом с выделяющимися от уровня пола предметами возможны ушибы головы, переломы.
Помните: приступ не является передающимся от одного к другому человеку заболеванием, действуйте смело и правильно, оказывая первую помощь.
Вхождение в приступ
Поддержите руками падающего человека, опустите его здесь же на пол или усадите на лавочку. Если человек находится в опасном месте, например, на перекрёстке или рядом с обрывом, приподняв голову, взяв его под мышки, переместите его немного в сторону от опасного места.
Начало приступа
Присядьте рядом с человеком и придерживайте самое важное - голову человека, удобнее всего это делать, зажав голову лежащего между своими коленями и придерживая её сверху руками. Конечности можно не фиксировать, амплитудных движений они делать не будут, и если изначально человек лежит достаточно удобно, то травм себе он нанести не сможет. Других людей рядом не требуется, попросите их отойти. Основная фаза приступа. Придерживая голову, приготовьте сложенный носовой платок или часть одежды человека. Это может потребоваться для вытирания слюны, и если рот открыт, то можно вставить кусочек этой материи, сложенный в несколько слоев, между зубами, это предотвратит прикусывание языка, щеки или даже повреждение зубов друг об друга во время судорог.
Если челюсти сомкнуты плотно, не надо пытаться силой открывать рот (это вероятнее всего не получится и может травмировать ротовую полость).
При усиленном слюноотделении продолжайте удерживать голову человека, но поверните её набок, для того чтобы слюна могла стекать на пол через уголок рта и не попадала в дыхательные пути. Ничего страшного, если немного слюны будет попадать на одежду или руки.
Выход из приступа
Сохраняйте полное спокойствие, приступ с остановкой дыхания может длиться несколько минут, запоминайте последовательность симптомов приступа, чтобы потом описать их врачу.
После окончания судорог и расслабления тела, необходимо положить пострадавшего в восстановительное положение - на бок, это необходимо для предотвращения западения корня языка.
При пострадавшем могут оказаться лекарства, но использовать их можно только по непосредственной просьбе пострадавшего, в ином случае может последовать уголовная ответственность за причинение вреда здоровью. В подавляющем большинстве случаев выход из приступа должен происходить естественным путем, а правильное лекарство или их смесь и дозу подберёт сам человек после выхода из приступа. Обыскивать человека в поисках инструкций и лекарств не стоит, так как это не является необходимым, а только вызовет нездоровую реакцию окружающих.
В редких случаях выход из приступа может сопровождаться непроизвольным мочеиспусканием, при этом у человека в это время ещё продолжаются судороги, а сознание в полной мере к нему не вернулось. Вежливо попросите других людей отойти и разойтись, придерживайте голову и плечи человека и слабо препятствуйте ему вставать. Позже человек сможет прикрыться, например, непрозрачным пакетом.
Иногда на выходе из приступа, ещё при редких судорогах человек пытается встать и начать ходить. Если Вы сможете удерживать спонтанные порывы из стороны в сторону человека, и место не представляет опасностей, например, в виде дороги рядом, обрыва и пр., позвольте человеку, не прилагая с Вашей стороны помощи, встать и пройдитесь с ним, крепко придерживая его. Если место представляет опасность, то до полного прекращения судорог или полного возвращения сознания не позволяйте ему вставать.
Обычно минут через 10 после приступа, человек полностью приходит в своё нормальное состояние и первая помощь ему больше не нужна. Предоставьте человеку самому принять решение о необходимости обращаться за медицинской помощью, после выхода из приступа в этом иногда уже нет необходимости. Есть люди, у которых приступы случаются несколько раз в день, и при этом они являются совершенно полноценными членами общества.
Часто молодым людям доставляет неудобство внимание других людей к этому происшествию, причём значительно большее, чем сам приступ. Случаи приступа при некоторых раздражителях и внешних обстоятельствах могут случиться почти у половины больных, предварительно застраховаться от этого современная медицина не позволяет.
Человека, у которого приступ уже завершается не стоит делать фокусом общего внимания, даже если при выходе из приступа человек издает непроизвольные судорожные крики. Вы могли бы, придерживая голову человека, например, спокойно разговаривать с человеком, это помогает уменьшить стресс, придаёт уверенность человеку, выходящему из приступа, а также успокаивает зевак и побуждает их расходиться.
Скорую помощь необходимо вызывать в случае повторного приступа, наступление которого свидетельствует об обострении заболевания и о необходимости госпитализации, так как за вторым подряд приступом могут последовать дальнейшие. При общении с оператором достаточно сообщить пол и примерный возраст пострадавшего, на вопрос «Что случилось?» ответить «повторный приступ эпилепсии», назвать адрес и крупные неподвижные ориентиры, по просьбе оператора сообщить данные о себе.
Кроме того, скорую помощь следует вызывать, если:
- приступ длится более 3 минут
- после приступа пострадавший не приходит в сознание более 10 минут
- приступ произошёл впервые
- приступ случился у ребенка или у пожилого человека
- приступ произошёл у беременной женщины
- во время приступа пострадавший получил травмы.
Лечение эпилепсии
Лечение больного эпилепсией направлено на устранение причины заболевания, подавление механизмов развития припадков и коррекцию психосоциальных последствий, которые могут проявляться в результате неврологической дисфункции, лежащей в основе заболеваний, или в связи со стойким снижением трудоспособности.
Если эпилептический синдром есть результат метаболических нарушений, таких как гипогликемия или гипокальциемия, то после восстановления обменных процессов до нормального уровня припадки обычно прекращаются. Если эпилептические припадки обусловлены анатомическим поражением мозга, например опухолью, артериовенозной мальформацией или кистой мозга, то удаление патологического очага также приводит к исчезновению припадков. Однако длительно существующие даже не прогрессирующие очаги поражения могут вызывать развитие различных негативных изменений. Эти изменения способны приводить к формированию хронических эпилептических очагов, которые невозможно устранить путем удаления первичного очага поражения. В таких случаях нужен контроль, иногда необходима хирургическая экстирпация эпилептических областей мозга.
Медикаментозное лечение эпилепсии
- Противосудорожные, другое название антиконвульсанты, снижают частоту, длительность, в некоторых случаях полностью предотвращают судорожные приступы:
- Нейротропные средства - могут угнетать или стимулировать передачу нервного возбуждения в различных отделах (центральной) нервной системы.
- Психоактивные вещества и психотропные средства влияют на функционирование центральной нервной системы, приводя к изменению психического состояния.
- Рацетамы перспективный подкласс психоактивных ноотропных веществ.
Противоэпилептические лекарства выбирают в зависимости от формы эпилепсии и характера приступов. Препарат обычно назначают в небольшой начальной дозе с постепенным ее увеличением до появления оптимального клинического эффекта. При неэффективности препарата он постепенно отменяется и назначается следующий. Помните, что ни при каких обстоятельствах не следует самостоятельно менять дозировку лекарства или прекращать лечение. Внезапная смена дозы способна спровоцировать ухудшение состояния и учащение приступов.
Немедикаментозные методы лечения
- Хирургическая операция;
- метод Войта;
- Остеопатическое лечение;
- Изучение влияния внешних раздражителей, влияющих на частоту приступов, и ослабление их влияния. Например, на частоту приступов может влиять режим дня, а может быть удастся индивидуально установить связь, например, когда употребляется вино, а потом оно запивается кофе, но это все индивидуально для каждого организма больного эпилепсией;
- Кетогенная диета.
Эпилепсия и вождение автомобиля
В каждом государстве разработаны свои собственные правила определения того, когда человек, страдающий эпилепсией, может получить водительские права, и в нескольких странах существуют законы, обязывающие врача сообщать о больных эпилепсией в регистратуру и информировать пациентов об их ответственности за это. В целом больные могут управлять автомобилем, если в течение 6 месяцев - 2 лет (на фоне медикаментозного лечения или без него) у них не было припадков. В некоторых странах точная продолжительность этого периода не определена, но больной должен получить у врача заключение о прекращении припадков. Врач обязан предупредить больного эпилепсией о том, какому риску тот подвергается, находясь за рулем с таким заболеванием.
Большинство больных эпилепсией при адекватном контроле припадков посещают школу, поступают на работу и ведут относительно нормальный образ жизни. У детей с эпилепсией обычно возникает больше проблем в школе, чем у их сверстников, но необходимо предпринять все усилия, чтобы дать таким детям возможность нормально учиться, оказывая им дополнительную помощь в форме репетиторства и психологических консультаций.
Как взаимосвязана эпилепсия с сексуальной жизнью?
Сексуальное поведение - важная, но очень личная часть жизни для большинства мужчин и женщин. Исследования показали, что примерно у трети людей с эпилепсией вне зависимости от пола выявляются сексуальные проблемы. Основными причинами сексуальных нарушений являются психосоциальные и физиологические факторы.
Психосоциальные факторы:
- ограниченная социальная активность;
- недостаточное чувство собственного достоинства;
- неприятие одним из партнеров факта наличия эпилепсии у другого.
Психосоциальные факторы неизменно вызывают половую дисфункцию при различных хронических заболеваниях, и являются также причиной сексуальных проблем при эпилепсии. Наличие приступов часто приводит к ощущению уязвимости, беспомощности, неполноценности и мешает установлению нормальных отношений с половым партнером. Кроме того, многие опасаются, что их сексуальная активность может спровоцировать приступы, особенно в тех случаях, когда приступы вызываются гипервентиляцией или физической активностью.
Известны даже такие формы эпилепсии, когда сексуальные ощущения выступают компонентом эпилептического приступа и в результате формируют отрицательное отношение к любым проявлениям половых влечений.
Физиологические факторы:
- нарушение функции структур мозга, отвечающих за половое поведение (глубинные структуры мозга, височная доля);
- изменение гормонального фона вследствие приступов;
- увеличение уровня тормозных веществ в мозге;
- снижение уровня половых гормонов вследствие приема препаратов.
Уменьшение полового влечения отмечается примерно у 10% людей, получающих противоэпилептические препараты, и в большей степени оно выражено у принимающих барбитураты. Довольно редким случаем при эпилепсии является повышенная сексуальная активность, что является не менее серьезной проблемой.
При оценке сексуальных нарушений необходимо учитывать, что они также могут быть результатом неправильного воспитания, религиозных ограничений и отрицательного опыта ранней половой жизни, но наиболее частая причина – это нарушение взаимоотношений с половым партнером.
Эпилепсия и беременность
Большинство больных эпилепсией женщин способны к вынашиванию неосложненной беременности и рождению здоровых детей, даже если они принимают в это время антиконвульсанты. Однако в период беременности в организме изменяется течение метаболических процессов, особое внимание следует обращать на уровни противоэпилептических препаратов в крови. Иногда для поддержания терапевтических концентраций приходится назначать относительно высокие дозы. Большинство больных женщин, состояние которых хорошо контролировалось до беременности, продолжают чувствовать себя удовлетворительно во время беременности и родов. У женщин, у которых не удается купировать припадки до наступления беременности, риск развития осложнений в период беременности выше.
Одно из самых серьезных осложнений беременности, токсикоз, часто проявляется генерализованными тонико-клоническими судорогами в последнем триместре. Такие припадки представляют собой симптом тяжелого неврологического расстройства и не служат проявлением эпилепсии, встречаясь у страдающих эпилепсией женщин не чаще, чем у остальных. Токсикоз необходимо корригировать: это поможет предупредить возникновение припадков.
У потомства женщин, больных эпилепсией, в 2-3 раза повышен риск эмбриональных пороков развития; по-видимому, это обусловлено сочетанием низкой частоты медикаментозно индуцированных мальформаций и генетической предрасположенности. К числу наблюдаемых врожденных пороков относится гидантоиновый синдром плода, характеризующийся расщелиной губы и неба, пороками сердца, гипоплазией пальцев и дисплазией ногтей.
Идеальным для женщины, планирующей беременность, было бы прекратить прием противоэпилептических препаратов, но весьма вероятно, что у большого числа больных это приведет к рецидиву припадков, которые в дальнейшем окажутся более пагубными как для матери, так и для ребенка. Если состояние пациентки позволяет отменить лечение, то это может быть сделано в подходящие сроки до наступления беременности. В других случаях поддерживающее лечение желательно проводить одним препаратом, назначая его в минимальной эффективной дозе.
У детей, подвергавшихся хроническому внутриутробному воздействию барбитуратов, часто отмечаются преходящие вялость, гипотония, беспокойство и нередко наблюдаются признаки синдрома отмены барбитуратов. Этих детей следует включать в группу риска по возникновению различных нарушений в период новорожденности, медленно выводить из состояния зависимости от барбитуратов и внимательно наблюдать за их развитием.
Есть еще припадки похожие на эпилептические, но не являющиеся таковыми. Повышенная возбудимость при рахите, неврозе, истерии, нарушения деятельности сердца, дыхания могут вызвать подобные приступы.
Аффективно – респираторные приступы:
Ребенок начинает плакать и на высоте плача перестает дышать, иногда при этом даже обмякает, падает без сознания, могут быть подергивания. Помощь при аффективных приступах очень простая. Надо набрать как можно больше воздуха в свои легкие и дунуть на лицо ребенка изо всей силы, или протереть его личико холодной водой. Рефлекторно дыхание восстановится, приступ прекратится. Встречается также яктация, когда совсем маленький ребенок раскачивается из стороны в сторону, такое впечатление, что сам себя укачивает перед сном. А кто уже умеет сидеть, раскачивается вперед-назад. Чаще всего яктация возникает, если нет необходимого душевного контакта (бывает у детей в детских домах), редко - из-за умственных нарушений.
Кроме перечисленных состояний, бывают приступы потери сознания, связанные с нарушением деятельности сердца, дыхания и др.
Влияние на характер
Патологическое возбуждение коры головного мозга и приступы не проходят бесследно. В итоге меняется психика больного эпилепсией. Конечно, степень изменения психики во многом зависит от особенностей личности больного, длительности и тяжести заболевания. В основном, происходит замедление психических процессов, в первую очередь мышления и аффектов. С течением болезни изменения мышления прогрессируют, пациент зачастую не может отделить главное от второстепенного. Мышление становится малопродуктивным, имеет конкретно-описательный, трафаретно-шаблонный характер; в речи преобладают стандартные выражения. Многие исследователи характеризуют его как «лабиринтное мышление».
По данным наблюдений по частоте встречаемости среди больных изменения характера у эпилептиков можно расположить в следующем порядке:
- медлительность,
- вязкость мышления,
- тяжеловесность,
- вспыльчивость,
- эгоизм,
- злопамятность,
- обстоятельность,
- ипохондричность,
- склочность,
- аккуратность и педантизм.
Характерна внешность больного эпилепсией. Бросается в глаза медлительность, сдержанность в жестах, немногословность, вялость мимики, маловыразительность лица, часто можно заметить «стальной» блеск глаз (симптом Чижа).
Злокачественные формы эпилепсии, в конечном итоге, приводят к эпилептическому слабоумию. У больных слабоумие проявляется вялостью, пассивностью, равнодушием, смирением с болезнью. Вязкое мышление непродуктивно, память снижена, лексикон скуден. Аффект напряженности утрачен, но сохраняются угодливость, льстивость, ханжество. В исходе развивается безразличие ко всему, кроме собственного здоровья, мелочные интересы, эгоцентризм. Поэтому важно вовремя распознать болезнь! Обществен-ное понимание и всесторон-няя поддержка чрезвычайно важны!
Можно ли употреблять алкоголь?
Некоторые люди с эпилепсией предпочитают вообще не употреблять алкогольных напитков. Хорошо известно, что алкоголь может провоцировать приступы, но это в значительной степени обусловлено индивидуальной восприимчивостью человека, а также формой эпилепсии. Если человек с приступами полностью адаптирован к полноценной жизни в обществе, то он сможет найти для себя разумное решение проблемы употребления алкоголя. Допустимыми дозами употребления алкоголя в день являются для мужчин – 2 бокала вина, для женщин – 1 бокал.
Можно ли курить?
Курить вредно – это общеизвестно. Прямой связи между курением и возникновением приступов не выявлено. Но существует опасность пожара, если приступ возникнет во время курения без присмотра. Женщины, страдающие эпилепсией, не должны курить во время беременности, чтобы не увеличивать риска (и так достаточно высокого) пороков развития у ребенка.
Важно! Лечение проводится только под контролем врача. Самодиагностика и самолечение недопустимы!
В мире существует огромное количество болезней, некоторые из них уже много веков известны медицине, такие как падучая болезнь или, как ее называют медики, - эпилепсия. Это заболевание уже давно интересует ученых, они работают над созданием лекарства от него, но пока их усилия так и не увенчались успехами. Но что это за болезнь, кто находится в зоне риска?
за заболевание
Падучей болезнью называют эпилепсию - это хроническая форма заболевания, которое проявляется в виде судорог и припадков, повторяющихся регулярно и сопровождающихся потерей сознания и изменениями личности. Данная патология - это повод дать человеку инвалидность.
Эта болезнь известна уже давно, во многих медицинских трактатах у египетских жрецов, у тибетских знахарей, арабских целителей можно было найти записи о том, что они долгое время наблюдали за состоянием больных с симптомами падучей, но вылечить таких пациентов им не удалось. По статистике, на 1000 человек населения 5 человек больны.
Причины возникновения болезни
Болезнь падучая - это очень противоречивая патология, особенно если посмотреть, какие причины ее вызывают. Точно сказать, предается ли болезнь по наследству, нельзя, но у почти половины больных после расспросов обнаруживались в роду родственники с такими симптомами заболевания.
Спровоцировать начало патологии могут и другие причины:

Увы, но до сих пор еще точно указать причины возникновения конвульсий у того или иного пациента нельзя. У каждого человека, у которого есть такой диагноз (болезнь падучая), симптомы проявляются по-разному. У одного больного приступ может быть сильно выраженным и ему требуется помощь, а у других он может проходить незамеченным. Но как распознать приступ, какие признаки и симптомы должны заставить оказать первую помощь?
Признаки эпилепсии
Определить припадки можно по нескольким видам:

Приступы встречаются у каждого пациента, однако какими точно они будут, предсказать заранее не получится.
Кому может грозить эпилепсия
Сказать о том, что эпилепсия возникает у людей, которые ведут неправильный образ жизни или не следят за своим здоровьем, нельзя. Это заболевание часто встречается у того, на кого даже и подумать не можешь, к примеру, поразила падучая болезнь Хиллари Клинтон. Приступы у нее были разной формы. Многие врачи искали лекарство, которое поможет ей избавиться от патологии, но удалось только немного уменьшить количество приступов и их интенсивность.
В группу риска попадают люди с разным уровнем жизни и любого возраста:

Эпилепсия у детей
Очень часто дети после инфекционных заболеваний или серьезных травм пугают родителей своими приступами. Если они были единичными, то это еще не диагноз, но когда было замечено 3-4 приступа с определенной периодичностью, то в этом случае нужно бить тревогу и срочно обращаться к врачу, чтобы подтвердить диагноз (болезнь падучая) или опровергнуть его.
Детская эпилепсия сильно отличается от взрослой.
У новорожденных детей тонические приступы происходят из-за преимущественного функционирования определенных частей головного мозга. Но не стоит сразу бить тревогу, ведь их очень легко можно спутать с двигательной активностью.
Приступы у детишек до 5 лет проявляются в виде непроизвольных прижатий рук к груди, резким выпрямлением ног и наклоном тела вперед. Замечено, что приступы чаще случаются утром после пробуждения и длятся всего пару секунд. К 6 годам приступы могут прекратиться или же перерасти в более серьезную форму.

В 7-15 лет чаще всего у детей возникают клонические приступы. Они теряют сознание, их мучают частые головные боли, кратковременная потеря речи. Но самостоятельно ставить диагноз не стоит, нужно обязательно пройти обследование и точно определить - падучая болезнь у ребенка или другое заболевание.
Диагностика эпилепсии
Диагноз пациенту ставят только в том случае, если было замечено 3-4 приступа, кроме этого, нужно точно исключить наличие других патологий, которые могут послужить причиной такого состояния.
Чаще всего эпилепсии подвержены подростки и люди преклонного возраста. Люди среднего возраста меньше, но у них также бывают приступы. Если внимательнее разобраться, то к ним чаще всего приводят инсульты или травмы головы.

Только после прохождения всех исследований врач может поставить точный диагноз и назначить препараты, которые помогут облегчить приступы и сделать их менее частыми.
Лечение эпилепсии
Начало лечения пациента с диагнозом "болезнь падучая" начинается с приема медицинских препаратов. Лечение длительное, первый курс может затянуться на два года, а после регулярно нужно будет принимать лекарства. Чаще всего комплексное лечение состоит из приема таких лекарственных средств:

В основном все пациенты хорошо переносят лечение и могут принимать одни и те же препараты около 5-10 лет. Но можно комбинировать терапию и с рецептами народной медицины.
Эпилепсия: лечение народными методами
Существует много народных рецептов, эффективных для пациентов, которым поставлен диагноз "болезнь падучая". Лечение народными средствами должно быть длительным, только в этом случае можно заметить серьезные изменения. Существует много сложных рецептов отваров, где присутствует несколько видов трав, а есть и простые, но не менее эффективные. Итак, рекомендуется ежедневно применять такие составы, и приступы станут редкими и неинтенсивными:
- Перед каждым приемом пищи нужно выпивать 1 столовую ложку свежевыжатого сока лука.
- Трижды в день нужно пить настойку валерианы, детям количество капель соответствует возрасту, а взрослому по 30-40 капель.
- Каждое утро натощак нужно съедать ядро из абрикосовой косточки, их количество должно соответствовать возрасту пациента. Курс приема три месяца, после - месяц перерыва, и повторить курс.
Но кроме лечения народными методами, также многие прибегают к помощи церкви. Если поговорить с батюшкой, то он подскажет, что есть молитва от падучей болезни, при эпилепсии ее читают два раза в день. Верующие люди верят, что только Бог сможет помочь им в излечении такого недуга.
Заговоры при эпилепсии
Заговоры от падучей болезни также часто используют в лечении людей, ведь родственники стараются прибегнуть к любому из методов, чтобы только помочь облегчить страдания:
- Нужно взять хлебный мякиш, сделать из него шарик и катать им по груди, рукам и ногам больного эпилепсией, после отнести этот шарик на перекресток и сказать: "Свят доброхот, хлеб-соль прими, а раба Божия (имя) прости".
- Также используя мякиш хлеба, и выкатывая им по всему телу больного, произносить такие слова: "Выкатываю, выговариваю и поперечную, завидную и радостную, с буйной головы, с румяного лица, с костей, с мозгов, с печени, с легких, с ретивого сердца, с белых рук, с быстрых ног пречистыми словами".
Несмотря на то что максимально эффективного лекарства, которое могло бы справиться с эпилепсией, не существует, но есть масса препаратов, с помощью которых можно облегчить состояние пациента, улучшить качество его жизни, снизить частоту повторяемости приступов. Не занимайтесь самолечением и самостоятельной постановкой диагноза. Только специалист имеет право это делать.