Нейропатия большеберцового нерва. Неврит большеберцовый — причины, симптомы, диагностика, лечение, профилактика
Читайте также
Неврит малоберцового нерва — заболевание, которое сопровождается сильной болью, нарушением подвижности, ощущением дискомфорта. В первую очередь это воспалительное заболевание. Оно затрагивает один или чаще всего несколько периферических нервов. Неврит может задеть любой из нервов нашего организма. По количеству воспаленных нервов разделяют мононевриты и полиневриты.
Неврит малоберцового нерва
Малоберцовый нерв является одной из ветвей седалищного нерва, и повреждение его немедленно сказывается на чувствительности и подвижности ноги, за которую он отвечает. Состоит этот нерв из волокон нескольких спинальных нервов. Его двигательные волокна несут ответственность за иннервацию мышц разгибателей ноги, пальцев и тех мышц, которые отвечают за поворачивание стопы наружу.
 Характерной особенностью больных, страдающих невритом малоберцового нерва, является походка. Больной не может наступать на пятку, передвигается шаркающей походкой, сильно выбрасывая стопу больной ноги вверх и вперед. Снижается чувствительность голени и внутренней поверхности стопы, непосредственно сама стопа повисает с поворотом внутрь. Зачастую болезнь появляется как осложнение после инфекции, но чаще всего неврит малоберцового нерва является последствием травмы.
Характерной особенностью больных, страдающих невритом малоберцового нерва, является походка. Больной не может наступать на пятку, передвигается шаркающей походкой, сильно выбрасывая стопу больной ноги вверх и вперед. Снижается чувствительность голени и внутренней поверхности стопы, непосредственно сама стопа повисает с поворотом внутрь. Зачастую болезнь появляется как осложнение после инфекции, но чаще всего неврит малоберцового нерва является последствием травмы.
Сегодня все чаще можно слышать, как вместо диагноза неврит врач говорит больному о нейропатии. Происходит изменение причин возникновения заболевания. В наше время причиной невритов (нейропатий) становятся порой не травмы и инфекции, а интоксикации. В тех случаях, когда воспалительного компонента нет, причиной могут стать ишемические или токсические процессы, ведущие к дегенерации нервных волокон.
Причины возникновения невритов
Причины, по которым возникает данное заболевание, разнообразны. Это может быть травматическая компрессия нервного ствола, воспалительный процесс или какая-либо инфекция. Обычно это заболевание беспокоит спортсменов, так как слишком высок травматизм, а последствием полученной травмы может стать неврит. Так, частые травмы голени наверняка со временем приведут к невриту малоберцового нерва.
Возможно, возникновение заболевания будет обусловлено анатомическими особенностями скелета. В таких случаях нерв расположен практически на поверхности кости или проходит в канал, который образуют костно-связочные и мышечные элементы. В некоторых случаях травму можно получить даже в то время, когда человек глубоко спит и во сне может передавить конечность. Самая распространенная причина возникновения неврита — это переохлаждение.
 Итак, каковы же причины невритов? Самые распространенные:
Итак, каковы же причины невритов? Самые распространенные:
- инфекционные заболевания (герпес, ангина, грипп, брюшной тиф, дифтерия и другие);
- хронические инфекции (туберкулез, малярия, сифилис);
- заболевания позвоночника;
- осложнения после травмы нервного ствола;
- экзогенные факторы, такие, как алкоголь, наркотики, мышьяк, свинец, ртутные соединения;
- эндогенные факторы (токсикоз, гепатит, сахарный диабет, подагра, онкологические заболевания);
- острая нехватка тиамина и других витаминов;
- сопутствующее заболевание при сосудистой патологии (флебит, периартериит, эндартериит);
- ослабленный иммунитет;
- переохлаждение;
- воспалительные процессы в нервных столбах.
Признаки неврита:
- потемнение кожного участка вплоть до посинения;
- нарушение подвижности стопы;
- выворачивание стопы и пальцев ног;
- нет возможности наступить на пятку;
- болезненность, впоследствии потеря чувствительности голени.
 При осмотре в кабинете невролога у больного отмечаются поворот стопы внутрь и поджатые пальцы ноги. Разогнуть их не представляется возможным. Характерный признак — повисшая стопа. Изменения в походке очевидны. Больной не может становиться на пятки и при ходьбе резко выбрасывает стопу вверх и вперед. Такая походка была названа петушиной. Врач может наблюдать гипотрофию или даже полную атрофию мышц конечности. Это зависит от давности и степени заболевания. Скорее всего, малоберцовые и передненаружные мышцы атрофированы.
При осмотре в кабинете невролога у больного отмечаются поворот стопы внутрь и поджатые пальцы ноги. Разогнуть их не представляется возможным. Характерный признак — повисшая стопа. Изменения в походке очевидны. Больной не может становиться на пятки и при ходьбе резко выбрасывает стопу вверх и вперед. Такая походка была названа петушиной. Врач может наблюдать гипотрофию или даже полную атрофию мышц конечности. Это зависит от давности и степени заболевания. Скорее всего, малоберцовые и передненаружные мышцы атрофированы.
Самые явные признаки заболевания видны при первом взгляде на стопу и походку больного. Из-за атрофированных мышц и поражения нерва стопа повернута, она висит, пальцы поджаты. При ходьбе больной постоянно спотыкается, он не может ни стоять, ни ходить, наступая на пятки. Для того чтобы не цеплять пальцами поврежденной ноги землю при ходьбе, он старательно ее подымает. Получается, что больной словно выталкивает ногу или даже подбрасывает ее. Это и есть особенность походки при неврите малоберцового нерва (степпаж, перонеальная или петушиная походка). Из-за того, что мышцы истощены или атрофированы, конечность становится тоньше и выглядит высохшей.
Неврит большеберцового нерва
Этиология и патогенез данного заболевания практически во всем схожи с показателями предыдущего. Большеберцовый нерв — это вторая ветвь седалищного нерва, отвечающая за подвижность и чувствительность конечности. Но по своей функциональности большеберцовый нерв является противоположностью малоберцовому. Он полностью отвечает за работоспособность мышц-сгибателей. Поэтому проявления данного типа неврита повторяют симптоматику предыдущего заболевания с точностью до наоборот.
 От функциональности чувствительных волокон большеберцового нерва зависит иннервация задней поверхности голени, подошв, подошвенной поверхности пальцев. При поражении большеберцового нерва проявляются двигательные симптомы:
От функциональности чувствительных волокон большеберцового нерва зависит иннервация задней поверхности голени, подошв, подошвенной поверхности пальцев. При поражении большеберцового нерва проявляются двигательные симптомы:
- отсутствие возможности ходить на носках;
- нет возможности согнуть стопу;
- невозможно согнуть пальцы;
- нельзя повернуть стопу внутрь.
Характерны и изменения походки. Больной, не имея возможности наступать на носки, передвигается на пятках. Это связано с отсутствием ахиллова рефлекса. Возникает данное заболевание чаще всего вследствие полученной травмы, перелома большой бедренной кости. Боли при повреждении большеберцового нерва очень сильные.
Диагностика и лечение
При первичном осмотре врач-невролог предложит пациенту выполнить некоторые физические упражнения. Это является важной составляющей осмотра. Необходимы эти упражнения для того, чтобы правильно определить наличие болезни, то есть подтвердить или исключить заболевание. Выполнение или невыполнение определенных заданий врача даст возможность поставить первоначальный диагноз. Так, непременно будет предложено попытаться выполнить определенные движения ногой, согнуть или разогнуть голеностопный сустав, наступить на всю стопу, присесть.
При постановке диагноза требуется пройти такое исследование, как электронейрография, которое необходимо для уточнения степени и уровня повреждения нерва.
 Как только диагноз будет подтвержден, врач назначит лечение. Как лечить невриты?
Как только диагноз будет подтвержден, врач назначит лечение. Как лечить невриты?
Как и в других случаях, начинается терапия с выяснения причин, по которым данное заболевание возникло:
- невриты бактериальной природы лечат с помощью антибиотиков, сульфаниламидов;
- вирусные невриты требуют назначения интерферона, гамма-глобулина;
- ишемические невриты лечат с помощью сосудорасширяющих препаратов.
В период обострения травматического неврита, помимо иммобилизации конечности, необходимы применение противовоспалительных препаратов, обезболивающие и дегидратационные препараты, мочегонные, предупреждающие возникновение отечности. Обязательным является назначение приема витаминов группы В.
Спустя две недели необходимо начать курс лечения такими средствами, которые относятся к группе антихолинэстеразных препаратов. Возможно назначение биогенных стимуляторов.
Очень популярны и не менее важны физиотерапевтические процедуры:
- импульсивные токи;
 В тех случаях, когда восстановление пораженного нерва явно замедлено, необходимо применение таких процедур, как аппликации парафина или грязи, электростимуляция мышц с помощью импульсных токов. Немаловажное значение имеет и лечебная физкультура, очень важен и эффективен массаж.
В тех случаях, когда восстановление пораженного нерва явно замедлено, необходимо применение таких процедур, как аппликации парафина или грязи, электростимуляция мышц с помощью импульсных токов. Немаловажное значение имеет и лечебная физкультура, очень важен и эффективен массаж.
Если заболевание в самом начале и степень повреждения невелика, можно обратиться к народным рецептам. Средства народной медицины могут помочь снять боль. Лечение невритов с помощью народных средств предусматривает использование лекарственных растений и трав, которые могут быть применены в виде компрессов, растирок, примочек и даже ванн. Правильное применение народных рецептов гарантированно поможет снять напряжение и успокоить боль. Смеси различных трав в виде настоев принимают внутрь для получения обезболивающего и успокаивающего эффекта, а всем известные настойки пустырника и корня валерианы оказывают расслабляющее действие и помогают избежать судорог. Каждый раз необходимо заваривать свежие сборы трав и использовать приготовленные отвары непосредственно сразу после приготовления.
При лечении любыми средствами, как народными, так и медикаментозными, важно помнить о том, что лечение должно быть своевременным. Перейдя в хроническую форму, невриты лечению поддаются с большим трудом. И еще надо знать, что лечение невритов — это длительный процесс, который потребует от врача и пациента терпения и настойчивости.
Боли и дискомфорт в области стоп могут стать сигналом того, что возникло нарушение нервной проводимости. Их последствием становится гипотрофия тканей голени. Так проявляется невропатия большеберцового нерва, опасная своими осложениями.
Что такое невропатия большеберцового нерва
Заболевание, при котором поражается нерв tibialis, приводящее к нарушению двигательных функций голени, называется невропатией большеберцового нерва. При нем страдают функции мышц, которые отвечают за двигательную способность стоп, голеней, пальцев ног и голеностопного сустава.
Такое состояние вызывает дискомфорт и затрудняет ходьбу и выражается острыми болевыми ощущениями.
Невропатия большеберцового нерва относится к периферическим мононевропатиям. К этой группе относятся различные поражения нервов нижних конечностей. Такие патологии изучаются травматологами и неврологами, нередко сталкиваются с этим специалисты в области спортивной медицины.
Причины заболевания могут иметь разный характер. Независимо от генеза, помощь нужно оказывать без промедления, чтобы предотвратить более серьезные осложнения.
Причины развития
Причины, вызывающие поражения tibialis, могут быть разными.
Среди них наиболее частые:
- Травматический фактор. Переломы, травмы, растяжения, раны, разрывы сухожилий и вывихи могут повлечь за собой осложнения в виде невропатии путем нарушения целостности тканей или сдавливания.
- Травмы, полученные при занятиях спортом, и специфическая деформация стопы (вальгусная), плоскостопие.
- Синдром длительного сдавливания.
- Тяжелые инфекционные заболевания и их осложнения.
- Отравления веществами, действующими на центральную нервную систему.
- Болезни суставов (коленного и голеностопного).
- Нарушения обменных процессов в организме, вызванные заболеваниями эндокринной системы и другими причинами.
- Опухоли нерва.
- Изменения васкуляризации нерва.
- Бесконтрольный прием препаратов и длительная терапия, побочными эффектами которой является неблагоприятное действие на нейроны.
Заболевание чаще всего происходит вследствие синдрома тарзального канала, обусловленного его фиброзными изменениями в посттравматическом периоде. Невропатия нередко вызывается нейродистрофическими нарушениями в мышцах и связках. В этом случае патология носит вертеброгенный характер.
Симптомы
Синдромы, характерные для невропатии большеберцового нерва, различны и зависят от локализации поражения. В случае если пациент не может встать на носки, согнуть стопу вниз и при этом выражено затруднение двигательной активности пальцев ног, то речь идет о локализации поражения на уровне подколенной ямки.
При этом походка больного выглядит так: он упирается на пятку и не способен перекатывать стопу на носок. При осмотре специалист отмечает атрофию икроножных мышц и стопы. В ахилловом сплетении снижен сухожильный рефлекс. В тех областях, где нарушена динамика и трофика, пациент отмечает сильную боль при пальпации.
Особо остро болевые синдромы выражаются при травматическом генезе расстройства. Речь идет об повышенной чувствительности. Также отмечается на фоне травм образование отечности и нарушения кровообращения и питания, локализующееся в предполагаемом месте повреждения нерва.
Если пациент жалуется на боль жгучего свойства в области подошвы, отдающую в область голени, вследствие продолжительной ходьбы или бега, врач ставит вопрос о присутствии синдрома тарзального канала. При этом болевые ощущения могут быть глубокими и имеют тенденцию к нарастанию как при ходьбе, так и в положении стоя.
При диагностическом осмотре наблюдается гипестезия краев стопы. Она внешне может быть уплощена, пальцы согнуты по типу птичьих когтей, свод стопы часто углублен. При этом двигательная активность голеностопа не выявляет недостатков.
Ахиллов рефлекс также не нарушен. Отмечается положительный симптом Тинеля в области внутренней лодыжки относительно ахиллова сухожилия.
Синдром тарзального канала создает условия для прогрессирования компрессионно-ишемического синдрома. Клиническая картина при этом: боли, парестезия, чувство онемения в пальцах ног и стопе. Эти симптомы, усиливающиеся при ходьбе, выражаются в перемежающейся хромоте. Нередко причиной такого состояния становится отек или гематома, полученные вследствие травмы.
На уровне подошвенного среднего (медиального) нерва заболевание встречается у профессиональных спортсменов-бегунов. Характерны болезненность и парезы внутренней части стопы. Перкуссия в ладьевидной области вызывает резкую боль жгучего характера в области большого пальца ноги.
Если нерв поражен на уровне пальцев, появляется характерная болезненность у свода стопы. Она проходит по основанию 2-4 пальцев до их кончиков. Такое состояние наиболее часто встречается у женщин, которые часто носят обувь на высоком каблуке, больных ожирением.
Проявляется заболевание с возрастом. Для этого состояния отмечается симптом Тинеля. Эта патология получила название «мортоновская метатарзальная невралгия».
Кальканодиния - поражение пяточных ветвей нерва. Такое поражение большеберцового нерва может возникнуть вследствие больших нагрузок на пятку, хождения без обуви долгое время, прыжки с высоты. Главным симптомов для определения данной патологии считается ходьба, при которой страдающий болезнью не встает на пятку.
Диагностика
Врач предложит больному осуществить некоторые действия для того, чтобы оценить функциональность мышц и состояние большеберцового нерва.
Для исследования проводятся такие действия:
- Из положения лежа на животе сгибательные движения в коленном суставе. При этом медицинский работник прикладывает противодействующую силу.
- Из положения лежа на спине сгибательные движения стоп и поворот внутрь при наличии сопротивления, созданного врачом.
- Сгибательные и разгибательные движения пальцев ног.
- Попытка хождения на носочках.
- Проверка рефлексов сухожилий (подошв и пятки). Врачом устанавливается локализация повреждения путем обследования чувствительности пораженных зон.
- Оценка деформации стопы, наличие изменения питания.
- Фиксирование трофических и секреторных изменений, выявление характера болевых ощущений.
Для начала диагностики заболевания у больного собирают анамнез. Особое внимание уделяется наличию травм, повышенных нагрузок, заболеваний с нарушением обменных процессов, эндокринные патологии, ортопедические болезни.
Суммируя и анализируя полученную информацию, приступают к тщательному осмотру и выявлению места повреждения большеберцового нерва. Невролог выявляет триггерные точки и наличие симптома Тинеля. С помощью этих аспектов можно оценить уровень повреждения нерва.
В качестве дополнительного диагностического обследования пациенту можно рекомендовать следующие виды диагностики: электромиография и электронейрография. Для уточнения можно назначить пациенту прохождение ультразвукового исследования.
В случае затруднений в постановке диагноза можно провести рентгенологические исследования стоп, голеней, суставов. Иногда выявить компрессионный характер невропатии большеберцового нерва помогает блокада триггерных точек.
Лечение
Если в основу заболевания легли фоновые патологии, следует начинать терапию, направленную на устранение основных причин болезни. В таких случаях настоятельно рекомендуется пациентам ношение ортопедической обуви; терапию, направленную на нормализацию эндокринного баланса в организме; лечение артрозов.
Если выявлен компрессионный характер заболевания, хорошим эффектом станет проведение лечебных блокад. В качестве действующего средства применяют такие препараты, как Триамцинолон, Дипроспан, Гидрокортизон с местным анальгетиком (Лидокаин).
Для улучшения состояния нерва требуется в обязательном порядке проводить терапию, направленную на нормализацию кровоснабжения и метаболизма. Для этого назначают витамины группы В и никотиновую кислоту (витамин РР). Кроме того, внутривенно капельно подается Пентоксифиллин. Положительный эффект наблюдается при назначении альфа-липоевой кислоты.
При выраженном болевом синдроме больному назначают антиконвульсанты и антидепрессанты. Если имеются показания, применяется в лечении средства, направленные на регенерацию раневых поверхностей, антихолинестеразные препараты и репаранты.
Для восстановления двигательных способностей и питания мышц назначаются комплексы массажа и лечебной физкультуры. Хорошим эффектом обладают и физиотерапевтические процедуры, такие как УВЧ, ультрафнофорез с гидрокортизоновой мазью, волновые и магнитные процедуры.
При наличии факторов, оказывающих давление на ствол большеберцового нерва, или в результате неэффективности консервативного лечения требуется хирургический способ лечения. Такие операции проводят нейрохирурги. В ходе оперативного вмешательства они удаляют опухоли нерва, осуществляют невролиз и проводят декомпрессию.
Последствия и осложнения
Прогноз и эффективность терапии невропатии большеберцового нерва зависит от того, в какой стадии болезни пациент обратился за помощью. Заболевание это довольно серьезное. Устранение причины, которая повлекла за собой невропатию, приводит к полному выздоровлению. Важно своевременно обратиться за помощью и не прибегать к самолечению, которое может нанести существенный вред и привести к необратимым изменениям.
Если время упущено, лечение становится трудной, а иногда и невыполнимой задачей. При своевременном обращении в медицинское учреждение прогноз положительный. Важно правильно выполнять все назначения врача.
Нельзя откладывать визит к врачу при первых симптомах болезни. Это может усугубить ситуацию и вызвать более серьезные проблемы и болезни.
Если игнорировать симптомы невропатии большеберцового нерва, то возникает риск обездвиживания сустава, что приводит к полной нетрудоспособности и инвалидности.
Профилактика
К профилактическим мерам невропатии большеберцового нерва следует отнести активную двигательную нагрузку, чередуемую с отдыхом, ношение качественной обуви на среднем каблуке, здоровый образ жизни, отказ от вредных привычек.
К важным аспектам в профилактике заболевания следует отметить контроль за массой тела и эндокринным балансом организма. Следует по возможности избегать травматического риска. Особенно важно это для спортсменов и людей преклонного возраста.
Поражение n. tibialis травматического, компрессионного, дисметаболического или воспалительного генеза, приводящее к нарушению функции мышц голени, отвечающих за подошвенное сгибание стопы, и мышц стопы, гипестезии задней поверхности голени, подошвы и пальцев стопы, возникновению болевого синдрома и вегетативно-трофических изменений в стопе. В диагностике патологии основным является анализ анамнестических данных и проведение неврологического осмотра, вспомогательными методами - ЭМГ, ЭНГ, УЗИ нерва, рентгенография и КТ стопы и голеностопа. Лечение возможно консервативное (противовоспалительная, нейрометаболическая, обезболивающая, вазоактивная терапия) и хирургическое (невролиз, декомпрессия, удаление опухоли нерва).
Общие сведения
Невропатия большеберцового нерва входит в группу так называемых периферических мононевропатий нижних конечностей, которая включает невропатию седалищного нерва , бедренную невропатию , невропатию малоберцового нерва , невропатию наружного кожного нерва бедра . Сходство клиники большеберцовой невропатии с симптомами травматических повреждений костно-мышечного аппарата голени и стопы, а также травматическая этиология большинства случаев заболевания делает его предметом изучения и совместного ведения специалистов в области неврологии и травматологии . Связь заболевания со спортивными перегрузками и повторными травмами определяет актуальность проблемы и для спортивных врачей.
Анатомия большеберцового нерва
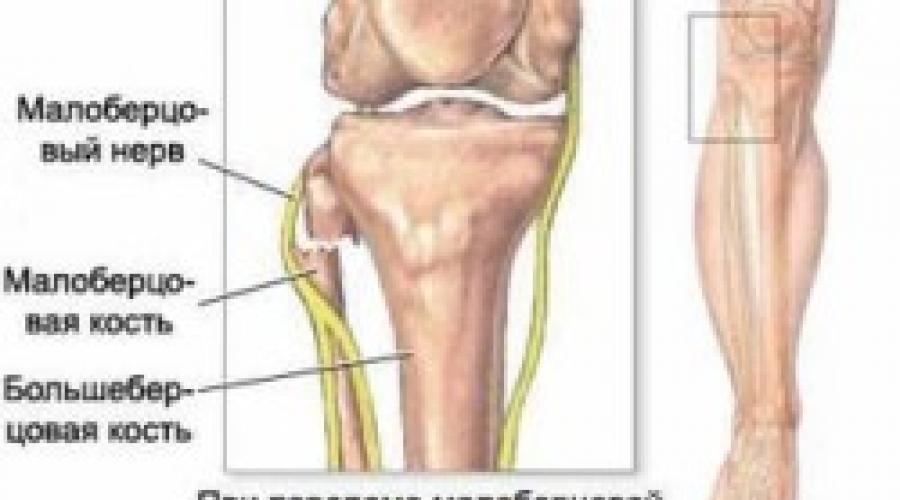
Большеберцовый нерв (n. tibialis) представляет собой продолжение седалищного нерва. Начинаясь вверху подколенной ямки, нерв проходит ее сверху вниз медиально. Затем, проследовав между головками икроножной мышцы, нерв ложиться между длинным сгибателем первого пальца и длинным сгибателем пальцев. Так он доходит до медиальной лодыжки. Примерно посредине между лодыжкой и ахилловым сухожилием можно прощупать точку прохождения большеберцового нерва. Далее нерв входит в тарзальный канал, где он вместе с задней большеберцовой артерией фиксирован мощной связкой - удерживателем сгибателей. По выходе из канала n. tibialis делиться на конечные ветви.
В подколенной ямке и далее большеберцовый нерв отдает двигательные ветви к трехглавой мышце, сгибателю большого пальца и сгибателю пальцев, подколенной, задней большеберцовой и подошвенной мышцам; сенсорный внутренний кожный нерв голени, который совместно с малоберцовым нервом иннервирует голеностопный сустав, задне-латеральную поверхность нижней 1/3 голени, латеральный край стопы и пятку. Конечные ветви n. tibialis - медиальный и латеральный подошвенные нервы - иннервируют мелкие мышцы стопы, кожу внутреннего края подошвы, первых 3,5 пальцев и тыльной поверхности остальных 1,5 пальцев. Иннервируемые большеберцовым нервом мышцы обеспечивают сгибание голени и стопы, приподнимание внутреннего края стопы (т. е. внутреннюю ротацию), сгибание, сведение и разведение пальцев стопы, разгибание их дистальных фаланг.
Причины невропатии большеберцового нерва
Бедренная невропатия возможна как следствие травмирования нерва при переломах голени , изолированном переломе большеберцовой кости , вывихе голеностопного сустава , ранениях, повреждении сухожилий и растяжении связок стопы. Этиологическим фактором также могут служить повторные спортивные травмы стопы, деформации стопы (плоскостопие , вальгусная деформация), длительное неудобное положение голени или стопы со сдавлением n. tibialis (часто у страдающих алкоголизмом), заболевания коленного или голеностопного сустава (ревматоидный артрит , деформирующий остеоартроз , подагра), опухоли нерва, нарушения обмена (при сахарном диабете , амилоидозе , гипотиреозе , диспротеинемии), расстройства васкуляризации нерва (например, при васкулитах).
Наиболее часто невропатия большеберцового нерва связана с его сдавлением в тарзальном канале (т. н. синдром тарзального канала). Компрессия нерва на этом уровне может происходить при фиброзных изменениях канала в посттравматическом периоде, тендовагинитах , гематомах, костных экзостозах или опухолях в области канала, а также при нейродистрофических нарушениях в связочно-мышечном аппарате сустава вертеброгенного генеза.
Симптомы невропатии большеберцового нерва
В зависимости от топики поражения n. tibialis в клинической картине его невропатии выделяют несколько синдромов.
Большеберцовая невропатия на уровне подколенной ямки проявляется расстройством сгибания стопы вниз и нарушением движений в пальцах стопы. Пациент не может стать на носки. Типична ходьба с упором на пятку, без перекатывания стопы на носок. Наблюдается атрофия задней группы мышц на голени и мышц на стопе. В результате атрофии мышц на стопе она становится похожа на когтистую лапу. Отмечается снижение сухожильного рефлекса с ахилла. Сенсорные расстройства включают нарушения тактильной и болевой чувствительности на всей голени сзади и по наружному краю ее нижней 1/3, на подошве, тотально (на тыльной и подошвенной поверхности) на коже первых 3,5 пальцев и на тыле остальных 1,5 пальцев. Невропатия большеберцового нерва травматического генеза отличается выраженным каузалгическим синдромом с гиперпатией (извращенной повышенной чувствительностью), отеком, трофическими изменениями и вегетативными нарушениями.
Синдром тарзального канала в некоторых случаях провоцируется долгой ходьбой или бегом. Характеризуется жгучими болями в подошве, зачастую иррадиирующими в икроножную мышцу. Пациенты описывают болевые ощущения как глубокие, отмечают нарастание их интенсивности в положении стоя и при ходьбе. Отмечается гипестезия как внутреннего, так и наружного края стопы, некоторое уплощение стопы и небольшая «когтистость» пальцев. Двигательная функция голеностопного сустава сохранена в полном объеме, ахиллов рефлекс не нарушен. Перкуссия нерва в точке между внутренней лодыжкой и ахилловым сухожилием болезненна, дает положительным симптом Тинеля.
Невропатия на уровне медиального подошвенного нерва типична для бегунов на длинные дистанции и марафонцев. Манифестирует болями и парестезиями на внутреннем крае подошвы и в первых 2-3-х пальцах стопы. Патогномоничным является наличие в области ладьевидной кости точки, перкуссия которой приводит к появлению в большом пальце жгучих болевых ощущений.
Поражение n. tibialis на уровне общих пальцевых нервов носит название "мортоновская метатарзальная невралгия". Характерно для женщин в возрасте, страдающих ожирением и много ходящих на каблуках. Типична боль, начинающаяся у свода стопы и идущая через основания 2-4 пальцев до их кончиков. Ходьба, стояние и бег усиливают болевой синдром. Осмотр выявляет триггерные точки между 2-3 и/или 3-4 метатарзальными костями, симптом Тинеля.
Кальканодиния - невропатия пяточных ветвей большеберцового нерва. Может быть спровоцирована прыжком на пятки с высоты, длительной ходьбой босиком или в обуви с тонкой подошвой. Проявляется болями в пятке, ее онемением, парестезиями, гиперпатией. При выраженной интенсивности указанных симптомов пациент ходит, не наступая на пятку.
Диагностика невропатии большеберцового нерва
Немаловажное диагностическое значение имеет сбор анамнеза. Установление факта травмы или перегрузки, наличия патологии суставов, обменных и эндокринных расстройств, ортопедических заболеваний и т. п. помогает определить характер повреждения большеберцового нерва. Проводимое неврологом тщательное исследование силы различных мышечных групп голени и стопы, чувствительной сферы этой области; выявление триггерных точек и симптома Тинеля позволяет диагностировать уровень поражения.
Вспомогательное значение имеют электромиография и лечебные блокады с триамцинолоном, дипроспаном или гидрокортизоном в комбинации с местными анестетиками (лидокаином). Обязательным является включение в лист назначений препаратов для улучшения метаболизма и кровоснабжения большеберцового нерва. К ним относятся инъекции вит В1, вит В12, вит В6, никотиновой кислоты, капельное введение пентоксифиллина, прием альфа-липоевой кислоты.
По показаниям в терапию могут быть включены репаранты (актовегин, солкоксерил), антихолинестеразные средства (неостигмин, ипидакрин). При интенсивном болевом синдроме и гиперпатии рекомендован прием антиконвульсантов (карбомазепина, прегабалина) и антидепрессантов (амитриптиллина). Из физиотерапевтических способов наиболее эффективны ультрафонофорез с гидрокортизоновой мазью, ударно-волновая терапия , магнитотерапия , электрофорез с гиалуронидазой, УВЧ . Для восстановления мышц, атрофирующихся в результате невропатии n. tibialis, требуется массаж и ЛФК .
Хирургическое лечение необходимо для удаления образований, сдавливающих ствол большеберцового нерва, а также при безрезультатности консервативной терапии. Вмешательство осуществляется нейрохирургом . В ходе операции возможно проведение декомпрессии , удаление опухоли нерва , освобождение нерва от спаек, осуществление невролиза .
2. Невропатия малоберцового и большеберцового нервов. Клиника, диагностика, лечение.
Невропатия большеберцового нерва: 1)поражение на уровне подколенной ямки, высокое - повреждение всех нервов: нарушение сгибания стопы и пальцев, ротации стопы внутрь, разведения и приведения пальцев, нарушение чувствительности по задней поверхности голени, подошве, подошвенной поверхности пальцев, тыльной поверхности дистальных фаланг, суставно-мышечное чувство обычно сохранено Атрофия задней группы мышц голени, и стопы (углубленный свод стопы, западение межплюснеых промежутков). Стопа находится в положении разгибания, пальцы принимают когтистое положение, формируется «пяточная стопа». Походка затруднена, опора н пятку, не могут встать на носки. Утрачивается ахиллов и подошвенный рефлексы. Выраженные вегето-сосудистые изменения, может быть каузалгический синдром. 2) ниже отхождения ветвей к икроножным мышцам и длинным сгибателям пальцев (на уровне подколенной ямки отходит внутренний кожный нерв голени, формирующий в нижней трети голени икроножный нерв совместнос веточкой малоберцового нерва) – парализованы будут только мелкие мышцы стопы, чувствительные нарушения на стопе. 3 ) поражение на уровне голеностопного сустава (с-м тарзального канала) - Сдавление нерва возникает в костно- фиброзном предплюсневом (тарзальном) канале, стенки которого образованы спереди медиальной лодыжкой, с наружной стороны- пяточной костью, внутренней- фиброзной пластинкой удерживателя сухожилия. Предплюсневый канал расположен позади и дистальнее медиальной лодыжки. Компрессия нерва в канале может быть обусловлена отеком его содержимого или гематомой в нем при травме голеностопного сустава. В части сучаев причина неясна (идиопатический тарзальный синдром). Ведущий симптом- боль, парестезии, онемение в подошвенной поверхности стопы и пальцев, возникающая во время ходьбы, иррадиирует от стопы вдоль седалищного нерва до ягодичной области. Слабость пальцев стопы, парез мелких мышц с формированием «когтистой лапы», снижение чувствительности на подошвенной поверхности стопы.. Пальпаторно - локальная, соответствующая месту компрессии болезненность нервного ствола, симптом Тинеля: При пальпации и перкуссии нерва на уровне предплюсневого канала отмечается болезненность и иррадиация боли и парестезии в подошву. Пронация стопы, сопряженная с разгибателем в голеностопном суставе, усиливает боль вследствие натяжения удерживателя сухожилий сгибателей и уплощения предплюсневого канала, супинация стопы и сгибание в голеностопном суставе уменьшают боль.
4) на стопе, под глубокой поперечной плюсневой связкой (невралгия Мортона) – компрессия и невропатия общих подошвенных пальцевых нервов: деформация стопы (ношение тесной обуви на высоком каблуке, длительная работа на корточках). Жгучая приступообразная боль в области подошвенной поверхности плюсневых ко\стей, гипестезия в дистльных фалангах, сначала во время ходьбы, позже – спонтанно, часто ночью.
Для дифференциации с корешковыми- вертеброгенные синдромы, характер распространения болей, зоны расстройств чувствительности. Иметь в виду, что возможна одновременная компрессия корешка и нервного ствола (синдром двойного аксоплазматического сдавления)
Невропатия малоберцового нерва- 1) верхний туннельный синдром поражение общего малоберцового нерва (в подколенной ямке, около головки малоберцовой кости до разделения на поверхностный и глубокий) ограничено разгибание стопы и пальцев (висящая стопа), отведение и ротация стопы. Стопа отвисает и повернута внутрь, пальцы согнуты в пястно-фаланговых суставах – «конская стопа», петушиная походка, атрофии мышц по передне-наружной поверхности голени. Нарушение чувствительности по латеральной поверхности голени и на тыле стопы. Причиной поражения чаще всего является сдавление на уровне головки и шейки малоберцовой кости при травме голеностопного сустава с подворачиванием стопы внутрь и ее сгибанием, сдавлении гипсовой повязкой, длительном пребывании в определенном положении – на корточках, нога на ногу, во время глубокого сна, анестезии, комы. К сдавлению нерва предрасполагает быстрое снижение массы тела. Нерв может поражаться при ишемии, сахарном диабете, подвергаться сдавлению ганглием или кистой в области коленного сустава, липомой, опухолью малоберцовой кости, а также при синдроме переднего мышечного ложа голени, требующем немедленного оперативного лечения.2)поражение поверхностного малоберцового нерва – нарушение ротации и отведения стопы, чувствительность – на тыле стопы, кроме 1 межпальцевого промежутка. 3)поражение глубокого малоберцового нерва в области голеностопного сустава, нижний туннельный синдром, передний тарзальный синдром в связи с гипсовой повязкой, тесной обувью, прямой травмой. Затруднено разгибание стопы и пальцев, супинация стопы, нарушение чувствительности в 1 межпальцевом промежутке, боли и парестезии в 1-2 пальцах.
ЭМГ, рентгенография.
Лечение: фиксация стопы, предупреждение контрактур – активные и пассивные движения, электростимуляция, массаж, ФТЛ, ЛФК. медикаментозная терапия (сосудорасширяющими и противоотечными средствами, вит группы В, антихолинэстеразными препаратами), При отсутствии признаков восстановления в течение 2-3 мес после травмы показано, нарастании сенсо-моторных нарушений оперативное лечение.
3. Преходящие нарушения мозгового кровообращения - это клинический синдром, характеризующийся внезапным возникновением очаговых и/или общемозговых симптомов вследствие острого нарушения мозгового кровотока с полным восстановлением функций в течение 24 часов.
ПНМК составляют 10-15% всех случаев ОНМК.
Гипертонический церебральный криз (ГЦК) определяется как состояние, связанное с острым, обычно значительным подъемом АД и сопровождающееся появлением общемозговых симптомов при отсутствии очаговых .
Преходящие неврологические нарушения с очаговой симптоматикой , развившиеся вследствие кратковременной локальной ишемии мозга, обозначаются как транзиторные ишемические атаки (ТИА).
ГЦК. Особой формой, наиболее тяжелой формой ГЦК является острая гипертоническая энцефалопатия – своеобразная форма поражения нервной системы при артериальной гипертонии любой этиологии, обусловленная остро развивающимся отеком мозга. В отечественной литературе подобное состояние обозначается как тяжелый церебральный гипертонический криз и относится к преходящим нарушениям мозгового кровообращения. Основной патогенетический фактор ОГЭ – значительное повышение АД (250-300/130-170 мм рт.ст.). При этом вследствие срыва реакции ауторегуляции мозгового кровотока нарушается ГЭБ и на фоне нарастания внутрисосудистого гидродинамического давления возникает фильтрация в ткань мозга богатой белком составляющей плазмы (вазогенный отек головного мозга). Нарушается микроциркуляция – ухудшение реологических свойств за счет уменьшения плазменной составляющей и деформируеромости эритроцитов, повышения агрегационной активности тромбоцитов, компрессия участков микроциркуляторного русла отечной тканью мозга, что вызывает редукцию локального кровотока. Указанные дисгемические расстройства ведут к возникновению участков циркуляторной гипоксии мозга и ишемии. При тяжелом церебральном гипертоническом кризе развиваются структурные нарушения состояния сосудистой стенки внутримозговых артериол (плазморрагии, фибриноидный некроз с образованием милиарных аневризм, пристеночные, обтурационные тромбы).
Критерии диагностики острой гипертонической энцефалопатии: 1.Ключевые клинические критерии:- нарастающая головная боль с тошнотой и рвотой (оболочечные симптомы); изменение сознания, включая снижение уровня бодрствования;- судорожный синдром; зрительные расстройства (фотопсии, скотомы, снижение остроты зрения и др.), ассоциированные с повышением АД и быстро регрессирующие на фоне снижения АД. 2. При офтальмоскопическом исследовании могут выявляться застойные изменения ДЗН с ретинопатией. 3. При КТ и МРТ (Т2 режим) – симметричные множественные мелкоочаговые изменения или сливающиеся гиподенсивные поля ишемии в субкортикальном белом веществе теменно-затылочной, затылочной локализации. Терапия ОГЭ : госпитализация в ПИТ. а)экстренное снижение АД (первоначальное снижение АД в течение от нескольких минут до 1 часа на 20% от исходного уровня, что не выходит за рамки ауторегуляции мозгового кровотока), в последующем – до показателей АД на 10-15% выше привычных цифр. В отсутствии анамнестических данных - следует ориентироваться на уровень АД 160/100 мм рт ст. Средства выбора - ингибиторы АПФ (каптоприл, эналаприл), антагонисты кальция (нифедипин), периферические вазодилататоры (нитропруссид натрия). Не исключается назначение гипотензивных препаратов центрального действия (клонидин), ганглиоблокаторов (пентамин, арфонад). При феохромоцитоме – фентоламин. Выбор перечисленных препаратов обусловлен быстро наступающим гипотензивным эффектом и особыми фармакологическими свойствами. Ингибиторы АПФ – оптимизируют тонус церебральных сосудов, восстанавливают их реактивность в условиях вазопареза при срыве ауторегуляционных механизмов. Антагонисты кальция препятствуют редукции мозгового кровотока благодаря непосредственному действию на сосудистую стенку. Периферические вазодилататоры в ряде случае могут ухудшать венозный отток и повышать ликворное давление (но быстро снижают АД, что составляет основу лечебной тактики и превалирует над нежелательными эффектами. б) борьба с отеком мозга (препарат выбора – салуретики); в)противосудорожная терапия; г) симптоматическое лечение: поддержание гомеостаза, нейропротекция, коррекция нарушенных гемореологических и гемостазиологических параметров.
Подтверждение ОГЭ – быстрый регресс симптомов в ответ на гипотензивную и противоотечную терапию. Если лечение начато поздно, то возможно развитие ишемического или геморрагического инсульта.
ТИА в большинстве случаев связаны с с кардиогенной или артерио-артериальной эмболией(эмболический ТИА), реже - в связи с гемодинамической недостаточностью (гемодинамические ТИА, синдром обкрадывания), тромбообразованием, облитерацией крупных магистральных сосудов, васкулитом или коагулопатией. Гемодинамические ТИА возникают при снижении АД, физической нагрузке, натуживании, приеме пищи, при этом очаговые неврологические симптомы нередко появляются на фоне предобморочного состояния, иногда по нескольку раз в день. Продолжительность очаговой неврологической симптоматики при ТИА чаще всего составляет 5-20 минут, но не более суток и заканчиваются полным восстановлением нарушенных функций. Клиническое значение ТИА состоит в том, что они служат предвестником не только инсульта, но и инфаркта миокарда и представляют собой сигналы опасности, требующие от врача быстрых диагностических и терапевтических действий, направленных на снижение риска этих заболеваний. Проявления ТИА зависят от локализации патологического процесса (бассейна).
ПНМК в бассейне сонных артерий : гемипарез, гемигипестезия, афазия и апраксия (при поражении доминантного полушария), спутанность и игнорирование противоположной полвины пространства (при поражении недоминантного полушария), слепота или нарушение зрения на один глаз, парез нижней половины лица и др. ПНМК в бассейне позвоночных артерий: головокружение, тошнота, рвота, двоение перед глазами, дизартрия, дисфагия, атаксия, тетрапарез, парез всей половины лица, онемение вокруг рта, снижение слуха, корковая слепота, глобальная амнезия и др.
ТИА не следует диагностировать в тех случаях, когда симптомы ограничиваются только преходящей утратой сознания, изолированным головокружением, недержанием мочи, кала, преходящим потемнением в глазах, падением. Все эти проявления связаны с общей гипоперфузией мозга и чаще возникают при первичной патологии сердца. Кроме того, редко ТИА проявляются изолированным двоением, шумом в ушах, нарушением чувствительности в одной конечности или части лица, изолированной амнезией, неожиданной утратой равновесия.
ТИА приходится дифференцировать с другими пароксизмальными состояниями: эпилептическим припадком, обмороком, мигренью, демиелинизирующим заболеванием, гипервентиляционным синдромом, гипогликемией, истерией.
Следует всегда пытаться установить причину ТИА – стенозирующее поражение внечерепных или крупных внутричерепных артерий, патологию сердца, коагулопатию.
Билет №23
Строение и функции вегетативной нервной системы. Лимбико-гипоталамо-ретикулярный комплекс. Симптомы и синдромы поражения.
НС подразделяется на соматическую (анимальную), регулирующую взаимоотношения с внешней средой и вегетативную (висцеральную, автономную), регулирующую внутренние процессы.
ВНС регулирует функцию внутренних органов, открытых и закрытых желез, кровеносных и лимфатических сосудов, гладкой и поперечнополосатой мускулатуры, а также органов чувств, осуществляет взаимодействие внутренних органов с другими системами и тканями организма, обеспечивает гомеостаз.
Функции: вегетативное обеспечение различных форм психической и физической деятельности и поддержание гомеостаза (гомеокинеза).
Особенности-отличия ВНС от СНС: автономна в большей степени, не подконтрольна сознанию, однако влияет на эмоциональный фон и общее самочувствие; Связь деятельности с суточными биоритмами. Присутствие ее нейронов во многих частях тела, внутренних органах; очаговое расположение вегетативных ядер в ЦНС; отсутствие строгой сегментарности и метамерности, меньший диаметр нервных волокон; меньшая скорость проведения; трехнейронная простейшая рефлекторная дуга, широкое представительство аксональных рефлексов (сегментарные, аксональные, висцеро-висцеральные, висцеро-кутанные, кожно-висцеральные). Вегетативная система имеет две части: симпатическую и парасимпатическую.
Парасимпатическая нервная система .
Более древняя в эволюционном отношении. Выполняет трофотропную функцию, контролирует анаболические процессы. Регулирует деятельность органов, ответственных за поддержание гомеостаза. Более автономна, чем симпатическая. Тонус повышен ночью. Холинэргическая. Парасимпатические узлы – в стенке органов или около органа. Преганглионарные волокна длиннее постганглионарных.
Симпатическая система: Более молодая в филогенетическом отношении. Эрготропные функции. Контролирует катаболические процессы. Регулирует условия внутренней среды и органов применительно к выполняемым им функциям. Зависит от влияния ГМ и эндокринной системы, менее автономна, чем парасимпатическая. Тонус повышен днем. Адренэргическая. Симпатические узлы вне органа. Преганглионарные волокна короче постганглиогнарных.
Ваготония: уменьшение ЧСС, АД, ЧДД, склонность к обморокам, миоз, гипергидроз, ожирение, нерешительность, работоспособность выше в утренние часы.
Симпатикотония: повышение ЧСС, АД, ЧДД, мидриаз, блеск глаз, похудание, зябкость, запоры, тревожность, повышение работоспособности в вечернее время, повышена инициативносить. Снижена сосредоточенность.
Амфотония – гипертонус СВНС и ПВНС.
СВНС и ПВНС не являются 100%-ными антагонистами, 20% возбуждение ПВНС – активация СВНС.
Структура ВНС: надсегментарный и сегментарный отделы.
Надсегментарный отдел: лимбикоретикулярный комплекс, «висцеральный мозг».
Выделяют 3 уровня надсегментарной вегетативной регуляции- ствол, гипоталамус и лимбическую систему. Лимбическая систем а принимает участие в формировании мотиваций, эмоций, регулирует мнестические функции, эндокринные, сон, бодрствование и др. Эрготропные и трофотропные сисиемы. Функциив лимбической системе представлены глобально и топографически плохо дифференцируются. Первичная обонятельная система, базальные отделы лобной и височной долей, гиппокамп, грушевидная и поясная извилина, Миндалина, гипоталамус, передние ядра таламуса, ретикулярная формация. Многочисленные связи, и круги между различными структурами ЛРК и другими отделами ГМ.
Сегментарный отдел :
Парасимпатический (краниальный отдел – ядро Якубовича-Эдингера-Вестфаля, Перлиа, верхнее и нижнее слюноотделительные, дорсальное ядро блуждающего нерва и сакральный – боковые рога S2-S4)
Симпатический - симпатический ствол – боковые рога С8-все Т-L2
Поражение сегментарного отдела носит органический характер, а надсегментарного – чаще опосредовано психогенными факторами.
Патология:
Надсегментарные вегетативные нарушения:
Психовегетативные и нейроэндокринные
Генерализованные и локальные
Первичные и вторичные
Перманентные и пароксизмальные.
Сегментарные вегетативные нарушение:
СПВН и ВГС
Первичные и вторичные
Смешанные
Первичные и вторичные (МСА)
Волокна отходящие от симпатической цепочки состоят из двух групп 1) постсинаптическая- направляются к исполнительным органам, 2) пресинаптическая- к промежуточным органам. От верхнего симпатического шейного узла волокна формируют симпатическое сплетение на наружной и внутренней сонных артериях и их разветвлениях. От 3-й пары шейных симпатических узлов отходит верхний сердечный нерв, который образует симпатическое сплетение в сердце и посылает исполнительные импульсы для миокарда. Ветви от 5-ти верхних грудных ганглиев снабжают сосудодвигательными волокнами грудную аорту, легкие и бронхи. Пресинаптические волокна от 7 нижних грудных узлов подходят к чревному, верхнему и нижнему брыжеечным узлам, к промежуточным узлам, в которых они прерываются. Аксоны нейронов этих узлов образуют чревное и подчревное сплетения и иннервируют органы брюшной полости. От поясничных ганглиев подходят к нижнему узлу и подчревному сплетению и иннервирует органы малого таза.
В составе лицевого нерва идут волокна, иннервирующие секреторные слезоотделительные клетки, подчелюстную и подъязычную слюнную железы. Парасимпатические волокна ядер среднего мозга иннервируют ресничную мышцу и мышцы радужки глаза. Волокна ядер продолговатого мозга обеспечивают сердце, легкие, пищеварительную систему. Парасимпатические образования крестцового отдела спинного мозга иннервируют мочеполовые органы. И прямую кишку. Надсегментарная регуляция вегетативных функции обеспечивается несколькими уровнями. Одним из главных является подбугорная область, которая имеет многочисленные связи с вегетативными клетками ствола мозга и спинного мозга, также связана с корой головного мозга особенно с лимбической областью, парагипокамповой и орбитальной извилинами (лимбико-гипаталамо-ретикулярный комплекс).
Полиневропатии инфекционные и параинфекционные. Особенности течения дифтерийной полиневропатии.
Постинфекционные полиневропатии встречаются при эпидемическом паротите, кори, инфекционном мононуклеозе, гриппе, ВИЧ-инфекции, нейроборрелиозе).
Дифтерийная полиневропатия возникает у больных перенесших дифтерию. Первыми поражаются черепные нервы- паралич мягкого неба (дисфония, поперхивание), нарушение чувствительности в области глотки, снижение глоточного рефлекса проявляется на 3-4 неделе от начала заболевания. На 4-5 неделе появляется нарушение аккомодации. На 5-7 неделе паралич мышц глотки, гортани. Вялые дистальные пара и тетрапарезы с последующим вовлечением проксимальных отделов ног, рук туловища (диафрагма). Снижаются и выпадают глубокие рефлексы. Парестезии в дистальных отделах конечностей, гипестезии по полиневритическому типу. Иногда приобладают расстройства глубокой чувствительности, что проявляется сенситивной атаксией. Вегетативные нарушения- синусовая тахикардия, артериальная гипотензия, гиперкератоз и сухость кожных покровов, иногда отмечается нарушение функции тазовых органов. В СМЖ может увеличиваться содержание белка, иногда легкий лимфоцитарный плеоцитоз. ЭНМГ – признаки демиелинизации. В острой стадии инфекции вводят противодифтерийную сыворотку. Основу лечения составляет адекватная поддерживающая и симптоматическая терапия. В период восстановления- лечебная гимнастика, массаж, ФТО.
Геморрагический инсульт. Клиника, диагностика, лечение.
Геморрагический инсульт - это свершившийся факт кровоизлияния, и его патогенез в значительной степени связан с вторичными влияниями излившейся крови.
Кровоизлияние в головной мозг- клиническая форма ОНМК, возникающая вследствие разрыва интрацеребрального сосуда или повышения проницаемости его стенки и проникновения крови в паренхиму мозга.На практике под геморрагическим инсультом чаще понимают кровоизлияние в мозг, вследствие гипертонической болезни или атеросклероза (т.н. гипертензивные гематомы). Выделяют первичные и вторичные внутримозговые кровоизлияния. Гематома, возникающая в результате артериальной гипертонии, является первичным кровоизлиянием и наблюдается в 70-90%. При вторичном кровоизлиянии гематома возникает вследствие:
Коагулопатии (10-26%) (на фоне приема антикоагулянтов развивается на 1-ом году лечения, при неадекватном лабораторном контроле проводимой терапии и возникновении выраженного гипокоагуляционного синдрома в виде снижения протромбинового индекса до 40% или повышение МНО5),при лейкемии, циррозе печени и заболеваниях крови)
* кровоизлияний в опухоль (1-3,5%)
Разрыва артерио-венозной мальформации (7%)
* васкулопатий (5%) (амилоидная ангиопатия, септический или микотический артериит).
Основные диагностические мероприятия
ОАК, ОАМ, группа крови, резус – фактор, анализ крови на ВИЧ, биохимический анализ крови, электролиты, скрининг-исследование системы гемостаза, ЭКГ, Рентгенография органов грудной клетки, Рентгенография черепа, консультация терапевта, консультация офтальмолога, гликемический профиль, консультация эндокринолога, исследование маркеров внутрисосудистой активации системы гемостаза, оценка внутрисосудистой агрегации тромбоцитов
Диагностические мероприятия при геморрагическом инсульте:
1. Церебральная ангиография
Показания:
Субарахноидальное кровоизлияние,
Нетипичная локализация внутримозговой гематомы (по данным КТ, МРТ),
Вентрикулярное кровоизлияние.
Объем исследования: двусторонняя каротидная и вертебральная ангиография.
2. Транскраниальная допплерография – для выявления и оценки степени выраженности церебрального вазоспазма, динамики его на фоне лечения.
Клиническая картина
Симптоматика развивается, как правило, внезапно, обычно днем, в период активной деятельности больного, хотя в единичных случаях кровоизлияние может возникнуть в период покоя или во сне. Наиболее частые провоцирующие факторы – подъем АД, прием алкоголя; несколько реже - физическая нагрузка и горячая ванна.
Отек вещества головного мозга при внутримозговом кровоизлиянии (ВК) появляется через несколько часов в ипсилатеральной и контрлатеральной коре, в базальных ганглиях с обеих сторон, прогрессирует в течение первых 24 часов, после чего остается постоянным в течение первых 5 суток. В дальнейшем отек постепенно уменьшается.
Общемозговые расстройства – ведущие в клинической картине ВК: резкая головная боль, тошнота, рвота, генерализованные эпилептические приступы (у 16%), психомоторное возбуждение. В течение 1 ч появляются нарушения сознания от оглушения до комы.
Менингеальный синдром впервые часы заболевания проявляется гиперестезией (прежде всего светобоязнью), скуловым симптомом Бехтерева. Ригидность мышц затылка, симптомы Кернига, Брудзинского формируются, как правило, позже. Более чем у 1/3 пожилых пациентов симптомы раздражения мозговых оболочек не выявляются.
Вегетативные синмптомы. Кожные покровы – багрово-красные, дыхание хриплое, громкое, стридорозное или типа Чейна-Стокса, пульс напряжен, АД повышено, быстро возникает гипертермия.
Лобарные кровоизлияния, ВК в базальные ядра и внутреннюю капсулу - контралатеральная гемиплегия, гемианестезия, гемианопсия, парез лицевой мускулатуры и языка по центральному типу, афазия (при поражении доминантного полушария) или нарушение схемы тела, аутотопогнозтей, анозогнозией (при поажении субдоминантного полушария).
Кровоизлияния в таламус – контрлатеральная гемианестезия, гемиатаксия, гемианопсия, иногда преходящим гемипарезом. Возможны амнезия, сонливость, апатия.
Кровоизлияния в мозжечок развиваются обычно в течение нескольких часов. Для них характерны выраженное головокружение, миоз, нистагм, повторная рвота, резкая боль в области затылка и шеи, гипотония или атония мышц, атаксия, быстрое нарастание внутричерепной гипертензии.
Кровоизлияния в ствол мозга наблюдаются чаще в мост и сопровождаются развитием глубокой комы в течение нескольких минут, тетраплегией, выраженной децеребрационной ригидностью, миозом, расстройством дыхательной и сердечно-сосудистой деятельности. Смерть больных наступает в течение нескольких часов. При малом по размерам очаге поражения в покрышке моста сознание может оставаться сохраненным, а клиническая симптоматика проявляется развитием альтернирующего синдрома.
Прорыв крови в желудочковую систему наблюдается в 30-85% случаев внутримозговых кровоизлияний. Наиболее часто (до 80% случаев) прорыв крови в желудочковую систему наблюдается при таламических кровоизлияниях; если их объем превышает 10 см3 и характеризуется: глубокой комой, выраженной гипертермией, исчезновением сухожильных, патологических рефлексов, нестабильностью мышечного тонуса с явлениями горметонии, нарушением стволовых функций с расстройством дыхания и сердечной деятельности.
Лечение геморрагического инсульта
Обеспечение проходимости дыхательных путей
Обеспечение оксигенации
Коррекция артериальной гипотонии: бета-адреноблокаторы, ингибиторы АПФ, блокаторы ионов кальция.
Коррекция судорожного синдрома и психомоторного возбуждения Осуществляется путем использования бензодиазепинов и барбитуратов (при отсутствии артериальной гипотонии).
Хирургическое лечение целесообразно
Внутримозговые полушарные кровоизляния объемом более 40 мл (по данным КТ головы)
Путаменальное и субкортикальное кровоизлияние объемом более 40 см. куб. (диаметром гематомы 3 см и более), сопровождающееся выраженным неврологическим дефицитом и/или приводящее к дислокации мозга (смещению срединных структур более 5 мм или деформации цистерн ствола мозга);
Кровоизлияние в мозжечок объемом более 15 см. куб., сопровождающееся дислокацией IV желудочка и/или окклюзионной гидроцефалией;
Кровоизлиянии в таламус, сопровождающемся гемотампонадой желудочков и/или окклюзионной гидроцефалией.
Аневризмы, артерио-венозные мальформации, артерио-синусные соустья, сопровождающиеся различными формами внутричерепного кровоизлияния и/или ишемии мозга.
Обструктивная гидроцефалия при ГИ.
Билет№24
Симптомы и синдромы поражения периферического отдела вегетативной нервной системы. Периферическая вегетативная недостаточность.
Вегетативная недостаточность связана нарушением иннервации внутренних органов, сосудов, секреторных желез. Выделяют первичную (причины- идиопатическая ортостатическая гипотензия, мультисистемная атрофия, болезнь Паркинсона, наследственные сенсорно-вегетативные невропатии), вторичную (при заболеваниях периферической нервной системы, прежде всего полиневропатиях- диабетической, амилоидной, порфирийной, уремической, при заболеваниях ЦНС- высоком поражении спинного мозга, опухолях задней черепной ямки, сирингомиелии, рассеянном склерозе, гидроцефалии).
Типичные клинические синдромы ПВН- ортостатическая гипотензия, тахикардия в покое, фиксированный пульс, гипертензия в положении лежа, гипогидроз и ангидроз, импотенция, гастропарез, запоры, диарея, недержание мочи, снижение зрения в сумерках и синдром Горнера, апноэ во сне.
Алкогольная полиневропатия. Клиника, диагностика, лечение.
Алкогольная полиневропатия возникает только у больных хроническим алкоголизмом. Регулярное употребление 100мл алкоголя в день в течение 3 лет приводит к возникновению полиневропатии. В начале она протекает асимптомно, позже появляются легкие симптомы полинейропатии- похудании мышц ног, снижение или выпадение ахилловых и коленных рефлексов, парестезии в ногах. Постепенно развивается слабость, усиливаются парестезии, появляются боли жгучего характера « жгучие стопы». При отсутствии лечения процесс из дистальных отделов распространяется на проксимальные отделы конечностей. Но встречаются варианты с проксимально выраженной слабостью, а также варианты с преобладанием двигательных расстройств («свисающие кисти и стопы»). Нижние конечности всегда поражаются раньше и грубее, чем верхние конечности. Характерны гипестезия по типу перчаток и носков, гиперестезия, дистальный гипергидроз, возможны трофические нарушения (ортостатическая гипотензия, гипотермия, нарушение зрачковых реакции, импотенция, апноэ во сне.). Диагноз: анамнез- регулярное употребление алкоголя, клиники. На ЭМГ- аксональный тип поражения периферических нервов, снижение СПИ афф. Лечение- НПВС, анальгетики, антиконвульсанты, трициклические антидепрессанты, витамины группы В, дезинтоксикационная терапия, при поражении печени- гепатопротекторы, препараты альфа-липоевой кислоты (тиоктацид).
Нетравматическое субарахноидальное кровоизлияние. Клиника, диагностика, лечение.
Нетравматическое кровоизлияние в субарахноидальное пространство головного мозга (САК) может являться следствием ряда заболеваний. Основными причинами нетравматических САК являются:
разрывы церебральных аневризмы (ЦА): 75-80%
разрывы церебральных артерио-венозные мальформаций (АВМ): 4-5% случаев
системные васкулиты,
нарушения коагуляции,
серповидноклеточная анемия (часто из сопутствующих серповидно-клеточной анемии ЦА),
употребление некоторых наркотиков,
неуточненной этиологии (в 14-22 % не удается определить конкретной причины САК).
Клиническая картина САК. Основным клиническим симптомом САК является внезапная, высокоинтенсивная головная боль («по типу удара в голову») с последующей иррадиацией в шею («растекание кипятка вниз»). Часто головная боль сопровождается рвотой, светобоязнью, кратковременной или длительной утратой сознания. Артериальное давление чаще повышено. При неврологическом осмотре выявляется угнетение уровня сознания различной глубины, общемозговые симптомы, менингеальная симптоматика, могу отмечаться симптомы поражения корешков некоторых черепно-мозговых нервов.
Обследование. После поступления больного в неврологический или непрофильный стационар при наличии клиники САК необходимо провести:
клинико-неврологический осмотр,
оценить уровень сознания по шкале комы Глазго (CSG) [прил. 2],
КТ головного мозга для верификации САК и определения анатомической формы кровоизлияния,
поясничную пункцию для верификации САК, если при КТ нет признаков кровоизлияния,
Классификационные признаки САК (Самойлов В.И., 1990)
По этиологии: 1) аневризматическое, 2) гипертоническое, 3) атеросклеротическое, 4) травматическое, 5) инфекционно-токсическое, 6) бластоматозное, 7) патогемическое, 8)неясное.
По темпу развития – острое (минуты), подострое (часы, сутки).
По основному неврологическому синдрому: 1)сопорозно-коматозный; 2)гипоталамический; 3) менингеально-психомоторный; 4)менингеально-радикулярный; 5) менингеально-фокальный; 6) эпилептический.
Сопорозно-коматозный синдром – нарушение сознания по типу сопора и комы, отсутствие очаговых симптомов, отсутствие в течение первых 2-6 часов менингеальных симптомов (чаще при разрыве аневризмы передней соединительной артерии, сопровождается ангиоспазмом).
Гипоталамический синдром проявляется катаболическими и вазомоторными реакциями (разрыв артериальных аневризм).
Менингеально-психомоторный синдром проявляется психомоторным возбуждением на фоне отсутствия очаговых неврологических симптомов (чаще в молодом возрасте).
Менингеално-радикулярный синдром – сочетание поражения оболочек мозга и корешков черепных нервов (чаще глазодвигательного, отводящего, реже – блокового, 1 –й ветви тройничного), главным образом, при разрыве аневризм супраклиноидной части внутренней сонной артерии или задней соединительной).
Менингеально-фокальный синдром – сочетание оболочечных симптомов и очаговых симптомов поражения мозга (афазии, монопарезы, анестезии и др.). Характерен для очагов в бассейнах передней и средней мозговых артерий.
Принципы лечебной тактики
Обеспечение проходимости дыхательных путей и оксигенации
У больного с нарушениями сознания по ШКГ 9-12 баллов и менее (сопор - кома) должна быть произведена интубация трахеи и начата вспомогательная ИВЛ. Показанием к ИВЛ служит не только дыхательная, но и церебральная недостаточность.
Инфузионная терапия
Вводят изоосмоляльные кристаллоиды в объеме 50-60 мл/кгсут с соблюдением принципа «двух стресс-норм» - осмоляльности крови и натриемии, и «двух норм» - гликемии и калиемии.
Симпатомиметики
Дозу симпатомиметиков подбирают, исходя из гипертензивного эффекта и ориентируясь на отсутствие побочных осложнений: тахикардии более 140 ударов в 1 минуту и гемодинамически значимых суправентрикулярных и желудочковых нарушений сердечного ритма. Начальные дозы допамина составляют 5-6 мкг/кг-мин, адреналина - 0,06-0,1 мкг/кг-мин, норадреналина - 0,1-0,3 мкг/кг-мин.
Лечение внутричерепной гипертензии
Универсальной мерой является придание возвышенного положения головы больного (30-45°). При наличии двигательной активности больного и (или) сопротивлении больного работе респиратора вводят седативные препараты короткого действия, чтобы не исключать надолго возможность динамического исследования неврологического статуса. При наличии судорожной активности используют бензодиазепины и барбитураты (при отсутствии артериальной гипотонии). При отсутствии эффекта от проводимых мероприятий используют гиперосмоляльные препараты (маннитол, глицерин и гипертонические растворы натрия). Антибактериальная терапия. Энтеральное питание
Начинают с энтерального введения глюкозо-солевых смесей с последующим переходом на полуэлементные или низко концентрированные сбалансированные смеси промышленного производства.
Кортикостероиды и метаболически активные препараты
В настоящее время предложены многочисленные препараты воздействующие на патбиохимические процессы, возникающие при ОНМК: кортикостероиды, антиоксиданты, антигипоксанты, стабилизаторы клеточных мембран, регуляторы холин- и дофаминэргической активности мозга, сосудисто-активные средства. К сожалению, в настоящее время нет убедительных данных об улучшении исходов нетравматического САК при использовании этих средств.
Другие мероприятия
Коррекцию синдрома диссеминированного внутрисосудистого свертывания проводят путем использования свежезамороженной плазмы или криопреципитата (по данным коагулограммы).
Для профилактики тромбоэмболических осложнений с третьих суток применяют низкомолекулярные гепарины или небольшие дозы (до 20000 ЕД/сут) обычного гепарина (при отсутствии признаков наружного и внутреннего кровотечения).
Профилактика стрессовых язв осуществляется путем раннего энтерального питания и адекватной волемической поддержки. При наличии язвенного анамнеза или признаках желудочно-кишечного кровотечения применяют Н2-блокаторы или ингибиторы протонной помпы (омепразол).
Билет №25
Физиология произвольного контроля функции мочевого пузыря. Основные синдромы поражения центрального и периферического происхождения. Нейрогенный мочевой пузырь.
Акт мочеиспускания имеет две фазы- фазу наполнения мочевого пузыря, во время которой активность мышцы мочевого пузыря, изгоняющего мочу (детрузора), тормозится, а внутренний и наружный сфинктеры сокращены, и фазу опорожнения, во время которой детрузор сокращается, а сфинктеры расслабляются. Нейрогенный мочевой пузырь- нарушение накопления и эвакуации мочи вследствие поражения нервной системы на разных уровнях- от коры головного мозга до интрамурального аппарата мочевого пузыря. Выделяют два типа расстройств- 1) центральный- При неполных повреждениях спинного мозга выше конуса вовлекаются тормозные волокна (при этом больные испытывают трудности в удержании мочи, возникают императивные позывы-ранние стадии рассеянного склероза) и пути инициирующие произвольное начало мочеиспускания (при нарушении произвольного контроля над мочеиспусканием развивается его задержка вследствие активации тормозных симпатических механизмов- на поздних стадиях спинальной компрессии). После полного перерыва проводящих путей спинного мозга –травмы, поперечных повреждений выше мозгового конуса- в острой фазе- задержка мочи, впоследствии развивается усиленная рефлекторная активность и рефлекторное опорожнение мочевого пузыря- синдром спинального гиперрефлекторного мочевого пузыря. Проявлениями синдрома являются 1) спастическое его состояние и опорожнение при объемах мочи мене 250 мл, 2) малое к-во или отсутствие остаточной мочи, 3) затруднение произвольного начала и акта мочеиспускания, 4)провоцирование мочеиспускание поколачиванием в надлобковой области или штриховым раздрожением,5) вегетативные признаки наполнения пузыря.
2) периферический- перерыв крестцовой рефлекторной дуги приводит к задержке мочи вследствие тормозного влияния симпатических механизмов на рефлекс опорожнения. Наблюдается при полиневропатиях, протекающих с поражением вегетативных волокон.
Вентральные ветви L5-S2 спинномозговых нервов образуют большеберцовый нерв, который спускается в бедро как часть медиального ствола седалищного нерва. В дистальной части бедра седалищный нерв делится на большеберцовый и малоберцовый нервы. Затем, входя в заднюю часть голени, он спускается в глубину икроножной мышцы, которую иннервирует и, продолжая свой ход, обеспечивает иннервацию камбаловидной мышцы, задней большеберцовой мышцы, сгибателя пальцев и длинного сгибателя большого пальца. Наконец, на уровне голеностопного сустава он делится на свои терминальные ветви (подошвенные нервы), которые обеспечивают иннервацию всех внутренних сгибателей стопы, а также чувствительную иннервацию подошвы.
Этиология нейропатии большеберцового нерва . Нейропатии большеберцового нерва встречаются нечасто, что частично объясняется глубоким анатомическим расположением нерва. Возникая реже, чем нейропатии малоберцового нерва, серьезные повреждения голеностопного сустава могут вызывать более проксимальные поражения большеберцового нерва. Удивительно, но травма колена редко приводит к тяжелому повреждению большеберцового нерва.
Клиническая картина нейропатии большеберцового нерва
Анамнез . Снижение чувствительности обычно наблюдается по латеральной поверхности стопы, а при вовлечении в процесс волокон большеберцового нерва, образующих икроножный нерв, распространяется проксимально. Слабость мышц может отсутствовать, или наблюдается нарушение подошвенного сгибания стопы.
Клиническое обследование нейропатии большеберцового нерва
Неврологическое обследование нейропатии большеберцового нерва . Потеря чувствительности обычно имеет место только на подошве стопы. Двигательные расстройства могут быть ограничены слабостью мышц, сгибающих пальцы стопы, или, при вовлечении проксимально расположенных мышц, могут проявиться слабостью тыльного сгибания и инверсией стопы.
Общее обследование нейропатии большеберцового нерва . Должна быть проведена тщательная пальпация по ходу нерва, особенно в подколенной ямке. Обнаружение объемных образований, а также появление парестезии или боли при пальпации не только помогают установить место поражения, но также заподозрить причину заболевания, поскольку поражение большеберцового нерва опухолевым процессом может повышать его чувствительность к таким приемам.
Дифференциальный диагноз нейропатии большеберцового нерва . Поскольку нейропатия большеберцового нерва встречается нечасто, при любом подозрении на это заболевание необходимо обследовать пациента с целью исключения других причин патологии или выявления более проксимального поражения. Радикулопатии, плексопатии или нейропатии седалищного нерва могут проявляться клинически как изолированные нейропатии большеберцового нерва. Тщательное обследование более проксимальных мышц и рефлексов, а также проверка чувствительности могут помочь в установлении диагноза этих заболеваний.
Обследование при нейропатии большеберцового нерва
Электродиагностика играет решающую роль в подтверждении или исключении диагноза нейропатии большеберцового нерва. Выявление при тесте стимуляции нерва (NSS) вовлечения других нервов, установление при ЭМГ заинтересованности других мышц, которые не иннервируются большеберцовым нервом, или вовлечение паравертебральных мышц дают основание предположить другую этиологию заболевания. Иногда в качестве причины сенсорного или моторного дефицитов может быть выявлено скорее поражение подошвенного нерва, чем более проксимальные поражения большеберцового нерва.
Визуализирующие методы . Выявление объемных поражений или точек болезненности в случаях с неясной этиологией может потребовать проведения исследования с помощью МРТ для установления анатомической структуры нерва и его связей с прилегающими структурами.