Туннельный синдром. Введение лекарственных смесей
Недомогание и слабость часто преследуют женщину во время беременности. Это не всегда свидетельствует о каких-то серьезных проблемах и патологических отклонениях здоровья. В этот сложный период организм женщины подвергается колоссальным нагрузкам. Все системы и органы работают в усиленном режиме, к тому же нестабилен уровень гормонов. Вряд ли в данный период возможно чувствовать себя прекрасно.
Женщины жалуются на усталость, сонливость, головные боли, изжогу, запоры, тошноту, отеки и боли в самых неожиданных местах . У многих беременных женщин появляются боли и отеки в пальцах рук и кистях, сопровождающиеся онемением. Иногда они распространяются на всю конечность. Этому есть объяснение - проблемы вызывает туннельный синдром запястья.
Помимо туннельного синдрома боль и онемение могут вызывать заболевания, которые обострились во время беременности: остеопороз, остеохондроз, артроз шейных позвонков или грыжа межпозвонковых дисков . Причиной онемения и болей в кистях может стать сахарный диабет, недостаток микроэлементов и витаминов, особенно железа, кальция и магния. Причину боли и онемения конечностей должен выяснить наблюдающий беременность врач.
Симптомы туннельного синдрома:
- онемение и покалывание кистей рук, а иногда, всей конечности;
- острая или тупая боль в запястье, руке или пальцах;
- дискомфортные ощущения в области плеча и предплечья;
- слабость в руках и непроизвольное разжатие пальцев;
- состояние нестабильное, неприятные ощущения проходят и появляются вновь;
- в ночное время дискомфорт усиливается и мешает сну.
Туннельный синдром запястья появляется в результате сдавливания серединного нерва , идущего через запястье. Этим заболеванием обычно страдают люди, вынужденные производить монотонную работу кистями рук. Например, программисты при работе с клавиатурой и компьютерной мышкой, или люди, работающие на конвейере.
У беременных туннельный синдром возникает обычно во втором и третьем триместрах беременности. Сдавливание нерва происходит из-за появления отеков . Как правило, после родов эти симптомы, приносящие дискомфорт, быстро проходят вместе с исчезновением отеков. Особо волноваться не о чем, ведь такое состояние для здоровья не опасно, но терпеть до родов эти неприятные ощущения мало кому захочется.
Как облегчить симптомы туннельного синдрома?
Без консультации врача не стоит принимать никаких лекарственных и обезболивающих препаратов. Любой врач посоветует немедикаментозные способы избавления от дискомфортных ощущений.
Большинству пациенток помогает ношение медицинской шины на запястье, которая надежно фиксирует кисть руки в нейтральном положении. Шину можно надевать на всю ночь, а днем по мере необходимости или на время дневного сна.
Во время сна старайтесь не подкладывать руки под голову.
По возможности избегайте длительной монотонной работы.
Ограничьте время работы за компьютером. Если нет такой возможности, позаботьтесь об удобстве своего рабочего места. Запястья должны лежать ровно на столе, для этого отрегулируйте высоту стула. Может помочь приобретение эргономичной клавиатуры, которая также способствует снижению нагрузки. Выполняя работу, чаще делайте перерывы.
При появлении неприятных ощущений или после выполнения повторяющихся движений сделайте гимнастику. Поднимите руки вверх и потрясите ими. Сделайте растирание рук, выполните сжимание и разжимание пальцев.
При сильных болях врач может назначить обезболивающую мазь.
Туннельный синдром требует лечения, только в том случае, если спустя несколько месяцев после родов симптомы не проходят.
3 причины онемения рук о Елены Малышевой
Частенько могут сопровождать женскую беременность и при этом эти симптомы вовсе не обязательно могут иметь какие-то реальные патологические причины. Ведь именно в этот непростой для женщины период непосредственно на организм каждой забеременевшей женщины приходится такая невероятная нагрузка, что чувствовать при этом себя прекрасно порою бывает просто невозможно. Практически все органы и их системы теперь работают в резко усиленном режиме, постоянно испытывая удвоенные нагрузки. Кроме того масла в огонь постоянно подливают и выделяемые гормоны, уровень которых надо признать постоянно изменяется, что конечно же напрямую может влиять буквально на все процессы проходящие в организме самой женщины а это как вы понимаете не может не сказываться на ее общем самочувствии.
Беременные женщины действительно очень часто могут жаловаться на сильнейшие мигрени, на резкие боли в самых разных частях тела, на необоснованную усталость, на постоянную сонливость, на запоры, изжоги, или вздутия, на тошноту, и постоянную отечность,…в общем, кто на что горазд. И поверьте, этот список далеко не полон его можно было бы продолжить очень многими недомоганиями женщин. И также часто может случаться, что при наступлении беременности начинают неметь руки женщины у кого-то только пальцы, у кого-то руки до локтя, а у кого-то и вовсе полностью верхние конечности. А вот стоит ли сразу переживать по этому поводу, давайте разбираться.
Туннельный синдром во время беременности
Сразу заметим, что разные беременные женщины описывают подобные ощущения совершенно по-разному. Кто-то говорит, что у них в руках и даже в пальцах покалывает, кто-то скажет, жжет, или терпнет, у кого-то руки затекают, опухают, и иногда болят. Но практически ко всем подобным ситуациям подходит именно такое определение как онемение. Причем иногда женщине кажется, что она просто отлежала руку, скажем во время сна, однако потом вы четко понимаете: ваши руки могут неметь даже в абсолютно свободном положении, причем нередко это случается даже днем. К слову сказать, наиболее часто и наиболее выражено данный характерный симптом может проявляться именно ночью, что же относительно сроков — то как правило, во втором или даже в третьем триместрах беременности.
И, тем не менее, практически все современные гинекологи заверяют: реальные причины для серьезных волнений, когда при наступлении беременности у женщины немеют руки, могут находиться крайне редко. Ведь наши врачи невероятно часто слышат именно эти жалобы от своих многочисленных подопечных, поэтому они практически сразу успокаивают: ведь такое бывает действительно очень у многих. Медики убеждены, скорее всего, причиной такого онемения конечностей может быть то самый так называемый медиками туннельный синдром. Как правило, подобные нарушения называют еще профессиональным заболеванием специалистов компьютерщиков, поскольку обычно подобное нарушение развивается из-за постоянной статической нагрузки буквально на одни и те же самые суставы, мышцы и сухожилья, что на сегодняшний день чаще всего может происходить именно во время постоянной работы с компьютерной мышкой.
Как правило, при подобном туннельном синдроме достаточно серьезно ущемляются нервные окончания расположенные непосредственно в запястном канале, собственно из-за чего человек может ощущать резкую боль в руках, онемение и даже слабость в ладонях. И вполне понятно, что наиболее часто в основном будет страдать именно рабочая рука человека.
Появление повышенной отечности
Частые и множественные, редкие и локальные , появляющиеся в период беременности — это вовсе не новость и вовсе не редкость, причем ни для медиков, ни для самих беременных женщин, но, к сожалению и нормой назвать такое явление как отечность также однозначно нельзя. В том случае если вы уже заметили, что у вас по вечерам отекают руки или возможно ноги, то вам будет необходимо сразу же обратиться к своему врачу для необходимой корректировки такого состояния. Срочная корректировка такого состояния крайне важна, поскольку малейшая задержка жидкости в женском организме во время беременности несет с собою определенный риск для общего состояния здоровья малыша, да и вашего здоровья так же.
И, конечно же, среди прочего при возникновении отечности могут возникать и некоторые ощущения онемения как верхних, так и нижних конечностей. Вполне естественно, что при своевременной реакции на возникновение проблемы ее вполне возможно будет быстро устранить самой простой бессолевой диетой. И запомните, что общее количество потребляемой вами во время беременности жидкости ни как не влияет на возможное образование отеков, как собственно об этом думали раньше, наши бабушки и мамы.
Остеохондроз и возможное онемение рук во время беременности
Надо заметить, что вовсе не может быть исключено, что во время беременности руки женщин могут неметь и из-за возникновения или же обострения остеохондроза или такого заболевания как остеопороз. Стоит заметить, что на сегодняшний день данные заболевания способны поражать все более и более молодых женщин. А, к примеру, период вынашивания своего ребеночка — это как раз то самое время, когда наружу могут вылезать абсолютно все как явные, так и скрытые или хронические заболевания, и даже в особенности те который перешли в хронические формы.
Равно как и другие повреждения позвоночного столба (а в частности, это может быть и грыжа межпозвоночных дисков) вполне могут быть реальной причиной возникновения таких ощущений как онемение рук в период беременности. Это, как правило, может происходить вследствие резкого защемления нерва, который идет непосредственно от спинного мозга к конечностям. Причем наиболее часто и значительно сильнее, чем прочие части тела могут неметь мизинцы или безымянные пальцы.
Так же руки вполне могут неметь и при артрозе, возникшем в шейном отделе позвоночника или же вследствие простого и даже банального перенапряжения мышечных волокон именно в этой области. Вполне естественно в такой ситуации женщине следует как можно меньше своего времени проводить стоя или даже в сидячем положении и как можно чаще делать специальную разминку для позвоночника и массаж всей шеи.
Иные причины онемения рук во время беременности
На сегодняшний день существует целый ряд реально возможных заболеваний или патологических нарушений, при которых вполне может выступать одним из сопутствующих и характерных симптомов как раз некоторое онемение конечностей. Так, к примеру, руки могут неметь и при таком заболевании как сахарный диабет, при резком нарушении обмена веществ, при ухудшении кровообращения, при травмах как застарелых, так и новых или же при инфекционно-воспалительных заболеваниях в шейном отделе позвоночника.
Усугубляющим же фактором вполне может являться довольно резкое увеличение массы тела и такое же резкое снижение двигательной активности что, к сожалению, во время беременности встречается достаточно часто.
Вполне возможно, вам просто не хватает каких-либо важных для нормальной жизнедеятельности витаминов или же минералов, например, того же магния, кальция или возможно железа (медики убеждены что онемение рук вполне может сопровождать такое заболевание как железодефицитная анемия).
Обязательно следует так же отметить, что все, что было описано выше, это лишь возможные или предполагаемые заболевания, которые могут сопровождаться онемением рук. Однако надо сказать, что вероятность любого вышеописанных заболеваний повышается, если конкретно вы уже сталкивались с одной из этих проблем еще до наступления беременности. Тогда конечно же провериться на наличие того заболевания которое вас беспокоило ранее надо будет в первую очередь. Если же у вас никогда не было подобных проблем до беременности, то и в период вынашивания ребеночка данный симптом вероятнее всего не будет представлять для женщины никакой реальной угрозы и впоследствии проходит, как говорится сам по себе.
Однако в том случае если руки немеют практически постоянно болезненно и даже доставляют уж слишком сильный дискомфорт, то вам крайне важно будет как можно быстрее проконсультироваться поэтому неприятному поводу со своим наблюдающим за беременностью врачом. Вполне возможно, доктор решит назначить вам какие-то дополнительные обследования в случае какой-то дополнительной симптоматики. Кроме того врач может посоветовать вам и какую-то обезболивающую или же противовоспалительную терапию либо же направит на дополнительные анализы, если конечно же будет видеть в таких анализах острую необходимость.
Чувство онемения в руке или ноге знакомо многим женщинам, находящимся в ожидании малыша. Такие симптомы, как внезапные прострелы, тянущие судороги, боль, ползание мурашек, ощущаются в ночное и утреннее время. Туннельный синдром беременных отчетливо проявляется во втором и третьем триместре. Виной всему гормональные перестройки и задержка жидкости. Это вызывает отечность мягких тканей, в том числе и связочного аппарата, который окружает бедренный, локтевой, срединный нерв в соответствующих каналах.
Для диагностики патологии следует обратиться к невропатологу. Опытный врач при помощи простых тестов сможет установить правильный диагноз без вредных для будущего малыша диагностических процедур. А вот лечение лучше проводить не традиционными методами, но об этом поговорим далее.
Лечение туннельного синдрома во время беременности
Не стоит верить советам со страниц женских журналов, лечение этой патологии необходимо. В противном случае может развиться дистрофия нервного волокна и боли будут сохраняться на протяжение всей жизни.
Лечение туннельного синдрома при беременности нельзя проводить с помощью приема фармакологических препаратов. Это нанесет непоправимый вред здоровью матери и ребенка. Основная цель терапии в подобных случаях — устранение отечности тканей, который и вызывают компрессию нерва. Туннельный синдром при беременности корректируется при помощи методов мануальной терапии. С помощью грамотного воздействий рефлексотерапией можно улучшить состояние гормонального фона. Это сказывается на общем состоянии женщины. Лечебный массаж и остеопатия, гимнастика — помогают улучшить кровообращение в проблемных местах.
В нашей клинике мануальной терапии вам будет предложена индивидуальная программа лечения. Вы можете получить бесплатную консультацию специалиста в любое удобное для вас время.
Синдром запястного канала - состояние, которое развивается при ущемлении или травме срединного нерва внутри запястного канала кисти. При этом нарушается движения и чувствительность пальцев рук (поражаются первые три и часть четвертого пальцев).
Синдром запястного канала считается профессиональным заболеванием, поскольку наиболее часто развивается у людей определенных профессий, деятельность которых связанна монотонным сгибанием и разгибанием кисти. Например, у музыкантов, портных, секретарей (работают с компьютерной мышью и клавиатурой).
Синдром запястного канала имеет еще два наименования: синдром карпального канала и туннельный синдром . Хотя последнее название не совсем верное, поскольку имеются и другие туннельные синдромы (например, синдром сдавления глубокой ветви локтевого нерва).
Статистика
Общая распространенность синдрома запястного канала в мире составляет от 1,5 до 3%. Причем около 50% из всех заболевших - активные пользователи персонального компьютера.По данным разных источников, синдром карпального канала в 3-10 раз чаще встречается у женщин, нежели у мужчин.
Пик возникновения заболевания приходится на возраст от 40 до 60 лет. Однако это вовсе не означает, что люди младшего возраста не подвержены этому недугу: по данным статистики, 10% из всех заболевших младше 30 лет.
Считается, что люди, работающие ежедневно и много часов на компьютере наиболее подвержены развитию синдрома запястного канала. Согласно одному из исследований, он имеется у каждого шестого обследованного. Наибольшему риску подвергаются пользователи, у которых во время работы с клавиатурой и компьютерной мышью кисть по отношению к предплечью разогнута на 20° и более. Синдром запястного канала - относительно «молодой» недуг. Впервые заболевание, похожее на синдром карпального канала, описал английский хирург сэр Джемс Педжет в 1854 году у пациента с переломом лучевой кости на уровне запястья.
Немного позднее выяснилось, что болезнь может развиваться у рабочих, выполняющих монотонные движения.
Ну а в наше время, когда персональный компьютер прочно вошел в жизнь современного человека, запястный синдром приобрел едва ли не характер эпидемии. Однако наука не стоит на месте. Поэтому для активных пользователей персонального компьютера имеется отличная новость: разработана специальная платформа и летающая компьютерная мышь с магнитным кольцом, которая выдерживает вес руки человека. Стильная новинка может применяться как для лечения туннельного синдрома, так и для профилактики его развития.
Строение и работа нервов
В нашем организме присутствует около 85 миллиардов нервных клеток. Они располагаются в головном и спинном мозге (центральной нервной системе - ЦНС), а также в узлах (скоплениях нервных клеток), лежащих вне ЦНС (например, спинных узлах - возле позвоночника).Отходящие от нервных клеток отростки собираются вместе и образуют пучки - нервы.
В совокупности все нервы формируют периферическую нервную систему, задача которой передавать импульсы от головного и спинного мозга органам и тканям. Причем каждый нерв ответственен за свой участок либо орган.
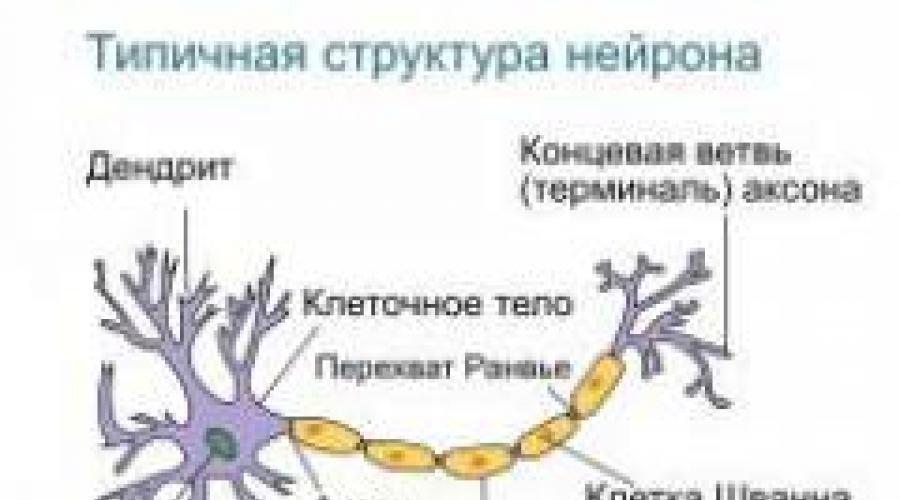
Строение нервной клетки (нейрона)
Нервная клетка (нейрон) - структурная высокоспециализированная единица нервной системы, которая имеет тело (сому) и отростки (аксон и дендриты).Тело нервной клетки содержит ядро, а снаружи ограничено стенкой, которая состоит из двух слоев жиров. Благодаря чему в клетку поступают только вещества, растворяющиеся в жирах (например, кислород).
Нейроны имеют разную форму (шаровидную, веретенообразную, звездчатую и другие), а также количество отростков. В зависимости от выполняемой функции нейроны бывают чувствительными (воспринимают импульсы от органов и передают их в ЦНС), двигательными (посылают команды от ЦНС к органам и тканям), а также вставочными (осуществляют связь между чувствительными и двигательными нейронами).
Тело нервной клетки
не способно к размножению (делению) и восстановлению при повреждении. Однако при перерезке аксона либо дендрита клетка обеспечивает восстановление погибшего участка отростка (рост).
Аксон и дендриты
Аксон
- длинный отросток нервной клетки, который передает возбуждение и информацию от нейрона к исполнительному органу или тканям (например, мышцам).
У большинства нервных клеток имеется лишь один аксон. Однако он может делиться на несколько ветвей, которые соединяются с другими клетками: мышечными, нервными или железистыми. Такое соединение аксона с клеткой-мишенью носит название синапс. Между аксоном и клеткой находится синоптическая щель.
На конце каждой ветви аксона располагается утолщение, в котором находятся пузырьки со специальным веществом - медиатором. До определенного момента он находится в «спящем» состоянии.
Снаружи большинство аксонов покрыты шванновскими клетками (выполняют поддерживающую и питательную функцию), которые образуют миелиновую (мякотную) оболочку. Между шванновскими клетками имеются перехваты Ранвье - область, где прерывается миелиновая оболочка. Однако у некоторых аксонов отсутствуют шванновские клетки - безмиелиновые волокна.
Для периферической нервной системы характерны миелиновые волокна.
Дендриты - короткие разветвленные отростки нейрона, при помощи которых он получает информацию от клеток организма и других нервных клеток.
Строение нерва
 Нерв - структура, в которой находятся сплетенные между собой пучки нервных волокон (главным образом - аксонов), идущих параллельно друг другу.
Нерв - структура, в которой находятся сплетенные между собой пучки нервных волокон (главным образом - аксонов), идущих параллельно друг другу.Снаружи нерв покрыт тремя слоями:
1.
Эндоневрий, в котором проходят капилляры (мелкие сосуды), питающие нервные волокна.
2.
Периневрий, «одевающий» пучки нервных волокон, поскольку содержит коллаген (белок - основа соединительной ткани), который осуществляет поддерживающую функцию.
3.
Эпиневрий - наружный слой, образованный из плотной соединительной ткани, который окружает нерв.
Нервы осуществляют передачу импульсов от головного, а также спинного мозга к клеткам органов и тканей организма.
Как передается нервный импульс?
Это сложный процесс, который осуществляется при помощи натрий-калиевого насоса. Что это означает? Дело в том, что стенка наружного слоя аксона - сложная структура (мембрана), благодаря которой ионы натрия и калия могут поступать как вовнутрь аксона, так и выходить из него. В результате формируется импульс, который передается от аксона другим клеткам.Как происходит передача импульса?
 В норме аксон находится в покое и не проводит импульсов. Поэтому ионы калия перемещаются внутрь тела аксона, а натрия - наружу (примерно, как если пресную клетку поместить в соленый раствор).
В норме аксон находится в покое и не проводит импульсов. Поэтому ионы калия перемещаются внутрь тела аксона, а натрия - наружу (примерно, как если пресную клетку поместить в соленый раствор).
Однако, при поступлении импульса к аксону от дендрита, ситуация меняется: натрий перемещается внутрь аксона, а калий выходит наружу. В результате внутренняя среда аксона приобретает на короткий период положительный заряд, ведущий к прекращению притока натрия в клетку. Но при этом калий продолжает выходить из аксона.
Тем временем ионы натрия внутри клетки распространяются на другие участки аксона, изменяя проницаемость его мембраны, таким образом, способствуя дальнейшему распространению импульса. При его прохождении через определенную точку в аксоне тело нервной клетки получает «команду» расслабится, поэтому она возвращается в состояние покоя.
Такая передача импульса довольно медленная (например сигнал, посланный головным мозгом, достигнет руки спустя минуту). Однако благодаря миелиновым оболочкам он ускоряется, поскольку «перескакивает» через интервалы Ранвье.
 Однако импульс должен попасть на соседнюю клетку. Для этого он, достигнув утолщения на конце нейрона, способствует высвобождению из пузырьков медиаторов, которые попадают в синоптическую щель. Далее медиаторы соединяются со специальными рецепторами на клетке органа-мишени (мышцы, железы и другие). В результате происходит действие: движение рукой, пальцами, поворот головы и так далее.
Однако импульс должен попасть на соседнюю клетку. Для этого он, достигнув утолщения на конце нейрона, способствует высвобождению из пузырьков медиаторов, которые попадают в синоптическую щель. Далее медиаторы соединяются со специальными рецепторами на клетке органа-мишени (мышцы, железы и другие). В результате происходит действие: движение рукой, пальцами, поворот головы и так далее.
Анатомия кисти, запястья и предплечья
 Кисть - часть руки человека, имеющая три отдела:
Кисть - часть руки человека, имеющая три отдела:

Все кости кисти соединены между собой суставами, связками и мышцами. Благодаря чему становятся возможными движения в кисти, которые контролируются нервной системой.
 Предплечье -
часть руки человека, которая состоит из двух трубчатых костей (длина преобладает над шириной): лучевой и локтевой. С верхней стороны оно ограничено локтевым суставом, а снизу - запястьем.
Предплечье -
часть руки человека, которая состоит из двух трубчатых костей (длина преобладает над шириной): лучевой и локтевой. С верхней стороны оно ограничено локтевым суставом, а снизу - запястьем.
Строение и функции срединного нерва
Особенности прохожденияСрединный нерв начинается в области плеча из ветвей, образованных волокнами спинномозговых нервов (шестой-восьмой шейный и первый грудной). Затем направляется к кисти, но на уровне плеча и локтевой ямки никаких ветвей не дает.
Достигнув области предплечья (от локтя до кисти), срединный нерв отдает несколько ветвей. Затем проходит в запястном канале под поперечной связкой запястья и разветвляется на конечные ветви.
По своему ходу срединный нерв иннервирует следующие мышцы:
- Поверхностный и глубокий сгибатель пальцев, которые ответственны за сгибание II-V пальцев
- Мышцу, которая способствует сгибанию и вращению предплечья - круглый пронатор
- Мышцу-сгибатель запястья - сгибает и отводит кисть
- Мышцу, сгибающую ногтевую фалангу первого пальца
- Длинную ладонную мышцу, которая сгибает кисть и напрягает ладонный апоневроз (широкая сухожильная пластинка, которая покрывает мышцы кисти с ладонной поверхности)
- Квадратную мышцу, которая ответственна за вращение кисти и предплечья
- Мышцу, отводящую большой палец кисти
- Мышцу, которая противопоставляет большой палец кисти всем остальным
- Мышцу, сгибающую большой палец
- Мышцы, которые сгибают II-III пальцы.
 Исходя из областей иннервации, срединный нерв участвует в сгибании и отведении кисти во внутреннюю сторону, сгибании пальцев, приведении к остальным пальцам кисти возвышения первого пальца, вращении кисти и предплечья.
Исходя из областей иннервации, срединный нерв участвует в сгибании и отведении кисти во внутреннюю сторону, сгибании пальцев, приведении к остальным пальцам кисти возвышения первого пальца, вращении кисти и предплечья.
Также срединный нерв иннервирует кожу на ладонной поверхности кисти первого, указательного и среднего, а также части безымянного пальцев, а на тыльной поверхности кисти кожу концевых фаланг указательного и среднего пальцев.
Таким образом, срединный нерв обеспечивает как движения, так и чувствительность кисти.
Причины поражения срединного нерва
Просвет запястного канала довольно узкий. Поэтому любой фактор, приводящий к его сужению, либо провоцирующий рост тканей внутри него может стать причиной развития синдрома карпального канала, поскольку при этом сдавливается срединный нерв между костями и сухожилиями запястья.Длительная работа за компьютером (использование компьютерной мыши и клавиатуры)
Наиболее часто приводит к развитию синдрома запястного канала, поскольку при таком виде деятельности возникает небольшая хроническая травма мягких тканей кисти, а также сухожилий, проходящих в запястном канале. Причина - повторяющиеся однотипные быстрые и частые движения кистью и рукой. В результате возникает асептическое (не бактериальное) воспаление сухожилий, проходящих в запястном канале, что ведет к их отеку и ущемлению удерживателем.Однако проведенные исследования доказывают, что не у всех частых пользователей персонального компьютера развивается синдром карпального канала. Для его возникновения необходимы определенные условия. Например, наиболее часто рискуют люди, имеющие III-IV степень ожирения (за счет жира сужается просвет запястного канала), женский пол (анатомически более узкий запястный канал) и некоторые другие факторы.
Артриты: ревматоидный, псориатический или подагрический артрит, а также другие ревматические заболевания с поражением суставов
В начале заболевания возникает воспалительная реакция в суставах области запястья кисти. Кроме того, системные заболевания (поражают организм в целом) приводят к развитию воспаления и отека мягких тканей, в том числе мышц и сухожилий, проходящих в запястном канале, поэтому сужается его просвет.Далее со временем, по мере усугубления течения основного заболевания, происходит старение суставных хрящей. Поэтому они теряют свою эластичность, на них появляются трещины. В результате постепенно хрящи начинают стираться, а в некоторых местах настолько, что оголяется кость. Такие изменения ведут к гибели хряща и срастанию суставных поверхностей. Поэтому возникают деформации, в результате которых нарушается нормальное анатомическое строение кисти и запястного канала.
Острые травмы запястья
 Становятся причиной развития синдрома карпального канала примерно в 10% из всех случаев заболевания. Быстро подавляют выработку медиаторов воспаления в тканях (гистамина, простагландинов). Поэтому уменьшается боль и отек, а чувствительность тканей улучшается.
Становятся причиной развития синдрома карпального канала примерно в 10% из всех случаев заболевания. Быстро подавляют выработку медиаторов воспаления в тканях (гистамина, простагландинов). Поэтому уменьшается боль и отек, а чувствительность тканей улучшается.Однако системные кортикостероиды обладают большим количеством побочных эффектов (например, нарушение сна , образование язв в желудке и кишечнике). Поэтому применяются с осторожностью, особенно при некоторых заболеваниях (например, сахарном диабете). Кроме того, они подавляют активность иммунной системы, поэтому при наличии инфекций они не назначаются.
Имеется еще один неприятный момент: после отмены кортикостероидов может развиться синдром «рикошета»: все симптомы быстро вновь возвращаются.
Местное лечение
Считается наиболее эффективным для снятия острых симптомов.Введение лекарственных смесей
В запястный канал при помощи специальной длинной иглы вводится лекарственная смесь обезболивающего (Лидокаина или Новокаина) с кортикостероидным гормоном (Дипроспаном или гидрокортизоном). Как правило, после введения лекарств в полость запястного канала боли и другие симптомы недуга спустя какое-то время исчезают. Однако в некоторых случаях боль может усилиться, но через 24-48 часов постепенно уменьшается.
При таком методе лечения уже после первой инъекции состояние больных улучшается. Если симптомы не исчезают полностью, то проводят еще две процедуры с двухнедельным интервалом между ними.
При рецидиве заболевания (появление симптомов вновь) курс лечения повторяется.
Местные компрессы со сложным составом
Один из вариантов состава:
- Димексид - 50 мл
- Раствор Лидокаина 10% - 2 мл, или Новокаина 2% - 30 мл
- Раствор гидрокортизона - 1 ампула
- Вода - 30 мл
Приготовленный состав можно хранить в прохладном месте и применять в течение нескольких дней.
Синдром запястного канала: операция
Проведение хирургического лечения рекомендуется, если симптомы заболевания сохраняются в течение 6 месяцев.Цель вмешательства - снижение давления на срединный нерв путем расширения просвета запястного канала.
Имеется два типа операции, которые проводятся под местным обезболиванием:

После проведения операции на область запястья накладывается гипсовая повязка на несколько дней. В качестве восстановительного лечения применяется физиотерапия и лечебная гимнастика (должны осуществляться движения пальцев при фиксированном запястье).
Спустя 3 месяца после операции функция кисти восстанавливается на 70-80%, а через 6 месяцев - полностью.
После выздоровления больной может вернуться к своему обычному роду деятельности. Однако если не изменить условия труда (правильное обустройство рабочего места, применение отрезов) высок риск рецидива (возврат симптомов заболевания)
Немедикаментозное лечение
Для лечения синдрома запястного канала многие врачи применяют иглорефлексотерапию, мануальную терапию и другие методики.При гипотиреозе назначается гормональная заместительная терапия : L-тироксин, Эутирокс.
При климаксе физиологическом или искусственном (удаление яичников) для заместительной терапии назначаются гормональные препараты, содержащие эстроген (женский половой гормон). Однако такое лечение возможно только при условии, что последняя менструация у женщины была не позднее, чем 10 лет назад, а ей не исполнилось 60 лет.
Если у менструирующей женщины, принимающей гормональные противозачаточные средства, развился синдром запястного канала, то их отменяют, либо меняют на другой препарат.
Лечение сахарного диабета направленно на предотвращение скачков уровня сахара в течение суток. Поскольку именно в этом случае образуются в большом количестве вещества, которые повреждают нейроны. Однако лечение имеет свои особенности в зависимости от типа заболевания.
При диабете I типа назначается инсулин (короткого, длинного или среднего действия). Дозировка и схема применения индивидуальная, зависит от тяжести заболевания и уровня сахара в крови.
При диабете II типа назначаются сахароснижающие препараты (Глюкофаж, Метформин), которые повышают чувствительность клеточных стенок к инсулину, улучшая поступление внутрь глюкозы. Кроме того, они понижают образование глюкозы в печени, а также ее всасывание в кишечнике .
При сохранении частичной функции поджелудочной железы применяются препараты, которые стимулируют выработку ее клетками инсулина. Это производные сульфонилмочевины: Хлорпропамид, Гликвидон и другие.
Вне зависимости от типа диабета для улучшения питания тканей назначаются препараты тиоктовой кислоты (Тиогамма, Берлитион). Они улучшают усвоение глюкозы тканями, связывают свободные радикалы (нестабильные молекулы, которые повреждают другие нормальные клетки организма), в особенности - клетки нервной системы.
При хронической почечной недостаточности лечение направленно на улучшение функции и кровообращения в почках, выведению лишней жидкости из организма и конечных продуктов обмена белков.
Для этого применяются препараты разжижающие кровь и улучшающие кровообращение в мелких сосудах (например, Варфарин, Ангиофлюкс).
Иногда назначаются мочегонные средства (в зависимости от степени сохранения функции почек).
Для выведения конечных продуктов обмена белков используются сорбенты (Полисорб, Энтеросгель и другие).
При высоком артериальном давлении применяются препараты, которые регулируют его: Ингибиторы АПФ (Диротон, Каптоприл), антагонисты кальция (Верапамил) и другие.
При выраженной почечной недостаточности (III-IV стадии) больного подключают к аппарату искусственной почки.
Физиотерапевтические процедуры
Хорошо зарекомендовали себя как при лечении медикаментами, так и в период реабилитации после операции.Однако, несмотря на свою эффективность, подходят не всем.
Общие противопоказания физиотерапевтическим процедурам
- Опухолевые процессы
- Беременность
- Тяжелая III степень сердечной недостаточности
- Любые инфекционно-вирусные заболевания в остром периоде (наличие повышенной температуры тела)
- Тяжелое течение сахарного диабета (высокие цифры сахара)
- Повышенное артериальное давление - временное противопоказание. После его нормализации процедура может проводиться.
- Наличие кардиостимулятора
- Эпилепсия с частыми судорожными припадками, истерия и психоз
- Пониженная свертываемость крови и склонность к кровотечениям
- Выраженное нарушение сердечного ритма: тяжелая мерцательная аритмия (сокращение желудочков и предсердий несинхронное) и выраженная экстрасистолия (при этом заболевании нарушен сердечный ритм)
- Наличие гнойничковых воспалений на коже (месте воздействия аппарата)
Ультрафонофорез
Выполняется вместе с лекарственными препаратами.Во время проведения процедуры воздействие на организм осуществляется при помощи ультразвуковых колебаний, которые способствуют проникновению лекарственных средств внутрь клетки.
Кроме того, лечебно действие самого ультразвука: расширяет сосуды и ускоряет ток крови в капиллярах. Благодаря этому уменьшаются или исчезают боли, уменьшается отек и рассасываются гематомы.
В качестве лекарственных средств применяется димексид, обезболивающие, гормоны и другие препараты. Исключение - некоторые лекарственные препараты, которые ультразвук разрушает: новокаин, витамины группы В, аскорбиновая кислота и другие вещества.
Цели - уменьшение боли и воспаления, ускорение восстановление тканей.
Показания
- Заболевания опорно-двигательного аппарата: остеохондроз, артроз , артрит, (заболевание сосудов)
- Активный туберкулез легких
- Индивидуальная непереносимость препаратов для ультрафонофореза
Вначале медицинский сотрудник протирает дезинфицирующим раствором участок кожи, который подлежит процедуре. Далее на кожу наносит лекарственное средство, затем прикладывает к месту воздействия аппарат, который подает ультразвуковые волны.
Длительность одной процедуры - от 10 до 30 минут. Курс - 8-12 сеансов. Спустя несколько месяцев при необходимости курс лечения повторяется.
Ударно-волновая терапия
 Метод основан на действии акустических ударных волн (генерируются специальным датчиком), частота которых ниже воспринимаемых человеческим ухом - инфразвук. У этих волн высокая амплитуда энергии и небольшая длительность, благодаря чему они распространяются в мягких тканях, не повреждая их. При этом восстанавливают обмен веществ и способствуют обновлению клеток.
Метод основан на действии акустических ударных волн (генерируются специальным датчиком), частота которых ниже воспринимаемых человеческим ухом - инфразвук. У этих волн высокая амплитуда энергии и небольшая длительность, благодаря чему они распространяются в мягких тканях, не повреждая их. При этом восстанавливают обмен веществ и способствуют обновлению клеток.В результате улучшается кровообращение в пораженном участке, уменьшаются боли, а чувствительность восстанавливается. Более того, через несколько процедур начинают распадаться костные наросты, а в месте поражения расти новые сосуды.
Метод настолько эффективен, что при своевременном начале лечения его приравнивают к результату, который имеется после операции.
Цели
Лечение острых и хронических болей, вызванных травмой, заболеваниями опорно-двигательного аппарата (остеохондроз, артриты и другие) и нервной системы.
Показания
- Артрозы, артриты, остеохондроз, грыжи и протрузии межпозвоночных дисков, пяточная шпора
- Камни в желчном пузыре и почках
- Медленное заживление переломов
- Травмы мягких тканей: мышц, связок, сухожилий
- Рубцовое стягивание мышц, сухожилий и связок, поэтому свободные движения (сгибание, разгибание) в конечности ограничиваются
- Боли при ушибах, переломах, растяжениях
- Ожоги и трофические язвы
- Хроническая мышечная боль, возникающая из-за длительного и частого переутомления
(дополнение к общим)
Возраст до 18 лет, поскольку волны действуют на ростковые зоны костей. Тогда как при их повреждении развиваются необратимые изменения, которые плохо сказываются на развитии скелета ребенка.
Методика проведения
Медицинский сотрудник помогает больному удобнее устроиться на кушетке, потом протирает участок кожи, дезинфицируя и обезжиривая его. Затем настраивает аппарат в зависимости от области применения и заболевания (имеется несколько программ). Далее наносит на кожу специальный гель, после чего прикладывает датчик к месту воздействия, который посылает лечебные импульсы.
Курс лечения - 5-7 процедур, каждая из которых длится 20-30 минут. Процедуры проводятся с интервалом 3-7 дней. После лечения у около 90% больных имеется значительное улучшение в состоянии. При необходимости курс лечения повторяется через несколько месяцев.
На заметку
Нельзя воздействовать ударными волнами на область головы, кишечника, крупных кровеносных сосудов и легких.
Профилактика синдрома запястного канала
Согласно статистике, число больных с синдромом запястного канала в последние годы увеличилось, поскольку персональный компьютер прочно вошел в жизнь современного человека. Однако можно предотвратить формирование недуга.Итак, что делать исходя из механизма развития заболевания?
Обустройте свое рабочее место
Подберите высоту компьютерного стола таким образом, чтобы на уровне его поверхности находились подлокотники стула. В таком положении во время работы (печатания или движений компьютерной мышкой) предплечья спокойно лежат на столе или подлокотниках, а не находятся в подвешенном состоянии. Поэтому кисти рук во время работы расслабленны, а рука в области запястья не сгибается. При этом на канал не оказывается дополнительная нагрузка и не пережимается срединный нерв.
Кроме того, во время работы старайтесь добиться того, чтобы поясница по отношению к бедрам была расположена под углом 90°, а угол между плечом и предплечьем также составлял 90°.
Старайтесь не напрягаться и не зажиматься. Следите за тем, чтобы голова не втягивалась между плечами.
Подберите удобную клавиатуру и компьютерную мышь
Если во время работы расположение рук правильное, то кисти лежат спокойно над рабочей поверхностью, поэтому движения в них свободные. Однако если клавиатура расположена высоко, то приходится держать руки над ней в подвешенном стоянии. В таком положении усиливается нагрузка на запястный канал. Поэтому лучше приобрести специальный коврик для рук либо клавиатуру под наклоном.
Подберите компьютерную мышь, чтобы она «ложилась» в ладонь во время работы. Так рука устает меньше и расслабленна. Для людей, у которых уже развился синдром запястного канала, разработаны специальные компьютерные мыши, которые имеют форму джойстика. При работе с ними запястный канал практически не нагружается.  Кроме того, существуют специальные коврики для компьютерной мыши, которые имеют валик (лучше выбирать с гелиевым наполнителем) на уровне запястья. В таком положении во время работы запястный канал находится в выпрямленном состоянии и нагружается минимально.
Кроме того, существуют специальные коврики для компьютерной мыши, которые имеют валик (лучше выбирать с гелиевым наполнителем) на уровне запястья. В таком положении во время работы запястный канал находится в выпрямленном состоянии и нагружается минимально.
Положение кистей при работе


Отрегулируйте угол и высоту монитора
 Таким образом, чтобы во время работы текст находится на уровне глаз. Поскольку если монитор расположен низко, то приходится постоянно наклонять голову вниз, если - высоко, то поднимать вверх. При таких движениях ухудшается кровообращение в шейном отделе позвоночника и руках.
Таким образом, чтобы во время работы текст находится на уровне глаз. Поскольку если монитор расположен низко, то приходится постоянно наклонять голову вниз, если - высоко, то поднимать вверх. При таких движениях ухудшается кровообращение в шейном отделе позвоночника и руках.
ВКонтакте Facebook Одноклассники
Как диагностировать и предупредить этот профессиональный недуг машинисток, программистов и музыкантов
С неприятными ощущениями в «рабочей» руке сталкиваются все, кто вынужден достаточно долго заниматься ручным трудом, требующим мелких движений пальцами. Постоянное напряжение кистей, особенно правой у правшей и левой у левшей, нарушает кровообращение в руках, способствует возникновению остеохондроза, деформаций позвоночника, суставов рук - от плеча до пальцев.
Как следствие - отеки, боли, мурашки по коже, спазмы и слабость в мышцах. В запущенных случаях возможна потеря чувствительности ладони и пальцев, снижение подвижности суставов.
В XX веке эту болезнь называли «рука машинистки» - от постоянной вибрации при печати на машинке больше всего страдали суставы рук, приводя в тяжелых случаях к инвалидизации и необходимости сменить профессию. В XXI веке заболевание переместилось в офисы и игровые клубы - риск заполучить туннельный синдром особенно высок у всех, кто проводит за компьютером более 3-4 часов в день, интенсивно печатая или двигая мышку. Помимо «белых воротничков», туннельному синдрому подвержены водители, парикмахеры, кассиры, некоторые музыканты (скрипачи, пианисты) и фотографы. Средний возраст начала заболевания - 40-60 лет, однако болезнь, увы, молодеет, и при должном невнимании к своему здоровью, можно начать жаловаться на боли в руках и в 25 лет.
Диагноз: перетрудился!
Недуг возникает как следствие постоянного монотонного труда, без отдыха и производственной гимнастики. Способствуют формированию патологических изменений неудобная поза, отсутствие опоры для локтей или запястий, продолжительность рабочего дня более 6-8 часов, стаж работы более 5 лет. При менопаузе, беременности, постоянных мелких травмах (от игры в баскетбол и т.д.) или плохо зажившем переломе лучевой кости, диабете, подагре, артритах, ревматизме шанс заболеть увеличивается.
Тревожные сигналы, на которые следует обратить внимание в первую очередь - ослабление мускульной силы к концу рабочего дня, ощущение онемения в одной или обеих руках, от пальцев до локтя и плеча, скованность движений. После отдыха симптомы не проходят, случается, неприятные ощущения не дают уснуть и будят ночью. Если не заняться лечением или хотя бы не взять длительный отпуск, проблемы усиливаются:
появляются боли, сперва легкие, затем мучительные, сковывающие. Вплоть до того, что пациент не может удержать ложку или карандаш, держаться за поручень, больше 10-15 минут выполнять ручную работу.
Важные симптомы, позволяющие отличить туннельный синдром от других заболеваний:
* Поражается ладонь, 1-4 пальцы, реже рука до локтя. Если болит мизинец или тыльная сторона кисти - причина другая.
* Страдают обе руки, но рабочая больше.
* Обострения возникают ночью, будят больного, снимаются массажем, энергичным встряхиванием рук.
* Возникает слабость пальцев, плохая координация движений - изменяется почерк, больному трудно вдеть нитку в иголку, поднять полный чайник одной рукой и т.д.
* Имеют место изменения чувствительности (покалывание, жжение, потеря чувствительности в кончиках пальцев), изменение терморегуляции кистей (постоянно горячие или холодные руки).
* Возникает сильная усталость к концу рабочего дня, руки перестают слушаться.
* Остальные органы и системы не поражены - не меняется, например, походка, обоняние, давление, скорость реакций.
Вся болезнь от нерва
Причина возникновения туннельного синдрома - защемление нерва, идущего по карпальному каналу (полное название болезни - карпальный туннельный синдром, Carpal Tunnel Syndrome — CTS). Как правило, нерв защемляется в запястье, прижатый отекшей поперечной связкой запястья или сухожилиями. Или отекает сам вследствие более высокого места защемления. Нарушается проходимость нервных сигналов, воспаленный нерв сперва причиняет болевые ощущения, а затем отмирает, со всеми вытекающими последствиями.
Ликвидацией туннельного синдрома в выраженной стадии должны заниматься врачи-специалисты. Лечение заключается в уменьшении отеков и болевого синдрома, что помогает нерву восстановить чувствительность и занять свое законное место в запястном канале. Как правило, используются противовоспалительные препараты, гормоны и обезболивающие. В тяжелых случаях необходима операция - хирург вскрывает пораженный канал, очищает его от разросшейся фиброзной ткани и восстанавливает нормальное положение нерва. Операция все чаще проводится через эндоскопический разрез и не наносит особого вреда пациенту. Но, естественно, лучше не доводить дело до операционного стола и лечить туннельный синдром на ранних стадиях.
Больной, исцелись сам!
Домашнее лечение, конечно же, не может заменить медикаментозную терапию. Однако на ранних стадиях заболевания вполне достаточно домашних средств, чтобы восстановить здоровье и работоспособность. Самое простое средство, которым пользовались наши прапрабабушки - митенки, то есть перчатки с обрезанными пальцами, связанные из натуральной шерсти, лучше всего собачьей. Тепло от перчаток снимет боль, колючая шерсть обеспечит постоянный массаж, а упругая манжетка на запястье сработает фиксирующей повязкой и снимет с сустава нагрузку. Неплохой эффект дадут компрессы и растирания с согревающими или охлаждающими маслами - камфарным, эвкалиптовым, мятным. Горячие ручные ванночки с морской солью помогут снять отек, расслабить мышцы и умерить воспаление. Летом на пляже для тех же целей очень полезно использовать нагретый песок и крутить в пальцах теплую, шершавую гальку.
Массаж и самомассаж предплечий и кистей рук - необходимая составляющая лечения туннельного синдрома. Необходимо ежедневно растирать пальцы, ладони и запястья с массажным кремом или детским маслом, а два-три раза в год проходить курсы общего профилактического массажа спины - боли в руках могут быть следствием остеохондроза или защемления мышц плечевого пояса.
Для профилактики заболевания очень важна гигиена труда и продуманный режим работы. Каждый час следует делать перерыв, хотя бы на 3-5 минут, поднимать кисти рук вверх и делать небольшую зарядку - махать и крутить ладонями в разные стороны, сжимать и разжимать пальцы, складывать их в замок или веером, переплетая, как в детской игре.
Прекрасной профилактикой туннельного синдрома служат мягкие и упругие игрушки «антистрессы», которые можно помять прямо на рабочем месте. Ту же роль играют металлические шарики и обыкновенные четки - перебирать пальцами крупные бусины необыкновенно полезно. Кистевые эспандеры полезны для профилактики болезни, однако при развитом туннельном синдроме лучше избегать лишних нагрузок.
Внимательно следите за своим рабочим местом - удобно ли вам сидеть, есть ли поручни у рабочего кресла, анатомический бугор под ладонь на коврике для мышки (это позволяет расслабить запястье). Очень важно следить, чтобы в помещении было не слишком холодно или сыро, вы бы не сидели на сквозняке - простуды и стылый воздух не лучшим образом сказываются на подобных заболеваниях.
Из спортивных занятий при туннельном синдроме полезны плавание на небольшие дистанции, настольный теннис и всевозможные детские игры с веревочкой, так называемые «путанки». Интересный способ профилактики - танцы, в которых активно задействованы жесты рук - индийские, цыганские, «танец живота». Лучше воздержаться от видов спорта, связанных с сильной нагрузкой на руки и запястья, особенно ручных игр с мячом, атлетической гимнастики, стрельбы, силовых видов спорта. Носить тяжелые предметы, сумки, пакеты в руках тоже не рекомендуется.
Иногда врачи советуют пациентам переключиться на домашние хлопоты, сменить вид деятельности. Мытье посуды и стирка в горячей воде, вышивание и вязание, сбор мозаик и пазлов помогают расслабить запястья. Можно воспользоваться «рецептом Золушки» - смешать, скажем, горох и фасоль, а затем медленно их разбирать, перекатывая зернышки в ладонях.
Но самое главное при лечении туннельного синдрома - не запускать его. Избегать переработок и цейтнотов, 12-часового рабочего дня, чересчур разболтанных или тугих клавиатур, неудобных столов и компьютерных мышек. Вовремя уходить в отпуск, давать рукам отдых в выходные дни. И обращаться к врачу, как только у вас появляются неприятные симптомы. Чем раньше начать бороться с болезнью, тем быстрее и проще от нее избавиться.