Какие самые высокие цифры холестерина бывают у человека, и как не допустить этого.
Читайте также
Виды холестерина
В связи с неспособностью растворяться в жидкости холестерин путешествует по организму человека в составе липопротеинов – высокомолекулярных комплексных соединений, состоящих из белков и липидов. По своим функциям, плотности и размерам частиц липопротеины разделены на три основные категории и представляют собой виды холестерина.
ЛПВП
Так называют липопротеины высокой плотности (другие названия: , НDL). Они содержат белок – более половины своего состава; фосфолипиды (сложные липиды, снижающие холестерин) – занимают четвертую часть; холестерин – ему отведено 15%; небольшое количество триглицеридов (источники энергии, из которых образуется жировая ткань в организме). Плотность фракции составляет 1,064-1,210 г/мл, размер частиц 8-11 нм.
Этот вид холестерина выполняет полезную работу – очищая стенки сосудов от избытка холестерина, переводит его в печень для переработки. Благодаря деятельности липопротеинов высокой плотности регулируется холестерин, восстанавливается эластичность сосудов, растворяются атеросклеротические бляшки.
ЛПНП
Или LDL, называют липопротеины низкой плотности. Эта разновидность легче ЛПВП, а частицы – крупнее (18-26 нм). Плотность вещества составляет 1,020-1,063 г/мл.
В составе ЛПНП находится большое количество холестерина – до 45%. Употребление продуктов, в составе которых присутствуют насыщенные жиры, приводит к росту ЛПНП в крови.
Функциональная особенность – доставка холестерина из печени к периферийным системам организма. ЛПНП при повышенном значении способны создавать бляшки на внутренних стенках сосудов, что является признаком развития атеросклероза. Концентрация бляшек или формирование одного крупного отложения может вызвать закупорку сосудов, и, как следствие, – инсульт или инфаркт.
Чтобы не допустить избытка вредного холестерина, необходимо иметь его значение менее 3,5 ммоль/л.
ЛПОНП
Еще один плохой холестерин (условное название: очень плохой) – липопротеины очень низкой плотности, составляющей от 0,960 до 1,006 г/мл. Назначение в организме– аналогичное ЛПНП, размеры вещества еще крупнее – 30-80 нм.
В состав ЛПОНП входят в качестве основного вещества триглицериды (60%), а также холестерин, фосфолипиды и белок в равных количествах примерно по 15%. Функцией ЛПОНП является транспорт из печени триглицеридов, холестерина и фосфолипидов.
Очень плохой холестерин имеет высокую атерогенность – свойство, которое характеризуется заболеванием сосудов и сердца. При нарушении липидного обмена данное вещество является важным показателем, сигнализирующим о патологии. Вовремя начатое лечение оградит пациента от осложнений и позволит скорректировать уровень ЛПОНП.
Повышенный уровень данного вещества также показывает сахарный диабет, различные виды заболевания почек, панкреатит в тяжелой форме, вирусный гепатит, механические желтухи и другие заболевания.
ЛППП
Эти липопротеины имеют промежуточное значение плотности 1,007-1,019 г/мл, образуются при распаде ЛПОНП. Размеры частиц 25-35 нм. Функция – та же, что и у плохих холестеринов.
Часть вещества в результате гидролиза переходит в состояние ЛПНП, а другая часть поглощается рецепторами печени. Этими особенностями обусловлен короткий срок жизнедеятельности ЛППП в крови.
При нарушениях липидного обмена холестерин промежуточной плотности может накапливаться в крови, создавая вредные предпосылки для развития патологий.
Чем больше мы знаем о видах холестерина в крови, особенностях и проблемах, с ним связанных, тем грамотнее профилактика заболеваний, эффективнее помощь. Увеличивая хороший холестерин и снижая плохие его разновидности, можно избавиться от многих старых проблем со здоровьем.
Уже много лет отмечается устойчивый рост смертности от сердечно-сосудистых заболеваний, причем людей молодого и среднего возраста. Основной болезней и смерти является «тихий убийца» — холестерин.
Уже несколько десятилетий холестерин является своеобразной причиной, на который «валят» все случаи внезапных и преждевременных смертей, особенно связанных с проблемами с сердцем и сосудами. Он много лет считался единственной причиной таких трагедий. Однако ученых, проводимые в последнее десятилетие, выявило, что холестерин холестерину рознь и что далеко не все виды этого вещества являются вредными и опасными.
При выяснении, какая норма холестерина у человека, оказалось, что существует вредный и полезный холестерин. Это жирное вещество на две трети общего своего количества, имеющегося в организме, вырабатывается печенью человека, и лишь треть его попадает извне, с пищей. Холестерин жизненно необходим организму человека, так как из него строятся оболочки клеток, строится нервная ткань, с его участием вырабатываются и даже очень важный витамин D, без которого разрушается костная ткань.
Это вещество играет роль источника энергии для всего организма, оно нужно для транспортировки белков и многих других важных процессов жизнедеятельности организма.
Но полезно оно только в том случае, если его количество соответствует норме.
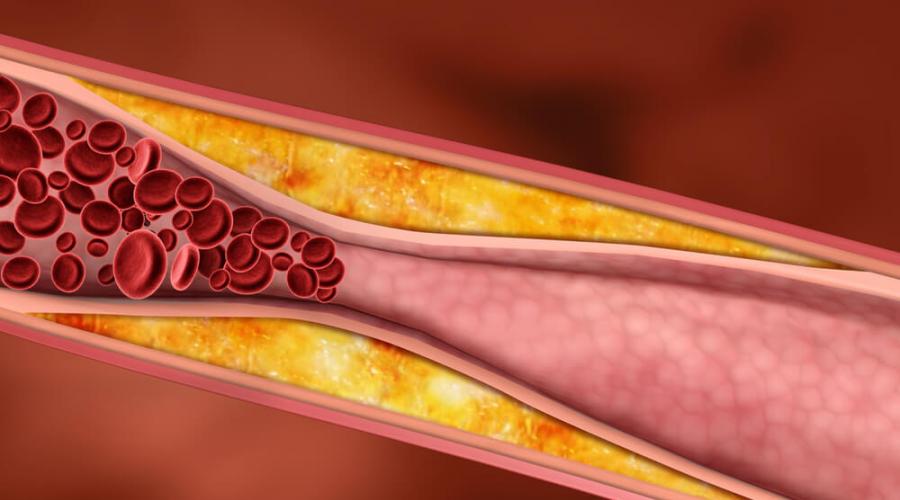
Стоит превысить его содержание в , как он немедленно начнет откладываться на стенках . Постепенно холестерин «забивает» просвет сосудов, они обизвестковываются и перестают нормально функционировать, образуя тромбы. Возникает атеросклероз артерий и сосудов сердца и головного мозга, конечностей и других частей человеческого тела. Это прямой путь к инфарктам и инсультам, а также к другим тяжелым сосудистым поражениям.
Ученые выделили два вида холестерина:
- Липопротеид высокой плотности, или хороший холестерин, который способен перемещать плохой холестерин в печень, где он и перерабатывается.
- Липопротеид низкой плотности, или плохой холестерин, откладывается на стенках сосудов и становится причиной болезней и смерти пациентов.
Показатели нормы холестерина

Для оценки состояния здоровья человека важно определить не только общее количество холестерина, но и выяснить соотношение плохого и хорошего холестерина. Важно не только иметь низкие показатели плохого холестерина, но и нормальный уровень хорошего холестерина. Он необходим для поддержания здоровья человека, поэтому на эти данные нужно обращать особое внимание.
Расшифровка показателей холестерина:
- В норме показатель холестерина у не может превышать 5,2 ммол/литр (от 3,8 до 5,2 ммоль/л или в другой системе измерений до 200 мг/дл). При этом уровень хорошего холестерина не должен быть ниже 1 ммоль/литр.
- Если уровень холестерина находится в пределах от 5,2 до 6,2 ммоль/литр, то это свидетельствует о том, что человек находится в группе риска по поражению атеросклерозом сосудов.
- У ровень выше 6,2 ммоль/литр – показатель имеющихся проблем со здоровьем, связанных с патологиями сосудов, сердца, легких, печени и головного мозга.
Чтобы избежать возникновения заболеваний, уровень холестерина нужно постоянно контролировать. Для этого сдается утром .
По правилам, чтобы получить неискаженные данные, нужно:
- Отказаться от спиртного как минимум за несколько дней до анализа.
- Не принимать пищу минимум полу суток до пробы.
- Избегать разнообразных лекарств непосредственно перед посещением лаборатории.
Определить риск заболевания сосудов можно простым методом: данные об общем количестве холестерина нужно разделить на уровень хорошего холестерина. Если эта цифра будет ниже пяти, то о состоянии здоровья можно не беспокоиться, если же выше – необходимо принимать меры, в первую очередь, начав следить за своим питанием.
Современные ученые считают, что уровень холестерина нужно обязательно измерять и контролировать, однако делать это необходимо дифференцированно.
Делить людей на группы необходимо не только по возрасту, но и по полу. По мнению этих специалистов, уровень холестерина может колебаться в зависимости от того, идет ли речь о взрослом человеке или ребенке, мужчине или женщине. Существует также ряд наследственных , при которых холестерин намного выше нормы и на него не действуют обычные меры и . Все эти данные должны быть суммированы и рассмотрены при анализе врачом уровня холестерина в крови пациента.
Контролирование уровня холестерина при помощи питания
 Разбираясь, какая холестерина у человека способствует сохранению здоровья, стоит узнать, как при помощи правильного питания и образа жизни поддерживать ее на стабильном уровне всю жизнь.
Разбираясь, какая холестерина у человека способствует сохранению здоровья, стоит узнать, как при помощи правильного питания и образа жизни поддерживать ее на стабильном уровне всю жизнь.
Основной источник плохого холестерина – это жиры, причем такие жиры, которые во всех странах мира дружно считают опасными для здоровья. Врачи призывают отказаться от употребления в пищу маргарина, спрэдов и разнообразных псевдомасляных смесей, содержащих опасные и не переваривающиеся в человека трансжиры и пальмовое масло. Вредным можно считать и сливочное масло в пачках, которое на молокозаводах обрабатывают водородом и другими веществами.
Такие жиры вредны не только из-за того, что вызывают повышение уровня плохого холестерина. Они не перевариваются и в буквальном смысле образуют «свалку отходов» в печени и других внутренних органах человека.
Для сохранения здоровья необходимо уменьшить и прием натуральных продуктов с высоким уровнем жира:
- Сливочного масла
- Сливок
- Жирного молока и сметаны
- Сыров
- Жирного мяса
- Сала
Эти продукты полезны для здоровья, но в разумных, рациональных дозах. Кусочек масла в картофельном пюре или в каше – это хорошо, но гигантский бутерброд с маслом, сыром и жирной копченой колбасой должен стать исключением, а не правилом в питании.
Больше информации о холестерине можно узнать из видео.
Здоровому человеку необходимы полиненасыщенные жирные кислоты, которые содержатся в морской рыбе и морепродуктах. Они не образуют вредного холестерина и очень полезны для здоровья, разумеется, в разумных пределах.
Специалисты по питанию предлагают людям, следящим за уровнем холестерина, употреблять красное мясо не чаще двух раз в неделю, в остальные дни чередуя его с постным белым мясом курицы и индейки, а также рыбой.
Если в меню блюдо из красного мяса, особенно жирного, сделайте следующий день вегетарианским или употребляйте блюдо из постной рыбы – трески, пикши, макрели или тунца.
Норма поступления холестерина в организм крепкого здорового человека не более 300 мг в сутки. Для сравнения можно сказать, что в 100 граммах жира животного происхождения содержится до 100 или 110 мг холестерина. Тот факт, что на бутылках с растительным маслом пишется «без холестерина», можно считать профанацией, так как в растительных жирах по определению холестерин имеется в мизерных, так называемых следовых, остаточных количествах. Чтобы превысить норму холестерина из растительного масла, нужно в буквальном смысле употреблять его бочками.
Вредные привычки и профилактика

Вредные привычки увеличивают риск накопления плохого холестерина. Курение и злоупотребление крепкими спиртными напитками приводит к росту показателей холестерина, а также вызывает бесконтрольное употребление не полезных жирных блюд – спиртное «просит» закуски. Если это становится нормой жизни, человек быстро получает проблемы со здоровьем и обрастает изрядным количеством болезней.
Считается, что регулярное употребление небольших доз хорошего красного вина положительно сказывается на состоянии сосудов и общем тонусе организма. Однако вино действительно должно быть очень качественным и натуральным, а количество его не превышать бокала. Это же правило относится к другим спиртным напиткам, крепким, как коньяк и водка, или же с невысоким содержанием спирта, как пиво. Одной порции алкоголя более чем достаточно.
Из напитков, не связанных с алкоголем, вредным принято считать кофе, так как отказ от его употребления или ограничение его количества значительно снижает уровень холестерина в крови.
А вот чай традиционно относится к полезным продуктам, так как употребление натурального зеленого или черного чая тонизирует сосуды и не дает повышаться уровню вредного холестерина. Китайцы говорят, что они исключительно здоровая нация благодаря многовековой привычке их народа к питью чая.
Очень опасен лишний вес:
- Как правило, он означает, что организме человека уже присутствует слишком большое количество жира, следовательно, о норме холестерина говорить не приходится.
- Самая опасная форма ожирения – при которой формируется так называемый висцеральный, или внутренний жир. Он обволакивает и сдавливает все внутренние органы, что в сочетании с артериями и сосудами, забитыми холестериновыми бляшками создает очень большой риск возникновения опасных .
Справиться с лишним весом и «успокоить» холестериновое буйство, поможет комплексный подход к проблеме. Узнав, какая норма холестерина у человека вашего возраста и пола, постарайтесь соблюдать правильный образ жизни, рационально питаться и по мере сил и возможностей занимайтесь спортом. Стоит немного уменьшить калорийность продуктов, убрать из меню слишком жирные и вредные продукты, а также «быстрые» углеводы – выпечку и сладости, готовящиеся в основном на трансжирах и маргарине, как уровень плохого холестерина начнет снижаться.
Добавление физической активности поможет быстрее сжигать жир и значительно уменьшит тягу к вредной пище.
Работающие мышцы активно сжигают жир и не позволяют лишнему холестерину блокировать сосуды. Физическая активность также хорошо стимулирует и тренирует сердечно-сосудистую систему, что дает дополнительную гарантию от возникновения разнообразных проблем с сердцем и сосудами. Однако людям, уже имеющим подобные , нужно быть особенно аккуратным с занятиями спортом – чрезмерные нагрузки для них могут стать очень опасными. Таким больным рекомендуются регулярные прогулки, плавание, не агрессивные виды спорта, не связанные с подъемом тяжестей.
В любом случае, регулярное выполнение теста на уровень холестерина и внимательное отношение к состоянию собственного тела поможет сберечь здоровье на многие годы. Жизнь стоит того, чтобы побороться за нее.
Холестерин – это одно из наиболее важных и нужных соединений в человеческом организме. По химическому строению он является липофильным спиртом, и правильней называть его холестерол (окончание –ол обозначает, что вещество принадлежит к группе спиртов). Он поступает извне вместе с продуктами питания, а также вырабатывается в нашем организме самостоятельно, в частности в печени.
Общий холестерин всегда нужно поддерживать в диапазоне нормальных значений: от 2,8 до 5,2 ммоль/л. Однако существует несколько фракций, или видов холестерина. Выделяют так называемый «хороший» и «плохой» холестерин. Оба они являются липопротеинами, то есть соединениями, состоящими из липидов (жиров) и протеинов (белков).
Липопротеины бывают высокой, промежуточной, низкой и очень низкой плотности. Те, которые относятся к липопротеинам высокой плотности, соответствуют «хорошему» холестерину, а те, которые принадлежат к соединениям низкой плотности – «плохому». Фракции «хорошего» холестерина весьма полезны, они участвуют в формировании клеточных оболочек, включаются в структуру стероидных гормонов, и даже предотвращает развитие заболеваний сердечно-сосудистой системы.
Также, помимо уровня общего холестерина и отдельных видов липопротеинов, необходимо следить за количеством триглицеридов и хиломикронов в крови, потому что значительные изменения их концентрации могут свидетельствовать о различных нарушениях липидного обмена.
Большой интерес представляют липопротеины низкой плотности, или, как их называют, «плохой» холестерин. Повышение именно этой фракции способствует образованию холестериновых отложений на внутренней оболочке артерий. Эти отложения называются бляшками. Они постепенно суживают просвет артерий, препятствуют нормальному току крови.
Вследствие постоянного отложения холестерина развивается всем известное заболевание под названием атеросклероз. Он, в свою очередь, является фактором риска таких болезней, как артериальная гипертензия. Как исход артериальной гипертензии могут развиться инфаркт миокарда либо же инсульт вследствие тотальной закупорки определенных артерий.
Как же предотвратить повышение липопротеинов низкой плотности?
Как снизить холестерин в организме с помощью моркови?
Понижать холестерин – дело довольно непростое.
Оно требует исключительной выдержки, терпения и старания пациентов, а также строго следования предписаниям врача.
Существует несколько основных принципов снижения уровня холестерина.
Такими принципами являются следующие:
- Соблюдение антихолестеринемической диеты.
- Регулярные занятия спортом.
- Отказ от вредных привычек.
- Прием антихолестеринемических препаратов.
- Постоянный контроль показателей липидограммы.
Конечно же, наиболее важным звеном является диета, помогающая снизить холестерин. Рекомендуется исключить из рациона следующие продукты:
- молочные продукты с высоким процентом жирности;
- майонез;
- сливочное масло;
- жирные, копченые, жареные блюда;
- пальмовое масло;
- любые изделия фаст-фуда;
- большое количество яиц;
- кофе;
- сладкие газированные напитки;
Морковка – этот овощ относится к наиболее полезным продуктам, которые помогают снижать холестерин. Рекомендуется кушать хотя бы по два корнеплода в день в течение месяца. В таком случае будет заметна эффективность моркови при повышенном холестерине.
Хороший результат достигается благодаря тому, что она содержит в своем составе бета-каротин и магний.
Бета-каротин отвечает за метаболизм, то есть обмен веществ, и стабилизирует его, а магний влияет на отток желчи, ускоряя его, тем самым способствуя выведению липопротеинов низкой плотности вместе с желчными кислотами.
Кроме этого, морковь содержит витамины группы А и Е, большое количество клетчатки.
Корнеплод становится очень вкусным в тушеном виде. Можно использовать морковный сок, особенно в сочетании с яблочным соком или соком цитрусовых. Рекомендуется выпивать половину стакана сока перед приемом пищи. Но не стоит им злоупотреблять, так как может развиться каротиновая желтуха.
С осторожностью следует употреблять корейскую морковку, так как она богата специями и пряностями.
При правильном и регулярном применении морковь при холестерине помогает уменьшить его уровень примерно на 5-20 %.
Какие овощи можно применять для снижения холестерина?
Для снижения в организме холестирола можно использовать помимо моркови и другие продукты питания.
Брокколи – также весьма полезна за счет содержания витамина С (по своей природе он является наилучшим антиоксидантом), витамина К (отвечает за нормальное свертывание крови) и фолиевой кислоты. Следует обязательно учитывать, что все полезные вещества хорошо сохраняются в брокколи при замораживании продукта.
Помидоры – и вкусно, и полезно. В них находится в большом количестве вещество под названием локопен. Непосредственно оно и отвечает за разрушение вредного холестерина. Очень хорошо ежедневно выпивать по два стакана томатного сока. Это помогает уменьшить концентрацию холестерина не менее, чем на 10%. Помидоры входят в состав многих блюд, салатов, поэтому увеличить их потребление не составит никакого труда. Кроме того, томаты помогают сохранить зрение пожилым людям.
Чеснок – многие считают, что его можно использовать только лишь для предотвращения простуды. Но это не так. Чеснок является отличным средством, помогающим очищать сосуды. Все узнают чеснок по резкому запаху и специфическому вкусу. Они возникают за счет вещества аллиина. При контакте с кислородом происходит химическая реакция, в результате которой образуется вещество аллицин. Непосредственно аллицин имеет свойство понижать количество «плохого» холестерина, очищает сосуды, благодаря чему снижается кровяное давление при артериальной гипертензии. Однако не стоит забывать, что чеснок достаточно высококалориен, а потому его употреблять необходимо в разумных мерах.
Арбуз – наверное, самый вкусный продукт в летнее время, не считая клубники. В нем находится аминокислота под названием L-цитрулин, которая помогает снизить давление и расширить сосуды.
Именно L-цитрулин отвечает за выработку азотной кислоты в организме, роль которой заключается непосредственно в расширении сосудов (спазмолитическое действие).
Продукты для снижения холестерина
 Уровень ЛПНП в организме могут снижать некоторые продукты питания.
Уровень ЛПНП в организме могут снижать некоторые продукты питания.
Орехи подойдут любые -миндаль, грецкие орехи, фисташки, кедровые. Они, как и чеснок, обладают высокой калорийностью, и поэтому оптимальное их количество для дневного употребления – 60 граммов. Если ежедневно кушать по 60 граммов любых орехов на протяжении одного месяца, то количество холестерина уменьшиться минимум на 7,5%. Также орехи полезны за счет того, что в них есть витамины группы В, которые чрезвычайно важны для нервной системы, и природные антиоксиданты, которые являются барьерной защитой нашего организма.
Цельнозерновые и отрубные продукты – в них находится большое количество клетчатки. За счет этого они снижают концентрацию холестерина, а также количество глюкозы, что очень важно для больных, страдающих сахарным диабетом.
Красное вино – естественно, в разумных количествах, не более двух бокалов в день.
Черный чай – при его употреблении наши клетки значительно быстрее перерабатывают и утилизируют холестерин, что ускоряет его выведение из организма. На протяжении трех недель показатели снижаются примерно на 10%.
Куркума – любимая специя многих людей. По совей природе является очень сильным антиоксидантом. Она очень быстро очищает сосуды от бляшек.
Корица – она снижает общий уровень холестерола, а также липопротеинов низкой плотности, предупреждая отложение бляшек в на внутренней оболочке артерий.
Цитрусовые – а в особенности апельсиновый сок благодаря высокому содержанию аскорбиновой кислоты (витамина С) абсолютно не содержит холестерин, способствует его выведению, понижает кровяное давление и разжижает тромбы. Рекомендуется пить хотя 2 стакана свежевыжатого апельсинового сока в день.
Это лишь небольшой перечень полезных продуктов, которые очень рекомендуют употреблять при атеросклерозе.
Помимо всех вышеперечисленных продуктов, хорошо включить в свой рацион свежие овощи и фрукты, ягоды, семена льна и подсолнуха, а также зелень. Существует и немало народных средств.
Использование дополнительных мер для снижения холестерола
Использование регулярных физических нагрузок. Они направлены на снижение веса, избыток которого часто наблюдается у больных с атеросклерозом. Начинать следует с небольших тренировок, постепенно увеличивая нагрузки, особенно кардиотренировки. Это может быть быстрая ходьба, легкий бег, прыжки на скакалке, упражнения на тренажере. Главное – нельзя бросать тренировки. Они должны сочетаться с обязательным соблюдением диеты.
И последнее, что всегда назначается больным атеросклерозом - это медикаменты, направленные на снижение холестерина. Это препараты группы статинов (Ловастатин, Аторвастатин, Розувастатин), фибратов (Фенофибрат, Безофибрат), анионобменные смолы и препараты никотиновой кислоты (Никотинамид). Механизм их действия заключается в снижении уровня липопротеинов низкой плотности и повышении концентрации липопротеинов высокой плотности.
Снижение холестерина – это очень важно, особенно для больных, страдающих гипертонической болезнью. Последствия атеросклероза и гипертонии могут быть очень неблагоприятными, поэтом нужно набраться сил, терпения и соблюдать все предписания лечащего врача.
О пользе и вреде моркови рассказано в видео в этой статье.
Плазмаферез крови
Очищению крови в народе придается основное значение при лечении различных заболеваний. Люди убеждены, что именно в «плохих» качествах крови, ее «неправильном» составе скрывается причина их бед. Процедура плазмафереза крови входит в перечень услуг всех уважаемых частных клиник.
Цена одного сеанса колеблется от 3,5 до 8 тысяч рублей. Но люди идут на расходы, надеясь на быстрое улучшение состояния и искоренение причины болезни.
Давайте рассмотрим все «за» и «против» этой методики. Стоит ли тратить деньги?
Что происходит в плазме
Плазма - это жидкая часть крови (без форменных элементов). В ней растворены различные нужные вещества, биологические активаторы всех обменных процессов. В плазме накапливаются шлаки перед выведением их почками. По количественному лабораторному анализу содержания различных веществ в плазме судят о поражении внутренних органов, ставят диагноз.
Плазменная часть служит местом «боев» между защитными иммунными клетками-киллерами и чужеродными агентами (вирусами, токсинами, бактериями, аллергенами).
Мысль об очищении плазмы, распределении всех растворенных компонентов на «полезные» и «вредные» хороша, но как это сделать, не нарушив жизненно важное соотношение? Организм очень тяжело отвечает на искусственное вмешательство.
Разновидности плазмафереза
В зависимости от возврата собственной крови пациента, выделяют два вида плазмафереза:
- лечебный - взятая кровь после обработки возвращается;
- донорский - используется плазма другого человека с одинаковой группой и резус-фактором.
В соответствии с существующими методами обработки плазмы, различают:
- Центрифужный или гравитационный метод - с помощью центрифуги отделяют плазму от форменных элементов.
- Использование искусственных фильтров, заменяющих физиологические мембраны почечных канальцев. Наиболее практически применимы каскадные фильтры, позволяющие задержать крупномолекулярные белковые вещества.
- Использование мембран для разделения крови на фракции.
Описание метода
Пациент располагается в полулежачем кресле. К локтевой вене подключается система для забора крови. Кровь поступает в пластиковый мешок. Затем плазма, считающаяся «плохой», удаляется, а к форменным элементам добавляется стерильный физиологический раствор, и они возвращаются в кровяное русло. Процедура плазмафереза крови продолжается до двух часов.
Обычно хватает одной кубитальной вены. Реже используют две вены: из локтевой - забирают кровь, в подключичную - вводят после аппаратной чистки.
Количество взятой крови определяется индивидуально для каждого пациента врачом трансфузиологом. Считается, что для полного очищения необходимо пройти до пяти процедур.
Неприятных ощущений во время чистки не возникает. Пациенту включается спокойная музыка, он может дремать.
Персонал постоянно контролирует состояние гемодинамики (пульс, артериальное давление).
Где проводится плазмаферез
Плазмаферез проводится в кабинете, по санитарному состоянию близком к операционному блоку. Клиники, имеющие лицензии на подобную деятельность, обеспечивают весь процесс подготовленными кадрами, оборудованием, одноразовыми материалами.
Они несут законодательную ответственность за любые осложнения во время процедуры. Пациент должен внимательно ознакомиться с договором перед подписью.
В лечебных учреждениях федерального подчинения или находящихся в ведении областных центров процедура проводится редко, поскольку качественные фильтры достаточно дороги, и применение методики не широко санкционировано фондом обязательного медицинского страхования.
Показания, рекламируемые частными клиниками
В частном здравоохранении действует закон рынка. Чем ярче выглядит методика, чем больше заинтересованных в ней людей, тем активнее будет пропагандироваться процедура, несмотря на дополнительные научные данные последних лет. Ведь средства на оборудование уже затрачены, значит, они должны окупиться.
- заболеваний сердца (гипертонической болезни, кардиомиопатии, постинфарктных изменений, миокардита, стенокардии);
- поражений печени и почек воспалительного характера, при наличии недостаточности органа;
- гинекологических заболеваний (перед искусственным оплодотворением, для лечения патологического климакса, половых инфекций);
- всех болезней желудка и кишечника;
- хронического воспаления легких, бронхов, при бронхиальной астме;
- эндокринных заболеваний, включая сахарный диабет, тиреотоксикоз;
- кожных болезней аллергической и воспалительной природы;
- заболеваний нервной системы (вирусные поражения, герпес, энцефалит, рассеянный склероз);
- патологии глаз (ретинопатии, увеит);
- для ликвидации токсикоза при беременности, гестоза, резус-конфликта;
- при снятии алкогольной, никотиновой и наркотической зависимости;
- при отравлениях промышленными и бытовыми ядами.
Когда плазмаферез считается противопоказанным
- наличие кровотечения любой этиологии;
- имеющиеся необратимые изменения головного мозга и сердца.
Признается возможность вреда от плазмафереза у пациентов с:
- гипотонией (снижением артериального давления);
- нарушенной свертываемостью крови со склонностью к кровотечениям;
- железодефицитной анемией;
- менструацией у женщин;
- низким содержанием белка в анализах;
- массивными отеками;
- острыми инфекционными заболеваниями;
- злокачественными опухолями;
- язвенной болезнью желудка и кишечника.
Пациента предварительно обследуют для уточнения противопоказаний.
Обещания защитников плазмафереза
Пропаганда плазмафереза утверждает, что через несколько процедур пациент:
- помолодеет внешне за счет улучшенного питания кожи и разглаживания морщин;
- избавится от токсинов и шлаков, лишнего холестерина;
- улучшит память и умственные способности;
- укрепит иммунитет;
- нормализует обменные процессы.
Мнение противников метода
За последние годы бывшие сторонники получили достаточные результаты для анализа случаев сомнительной пользы плазмафереза.
Оказалось, что:
- Через небольшой срок после курса процедур активность аутоиммунных и аллергических заболеваний резко повышается. Требуется значительное увеличение дозы гормонов, чтобы улучшить состояние больного.
- На добавление донорской плазмы организм реагирует как на реакцию отторжения. Ведь группа крови и резус – это не единственные индивидуальные факторы, определяющие совместимость крови.
- Некоторые пациенты остро реагируют на кровопотерю и снижение белковых компонентов плазмы.
- Не всегда замещение оказывается достаточным для организма.
- Снижение общего объема крови способствует образованию тромбов.
- Статистически достоверно показана частота летальных исходов (один на 5000 процедур).
Показаний для плазмафереза значительно меньше, чем заявляют клиники. К ним относятся только тяжелые наследственные заболевания крови.
Подводим итоги споров специалистов
Из представленной информации ясно, что плазмаферез не такая уж безобидная процедура. Она может привести к опасным для жизни осложнениям.
- Ни в коем случае не стоит делать плазмаферез с целью омоложения.
- Прежде чем выбирать этот метод, стоит проконсультироваться не у одного, а у нескольких врачей, поинтересоваться отдаленными результатами.
- На консультации врачу необходимо рассказывать обо всех имеющихся болезнях (например, о тромбофлебите), пройти полное обследование для выявления противопоказаний.
- Плазмаферез не отменяет проводимое лечение, а дополняет его.
- Довериться можно только очень опытным врачам.
Большинство доступной литературы, в которой рассматривается связь между повышенным холестерином и сердечными заболеваниями, сосредоточено на проведении различия между «хорошим» и «плохим» холестерином.
Это привело к общему мнению о наличии двух основных типов холестерина: высокой плотности (ЛПВП) и низкой плотности (ЛПНП). Эти категории иногда подразделяются на более низкий уровень холестерина (VDL) и других жиров, которые в совокупности называются триглицеридами. Однако идея о том, что существуют разные типы холестерина, на самом деле неверна.
Есть только один вид холестерина, и он не является ни хорошим, ни плохим.
Холестерин - это жир, вырабатываемый в организме печенью для выполнения различных биологических функций и он напоминает воск. Поскольку этот воскоподобный материал можно найти практически во всех частях тела, его можно рассматривать как «клей», который связывает клетки вместе. Он также используется для производства определенных гормонов и витамина D, а также желчной кислоты для переваривания пищи. Так как холестерин является жиром, он, естественно, имеет тенденцию отделяться от крови, но ему для передвижения по кровотоку требуется стабильное вещество. Чтобы выполнить эту миссию, организм отправляет специализированные белки, называемые липопротеинами, к холестерину, как такси туда, где это необходимо.
Однако холестерин не просто защелкивается на проходящие белки. На самом деле происходит совершенно противоположное. По мере того, как белки проникают в место скопления холестерина, они окружают молекулы холестерина, образуя щит, с помощью которого можно безопасно хранить жир. После того, как они собраны таким образом, белки затем циркулируют в кровотоке, неся вместе с собой холестерин. «Шаттлы», созданные для облегчения этого процесса, известны как комплексы холестерина.
Это означает, что, когда речь идет о разных типах холестерина, то, о чем действительно идет речь - это режим, в котором холестерин транспортируется в крови и его месте назначения. В этом случае классификация холестерина как ЛПВП или ЛПНП просто идентифицирует тип липопротеина, переносящего вещество, а не сам холестерин, поскольку весь холестерин является ОДИНАКОВЫМ. Фактически, чтобы быть наиболее точными, эти термины относятся к типу комплекса холестерина, образующегося, когда белок встречает холестерин. В связи с этим существуют три различных типа комплексов холестерина: ЛПВП, ЛПНП и ВДЛ.
Например, холестерин высокой плотности стал известен как таковой, потому что он образует комплекс, включающий липопротеины высокой плотности. Однако липопротеины низкой плотности несут холестерин в большей концентрации, в то время как липопротеиновые комплексы с низкой плотностью содержат его еще больше. Это то, почему холестерин называют хорошим или плохим. Поскольку комплексы ВДЛ содержат больше холестерина, чем белка, они вносят вклад в избыточное количество холестерина и развитие налета в артериях. В отличие от этого, образование большего количества ЛПВП считается благоприятным, поскольку имеет тенденцию забирать многожильный ЛПНП и переносить его обратно в печень для рециркуляции или элиминации.
Атеросклероз: сравнение артерий

Воздушная баллонная ангиопластика и вставка стента
(A) В коронарной артерии, где кровоток препятствует росту атеросклеротической бляшки, точка препятствия достигается сердечным катетером, заключенным в надувной баллон и сетчатый стент. (B) Воздушный шар надувается, таким образом расширяя стент, расширяя артерию и сжимая бляшку. (C) Воздушный шар сдувается и выводится с помощью катетера, оставляя стент расширенным супротив артериальной стенки.

Лекарственный этерирующий коронарный стент. Он покрыт лекарственным средством, которое ингибирует рост клеток, которые могут повторно закрывать открытую артерию.

Атероматозная пластинка: коронарная артерия
Типичная атероматозная пластинка в коронарной артерии. Бляшка уменьшила просвет (большой темный круг внизу слева) до 30 процентов от его нормального размера. Белыми областями являются липидные и холестериновые отложения. Более темные слои представляют собой волокнистые области, которые, вероятно, были покрыты шрамами от более раннего включения тромбов из просвета. Наличие атероматозной бляшки является признаком атеросклероза.

Большое яйцо может содержать около 225 мг холестерина или большую часть средней дневной нормы.



Широко рассматривается как один из самых здоровых видов растительного масла, масло канолы высоко в мононенасыщенных жирах.

Потребление арахиса на регулярной основе может помочь снизить уровень холестерина.

Холестерин - это жир, используемый в производстве жизненно важного витамина D, который, естественно, производится, когда кожа подвергается воздействию солнечного света.

 Ангиопластика может использоваться для лечения блокированных коронарных артерий, вызванных высоким уровнем холестерина в крови.
Ангиопластика может использоваться для лечения блокированных коронарных артерий, вызванных высоким уровнем холестерина в крови.

Наращивание холестерина на подкладках кровеносных сосудов может сжимать кровоток и приводить к сердечным приступам или инсультам.
Большая часть холестерина производится внутри организма печеночными клетками, часть холестерина поступает извне с продуктами питания.
Вопреки расхожему мнению об абсолютной вредности холестерина, он является веществом, необходимым для нормальной работы клеток, из него формируются оболочки практически каждой клетки, синтезируются стероидные гормоны, и производится витамин D.
За счет холестерина питаются мышцы скелета, осуществляется транспорт некоторых белков и отработанных веществ, нерастворимых в воде.
Однако, при избытке холестерина в крови, происходит его отложение в области стенок сосудов. При этом поражаются в основном достаточно крупные и жизненно важные из них – аорта, коронарные сосуды, мозговые, почечные, а также сосуды органов брюшной полости и нижних конечностей.
Виды холестерина
Холестерин в организме содержится в нескольких формах:
- общий или свободный холестерин,
- холестерин, входящий в состав ЛПНП (липопротеиды низкой плотности), вредная фракция,
- холестерин, входящий в состав ЛПВП (липопротеиды высокой плотности), полезная фракция.
Тот холестерин, что связан с комплексом липопротеидов низкой плотности, в таком виде переносится по организму, и именно его повышенные концентрации определяются при определении количества холестерина в крови. Именно такая форма холестерина вредна для организма, и приводит к отложению холестериновых бляшек в стенках сосудов, вызывая атеросклеротические изменения и нарушения кровообращения в магистральных сосудах, в том числе и повышая риск ишемической болезни сердца.
Холестерин, который связан с липопротеидами высокой плотности переносит жировые молекулы от одних клеток к другим, таким образом, заключая холестерин внутрь клеток, где он либо расходуется, либо хранится. Именно липопротеиды высокой плотности очищают кровь и стенки сосудов от избыточных отложений холестерина, унося холестерин в печень, где он перерабатывается в компоненты желчи.
Анализ крови на холестерин
Основными показаниями для проведения анализа крови на липидный спектр и на уровень холестерина являются
- патологии печени,
- атеросклероз и болезни сердца, сосудов,
- болезни поджелудочной железы, почек,
- эндокринные заболевания,
- ожирение.
Требования при сдаче анализа
Также анализ сдается при обследовании, прохождении ежегодной диспансеризации.
Кровь для анализа забирают утром, после сна, строго натощак, после еды уровень липидов крови будет всегда повышенным и результаты будут искажены.
От момента последнего приема пищи до забора анализов должно пройти не менее 10 часов, поэтому, пациентам объясняют, что последний раз перед забором анализа они должны поужинать не позднее 19 часов, и утром ничего не кушать, можно только выпить воды.
Как минимум двое суток до исследования запрещено принимать алкоголь, стоит воздержаться от курения как минимум за два часа до проведения забора крови.
Забор крови проводят одноразовыми инструментами из вены, сразу после забора крови ее помещают в стерильную пробирку с особым раствором. Анализ проводят в этот же день, чтобы результаты были наиболее точными - в ближайшие 2-3 часа с момента забора.
Нормы холестерина
Уровень холестерина в организме здорового человека дожжен быть в определенных пределах.
Для общего холестерина норма колеблется в пределах
Для холестерина в составе липопротеидов низкой плотности нормы:
Для холестерина в составе липопротеидов высокой плотности нормы:
Отклонения заданных нормальных значений могут говорить об определенных метаболических нарушениях, угрозе развития или наличия определенных заболеваний.
Отклонения от нормы
Изменения в анализах могут быть двух вариантов – снижение количества холестерина и липопротеидов, что бывает не очень часто, и повышение, гиперлипидемия, которая встречается в подавляющем большинстве отклонений.
Снижение холестерина наблюдается в следующих случаях:
- голодание и нарушение всасывания жиров из-за проблем с пищеварением,
- сильные ожоги,
- снижение функции щитовидной железы (гипотиреоз),
- талассемия и мегалобластная анемия, миеломная болезнь,
- развитие сепсиса, тяжелые инфекционные болезни,
- рак или терминальный цирроз печени,
- туберкулез и тяжелые заболевания легких.
Иногда понижение уровня холестерина дает прием эстрогенов с лечебной целью.
Повышение уровня холестерина бывает:
- при питании преимущественно жирными и углеводистыми продуктами,
- при нервной анорексии,
- при беременности,
- при наличии вредных привычек (курение, употребление алкоголя),
- при стрессах,
- при нарушениях обмена веществ.
Чем грозит повышение холестерина
Повышение уровня холестерина приводит к образованию бляшек атеросклероза на сосудах, к уменьшению просвета сосудов и нарушению поступления крови к органам и тканям. Бляшки являются предрасполагающим фоном для тромбообразования. Как результат развиваются:
Коррекция уровня холестерина
Понизить уровень холестерина можно, прежде всего, диетическими ограничениями. Из питания необходимо исключение жирных, рафинированных и богатых холестерином продуктов. Необходимо отказаться от соусов и майонезов, колбасных изделий, кондитерских изделий.
При неэффективности диетических методов коррекции назначаются медикаментозные препараты для снижения уровня холестерина:
- препараты никотиновой кислоты,
- статины,
- препараты, связывающие желчные кислоты в кишечнике,
- производные фибриновой кислоты.
Препараты имеют внушительный список побочных эффектов, поэтому, необходим врачебный контроль за их применением.
Диагноз по симптомам
Узнайте ваши вероятные болезни и к какому доктору следует идти.
Виды холестерина в крови человека
Холестерин – химическое соединение, жирный спирт природного происхождения. Он выглядит как воскообразная мягкая консистенция и представляет собой структурное сочетание жиров и стероидов. Холестерин выстраивает клеточные мембраны эстрогена и тестостерона. 80% этого вещества вырабатывается печенью, остальное поступает из потребляемой пищи.
При нормальной работе печени уровень этого показателя в зависимости от состояния организма может регулироваться.
Для качественной оценки состояния организма врачи отдельно выделяют вредный и полезный холестерины. Определенное количество этого вещества жизненно необходима организму. Холестерин нужен для транспортировки белков, он является источником энергии в организме. Однако при превышении нормы на стенках кровеносных сосудов начинают образовываться бляшки.
Со временем просвет полностью забивается отложениями холестерина, что приводит к образованию тромбов, атеросклерозу сосудов и артерий. Повышенное количество этого вещества в крови может привести к таким плачевным последствиям, как инсульт и инфаркт.
Выделяют следующие виды холестерина в крови:
- Общий и свободный;
- Высокой и низкой плотностей;
- Очень низкой плотности.
Липопротеины высокой плотности – хороший холестерин, который состоит из белка, фосфолипидов и триглицеридов. Плотность такой клетки составляет около 1.1 г/мл, а размер – 8-10 нм.
Он помогает очищать сосуды от вредного холестерина, способствует выводу токсинов и шлаков из печени. Кроме того, такие фракции способствуют увеличению эластичность кровеносных просветов, минимизируют риск образования атеросклеротических бляшек.
Повышенный уровень липидов высокой плотности в крови свидетельствует о билиарном циррозе, ожирении, алкогольной интоксикации или жировом гепатозе. Низкий же – говорит о болезни Танжера, когда клетки холестерина скапливаются в тканях. Также это один из признаков атеросклероза сосудов. Для того, чтобы организм нормально функционировал, все виды холестерина должны быть в норме.
Скорость развития атеросклероза целиком и полностью зависит от количества этого вида холестерина в крови. Определяют его объем следующим образом: выделяется надосадочная жидкость, после чего выявляется количество общего холестерина.
Из взятой на анализ крови выделяют плазму, из которой через некоторое время осаживаются такие липиды. Чем больше таких клеток в крови, тем ниже риск развития ишемической болезни сердца. Низкое же содержание говорит о повышенном риске к образованию данной проблемы. Для нормального функционирования организма количество этих клеток в крови должно составлятьмг/дл.
Все виды холестерина в определенном количестве должны присутствовать в крови.
Липопротеины низкой плотности – плохой холестерин, который провоцирует образование бляшек на поверхности сосудов. Они гораздо легче, но крупнее, чем ЛПВП. В среднем концентрация в крови составляет 1.050 г/мл. В составе такого вида липидов определяется 45% холестерина.
Спровоцировать рост этого показателя в крови может длительное употребление продуктов, богатых насыщенными жирами. Данные фракции способствуют переносу холестерина из печени к органам и тканям. При высокой концентрации ЛПНП риск образования бляшек возрастает, а это приводит к развитию атеросклероза.
При формировании больших отложений сосуды могут закупориваться, а это приводит к инсультам и инфарктам.
Для того, чтобы риск развития атеросклероза был минимальным, следите, чтобы уровень холестерина вида ЛПНП не поднимался выше 3.5 ммоль/литр. Рано или поздно возникает атеросклероз, который приводит к стенокардии, ишемии, инфаркту, инсульту и даже старческому слабоумию.
При пониженном уровне ЛПНП могут возникнуть печеночно-почечные патологии, воспаления поджелудочной железы, при беременности, острых инфекционных процессах. Такие вещества больше всех провоцируют образование атеросклероза.
Обычно врач отправляют своих пациентов на анализ по определению этого вида липида в следующих случаях:
- Для профилактической оценки кровеносных сосудов и работы сердца каждые 5 лет у лиц старше 20 лет;
- Для выявления общего объема холестерина;
- При высоком уровне артериального давления;
- Для лиц, которые страдают от сахарного диабета;
- При ишемии и других заболеваниях сердца;
- При наличии признаков нарушения обмена веществ;
- При наличии других признаков сердечных заболеваний;
- При наличии избыточной массы тела;
- Каждые 4 недели после начала медикаментозной терапии.
ЛПОНП
Липопротеиды очень низкой плотности – тот вид фракций, который отвечает за перенос триглицеридов и холестерина от печени в другие органы и ткани. Он вырабатывается печеночной тканью в тех случаях, если человек употребляет чрезмерное количество жирной вредной пищи.
Триглицериды – клетки, которые поступают из кишечника. Они после обработки печенью становятся ЛПНП. В их фракциях содержится обычный холестерин. При нормальном функционировании организма концентрация таких клеток к крови не превышает 1 ммоль/литр. В большинстве случаев определение этого параметра необходимо для определения типа дислипопротеидемии.
Сам по себе данный параметр не имеет диагностической ценности. Для комплексной оценки состояния организма количество ЛПОНП оценивается в комплексе с другими показателями. Такой вид холестерина больше всех провоцирует образование бляшек на поверхности кровеносных сосудов. При повышенном уровне этого показателя в крови возрастает риск развития патологий.
Если вовремя приступить к терапии по снижению количества этого вещества в крови, организм быстро справиться с этой проблемой. Также риск развития осложнений будет минимальным. Если количество ЛПОНП на протяжении долгого времени будет высоким, повышается риск развития панкреатита.
Липопротеины промежуточной плотности – вид холестерина, который образуется из-за распада ЛПОНП. В среднем в крови их не должно быть больше 1.019 г/мл, а размер составляетнм. Основная функция этих клеток заключается в развитии атеросклероза. Срок жизнедеятельности такого вида липопротеидов мал, так как их часть в процессе гидролиза переходит в ЛПНП, другая – поглощается печенью.
Если в организме человека нарушается обмен веществ, на стенках кровеносных сосудов скапливаются бляшки. Это является серьезной предпосылкой для образования патологий. Если вовремя начать медикаментозную терапию по снижению ЛППП, риск развития атеросклероза быстро снижается.
ЛППП содержат большое количество алопротеинов Е и В100. Они содержаться в миокарде, скелетных мышцах. Образование такого вида холестерина происходит в жировой ткани. Попадая в печень, под воздействием триацилглицероллипазы вид холестерина очень низкой плотности превращаются в ЛППП. Те клетки, которые не поддаются воздействию, подвергаются эндоцитозу и постепенно выводятся из организма естественным путам.
Помните, все виды холестерина должны быть в крови, однако их количество должно быть всегда под контролем.
Что такое холестерин? Уровень холестерина в крови: норма. Диета при повышенном холестерине
Слово «холестерин» для многих звучит угрожающе. На многих продуктах питания имеется маркировка «Не содержит холестерина». Действительно ли так опасно это соединение для человека? Чтобы ответить на этот вопрос, нужно знать, что это за вещество и какая роль ему отведена в организме.
Что такое холестерин?
В биохимии это вещество, он же холестерол, считается природным жирным спиртом, относящимся к классу стероидов, в основе которых лежит циклопентанпергидрофенантреновая основа. Является важнейшим стерином человеческого и животного организма. Был изначально обнаружен в камнях желчи в виде бесцветных кристаллов, которые нерастворимы в водной среде, но хорошо растворяются неполярными органическими растворителями.
Чтобы узнать, что такое холестерин и для чего нужны стерины человеческому организму, следует вспомнить анатомию и физиологию человека. Холестерол в виде мягкого, воскообразного вещества содержат все части тела, в том числе нервная система, кожные покровы, мышечная ткань, печень, все отделы кишечника и сердечная мышца. Он представляет собой структурное сочетание липидных и стероидных молекул, без которых не могут формироваться клеточные мембраны, стероидные гормоны, в частности мужские и женские половые гормоны, желчные кислоты, холекальциферол или Д витамин. Обеспечивает поступление антиоксидантов, нормальную работу центральной нервной системы и клеточного иммунитета.
После выяснения того, что такое холестерин, становится интересно, откуда он берется в организме. Доказано, что три четверти всего холестерола вырабатывается клетками печени, кишечника, почек, надпочечников и половых желез, а остальная часть доставляется с пищей. Много этого вещества в мясе, птице, рыбе, яйцах, молочных и других продуктах, имеющих животное происхождение. После приема такой пищи молекулы холестерола всасываются через кишечную стенку в кровяное русло, а затем поступают в печень, где и аккумулируются. Благодаря этим запасам печенью регулируется уровень холестерина в крови, а при недостатке происходит его выделение в кровяное русло для потребностей организма.
Виды холестерина
Большая часть молекул холестерина плазмы крови связана с другими соединениями эфирными связями, в частности с жирными ненасыщенными кислотами и белками, и только одна треть его находится в свободном состоянии.
Холестерин в крови представлен следующими формами:
ЛПНП (холестерином в составе липопротеинов низкой плотности);
ЛПВП (холестерином в составе липопротеинов высокой плотности);
ЛПВП и ЛПНП являются сложными соединениями, состоящими из комплекса липидов и белков.
Холестерин в составе липопротеинов с низкой плотностью (ЛПНП холестерин) представляет основную транспортную форму свободного холестерола, который перемещает его в клетки различных тканей и органов. Уровень холестерина в плазме крови определяют по количеству ЛПНП холестерина. Именно избыток этой формы холестерола откладывается на сосудистых стенках, что приводит к развитию заболеваний кровеносных сосудов, таких как атеросклероз и ишемическая болезнь сердца.
Что такое холестерин ЛПВП и вреден ли он для здоровья человека?
Учеными установлено, что холестерин в составе липопротеинов с высокой плотностью является полезной для организма формой, которая транспортирует соединения жиров, в том числе молекулы общего холестерина к клеткам, в которых происходит его накопление или распад. ЛПВП удаляют избыток холестерола, перенося его от миокарда, сердечных и мозговых сосудов к печени, в которой происходит его накопление или образование желчи.
Показатели холестерина
Нормальное содержание холестерола не представляет опасности для здоровья человека и не вызывает сердечные заболевания, что нельзя сказать о завышенных его показателях. Для установления причины возникновения многих недугов проводят ряд лабораторных анализов, позволяющих определить уровень холестерина общего, ЛПНП и ЛПВП и триглицеридов.
Нормы холестерина в крови
Существует несколько единиц измерения показателей холестерина. Одной из них является количество ммолей определяемого соединения в одном литре крови (ммоль/л), а другая единица (мг/дл) описывает количество вещества в миллиграммах, содержащееся в одном децилитре.
Считается, что у здорового человека уровень холестерина в крови в норме при показателях общего холестерола, не превышающих 2,6 ммоль на литр или меньше 100 мг на децилитр.
Однако допустимое количество холестерола в плазме крови должно быть меньше 3,3 ммоль на л или 130 мг на дл. Немного завышенным считается уровень 160 мг на дл или 4,1 ммоль на л, но только для здорового организма.
Уровень полезного ЛПВП холестерина меньше 35 мг на дл считается низким, для организма лучше иметь более высокие показатели этой транспортной формы.
Количество вредного ЛПНП холестерина должно быть небольшим - чем меньше, тем лучше. При сердечных заболеваниях нормальные показатели не превышают 100 мг на дл, для здоровых людей норма - не более 130 мг на дл, а вот показатели свышемг на дл уже считаются завышенными, что является риском для развития заболеваний сердечно-сосудистой системы.
Нормальное содержание триглицеридов не должно превышать 200 мг на дл, допустимым уровнем считаются показатели от 200 до 400 мг на дл. Значения, начиная от 400 мг на дл, считаются завышенными.
Для оценки риска развития заболеваний сердечно-сосудистой системы чаще используют соотношение холестерина ЛПВП и ЛПНП, чем соотношение между общим уровнем холестерина и триглицеридами. Для нормальной работы организма необходимо высокое содержание ЛПВП и низкое содержание ЛПНП.
Холестерин в крови у женщин и мужчин находится в разном количестве, поэтому его показатели будут отличаться.
Для женского организма показатель общего холестерола считается завышенным, начиная с 6,5 ммоль на л. Содержание полезного холестерола не должно быть больше 1,9 ммоль на л и меньше 0,9 ммоль на л, только в этом случае снижается развитие атеросклеротических образований в кровеносных сосудах. Вредный холестерин у женщин в плазме крови не должен превышать 4 ммоль на л. Превышение этой нормы считается отклонением.
В мужском организме общий холестерин считается в избытке при показателе 6,5 ммоль на литр, что совпадает с показателем для женского организма. Вредный холестерин у мужчин считается завышенным при показателе 5 ммоль на л, а полезный холестерол – при 1,7 ммоль на л.
Для чего измеряют содержание холестерина?
Большинство сердечно-сосудистых заболеваний, приводящих к смертельному исходу, сопровождается повышенным уровнем холестерола, при котором наблюдается высокий уровень липопротеинов с низкой плотностью и низкое содержание липопротеинов с высокой плотностью. При нормальном соотношении происходит циркуляция этих веществ в организме, а при нарушении их содержания плохой холестерин накапливается в виде бляшек на стенках кровеносных сосудов, что приводит к затвердению проводящей системы.
Высокий холестерин (гиперхолестеринемия) может вызывать атеросклероз. Постепенное нарастание бляшек приводит к большему накоплению ионов кальция в волокнистой структуре стенок сосудов. Сосуды кальцинируются и становятся неэластичными. Сердечная мышца недополучает кислород вследствие сужения просвета артерий, что губительно сказывается на работе сердца.
Еще одним коварным недугом является стенокардия, которая сопровождается болью и дискомфортом. Ее развитие связано с закупоркой просвета в коронарной артерии, в результате чего в отдельные части миокарда не может поступить кровь, обогащенная кислородом. Кроме того, атеросклеротические бляшки способны разрываться и образовывать сгустки крови в виде тромбов в полости артерии, что приводит к ее блокировке и является причиной развития инфарктного состояния миокарда.
Чем старше человек, тем больше вероятность развития атеросклероза. Мужчины страдают чаще гиперхолестеринемией по сравнению с женщинами, у которых риск возникновения этой болезни увеличивается после менопаузы.
Вот почему своевременное выявление избытка холестерина в плазме крови служит сигналом для профилактики заболеваний сердца.
Как снизить холестерин?
Если анализы крови показали высокий холестерин, нужно, прежде всего, пересмотреть свой рацион питания и образ жизни. Доказано, что углеводная пища и продукты с преобладанием насыщенных жиров способствуют его повышению. Следует как можно меньше использовать сладости, яйца, сливочное масло, жирные молочные продукты, в которых содержится много холестерола. Необходимо ввести в свое питание продукты, богатые полиненасыщенными жирными кислотами. Они содержатся, например, в морской рыбе и растительных маслах. Вредные привычки, такие как никотиновая и алкогольная зависимость, малоподвижный образ жизни, избыточный вес могут способствовать развитию атеросклеротического поражения кровеносных сосудов.
Снижение холестерина не всегда возможно осуществить, исключив только вышеуказанные факторы. Иногда без врачебных рекомендаций просто не обойтись, особенно когда завышенное содержание холестерола является причиной серьезных болезней. К ним относят:
Ишемическую болезнь или инфаркт сердечной мышцы;
Циррозное состояние печени на первой стадии, внепеченочную желтуху;
Хроническую недостаточность почек, воспаление клубочков почек;
Панкреатит хронического характера;
Разные формы сахарного диабета;
Заболевания, связанные с недостатком гормонов щитовидной железы и соматотропина;
Отложение мочевой кислоты в тканях организма.
Лекарства для лечения гиперхолестеринемии
Чтобы уменьшить холестерин в крови, в медицине используется ряд веществ - статинов, которые снижают синтез ферментных систем, отвечающих за выработку холестерола клетками печени. Применение таких препаратов, как «Ловастатин», «Церивастатин», «Флувастатин» помогает снизить уровень триглицеридов и повысить содержание ЛПВП.
С помощью фиброевых кислот в клетках печени подвергаются окислению жирные кислоты, что позволяет снизить содержание плохого холестерола. Препараты на основе клофибрата, фенофибрата и гемфиброзила обладают таким же эффектом, что и фиброевые кислоты.
Существуют препараты колестипола и холестирамина, которые дезактивируют желчные кислоты, в результате чего последние не участвуют в синтезе холестерола.
Данные средства проявляют положительный эффект, но одного применения препаратов для нормализации жирового обмена недостаточно, нужна особая диета при холестерине. Только комплексный подход при лечении поможет восстановить баланс плохого и хорошего холестерина.
Диета для уменьшения холестерола
Снижение холестерина с помощью коррекции рациона играет не последнюю роль, ведь с продуктами поступают в организм вещества, из которых синтезируется холестерол. Но существуют природные соединения, которые способны снижать содержание вредных жиров.
К ним относятся жирные омега-3 кислоты, которые служат защитой от воспалительных процессов, образования сгустков крови, уменьшают содержание триглицеридов. Много этих кислот в жирной рыбе, льняном масле, семенах рапса.
Диета при холестерине должна включать продукты, содержащие витамины. Так, препарат «Токоферол» за счет своих антиоксидантных свойств препятствует разрушению ЛПНП, что не дает развиваться жировым бляшкам. При достаточном содержании в организме фолиевой кислоты, пиридоксина и цианокобаламина снижается уровень гомоцистина, который оказывает отрицательное влияние на сердечную деятельность. Никотиновая кислота мобилизует в тканях жирные кислоты, понижает плохой холестерин.
Обязательным компонентом питания должен быть сырой чеснок, который разжижает кровь, снижает количество ЛПНП и препятствует формированию сгустков крови в сосудах.
С помощью полифенолов и антиоксидантов зелёного чая улучшается обмен жиров, снижается плохой холестерол.
Бороться с атеросклерозом поможет белок сои. Его изофлавоны действуют подобно эстрогенам, а при участии антиоксиданта генистеина уменьшается окисление ЛПНП, увеличивается секреция желчи.
Причины повышения холестерола
Правильным питанием не всегда можно снизить холестерин, причины этого нужно искать в физиологии человека. Нервное истощение при возникновении стрессовых ситуаций нарушает обменные процессы. Вынашивание ребенка во время беременности сопровождается повышенным содержанием холестерола в крови. Применение средств контрацепции и препаратов, содержащих половые гормоны, способствует повышению его уровня в плазме крови. Также способствуют этому курение и злоупотребление алкоголем.
Виды и нормы холестерина
Оставьте комментарий 1,419
Заболевания сердечно-сосудистой системы стали едва ли не самыми распространенными в XXI столетии. Одна из причин их развития - превышенная норма холестерина в крови. Как защитить себя от этого и как контролировать уровень холестерина в крови, что такое холестерин, где он находится и откуда появляется в нашем с вами организме, какой должна быть суточная норма холестерина - мы и попытаемся выяснить в данной статье.
Что значит термин «холестерин»
Холестерин относится к категории липидов (или жиров). Сам по себе холестерин является антиоксидантом, и находится в оболочках практически всех клеток здорового человеческого тела. Однако наиболее значительное скопление его - в печени, поскольку именно там он вырабатывается (примерно 80% от общего количества), и в этом органе происходит синтез холестерина. Оставшиеся 20% этого вещества попадают в человеческое тело из продуктов, которые человек употребляет.
Транспортные функции исполняет кровь. Холестерин циркулирует в крови (при чем в почти всегда не столько сам по себе, чистым образом, сколько в соединениях), является составляющей человеческих клеток, участвует в гормональных процессах. Сам термин греческого происхождения: от chole - желчь и stereo - твердый, жесткий. Из таких производных складывается наименование этого вещества. Название его не случайно, поскольку впервые образование холестерина нашли в желчных камнях.
Биологический синтез
Синтез холестерина происходит практически во всех тканях человеческого тела (кожа, тонкий кишечник, половые железы). Однако большую его часть организм синтезирует в печени, откуда холестерол попадает в кровь. На этом этапе при помощи биохимических реакций в крови холестерол окисляется и образуются гидрофобные молекулы, впоследствие транспортирующиеся в клетки и, безусловно, в печень. На этом этапе образуется еще одна биохимическая реакция. Важнейшая транспортная функция здесь - у крови, которая помогает синтезировать данное вещество. Все эти процессы биохимия описывает с помощью сложных химических реакций. Таким образом происходит биосинтез холестерина.
Роль в организме и вредное воздействие
Холестерин, находясь в излишнем количестве в человеческом организме, может оказывать крайне негативное воздействие.
Разумеется, холестерин необходим и невероятно важен для того, чтобы здоровый человеческий организм нормально функционировал. Однако, как говорит весьма печальная статистика, около трети смертей из-за нарушений в сердечно-сосудистой системе в мире вызывает повышение уровня содержания холестерина в крови. При неправильном соотношении жиров (липидов) и белковых комплексных соединений, в состав которых входит вещество, может возникать атеросклероз (замораживание артерии). При этом заболевании артерии теряют свою эластичность и, как следствие, кровь перестает нормально поступать в сердце. Нередко повышенный холестерин в крови может привести к инфаркту миокарда.
Формы холестерола
Важно уяснить два понятия - ЛПВП и ЛПНП. Попробуем кратко разобраться, что же значат эти два вида аббревиатур. ЛПВП - тип холестерина, который часто именуют хорошим липопротеином. Основная задача вещества данного типа - ликвидировать излишний холестерол с оболочки артерий. Таким образом удается снизить уровень холестерина в крови и избежать отложений этого вещества.
В то же время ЛПНП (атерогенный холестерин) - еще одна форма холестерина, транспортная. Он помогает холестерину накапливаться жиром (в биохимии жир именуется липид) в печени. Таким образом переносится не менее 75% вещества. При транспортировке также может происходить процесс окисления вещества, что неизменно приведет к нарушению в работе сердечно-сосудистой системы. Вот почему возникает так много сердечных болезней. Оба эти типы важны, поскольку благодаря им образуются разные биохимические реакции.
Таблица норм в крови
Теперь попробуем разобраться в цифрах, и определить нормы содержания вещества в крови, познакомиться с медицинскими показателями. Ниже представлена таблица с показателями в единице измерения мг/дл (или миллиграмм на децилитр) - это цифры, которые показывают количество вещества в миллиграммах на децилитр объема крови. Данные показатели рассчитаны прежде всего для взрослых.
Важно также понимать, почему в принципе может возникать повышение уровня этого вещества, с чем это связано, какова может быть причина, и находитесь ли непосредственно вы в зоне риска? Для начала, задумайтесь, сколько вы двигаетесь. Исследования говорят, что очень часто к нарушению баланса холестерина в крови приводит сидячий способ жизни. Занимайтесь физической активностью, ходите пешком (взрослому нужно проходить околошагов в день), чтобы избежать развития различных заболеваний.
Причины, факторы риска и психосоматика
Имеете ли вы вредные привычки? Злоупотребление алкоголем и курение способствует образованию густой крови и развитию сердечных болезней. Какую пищу едите? Пристрастие к жирной, острой еде неизменно ведет к накоплению жиров (липидов) и развитию заболеваний сердца. Иногда повышение холестерола может быть связано с особенностями функционирования организма, возрастам человека. Кроме того, проблема с количеством холестерина в крови бывает наследственной. В этом случае, необходимо уточнить информацию у родственников и регулярно проходить обследования.
Симптомы повышенного уровня
Симптомы повышенного уровня холестерина в крови, как правило, соответствуют природе заболевания, с которым он непосредственно связан. Вот список наиболее частых и распространенных признаков:
- стенокардия (постоянная, острая, непроходящая боль в груди);
- учащенное сердцебиение;
- чромота (из-за боли в ногах от хождения);
- проблемы с памятью;
- розовые и желтые вкрапления под кожей, именуемые ксантомы - наибольшее их скопление наблюдается в области около глаз.
Однако стоит заметить, что весьма часто повышение уровня этого вещества в крови никаким образом не проявляется, человек может попросту не знать о проблеме. Лишь после появления осложнений, описанных в качестве симптомов выше, и на основе проведенного медицинского обследования, человек может обнаружить нарушения, связанные с повышением холестерина.
Чем опасен повышенный уровень вещества?
Повышенный холестерин может быть крайне опасным для здоровья и стать причной серьезных физиологических нарушений в работе организма. Иногда эти нарушения могут привести к необратимым последствиям и тяжелым заболеваниям. Повышение уровня холестерина в крови может привести к следующим недугам:
- стенокардия;
- атеросклероз;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- инсульт мозга;
- повышение уровня этого вещества в крови может привести к гипертонии, а в некоторых случаях - даже к образованию тромбов вен ног (тромбофлебиты);
- одним из последствий повышения уровня холестерина может быть увеличенный сахар в крови;
- метаболический синдром - нередко возникает вследствие нарушения баланса холестерина.
Недостаток холестерина, последствия
Понятно, что если у вас нашли повышенный холестерин в крови - это тревожный звоночек о том, что пора задуматься о своем здоровье. Однако его недостаточность также может привести к серьезным осложнениям. Так, к примеру, могут начать повреждаться оболочки клеток. Истощенность, усталость, депрессия - вот неполный список проблем, к которым приведет пониженный уровень холестерина. В таком случае, необходимо срочно поднять холестерол. Поэтому обнаружив какие-либо неполадки с вашим организмом, незамедлительно обратитесь к врачу! Кроме этого может произойти снижение аппетита, появятся нарушения стула, ощущение постоянной слабости, заторможенность, понизится чувствительная способность. Очень важно незамедлительно обратиться к доктору, который определит этапы лечения, чтобы поднять уровень холестерола.
Диагностика проблемы
Чтобы выяснить, имеются ли в вашем теле проблемы, связанные с уровнем холестерола в крови, необходимо пройти качественное медицинское исследование. Для диагностики, как правило, берется анализ крови, по которому определяют, каково содержание в ней крови. Он может быть 3-х видов. Кровь исполняет важнейшее транспортное задание, она транспортирует часть важнейших питательных веществ, в том числе и холестерин.
Виды анализа крови
- Общий. Показывает чистый уровень холестерина в крови. Получают в любое время дня, не зависит от приема пищи.
- Анализ липопротеинов. Вид анализа крови, при котором помимо общего уровня холестерина и содержания сахара определяют уровни ЛПВП, ЛПНП, фракции крови и триглицериды. Берется натощак.
- Прямой анализ ЛНПН. Его отбор не зависит от приема пищи.
Лечение и профилактика
Холестерин в крови, выходящий за пределы нормы - очень опасен. Чтобы избежать серьезных последствий и осложнений, связанных с гиперхолестеринемией или гипохолестеринемией, необходимо следить за состоянием своего здоровья, вовремя обращаться к врачу и проводить профилактику. Осуществить это не так сложно. Главное - прислушиваться к своему телу и регулярно консультироваться с квалифицированным специалистом.
Прежде всего на уровень вещества влияет правильный образ жизни. Необходимо придерживаться сбалансированного питания, избегать потребления пищи с обильным количеством жира. Вы также должны делать регулярные физические упражнения, больше ходить пешком. Важно отказаться от вредных привычек, исключить из употребления табак и алкоголь. Не забывайте регулярно обращаться к квалифицированным специалистам, проходить медицинские осмотры, дабы вовремя обнаружить неполадки со здоровьем, и начать лечение в зависимости от степени развития симптомов.
Антихолистериновая диета
Важно помнить: дневная норма холестерола в крови, употребляемая с пищей за день, составляет 200−250 мг.
Диета при дисбалансе жирных кислот должна включать нежирную рыбу, чеснок, Е-содержащие термически необработанные продукты.
Для начала необходимо знать, какая норма холестерина в крови имеется. Рекомендуется употреблять витамин B12 -. считается, что он регулирует работу сердечно-сосудистой системы. Для этого включите в рацион побольше молочных продуктов (лучше с низким содержанием жира), чтобы снизить риск развития сердечных заболеваний. Это также помогает снижению уровня холестерола.
- Включите в свой рацион продукты, богатые на витамин Е. Этот витамин выводит из тела ЛПНП. Ешьте побольше орехов (фундук, грецкие, миндаль), бобовые (особенно полезна фасоль), семена.
- Ограничьте потребление жиров. Избегайте жареной пищи с огромным количеством жира.
- Ешьте побольше рыбы. Она содержит омега-3 жирные кислоты.
- Исключите потребление кофеина. Если у вас есть потребность в бодрящем напитке - лучше замените кофе зеленым чаем. Он способствует снижению уровня холестерола, очищает кровь от излишних жиров.
- Чеснок - еще один полезный продукт. Есть потребность включить чеснок в свой рацион, поскольку считается, что это - прекрасный антиоксидант, способный регулировать уровень суточной нормы холестерола в крови.
Физические упражнения
Исследования показывают, что физическая активность и регулярно выполняемые упражнения могут очищать кровь от лишних жиров (липидов). Эффективнее всего с данной задачей справляется бег. Он помогает практически на 70% ускорить процесс очищения и детоксикации. Разумеется, силу и интенсивность выполняемых физических нагрузок необходимо регулировать, учитывая возраст человека, его возможности.
Лекарственные препараты
Если повышен уровень холестерола, чаще всего назначают статины. Назначают их, разумеется, в зависимости от возраста человека. «Симвастатин» - один из первых препаратов, появившихся на рынке, имеет сильное побочное воздействие. Также назначают «Симвастол», «Липантил», «Розукард» и другие. Крайне важно: препарат должен подходить по возрасту и полу. При назначении лечения всегда учитывается возрастная категория, ведь и схема лечения и то, сколько и чего нужно принимать, разнятся для детей и взрослых. Основные минусы лекарственных препаратов - часть из них имеет побочные эффекты (сильно влияют на печень и сердце, могут вызывать сонливость и тошноту). Кроме того, есть возрастные границы приема медикаментов. Все эти тонкости знает только квалифицированный врач, поэтому не занимайтесь самолечением, берегите ваше здоровье.
Перед тем, как принимать эти и другие лекарства - обязательно проконсультируйтесь с врачом
Средства народной медицины
- Липа. Сделайте из сухоцвета липы своеобразную муку в блендере или в кофемолке. Залейте кипятком. Принимайте по 1 ч.л. в течение месяца. Затем сделайте перерыв на месяц, а после - повторите курс, уменьшив его длительность до 2-х недель.
- Прополис. Способствует очищению крови и артерий. Принимайте 3 раза в сутки за 20 минут до приёма пищи 7 капель настойки, разведенной с 30 мл воды в течение 4-х месяцев.
- Фасоль. Вечером фасоль складывается в миску и заливается водой. Утром - сварите ее до готовности. Употребляйте не менее 100 г в день.
- Люцерна. Выжимайте сок листьев люцерны. Принимайте 2 ст.л. 3 раза в сутки в течение месяца.
- Лен. Добавляйте в салаты и приготовленную пищу льняное семя.
Если вы не хотите нагружать желудок и другие органы различными таблетками, на помощь придет именно народная медицина. Многие из этих методов оказываются довольно эффективными в борьбе с повышенным холестеролом и помогают уменьшить его уровень в крови. Кроме всего прочего, эти методы лечения не имеют возрастной границы и подойдут как для детей, так и для взрослых.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Холестерин и его виды. Снижение уровня холестерина
Холестерин видео
Что такое холестерин?
Холестерин представляет собой химическое соединение, природный жирный спирт, мягкой, воскообразной консистенции, содержащийся во всех частях тела, включая нервную систему, кожу, мышцы, печень, кишечник и сердце. Холестерин естественным образом вырабатывается в организме и является структурным сочетанием липидов (жиров) и стероидов. Холестерин является строительным материалом для клеточных мембран и гормонов, таких как эстроген и тестостерон. Около 80% холестерина в организме вырабатывается печенью, а остальное поступает из нашего пищевого рациона. Основным источником холестерина являются мясо, птица, рыба и молочные продукты. После еды, холестерина всасывается из кишечника и накапливается в печени. Печень обладает возможностью регулировать уровень холестерина в крови и может выделять холестерин, если это необходимо организму. Холестерин нерастворим в воде, но хорошо растворим в жирах.
Наше тело нуждается в небольшом количестве холестерина, что бы работать должным образом. Но избыток холестерина может закупоривать артерии и привести к болезням сердца. Риск развития болезней сердца и атеросклероза возрастает по мере увеличения уровня холестерина в крови.
Более половины взрослого населения имеет уровень холестерина в крови выше, чем желательный диапазон. Высокий уровень холестерина часто отмечается еще в детстве. Некоторые дети могут быть подвержены более высокому риску в связи с семейной историей высокого уровня холестерина и пищевых традиций семьи.
До менопаузы женщины обычно имеют более низкие уровни общего холестерина, чем мужчины того же возраста. Они также имеют более высокий уровень холестерина ЛПВП, «хорошего» холестерина. Одной из причин является эстроген: женский половой гормон повышает уровень холестерина ЛПВП.
Эстроген производится в течение детородного возраста и падает во время менопаузы. После 55 лет у женщин риск развития высокого холестерина начинает подниматься.
Холестерин помогает организму вырабатывать гормоны, желчные кислоты и витамина D. Холестерин разносится кровью по всему организму, что бы использоваться во всех частях тела.
Где содержится холестерин
Холестерин содержится в яйцах, молочных продуктах, животном мясе и в мясе птицы. Яичные желтки и мясные субпродукты (печень, почки, зобная железа, и мозг) отличаются особо высоким содержанием холестерина. Рыба обычно содержит меньше холестерина, чем другие виды мяса, но некоторые моллюски, такие как креветки, раки, рыбья икра так же характеризуются высоким содержанием холестерина. Продукты растительного происхождения: овощи, фрукты, зерно, крупы, орехи и семена не содержат холестерина. Содержание жира не является объективной мерой содержания холестерина. Например, мясо, печень почти не содержат жира, но отличаются очень высоким содержанием холестерина.
Почему повышается холестерин в крови?
- Неправильное питание, употребление большого количества молока, мяса и жирной пищи.
- Малоподвижный образ жизни.
- Наследственные факторы. Если члены семьи имеют высокий уровень холестерина, вы также находитесь в группе риска.
- Курение. Курение может снизить уровень хорошего холестерина.
- Избыточный вес.
- Пол и возраст. После достижения 20-летнего возраста, уровень холестерина естественным образом начинает расти. У мужчин уровень холестерина в целом выравнивается после 50 лет. У женщин уровень холестерина остается довольно низкими до менопаузы, после чего он возрастает примерно до того же уровня, как у мужчин.
- Состояние здоровья. Наличие определенных заболеваний, таких как диабет или гипотиреоз, может вызвать высокий уровень холестерина.
- Психическое напряжение и стресс. Несколько исследований показали, что стресс повышает уровень холестерина в крови в течение длительного времени. Но скорее всего эта взаимосвязь имеет опосредованный характер. Когда некоторые люди находятся в состоянии стресса, они утешают себя, употребляя в пищу жирные продукты. Насыщенные жиры и холестерин, содержащиеся в этих продуктах, способствуют повышению уровня холестерина в крови.
"Плохой" и "хороший" холестерин
Некоторый холестерин считается "хорошим" и некоторый считают "плохим". Поэтому необходимы различные анализы крови для измерения каждого типа холестерина индивидуально.
Для определения уровня холестерина, как правило, берут кровь из вены.
LDL («плохой») холестерин
Холестерин липопротеидов низкой плотности (ЛПНП или бета-липопротеиды) – относят к «плохому» холестерину. Если слишком много «плохого» холестерина циркулирует в крови, он начинает постепенно оседать на внутренних стенках артерий, формируя так называемые бляшки, которые делают артерии узкими и менее гибкими. Это заболевание называется атеросклерозом. Блокировка артерий атеросклеротическими бляшками может привести к инсульту или инфаркту.
HDL («хороший») холестерин
Холестерин липопротеидов высокой плотности (ЛПВП или альфа-липопротеиды) - «хороший» холестерин. Около 25-33% холестерина транспортируется «хорошими» липопротеидами. Высокий уровень HDL защищает от сердечных приступов. Низкий уровень HDL (менее 40 мг/дл) увеличивает риск болезней сердца.
Триглицириды
Триглицирид - форма жиров, созданная в организме. Увеличение триглициридов может быть связано с избыточным весом, отсутствием физической активности, курением, потреблением алкоголя и диетой, с высоким содержанием углеводов. Люди с повышенным уровнем триглициридов очень часто имеют высокий уровень холестерина в крови - повышенное содержание LDL и пониженное HDL.
Организм превращает избыток калорий, сахара и алкоголя в триглицериды, тип жира, который проводится в крови и хранится в жировых клетках по всему телу. Люди, которые имеют избыточный вес, ведут малоподвижный образ жизни, курящие или пьющие, как правило, имеют высокий уровень триглицеридов, точно так же, как и те, кто находится диете с высоким содержанием углеводов. Уровень триглицеридов 150 или выше повышает риск развития метаболического синдрома, который связан с болезнью сердца и сахарным диабетом.
Липопротеин
ЛП - генетическая вариация LDL (липопротеида низкой плотности). Высокий уровень ЛП является главным фактором риска преждевременного развития жировых отложений в артериях, что приводит к ишемической болезни сердца.
Как подготовиться к тесту на холестерин
Чтобы получить наиболее точные результаты, вы не должны ничего есть или пить в течениечасов до теста. Вы можете пить воду, но избегайте таких напитков, таких как кофе, чай или газированные напитки. Ваш лечащий врач может сказать вам прекратить прием препаратов, которые могут повлиять на результаты испытания.
Кому и когда нужен анализ на холестерин?
По крайней мере, 10% населения страдает гиперхолестеринемией.
Скрининг для детей: повышенный уровень холестерина у детей в наше время, увы, не редкость, поэтому каждый ребёнок в возрасте старше двух лет, имеющий родителя с уровнем холестерина 240мг/дл или более, должен сделать тест.
Скрининг для взрослых: первый скрининг-тест проводится в возрастеу мужчин, и в возрасте отженщин. Последующая проверка должна проводиться каждые 5 лет. Скрининг рекомендовано проводить для тех, у кого развивается сахарный диабет, высокое кровяное давление, заболевания сердца, или другие заболевания, вызванные атеросклерозом.
Последующие тестирование проводится, чтобы определить, насколько хорошо диеты и лекарств контролируют высокий уровень холестерина.
Этот тест часто делается, чтобы определить риск развития ишемической болезни сердца. Высокий уровень холестерина в крови и триглицеридов были связаны с инфарктом и инсультом.
Общий тест холестерина может быть сделан в рамках липидного профиля, который также проверяет ЛПНП (липопротеины низкой плотности) , ЛПВП (липопротеины высокой плотности) и триглицериды.
Показания к назначению анализа на холестерин:
- Оценка риска развития атеросклеротических изменений в стенках сосуда.
- В комплексе оценки синтетической функции печени.
- Нарушения липидного обмена
Нормальные значения холестерина в крови
Общий холестерин является важным показателем как плохого и хорошего холестерина. Другие лабораторные тесты выполняются для измерения конкретных объемов хороший (HDL) и плохой (LDL) холестерина. Показатели ЛПНП и ЛПВП является предпочтительным при определенных обстоятельствах.
Норма общего холестерина в крови: 3,0 - 6,0 ммоль/л.
Норма холестерина ЛПНП для мужчин: 2,25 - 4,82 ммоль/л.
Норма холестерина ЛПНП для женщин: 1,92 - 4,51 ммоль/л.
Норма холестерина ЛПВП для мужчин: 0,7 - 1,73 ммоль/л.
Норма холестерина ЛПВП для женщин: 0,86 - 2,2 ммоль/л.
Уровень ЛПНП является лучшим предиктором сердечно-сосудистых заболеваний, и он определяет, как ваш высокий уровень холестерина нужно лечить.
Показатели и норма триглицеридов в крови
Менее 200 мг/дл: нормальный уровень триглицеридов
мг/дл: максимально допустимый уровень
мг/дл: высокий уровень триглицеридов
Более 1000 мг/дл: очень высокий уровень триглицеридов
мг / дл = миллиграмм на децилитр.