Таблетки от давления: перечень лучших препаратов, без побочных эффектов. При каком давлении помогает и как правильно принимать лизиноприл
Читайте также
Лизиноприл – один из наиболее известных и хорошо изученных ингибиторов АПФ, считающийся препаратом-прототипом. Как и у других препаратов данной группы, основной механизм действия основан на блокировании активного цинк-содержащего домена ангиотензин-превращающего фермента, что вызывает снижение синтеза ангиотензина II и снижение активности ренин-ангиотензиновой системы в целом. Этот эффект определяет основные показания к назначению иАПФ. Эти препараты применяются при тех состояниях, в патогенезе которых может играть роль активация РААС. Основными показаниями, таким образом, могут быть артериальная гипертония и сердечная недостаточность. Кроме того, ангиотензин-превращающий фермент участвует в инактивации брадикинина. Таким образом, другой стороной действия ингибиторов АПФ является накопление тканевого брадикинина. С этим связано развитие основных побочных эффектов терапии иАПФ – сухого кашля, ангионевротического отека.
В данном обзоре суммированы основные данные, касающиеся применения лизиноприла при артериальной гипертонии.
Фармакокинетические свойства лизиноприла
В химической структуре лизиноприла присутствует карбоксильная группа, которая и связывает цинк-содержащий домен АПФ. В отличие от большинства иАПФ лизиноприл не является пролекарством. Всасываясь в ЖКТ, он не подвергается дальнейшим метаболическим превращениям и выводится в неизмененном виде почками. Препарат обладает достаточно вариабельной биодоступностью – от 6 до 60 %. Лизиноприл не липофилен и практически не связывается с белками плазмы. Его действие начинается через час после приема внутрь, пик эффекта развивается через 4-6 часов, а продолжительность действия достигает 24 часов, что обеспечивает удобный режим назначения – однократно в сутки.
С помощью суточного мониторирования АД было проведено сравнение трех режимов назначения лизиноприла. Препарат назначался однократно в дозе 20 мг в сутки. При этом первая группа больных принимала препарат в 8 часов утра, вторая – в 4 часа дня и третья – в 10 часов вечера. Степень снижения АД и продолжительность гипотензивного эффекта была одинаковой во всех трех группах лечения. При назначении препарата в 10 часов вечера в наибольшей степени предотвращался утренний подъем АД, связанный с максимальным риском сердечно-сосудистых осложнений. Видимо, такой режим назначения препарата должен быть предпочтительным .
Лизиноприл при лечении артериальной гипертонии
Для лечения артериальной гипертонии лизиноприл применяется давно, и в настоящее время накоплено множество данных, подтверждающих хорошую эффективность лизиноприла по сравнению с другими иАПФ и гипотензивными препаратами других групп.
Прямое сравнение эффективности двух иАПФ – эналаприла и лизиноприла – было проведено с использованием для контроля эффективности терапии мониторирования АД. В качестве целевого АД был принят уровень 140/90 мм рт. ст., и доза обоих препаратов титровалась до достижения этого уровня АД. При необходимости добавлялся гидрохлоротиазид. Оба препарата достоверно снижали артериальное давление, но эффект лизиноприла был более выраженным. Средние дозы препаратов в конце исследования были в одной группе 18 мг эналаприла и 8 мг гипотиазида, во второй группе – 17 мг лизиноприла и 6 мг диуретика. Оказалось, что при одинаковом режиме назначения (однократно в сутки) лизиноприл обладает большей продолжительностью действия. Переносимость препаратов не отличалась .
В другом исследовании при прямом сравнении эффекктивности эналаприла и лизиноприла у 367 больных с мягкой и умеренной артериальной гипертонией оказалось, что лизиноприл в дозе 10-40 мг в сутки более эффективен, чем эналаприл в дозе 5-20 мг в сутки .
Проводилось и прямое сравнение эффективности лизиноприла и квинаприла. В исследование было включено 50 больных с мягкой и умеренной артериальной гипертонией. Терапия иАПФ продолжалась два месяца. Контроль эффективности гипотензивной терапии проводился с помощью мониторирования АД. Оказалось, что лизиноприл лучше снижает как систолическое, так и диастолическое АД. Оба препарата не вызывали достоверных изменений липидного спектра крови и уровня гликемии .
В сравнительно небольшом исследовании (65 больных с ДАД 95-115 мм рт. ст) сравнивалась эффективность и переносимость лизиноприла и b-блокатора небиволола. Лизиноприл назначался в дозе 20 мг один раз в сутки, небиволол – 5 мг один раз в сутки. Оба препарата вызывали достоверное снижение артериального давления и хорошо переносились больными .
Лизиноприл не уступает по эффективности и антагонистам кальция. В Датском кооперативном исследовании сравнивали эффективность и переносимость лизиноприла и фелодипина у больных с артериальной гипертонией 1 и 2 степени. Всего в исследование было включено 219 больных, которые рандомизировались для приема фелодипина в дозе 5-10 мг или лизиноприла в дозе 10-20 мг в сутки. В целом, лизиноприл в такой дозировке оказался более эффективен, чем фелодипин. В подгруппе пожилых больных оба препарата были одинаково эффективны. Лизиноприл несколько лучше переносился больными. Основными побочными эффектами были головокружение, слабость и сухой кашель. У фелодипина наиболее частыми побочными эффектами были периферические отеки .
Лизиноприл превзошел по эффективности нифедипин при лечении артериальной гипертонии 1 и 2 степени. В норвежском многоцентровом исследовании была изучена гипотензивная эффективность, переносимость и влияние этих двух препаратов на качество жизни у 828 больных с мягкой и умеренной артериальной гипертонией. Средняя доза лизиноприла в конце исследования составила 18,8, нифедипина – 37,4 мг в сутки. Лизиноприл был более эффективен в отношении снижения систолического и диастолического давления, лучше переносился больными, меньше была частота побочных эффектов. Оба препарата одинакого влияли на качество жизни больных .
У женщин с метаболическим синдромом проводилось сравнение эффективности лизиноприла и агониста имидазолиновых рецепторов рилменидина. Лизиноприл назначался в дозе 10 мг, рилменидин – в дозе 1 мг в сутки. При этом оба препарата одинаково снижали артериальное давление. При лечении обоими препаратами отмечалась тенденция к нормализации уровня липидов крови и снижению уровня глюкозы крови .
В исследовании TROPHY с использованием суточного мониторирования АД сравнивали гипотензивную эффективность лизиноприла и диуретика гипотиазида. В исследование были включены 124 больных с артериальной гипертонией и ожирением. Лизиноприл назначался в дозах 10-40 мг, гипотиазид – 12,5-50 мг в сутки. Продолжительность лечения составила 12 недель. Оба препарата достоверно снижали АД, степень снижения систолического Ад была одинаковой, а диастолическое АД в большей степени снижалось в группе лизиноприла. У мужчин лизиноприл, как правило, был более эффективен, чем гипотиазид, у женщин препараты были одинаково эффективны. У больных негритянской расы более эффективным был диуретик, у белых – ингибитор АПФ. При разделении больных в группы по типу циркадного ритма АД оказалось, что нон-дипперы отвечают одинаково на терапию обоими препаратами, а у дипперов лизиноприл более эффективен .
В небольшом исследовании было проведено сравнение эффективности лизиноприла и блокатора рецепторов ангиотензина (БАР): 32 нелеченых ранее больных с артериальной гипертонией были рандомизированы для перекрестного лечения 80 мг телмисартана или 20 мг лизиноприла в сутки. Эффективность ингибитора АПФ и БАР оказалась одинаковой как по данным обычных офисных измерений АД, так и по данным суточного мониторирования АД .
В другом исследовании на 122 больных с артериальной гипертонией 1 степени была показана одинаковая гипотензивная эффективность лизиноприла, БАР лозартана и амлодипина. Как и ожидалось, амлодипин чаще других препаратов вызывал периферические отеки, а лизиноприл – сухой кашель .
У больных с тяжелой артериальной гипертензией было проведено сравнение эффективности фиксированных комбинаций кандесартана и лизиноприла с гидрохлоротиазидом. В исследование включались больные, у которых уровень ДАД 95-115 мм рт. ст. сохранялся, несмотря на предшествующую гипотензивную терапию. Продолжительность лечения составила 26 недель. Комбинацию 8 мг кандесартана и 12,5 мг гидрохлоротиазида в сутки получали 237 больных, 10 мг лизиноприла и 12,5 мг гидрохлоротиазида – 116 больных. Оказалось, что обе комбинации обладают одинаковой эффективностью в отношении диастолического артериального давления. Как и ожидалось, при применении лизиноприла была выявлена несколько большая частота побочных эффектов (сухой кашель) .
Лизиноприл продемонстрировал сравнимую эффективность с блокатором рецепторов ангиотензина валсартаном. В крупное рандомизированное исследование VAIL (Еhe Blood Pressure Reduction and Tolerability of Valsartan in Comparison with Lisinopril study) было включено 1213 пациентов с артериальной гипертонией 1-3 степени (САД 160-220 мм рт. ст. и ДАД 95-110 мм рт. ст.). Больные рандомизировались для приема валсартана в дозе 160 мг или лизиноприла 20 мг в сутки. Через четыре недели при недостаточной эффективности к терапии добавлялся гипотиазид. Общая продолжительность лечения составила 16 недель. Полностью курс лечения закончили 1100 больных; 51 больной из группы валсартана и 62 больных из группы лизиноприла прекратили лечение из-за побочных эффектов терапии. Снижение артериального давления оказалось идентичным в обеих группах лечения – 31,2/15,9 мм рт. ст. и 31,4/15,9 мм рт. ст. соответственно. Как и ожидалось, в группе лизиноприла была выше частота такого побочного явления, как сухой кашель (7,2 % против 1,0 %) .
Лизиноприл является одним из препаратов, который может быть рекомендован для лечения гипертонии у детей и подростков. У детей от 6 до 16 лет лизиноприл, назначавшийся в дозах 0,07 мг/кг, хорошо переносился и при назначении один раз в сутки эффективно снижал артериальное давление .
Влияние на состояние органов-мишеней
Одним из важных требований, предъявляемых к современным гипотензивным препаратам, является их протективное действие в отношении поражения основных органов-мишеней при АГ. К органам-мишеням относятся прежде всего гипертрофия миокарда левого желудочка, нефропатия. Кроме того, важным является воздействие гипотензивной терапии на эластичность артерий, функцию эндотелия сосудов, которые непосредственно связаны с активностью атеросклеротического поражения сосудов и риском развития сердечно-сосудистых осложнений. Накоплено достаточно доказательств хорошей эффективности лизиноприла в отношении поражения органов-мишеней.
В сравнительно небольшом исследовании 40 больных с артериальной гипертонией и гипертрофией левого желудочка были рандомизированы для лечения комбинацией лизиноприла в дозе 20 мг с нифедипином SR 30 мг в сутки или лизиноприла в той же дозе с гипотиазидом 25 мг в сутки. Обе комбинации были одинаково эффективны в отношении снижения артериального давления. У пациентов, получавших комбинацию лизиноприла и нифедипина, отмечалась достоверно большая регрессия степени гипертрофии левого желудочка, чем у больных, получавших комбинацию с диуретиком .
В другом небольшом исследовании сравнили влияние терапии лизиноприлом и нифедипином замедленного высвобождения на гипертрофию левого желудочка и состояние сонных артерий у больных с АГ. Реакция артериального давления была одинаковой в обеих группах, а вот влияние на органы-мишени оказалось разным. Нифедипин в большей степени влиял на толщину интимы-медии (ТИМ) сонных артерий, а терапия лизиноприлом была более эффективной в отношении регрессии гипертрофии миокарда левого желудочка и профилактики развития нефропатии .
В исследовании SAMPLE (Study on Ambulatory Monitoring of blood ssure and Lisinopril Evaluation) изучалось воздействие лизиноприла на параметры мониторирования АД и гипертофия миокарда левого желудочка у больных артериальной гипертонией. Пациенты в течение года получали терапию лизиноприлом в дозе 20 мг в сутки, при необходимости – в комбинации с гипотиазидом в дозе 12,5 или 25 мг в сутки. Лизиноприл не только достоверно снижал артериальное давление как по данным офисного измерения, так и по данным суточного мониторирования АД, но и вызывал обратное развитие гипертрофии миокарда левого желудочка .
В исследовании ELVERA (Effects of amlodipine and lisinopril on Left Ventricular mass) изучалось влияние лизиноприла и амлодипина на массу миокарда и диастолическую функцию левого желудочка у пожилых больных с артериальной гипертонией, не получавших антигипертензивной терапии. В исследование были включены 166 больных с артериальной гипертонией (ДАД 95-115 мм рт. ст. и САД 160-220 мм рт. ст.) в возрасте от 60 до 75 лет: 81 больной получал амлодипин в дозе 2-10 мг в сутки, 85 больных получали лизиноприл в дозе 10-20 мг в сутки. Срок наблюдения составил два года. Оказалось, что оба препарата одинаково влияют на выраженность гипертрофии миокарда левого желудочка – индекс массы миокарда уменьшился на 25,7 г/м2 в группе амлодипина и на 27 г/м2 в группе лизиноприла. Не было выявлено и различий по влиянию на диастолическую функцию левого желудочка . Изучено было также и влияние этих двух препаратов на ТИМ сонных и бедренных артерий. Оба препарата вызывали достоверное уменьшение ТИМ сонных артерий, наиболее выраженное к концу первого года наблюдения. В конце второго года наблюдения отмечалось некоторое нарастание ТИМ, хотя уровень АД сохранялся на одном и том же уровне. Достоверных различий влияния этих двух препаратов на ТИМ не выявлено .
В другом, схожем по дизайну исследовании, 69 больных гипертонией, ранее не получавших антигипертензивного лечения, получали амлодипин в дозе 5-10 мг или лизиноприл в дозе 5-20 мг в сутки. Терапия продолжалась в течение 12 месяцев. При этом реакция АД по данным обычного измерения и по данным мониторирования была одинаковой, не различалась масса миокарда левого желудочка. В обеих группах отмечалась одинаковая регрессия ТИМ сонных артерий, при этом просвет общих сонных артерий в конце лечения оказался значимо большим в группе лизиноприла, что, видимо, может быть связано со структурным изменением стенки сонных артерий при лечении ингибиторами АПФ .
У курильщиков лечение лизиноприлом в дозе 20 мг в сутки в течение 8 недель приводило к улучшению эндотелий-зависимой вазодилатации. Оценка сосудодвигательной функции эндотелия при этом проводилась при помощи инфузии ацетилхолина, эндотелий-независимая вазодилатация – инфузии нитроглицерина. Реакция сосудов на введение нитратов после лечения лизиноприлом не изменилась. Изменение сосудистой реактивности при этом, вероятно, связано не только с блокадой ренин-ангиотензиновой системы, но и накоплением брадикинина .
Влияние лизиноприла на состояние эндотелиальной регуляции тонуса сосудов было изучено у больных с дислипидемией. Лизиноприл назначался 20 больным в дозе 20 мг в сутки, группа сравнения получала плацебо. Продолжительность лечения составила 6 месяцев. Как и ожидалось, в группе лизиноприла достоверно снижалось АД. Вазодилатация в ответ на инфузию ацетилхолина и нитропруссида достоверно увеличилась в конце курса лечения ингибитором АПФ. В группе, получавшей плацебо, реактивность сосудов не изменилась .
Нефропатия – одно из поражений органов-мишеней, характерных для артериальной гипертонии. Разные классы гипотензивных препаратов по-разному влияют на прогрессирование нефропатии. В исследовании на 32 больных с артериальной гипертонией и гипертонической нефропатией было показано, что только терапия лизиноприлом улучшает функцию почек – снижает уровень экскреции альбуминов, уменьшает резистентность сосудов почек. Терапия нифедипином в сочетании с гипотиазидом, при сходном контроле артериального давления, не влияла на функцию почек у больных с гипертонической нефропатией .
Сахарный диабет и диабетическая нефропатия
У больных с сахарным диабетом (СД) терапия иАПФ помогает не только замедлить прогрессирование поражения органов-мишеней и, прежде всего, нефропатии, но и способствует повышению чувствительности тканей к инсулину. Для лизиноприла получены доказательства эффективности у этой группы больных.
В многоцентровом исследовании EUCLID (Randomised placebo-controlled trial of lisinopril in normotensive patients with insulin-dependent diabetes and normoalbuminuria or microalbuminuria) было изучено влияние лизиноприла на прогрессирование диабетической нефропатии и ретинопатии у больных с сахарным диабетом 2 типа (СД2) без артериальной гипертонии. Всего в исследование включили 530 больных с СД, рандомизированных для лечения лизиноприлом или плацебо. Уровень диастолического АД при включении в исследование не должен был быть меньше 70 мм рт. ст и больше 90 мм рт. ст., систолического АД – не выше 155 мм рт. ст. Терапия продолжалась в течение двух лет. В конце исследования оказалось, что уровень микроальбуминурии в группе лизиноприла на 18,8 % ниже, чем в группе плацебо. Максимальным эффект был у больных, уже имевших нефропатию в начале исследования. Больные, получавшие лизиноприл, имели достоверно более низкий уровень гликозилированного гемоглобина (6,9 % по сравнению с 7,3 %). Прогрессирование ретинопатии отмечалось у 13,2 % больных в группе лизиноприла и у 24,3 % больных в группе плацебо .
У 21 больного с СД 1 типа и начальной стадией нефропатии (экскрецией альбуминов 20-70 мкг/мин) изучили влияние терапии лизиноприлом на уровень экскреции альбуминов и реакцию артериального давления при физической нагрузке. Терапию лизиноприлом в дозе 20 мг в сутки проводили в течение двух лет. Группа сравнения, сопоставимая по возрасту, тяжести диабета, уровню гликозилированного гемоглобина, получала плацебо. У больных, получавших лизиноприл, через два года и экскреция микроальбуминов, и реакция АД на физическую нагрузку уменьшились, в группе плацебо – выросла .
В рандомизированном перекрестном исследовании на 24 больных с АГ изучалось влияние лизиноприла и лозаратана на чувствительность к инсулину. Лизиноприл назначался в дозе 20 мг, лозартан – 50 мг в сутки. Чуствительность к инсулину изучалась с помощью CLAMP-теста. Продолжительность терапии каждым из препаратов составила 6 недель. Оказалось, что только терапия лизиноприлом улучшала чувствительность к инсулину, хотя степень снижения АД при лечении обоими препаратами была одинаковой .
Показано, что терапия лизиноприлом может способствовать уменьшению отека соска зрительного нерва у больных с СД и артериальной гипертонией. Уменьшение толщины сетчатки было отмечено через два месяца терапии лизиноприлом в дозе 10 мг в сутки. Оценка эффективности проводилась путем измерения толщины сетчатки и флюорисцентной ангиографии сетчатки .
Сравнение эффективности лизиноприла и нифедипина ретард было проведено у больных с СД2, начальной стадией диабетической нефропатии и артериальной гипертонией (ДАД 90-100 мм рт. ст.). Нифедипин назначали в дозе 20-40 мг два раза в сутки, лизиноприл – в дозе 10-20 мг один раз в сутки. Всего было обследовано 239 мужчин и 96 женщин. Через 12 месяцев лечения в группе лизиноприла отмечалось более значимое снижение скорости экскреции микроальбуминов с мочой. Снижение АД было одинаковым в обеих группах лечения как по данным обычного измерения АД, так и по данным суточного мониторирования. Клиренс креатинина, гликемический контроль и уровень липидов крови достоверно не изменились в течение всего исследования. Число больных, выбывших из исследования из-за развития побочных эффектов, также не различалось между группами лечения. Таким образом, терапия ингибитором АПФ оказалась предпочтительной для лечения и профилактики диабетической нефропатии .
При сравнении эффективности лизиноприла и блокатора кальциевых каналов манидипина оказалось, что при сравнимом гипотензивном эффекте препараты по-разному влияют на функцию почек и гипертрофию миокарда левого желудочка. В исследование были включены 174 больных с артериальной гипертонией (ДАД 80-100 мм рт. ст.) и СД2 и микроальбуминурией. Терапию начинали с 10 мг лизиноприла или 10 мг манидипина в сутки. Если через 8 недель сохранялось ДАД выше 80 мм рт. ст., дозу препаратов удваивали. Если еще через три месяца целевой уровень ДАД не был достигнут или у больных регистрировались побочные эффекты, терапию прекращали и пациентов исключали из анализа. Весь период наблюдения составлял 24 месяца. Полностью закончили наблюдение 99 больных. Оказалось, что оба препарата одинаково снижают САД и ДАД: манидипин – на 22,3/15,5 мм рт. ст. и лизиноприл – на 21,4/15,7 мм рт. ст. Лизиноприл вызывал более значительное снижение уровня микроальбуминурии – на 37,2 мг против 29,9 мг в сутки, и этот эффект при приеме лизиноприла наступал раньше (уже через три месяца лечения), чем при лечении манидипином. Более выраженная регрессия гипертрофии левого желудочка наблюдалась при лечении манидипином (-14,9 г/м2 против -10,8 г/м2 при лечении лизиноприлом) .
В проспективном исследовании изучалось влияние длительной (в течение 48 месяцев) терапии лизиноприлом и нисолдипином на состояние функции почек у больных с СД1. Проводился контроль АД с помощью суточного мониторирования, оценка степени микроальбуминурии и скорость клубочковой фильтрации. Лизиноприл назначался в дозе 10-20 мг, нисолдипин – 20-40 мг в сутки. Снижение артериального давления было одинаковым в обеих группах лечения, что подтверждалось данными суточного мониторирования. Снижение уровня клубочковой фильтрации также оказалось идентичным в обеих группах. При этом только лизиноприл вызывал снижение экскреции альбуминов с мочой. Терапия блокатором кальциевых каналов не влияла на степень микроальбуминурии .
Целью исследования CALM (The candesartan and lisinopril microalbuminuria study) было сравнить эффективность монотерапии кандесартаном, лизиноприлом и комбинированной терапии этими двумя препаратами у больных с артериальной гипертонией, микроальбуминурией и СД2. Пациенты получали лизиноприл в дозе 20 мг или кандесартан в дозе 16 мг в сутки в течение 12 недель. Затем еще в течение 12 недель продолжалась монотерапия или комбинированное лечение этими двумя препаратами. Основными параметрами, по которым оценивали эффективность терапии, были уровень артериального давления и уровень микроальбуминурии. Всего в исследование было включено 199 больных. Основными критериями включения больного в исследование было диастолическое АД 90-110 мм рт. ст. и отношение креатинин/альбумины 2,5-25 мг/моль после двух недель приема плацебо. Не включались в исследование пациенты со вторичными типами гипертонии, выраженным ожирением (ИМТ > 40 rкг/м2), почечной недостаточностью. Через 12 недель лечения оказалось, что снижение АД было одинаковым в группах больных, получавших монотерапию кандесартаном и лизиноприлом. В группе лизиноприла САД снизилось на 15,7 мм рт. ст., ДАД – на 9,7 мм рт. ст., отношение креатинин/альбумины уменьшилось на 46 %. В группе кандесартана снижение этих показателей составило соответственно 12,4 мм рт. ст., 9,5 мм рт. ст. и 30 %. При одинаковом снижении АД лизиноприл в большей степени снижал экскрецию альбуминов с мочой, хотя эта тенденция и была недостоверной (р = 0,058). После первых 12 недель лечения треть больных продолжила монотерапию лизиноприлом, треть – монотерапию кандесартаном и треть получала комбинированную терапию этими двумя препаратами. По влиянию на уровень АД комбинированная терапия оказалась более эффективной, чем монотерапия любым из препаратов. В группе комбинированной терапии регрессия микроальбуминурии также была наиболее значительной – на 50 %. При этом комбинированная терапия оказалась достоверно более эффективной по сравнению с кандесартаном (р = 0,04). При сравнении с монотерапией лизиноприлом достоверных различий по влиянию на экскрецию микроальбуминов не было .
Сходное исследование было проведено с другим блокатором ангиотензиновых рецепторов – телмисартаном. Сравнивалась эффективность монотерапии 20 мг лизиноприла в сутки, 80 мг телмисартана в сутки и комбинации этих двух препаратов у больных с СД2, микроальбуминурией и артериальной гипертензией. Оба препарата значимо снижали систолическое и диастолическое АД, уменьшали уровень экскреции альбумина с мочой. Комбинированное лечение было более эффективным, чем монотерапия любым из препаратов .
Целью исследования CALM II (Long-Term Dual Blockade With Candesartan and Lisinopril in Hypertensive Patients With Diabetes) было сравнить влияние комбинированной терапии кандесартаном и лизиноприлом с монотерапией высокими дозами лизиноприла на уровень систолического АД у больных с АГ и СД. Дизайн исследования был двойной слепой с двумя группами активной терапии. Больные рандомизировались для приема лизиноприла в дозе 40 мг или комбинации лизиноприла 20 мг и кандесартана 16 мг в сутки. Срок наблюдения составил 12 месяцев. Эффективность терапии оценивалась по данным суточного мониторирования АД. В исследование были включены 75 больных с АГ и СД с систолическим АД 120-160 мм рт. ст на фоне лечения лизиноприлом в дозе 20 мг по крайней мере в течение месяца. В целом, не было достоверных различий между комбинированной терапией и терапией лизиноприлом по влиянию на уровень АД. Комбинация лизиноприла и кандесартана достоверно лучше снижала АД в дневное время. АД в ночные часы и средние значения АД за сутки не различались .
Побочные эффекты
Самым частым побочным эффектом, возникающим при лечении лизиноприлом, является появление сухого кашля. Частота этого побочного эффекта, по разным данным, составляет от 4 до 18 %. При этом риск развития этого нежелательного явления зависит от длительности примененения иАПФ . В крупном постмаркетиноговом исследовании на когорте из 10 289 больных было показано, что кроме сухого кашля наиболее частыми побочными эффектами были головокружение (2,3 %), головная боль (2,1 %), слабость (1,7 %), и тошнота (1,0 %) .
В крупном популяционном наблюдательном исследовании была проанализирована способность лизиноприла повышать уровень креатинина крови. Были проанализированы данные 18 977 больных, которым назначался лизиноприл на протяжении 6 месяцев. У 13 166 из них имелись данные об уровне креатинина до начала лечения и через 6 месяцев терапии. Значимым увеличением креатинина считалось возрастание от нормальных значений (менее 1,2 мг/дл) до 2,5 мг/дл и выше. Такое значимое нарастание уровня креатинина было отмечено у 31 больного из обследованной группы. Ни у одного из этих больных при этом не наблюдалось терминальной стадии почечной недостаточности, хотя трое больных за период наблюдения умерли. Существенное нарастание уровня креатинина, как правило, было связано с тяжелым течением сердечной недостаточности, обезвоживанием или наличием конкурирующих заболеваний .
Исследование
ALLHAT: the Antihypertensive and Lipid-Lowering Treatment to vent Heart Attack Trial
Наиболее крупным исследованием, посвященным изучению эффективности лизиноприла у больных с АГ, было исследование ALLHAT, результаты которого подробно обсуждались ранее .
Всего в исследовании ALLHAT 15 255 больных получали хлорталидон в дозе 12,5-25 мг, 9048 больных – амлодипин в дозе 2,5-10 мг и 9054 пациента получали лизиноприл в дозе 10-40 мг в сутки. Если целевого уровня АД достигнуть не удавалось, то на следующей ступени добавляли второй препарат (атенолол – 25-100 мг, резерпин – 0,05-0,2 мг однократно в сутки или клонидин – 0,1-0,3 два раза в день). При отсутствии эффекта на третьей ступени добавляли гидралазин – 25-100 мг два раза в день.
По способности предотвращать наступление так называемой первичной комбинированной конечной точки (инфарктов миокарда и смертей от сердечно-сосудистых причин) не было показано преимуществ ни одного из этих трех лекарственных препаратов. Анализ общей смертности также не выявил преимуществ какого-либо препарата. Лизиноприл несколько уступал хлорталидону по способности предотвращать инсульты, госпитализации по поводу стенокардии и ухудшения течения сердечной недостаточности. Возможно, это связано с тем, что лизиноприл в целом несколько хуже снижал артериальное давление по сравнению с хлорталидоном (САД – на 4 мм рт. ст. и ДАД – на 2 мм рт. ст.). Особенно различия были велики у лиц негроидной расы, отличающихся низкой чувствительностью к ингибиторам АПФ. В целом, терапия лизиноприлом у больных белой расы в исследовании ALLHAT была более успешной. Так, лизиноприл значительно превосходил амлодипин в отношении профилактики декомпенсации сердечной недостаточности у белых, у больных негритянской расы эффективность лизиноприла и амлодипина существенно не отличалась.
К наиболее интересным результатам исследования можно отнести данные о снижении риска развития новых случаев сахарного диабета у больных, получавших лизиноприл, по сравнению с больными, получавшими хлорталидон . Частота новых случаев СД, выявленных через два года лечения, была почти в два раза выше у больных, получавших хлорталидон, по сравнению с пациентами, получавшими лизиноприл. Та же тенденция сохранялась и через четыре года от начала лечения. У больных, принимавших лизиноприл, оказался ниже уровень глюкозы крови. Эти различия стали достоверными уже через два года исследования и оставались статистически значимыми до его окончания.
Подобные же результаты были выявлены и при применении блокаторов рецепторов ангиотензина. В группе валсартана в исследовании VALUE оказался меньше риск развития новых случаев СД, чем в группе амлодипина, и в группе лозартана в исследовании LIFE оказалось меньше новых случаев СД, чем в группе атенолола . Аналогичные результаты были получены для рамиприла по сравнению с плацебо в исследовании HOPE и для каптоприла по сравнению с диуретиками и b-адреноблокаторами в исследовании CAPP . Таким образом, подобный эффект иАПФ и БАР проявляется не только при сравнении с тиазидными диуретиками, известными своим влиянием на углеводный обмен, но и с препаратами других групп – антагонистами кальция, b-блокаторами. Чаще всего подобный эффект связывают с блокадой ренин-ангиотензиновой системы, однако механизм влияния иАПФ и БАР на профилактику развития инсулинорезистентности до конца не ясен.
В рамках исследования ALLHAT проводилось генетическое подисследование GenHAT, целью которого было определить, влияют ли генетические маркеры на эффективность гипотензивной терапии. Первые результаты исследования GenHAT уже опубликованы. Основным геном-кандидатом в отношении эффективности лизиноприла считался ген ангиотензин-превращающего фермента (АСЕ) и его полиморфный маркер типа I/D. Ранее было показано, что у носителей аллеля D выше уровень экспресиии гена АСЕ и выше активность ренин-ангиотензиновой системы. Считается, что носительство аллеля D предрасполагает к развитию сердечно-сосудистых осложнений. В исследовании GenHat ассоциации этого аллеля с эффективностью терапии лизиноприлом выявлено не было .
Другие показания к назначению лизиноприла
Помимо артериальной гипертонии показаниями к назначению лизиноприла могут быть перенесенный инфаркт миокарда (ИМ) и сердечная недостаточность.
Исследование GISSI-3 (Gruppo Italiano per lo Studio della Sopravvivenzanell’Infarto miocardico) было посвящено изучению эффективности лизиноприла, нитратов и их комбинации у больных с острым инфарктом миокарда. Терапия в/в нитроглицерином или лизиноприлом начиналась не позднее 24 часов от момента появления симптомов ИМ. Доза лизиноприла составляла 5 мг в сутки. Оказалось, что только в группе больных, получавших лизиноприл, отмечалось достоверное снижение смертности и, кроме того, что в группе лизиноприла снижается риск развития тяжелой дисфункции левого желудочка, улучшается его ремоделирование .
Одним из исследований, в котором проводилось прямое сравнение двух ингибиторов АПФ при ИМ, было исследование SMILE-2 (Survival of Myocardial Infarction), в котором сравнивалась эффективность зофеноприла в дозе 30-60 мг и лизиноприла в дозе 5-10 мг в сутки. Оба препарата назначались больным, получившим тромболитическую терапию по поводу острого ИМ. Терапия ингибиторами АПФ начиналась не позднее 12 часов после завершения тромболизиса и продолжалась 42 дня. Всего в исследование было включено 1024 больных. Достоверных различий в риске сердечно-сосудистых осложнений в обеих группах лечения не было .
В исследовании ATLAS (Assessment of Treatment with Lisinopril And Survival) проводилось сравнение эффективности высоких и низких доз лизиноприла в лечении сердечной недостаточности. Наибольшим было снижение риска новых госпитализаций из-за ухудшения течения сердечной недостаточности – на 24 % в группе больных, получавших высокие дозы препарата .
Таким образом, лизиноприл – один из эталонных ингибиторов АПФ. Доказана его высокая эффективность у больных с артериальной гипертонией, сахарным диабетом, поражением органов-мишеней. Это дает основания для более широкого применения препарата в лечении этих заболеваний.
Литература
Артериальная гипертензия сопровождает жизнь многих людей. Для коррекции состояния при повышенном давлении существует несколько групп лекарственных средств. К одной из них – ингибиторам ангиотензинпревращающего фермента – относятся препараты Лизиноприл и Эналаприл. Чем отличается одно средство от другого? Какое из них действует лучше с наименьшей выраженностью побочных эффектов? Разобраться с такими вопросами важно, так как они возникают у пациентов, получивших рецепт от врача с однbv из указанных наименований.
Ингибиторы ангиотензинпревращающего фермента имеют особое действие на организм больного. Они приводят к процессу замедлению действия фермента, который является звеном в реакции, приводящей к сосудосуживающему эффекту.
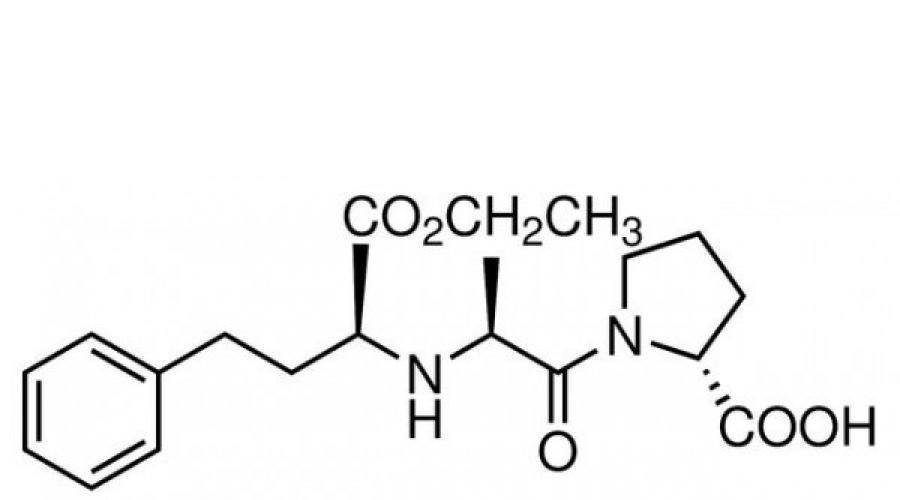
Химическая формула активного компонента – лизиноприла, действующего вещества одноименного препарата
Препараты мешают механизму разрушения веществ, вызывающих расширение сосудов, содействуют снижению давления (систолического и диастолического), уменьшают нагрузку на миокард.
Названные лекарственные средства отличаются по составу. Действующее вещество Лизиноприла – лизиноприла дигидрат. Дополнительные компоненты препарата:
- магния стеарат;
- лактозы моногидрат;
- метилена хлорид;
- кремния диоксид;
- повидон;
- кукурузный крахмал.
При производстве Эналаприла используют эналаприла малеат, который выступает действующим веществом. Для лечебного эффекта от его приема требуется, чтобы в организме пациента произошел метаболизм – переход главного вещества лекарства в активный, действующий компонент. Дополняют состав лекарства другие составляющие, которые используют в их производстве:
- магния стеарат;
- натрия гидрокарбонат;
- моногидрат лактозы;
- целлюлоза;
- сахар;
- тальк.
 Формула химического вещества – эналаприла малеата, главного составляющего средства Эналаприл
Формула химического вещества – эналаприла малеата, главного составляющего средства Эналаприл Форма выпуска препаратов
Препарат Лизиноприл выпускает в таблетированной форме. В зависимости от особенностей протекания артериальной гипертензии у конкретного пациента врач может выписать лекарство с разным количественным содержанием активного компонента. Производители выпускают таблетки Лизиноприла с дозировкой:
- 5 мг;
- 10 мг;
- 20 мг.
В зависимости от длительности предстоящего лечения пациенту рекомендуют приобрести необходимое количество лекарства. Пачка может содержать от 1 до 5 пластинок, в каждой из которых 10 таблеток.
Препарат Эналаприл – это тоже таблетки. Концентрация в каждой из них действующего вещества аналогична – 5, 10, 20 мг. Коробка содержит 2 блистера по 10 таблеток. Активный компонент эналаприла малеат используется и в составе раствора для инъекций, который назначают больным при госпитализации с диагнозом «гипертонический криз».
Показания к назначению препаратов
Главным показанием к назначению двух рассматриваемых препаратов становится артериальная гипертензия. Каждое из лекарств имеет другие показания к назначению. Эналаприл используется в терапии пациентов с подтвержденным диагнозом:
- дисфункция левого желудочка сердца;
- сердечная недостаточность в хроническом течении.
 Только врач может определить, какой из препаратов больше подойдет для индивидуального лечения пациента
Только врач может определить, какой из препаратов больше подойдет для индивидуального лечения пациента Другие основания к применению Лизиноприла:
- сердечно-сосудистая недостаточность хронического типа;
- инфаркт миокарда в острой форме (при условии отсутствия артериальной гипотензии);
- сахарный диабет, сопровождающийся диабетической нефропатией.
В каждом конкретном случае лекарство назначает специалист. Самостоятельно начинать лечение любым из них чрезвычайно опасно. Даже после врачебных рекомендаций больной должен внимательно ознакомиться с инструкцией по применению препарата.
Дозировка и схема лечения препаратами группы АПФ
Общие подходы к приему описываемых лекарственных средств:
- таблетки употребляют независимо от приема пищи;
- их принимают в определенное время суток;
- препарат запивают небольшим количеством воды.
Эналаприл: особенности применения
В зависимости от диагноза прием таблеток Эналаприл назначают по отличающимся схемам, используются разные суточные дозировки.
- Артериальная гипертензия. Монотерапию начинают с установления суточной дозы в 5 мг. Если давление у больного остается высоким, дозировку лекарства доводят до 10 мг. Начало лечения, увеличение количества препарата (первые часы после приема средства до стабилизации показателей АД) должны контролироваться врачом. Максимальная суточная доза препарата – 40 мг, которую делят на 2 приема. Затем врач оценивает действие лекарства и назначает пациенту поддерживающую терапию с индивидуальной дозировкой от 10 до 40 мг, которую необходимо принимать разово или делить на 2 суточных употребления. При гипертензии реноваскулярного типа дозировка лекарства требует индивидуального подбора, лечение начинают с 5 мг препарата, повышая при необходимости суточный прием до 20 мг.
- Сердечно-сосудистая недостаточность. Начало применения Эналаприла начинают с малой дозы – 2,5 мг. Врач оценивает состояние пациента в течение нескольких недель, корректирует дозировку препарата, доводит его суточный прием до 20 мг. Лекарство следует применять в два приема. Использованию препарата предшествует полное обследование больного.
- Дисфункция левого желудочка сердца. Состояние вызывает перенесенный инфаркт миокарда. Лечение назначается по индивидуальной схеме.
 Оригинальная упаковка препарата Эналаприл, 20 таблеток в картонной коробке
Оригинальная упаковка препарата Эналаприл, 20 таблеток в картонной коробке Лизиноприл: особенности использования
Чем может отличаться применение Лизиноприла? Используют одноразовый прием препарата. Медики рекомендуют употреблять таблетки утром. При терапии не существует одинаковых схем лечения, каждый пациент получает различные рекомендации по приему препарата.
- При артериальной гипертензии прием средства не дополняют другими лекарствами. Предлагается начинать лечение с 5 мг в сутки. Если показатели давления остаются прежними или снижаются незначительно через большой промежуток времени, врач может принять решение о повышении дозировки Лизиноприла, которая увеличивается до 20-40 мг. По статистике, пациенту достаточно употреблять не более 20 мл препарата за день. Желаемый терапевтический результат в большинстве случаев достигается спустя 2 недели после его начала, у некоторых больных – после месяца лечения. Реноваскулярная гипертензия требует уменьшенной дозировки лекарства. Суточный прием в начале составит 2,5-5 мг, затем дозировка регулируется.
- При ХСН таблетки употребляют в количестве 2,5 мг за сутки, затем устанавливают поддерживающую дозу лекарства – до 5-20 мг.
- Острый инфаркт миокарда. Предполагается использование Лизиноприла в комбинации с другими препаратами. Таблетки применяют особым способом: 1 день – 5 мг, через сутки – 5 мг. Затем следует 48-часовой перерыв, лечение возобновляется употреблением 10 мг препарата, такая суточная дозировка сохраняется не менее 6 недель. Если инфаркт сопровождается низким давлением, указанные дозировки уменьшают вдвое.
- Больным с диабетической нефропатией лизиноприл (10 мг) назначается для разового приема в день. В некоторых случаях доза увеличивается до 20 мг.
 Лизиноприл в таблетках по 5 мг действующего активного компонента, в упаковке 3 блистера
Лизиноприл в таблетках по 5 мг действующего активного компонента, в упаковке 3 блистера Как действуют лекарства на организм больного
Несмотря на то, что Лизиноприл и Эналаприл относятся к одной группе лекарственных препаратов, имеется отличие в лечебном их воздействии на организм человека.
Регулярное употребление Эналаприла приводит к следующим результатам:
- уменьшаются или устраняются спазмы стенок артерий;
- происходит нормализация артериального давления – одновременно систолического и диастолического;
- улучшается кровообращение;
- снижается способность крови к образованию тромбов;
- улучшается общее состояние, связанное с сердечной недостаточностью;
- корректируется гипертрофия левого сердечного желудочка;
- отмечается диуретический эффект.
Если пациенту выписан Лизиноприл, при лечении препаратом достигается следующее:
- давление достигает значений, близким к норме;
- снижается гипертрофия миокарда, сосудистых стенок;
- повышается устойчивость мышц сердца при усилении физических нагрузок, что важно при диагнозе «сердечная недостаточность»;
- из организма выводится избыток солей натрия.
 После прохождения курса лечения любым из препаратов давление приходит в норму
После прохождения курса лечения любым из препаратов давление приходит в норму В каких случаях прием лекарств противопоказан
Выбору для лечения для лечения одного из описываемых препаратов могут препятствовать диагностированные у пациента заболевания или патологические состояния. Врач запретит использование Лизиноприла в случаях:
- отека Квинке (наследственного);
- повышенной чувствительности к компонентам препарата;
- стеноза аорты;
- нарушения мозгового кровообращения;
- патологий коронарных сосудов;
- ишемической болезни сердца;
- заболеваний, связанных с дисфункцией кроветворения;
- патологических состояний соединительных тканей;
- нарушений функций почек выраженного характера;
- гипогликемического состояния;
- низких показателей давления.
Лечение Лизиноприлом запрещено детям до достижения совершеннолетия, пожилым людям. Исключено употребление таких таблеток во время беременности.
Если женщина будет продолжать прием лекарства, велик риск развития патологий у ребенка: гипоплазии черепа, гиперкалиемии, неправильного развития и функционирования почек. Внутриутробное развитие плода может закончиться его гибелью.
 Беременным следует внимательно прислушаться к рекомендациям врача касательно лечения повышенного давления
Беременным следует внимательно прислушаться к рекомендациям врача касательно лечения повышенного давления Лечение Эналаприлом не назначают, если у пациента диагностированы:
- двусторонний стеноз артерий почек;
- порфириновая болезнь;
- патологии митрального клапана;
- нарушение функции печени;
- гиперкалиемия;
- тяжелая сердечная недостаточность;
- гипертрофическая кардиомиопатия;
- непереносимость компонентов препарата.
Эналаприл не применяют в терапии детей младше 12 лет. Лекарство опасно для беременных женщин. Запрещено лечение препаратом для молодых матерей, предпочитающих грудное вскармливание малыша.
Опасность побочных эффектов
При лечении препаратами Эналаприл и Лизиноприл некоторые пациенты отмечают возникновение побочных эффектов, которые появляются при приеме каждого из наименований:
- резкое, значительное снижение артериального давления;
- появление головной боли, сопровождающееся сильным головокружениями, шумом в ушах;
- боли в сердечной области;
- длительный кашель, который характеризуется как сухой и надсадный, лающий;
- изменение вкусовых ощущений;
- патологическое изменение состава крови;
- изменения в работе желудочно-кишечного тракта;
- аллергические реакции;
- нарушения сна.
В чем разница возникающих побочных эффектов? Эналаприл негативно влияет на функции печени, Лизиноприл может нарушить работу почек. Такое различие обязывает врача внимательно изучить состояние здоровья, предусмотреть все имеющиеся риски для больного перед выпиской рецепта для покупки лекарства.
 Эналаприл не рекомендован больным с заболеваниями печени, а Лизиноприл запрещен к приему людям с патологиями почек
Эналаприл не рекомендован больным с заболеваниями печени, а Лизиноприл запрещен к приему людям с патологиями почек Чтобы лекарство оказывало только хороший эффект, требуется обратить внимание на соблюдение правил:
- проведение регулярного мониторинга показателей артериального давления;
- периодическое проведение клинических исследований крови, сравнение их результатов (до лечения и в процессе него);
- регулярное посещение врача для диагностики работы сердца, печени, почек, оценки общего состояния, выявления побочных проявлений;
- употребление только рекомендованных доз препаратов, лечение по согласованной схеме;
- исключение употребления любого алкоголя во время лечения.
Какой препарат наиболее эффективный?
Вопрос о том, как действует Лизиноприл или Эналаприл, что лучше и эффективней, волнует не только потребителей препаратов. Сопоставление лечебных свойств таблеток проводили врачи. Группе пациентов, проходивших лечение от артериальной гипертензии, у которых показатели давления находились в значении 140/90 мм рт. ст. назначали одно из лекарств. В каждом случае использовались дозировка препаратов, схема его приема, необходимая для лечения конкретного пациента.
Дата публикации статьи: 10.11.2016
Дата обновления статьи: 06.12.2018
Повышением артериального давления (сокращенно А/Д) страдает практически каждый человек после 45–55 лет. К сожалению, от гипертонии нельзя излечиться полностью, поэтому гипертоникам приходится до конца жизни постоянно принимать таблетки от давления, чтобы предотвращать гипертонические кризы (приступы повышения давления – или гипертонии), которые чреваты массой последствий: от сильной головной боли до инфаркта или инсульта.
Монотерапия (прием одного препарата) дает положительный результат лишь на начальной стадии заболевания. Больший эффект достигается при комбинированном приеме двух-трех средств из различных фармакологических групп, которые нужно принимать регулярно. Стоит учитывать, что к любым антигипертензивным таблеткам организм со временем привыкает и их действие ослабевает. Поэтому для стойкой стабилизации нормального уровня А/Д необходима периодическая их замена, которую проводит только врач.
Гипертоник должен знать, что лекарства, снижающие давление, бывают быстрого и пролонгированного (длительного) действия. Препараты из разных фармгрупп имеют различные механизмы действия, т. е. для достижения антигипертензивного эффекта воздействуют на разные процессы в организме. Поэтому разным пациентам с артериальной гипертензией доктор может назначить разные средства, например, одному для нормализации давления лучше подойдет атенолол, а другому его прием нежелателен из-за того, что вместе с гипотензивным эффектом он снижает частоту сердечных сокращений.
Кроме непосредственно снижения давления (симптоматического), важно влиять и на причину его повышения: например, лечить атеросклероз (если такая болезнь есть), проводить профилактику вторичных заболеваний – инфаркта, нарушения мозгового кровообращения и др.
В таблице представлен общий список препаратов из разных фармгрупп, назначаемых при гипертонии:
Препараты, которые назначают при гипертонииЭти лекарства показаны для лечения артериальной гипертензии (стойкого повышения давления) любой степени. Стадия болезни, возраст, наличие сопутствующих заболеваний, индивидуальные особенности организма учитываются при выборе средства, подборе дозировки, кратности приема и сочетании препаратов.
Таблетки из группы сартанов на сегодняшний день считаются самыми перспективными и эффективными в лечении гипертонии. Их терапевтический эффект обусловлен блокированием рецепторов к ангиотензину II – мощному сосудосуживающему веществу, вызывающему в организме стойкое и быстрое повышение А/Д. Таблетки при длительном приеме дают хороший терапевтический эффект без развития каких-либо нежелательных последствий и синдрома отмены.
Важно: назначать препараты от повышенного давления должен только кардиолог или участковый терапевт, как и контролировать состояние пациента во время терапии. Самостоятельно принятое решение о начале приема какого-то гипертензивного средства, которое помогает подруге, соседке или родственнику, может привести к плачевным последствиям.
Далее в статье пойдет речь о том, какие препараты чаще всего назначают от высокого давления, об их эффективности, возможных побочных эффектах, а также о схемах комбинированного приема. Вы ознакомитесь с описанием самых действенных и популярных препаратов – Лозартана, Лизиноприла, Рениприла ГТ, Каптоприла, Арифон-ретарда и Верошпирона.
Перечень самых эффективных препаратов от повышенного давления
Таблетки от гипертонии с быстрым эффектом
Список антигипертензивных средств быстрого действия:
- Фуросемид,
- Анаприлин,
- Каптоприл,
- Адельфан,
- Эналаприл.
 Препараты от гипертонии быстрого действия
Препараты от гипертонии быстрого действия
При высоком давлении достаточно положить под язык половину или целую таблетку Каптоприла или Адельфана и рассосать. Давление понизится через 10–30 минут. Но стоит знать, что эффект от приема таких средств непродолжителен. Например, Каптоприл больной вынужден принимать до 3 раз в сутки, что не всегда удобно.
Действие Фуросемида, относящегося к петлевым диуретикам, заключается в быстром возникновении сильного диуреза. В течение часа после приема 20–40 мг препарата и в последующие 3–6 часов вы начнете часто мочиться. Артериальное давление снизится за счет выведения лишней жидкости, расслабления гладкой мускулатуры сосудов и уменьшения объема циркулирующей крови.
Таблетки от гипертонии продленного действия
Список антигипертензивных препаратов пролонгированного действия:
- Метопролол,
- Диротон,
- Лозартан,
- Кордафлекс,
- Престариум,
- Бисопролол,
- Пропранолол.
 Препараты от гипертонии пролонгированного действия
Препараты от гипертонии пролонгированного действия
Они имеют продленное терапевтическое действие, разработаны с целью удобства лечения. Эти лекарства достаточно принимать только 1 или 2 раза в день, что очень удобно, т. к. гипертонику поддерживающая терапия показана постоянно до конца жизни.
Данные средства используются для длительной комбинированной терапии при гипертонии 2–3 степени. Особенности приема заключаются в длительном накопительном эффекте. Для получения стойкого результата нужно принимать эти препараты от 3-х и более недель, поэтому не нужно прекращать прием, если давление не снизилось моментально.
Рейтинг таблеток от повышенного давления с их описанием
Перечень гипотензивных средств составлен, начиная от самых действенных с минимумом нежелательных последствий к препаратам с более частыми побочными эффектами. Хотя в этом плане все индивидуально, не зря приходится тщательно подбирать и при необходимости корректировать антигипертензивную терапию.
Лозартан

Препарат из группы сартанов. Механизм действия заключается в предотвращении мощного сосудосуживающего действия ангиотензина II на организм. Это вещество, обладающее высокой активностью, получается путем трансформаций из ренина, вырабатываемого почками. Лекарство блокирует рецепторы подтипа АТ1, тем самым предотвращая сужение сосудов.
Систолическое и диастолическое А/Д снижается уже после первого перорального приема Лозартана, самое большое спустя 6 часов. Эффект сохраняется сутки, после чего требуется принять очередную дозу. Стойкой стабилизации давления стоит ждать спустя 3–6 недель с начала приема. Препарат подходит для лечения гипертонии у диабетиков с диабетической нефропатией – поражении сосудов, клубочков, канальцев почек вследствие нарушения метаболизма, спровоцированного диабетом.
Какие у него есть аналоги:
- Блоктран,
- Лозап,
- Презартан,
- Ксартан,
- Лозартан Рихтер,
- Кардомин-Сановель,
- Вазотенз,
- Лакеа,
- Реникард.
Валсартан, Эпросартан, Телмисартан – препараты из этой же группы, но более продуктивен Лозартан и его аналоги. Клинический опыт показал его высокую эффективность при устранении повышенного А/Д даже у пациентов с осложненной формой артериальной гипертензии.
Лизиноприл
Относится к группе ингибиторов АПФ. Антигипертензивный эффект отмечается уже через 1 час после приема нужной дозы, нарастает в следующие 6 часов до максимума и сохраняется сутки. Это препарат с продолжительным накопительным эффектом. Суточная дозировка – от 5 до 40 мг, принимать 1 раз в сутки утром. При лечении гипертонии снижение давления больные отмечают с первых дней приема.
Список аналогов:
- Диротон,
- Рениприл,
- Липрил,
- Лизиновел,
- Даприл,
- Лизакард,
- Лизинотон,
- Синоприл,
- Лизигамма.
Рениприл ГТ

Это эффективный комбинированный препарат, состоящий из эналаприла малеата и гидрохлортиазида. В сочетании эти компоненты оказывают более выраженное гипотензивное действие, чем каждый по отдельности. Давление снижается мягко и без потери калия организмом.
Какие аналоги у средства:
- Берлиприл Плюс,
- Эналаприл Н,
- Ко-ренитек,
- Эналаприл-Акри,
- Эналаприл НЛ,
- Энап-Н,
- Энафарм-Н.
Каптоприл

Пожалуй, самый распространенный препарат из группы ингибиторов АПФ. Предназначен для экстренной помощи с целью купирования гипертонического криза. Для продолжительного лечения нежелателен, особенно у пожилых людей с атеросклерозом мозговых сосудов, т. к. может спровоцировать резкое снижение давления с потерей сознания. Может назначаться вместе с другими гипертензивными и ноотропными препаратами, но под строгим контролем А/Д.
Список аналогов:
- Копотен,
- Каптопрес,
- Алкадил,
- Катопил,
- Блокордил,
- Каптоприл АКОС,
- Ангиоприл,
- Рилкаптон,
- Капофарм.
Арифон-ретард (индопамид)

Диуретическое и гипотензивное средство из группы производных сульфонамида. В комплексной терапии лечения артериальной гипертонии используется в минимальных дозах, не оказывающих выраженного мочегонного эффекта, но стабилизирующих давление в течение суток. Поэтому при его приеме не стоит ждать увеличения диуреза, он назначается с целью понижения давления.
| Плюсы | Противопоказания и особые указания |
|---|---|
| Удобство применения (прием 1 раз в сутки утром перед едой) | Запрещен при гипокалиемии, тяжелой форме почечной недостаточности либо серьезных нарушениях функции печени, аллергии на активное действующее вещество лекарства |
| Одно из самых безопасных средств от повышенного давления | Не рекомендован людям с непереносимостью лактозы |
| Безвреден для людей с эндокринными нарушениями (при диабете, ожирении), т. к. не влияет на уровень липидов и глюкозы в крови | |
| Имеет минимум побочных эффектов и хорошо переносится практически всеми больными | |
| Сокращает гипертрофию левого желудочка | |
| Доступная цена |
- Индопамид,
- Акрипамид,
- Перинид,
- Индапамид-Верте,
- Индап,
- Акрипамид-ретард.
Верошпирон
Калийсберегающее мочегонное средство. Принимают от 1 до 4 раз в сутки курсами. Обладает выраженным мочегонным эффектом, при этом не выводит калий из организма, который важен для нормальной работы сердца. Применяют только в комбинированной терапии лечения артериальной гипертонии. При соблюдении назначенной врачом дозы не вызывает побочных эффектов, за редким исключением. Длительное лечение в больших дозировках (больше 100 мг/сут) может привести к гормональным нарушениям у женщин и импотенции у мужчин.
Комбинированные препараты от повышенного давления
Для достижения максимального гипотензивного эффекта и удобства приема разработаны комбинированные препараты, состоящие сразу из нескольких оптимально подобранных компонентов. Это:
- Нолипрель (индопамид + периндоприл аргинин).
- Арител плюс (бисопролол + гидрохлортиазид).
- Эксфорж (валсартан + амлодипин).
- Рениприл ГТ (эналаприла малеат + гидрохлортиазид).
- Лориста Н или Лозап плюс (лозартан + гидрохлоротиазид).
- Тонорма (триамтерен + гидрохлортиазид).
- Энап-Н (гидрохлортиазид + эналаприл) и другие.

Комбинированный прием нескольких препаратов от повышенного давления
Комбинированная терапия – самая действенная при лечении артериальной гипертензии. Достичь стойких положительных результатов помогает одновременный прием 2–3 препаратов обязательно из разных фармакологических групп.
Как комбинированно принимать таблетки от высокого давления:
Резюме
Таблеток от повышенного давления большое количество. При гипертонии 2 и 3 степени пациенты вынуждены принимать лекарства постоянно, чтобы держать свое давление в норме. Для этой цели предпочтительна комбинированная терапия, за счет которой достигается стойкий антигипертензивный эффект без гипертонических кризов. Назначать любой препарат от давления должен только врач. Прежде чем сделать выбор, он учтет все особенности и нюансы (возраст, наличие сопутствующих заболеваний, стадию гипертонии и т.п.) и только потом подберет комбинацию препаратов.
Для каждого пациента составляется индивидуальная схема лечения, которой он должен придерживаться и регулярно контролировать свое А/Д. При недостаточной эффективности назначенного лечения нужно снова обратиться к доктору для коррекции дозировок или замены препарата на другой. Самостоятельный прием лекарств, опираясь на отзывы соседей или знакомых, чаще всего не только не помогает, но и приводит к прогрессированию гипертензии и развитию осложнений.
Последнее время все чаще говорят о "классовых" эффектах ингибиторов АПФ, подразумевая при этом, что все они оказывают примерно одинаковое фармакологическое и органопротективное действие. Так ли это на самом деле? Все ли ингибиторы АПФ одинаковы? Ответу на этот вопрос и посвящен настоящий обзор.
Казалось бы, минимальные различия в химической структуре, но какие разные эффекты у этих молекул.
Еще один пример похожих формул - D- и L-соталол. Большие надежды возлагались на D-соталол, препарат со свойствами 3 класса антиаритмиков. В то время как L-соталол представлял собой препарат с преимущественно бета-блокирующими свойствами, т.е. "один из многих". Но в исследовании SWORD (Lancet 1996;348:7-12) D-соталол продемонстрировал достоверно большую летальность, по сравнению с плацебо. А ведь различия здесь еще более тонкие - D- и L-изомеры одной и той же молекулы, т.е. только один "хвостик" молекулы смотрит налево, а в другом случае - направо. При этом сколь существенна разница в действии препарата!
В данном случае рассматривались похожие молекулы, химические же формулы ингибиторов АПФ чрезвычайно разнообразны. Часть из них имеет в основе L-пролин, другие - карбоновые кислоты, третьи - эфиры карбоновых кислот. У двух ингибиторов АПФ в составе формулы присутствует сера (каптоприл, спираприл), у одного - фосфор (фосиноприл). Число атомов азота в формулах колеблется от 1 до 3, число атомов кислорода - от 3 до 7, углерода - от 9 до 30, водорода - от 15 до 46. Для наглядности приводятся формулы ингибиторов АПФ, зарегистрированных в России.
Таблица 1. Химическая структура ингибиторов АПФ (РЛС - 2002).
|
Иными словами, у ингибиторов АПФ совершенно не похожие молекулы. Но если по эффектам отличаются даже почти идентичные молекулы, то почему эффекты таких разных молекул должны быть схожими? Исходя из этого, действие ингибиторов АПФ не может быть абсолютно одинаковым.
Еще одним доказательством неминуемых различий ингибиторов АПФ между собой является изобилие их классификаций: по наличию или отсутствию первичной активности, по путям выведения, по наличию в формуле серы или фосфора и т.д.
Традиционное сравнение ингибиторов АПФ
В России зарегистрированы различными фирмами под разными названиями 12 молекул ингибиторов АПФ.
Таблица 2. Фармакокинетика ингибиторов АПФ (1).
|
По фармакокинетике (табл. 2) ингибиторы АПФ разделяются на две группы. Первые - первично активные препараты (каптоприл и лизиноприл), вторые (все остальные) - неактивные вещества, образующие активный метаболит (...прилат) после трансформации в печени и/или в слизистой ЖКТ. Сравните молекулы неактивного эналаприла и активного эналаприлата.
Соответственно, при заболеваниях ЖКТ и печени препараты, нуждающиеся в трансформации для приобретения активности, действуют слабее.
Почечная экскреция - главный путь элиминации всех известных активных ингибиторов АПФ и активных диацидных метаболитов большинства исходно неактивных препаратов. Поэтому у больных с почечной недостаточностью обычно рекомендуется начинать терапию с назначения более низких доз ингибиторов, чем у больных с нормальной функцией почек. Среди ингибиторов АПФ выделяются несколько препаратов, активные диацидные метаболиты которых выводятся не только через почки, но и с желчью и калом. К ингибиторам АПФ с двумя основными путями элиминации или с преимущественно печеночной элиминацией относятся рамиприл, моэксиприл, спираприл, трандолаприл и фосиноприл. Совершенно очевидно, что эти ингибиторы АПФ более безопасны при длительном применении, чем препараты с преимущественно почечной элиминацией.
Большинство ингибиторов АПФ назначаются независимо от приема пищи. Исключение составляют каптоприл, цилазаприл и моэксприл, которые необходимо принимать натощак. Отдельно остановимся на кратности приема ингибиторов АПФ. В настоящее время оптимальным (с позиций комплаентности) является однократный прием препарата, но это применимо не ко всем ингибиторам АПФ. Кратность приема определяется по времени создания максимальной концентрации препарата, времени полувыведения и проценту связи препарата с белками плазмы (это удлиняет длительность действия). Среди ингибиторов АПФ есть препараты, образующие с активным центром этого фермента как относительно слабую (каптоприл), так и прочную (рамиприл, периндоприл, лизиноприл)связь. Так, константа ингибирования АПФ у рамиприла в 47 раз больше, чем у каптоприла, и в 7 раз больше, чем у эналаприла. Это позволяет разделить ингибиторы АПФ на более и менее мощные (в расчете миллиграмм на миллиграмм). И это же отчасти влияет на продолжительность действия. Здесь уместно напомнить о печальном опыте применения короткодействующего нифедипина в кардиологии (ABCD trials - Am J Cardiol 1998;82:9R-14R). Опасность однократного приема препарата, действующего менее суток, в том, что принимая лекарство утром после пробуждения, больной остается без защиты в предподъемное время (самое опасное для развития сердечно-сосудистых осложнений) следующего дня. В наибольшей степени это касается эналаприла и периндоприла, которые, исходя из их фармакокинетики (1, табл. 2), необходимо назначать дважды в сутки.
С другой стороны, почему важна фармакокинетика? Ответ прост - для приверженности терапии. Чем лучше фармакокинетика (однократный прием и независимость от приема пищи), тем более удобен для больного прием препарата, тем выше комплаентность. Необходимость выбора более комплаентного из препаратов с доказанной эффективностью очевидна.
Таблица 3. Показания, побочные эффекты, симптомы передозировки и стоимость ингибиторов АПФ.
|
Наиболее широкий список показаний к применению (табл. 3) имеют эналаприл и рамиприл. Эти ингибиторы АПФ применяют как при артериальной гипертензии и хронической недостаточности кровообращения, так и при ишемической болезни сердца, включая острый инфаркт миокарда, а также хронической почечной недостаточности и сахарном диабете. Рамиприл применяют и для профилактики инсульта. Каптоприл, лизиноприл, фосиноприл, квинаприл и спираприл используют преимущественно при артериальной гипертензии и хронической недостаточности кровообращения. Трандолаприл, кроме этого, показан при ишемической болезни сердца. Цилазаприл назначают в основном при артериальной гипертензии. Периндоприл в силу слабого гипотензивного действия (отсутствие эффекта первой дозы) лучше назначать только при хронической недостаточности кровообращения. Моэксприл показан женщинам в менопаузе, страдающим артериальной гипертензией.
Среди побочных эффектов основным для всех ингибиторов АПФ является кашель. Большинство ингибиторов АПФ могут вызывать ангионевротический отек (синдром Стивенса-Джонсона). Лизиноприл в большей степени, чем другие ингибиторы АПФ, способен вызывать импотенцию. Для некоторых ингибиторов АПФ свойственна фотосенсибилизация.
Симптомы передозировки связаны с гипотонией и, как следствие, развитием острой недостаточности коронарного и/или мозгового кровообращения. Только в отношение периндоприла существуют сведения о 100% летальности при его передозировке в опыте у крыс.
Фармакоэкономика и генерики
Учитывая уровень доходов населения России, зачастую фармакоэкономические параметры являются определяющими при выборе лечения больного. Ингибиторы АПФ в настоящее время относятся к финансово доступным препаратам. Для адекватной оценки стоимостных показателей принято рассчитывать цену 30-тидневного курса приема препарата. Для ингибиторов АПФ стоимость такого курса (табл. 3) колеблется от 40 рублей (эналаприл) до 852 рублей (периндоприл).
Цена - важнейший показатель приверженности терапии для большинства населения мира и России. Генерики (дженерики), как правило, значительно дешевле оригинальных препаратов (нет затрат на разработку и испытания молекулы). Кроме того, фирмы выбирают для производства генериков, как правило, наиболее эффективные и популярные препараты. Важно, чтобы производство генериков соответствовало стандартам GMP (Good Manufacturing Practice). Наиболее экономически эффективными являются препараты, принимаемые 1-2 раза в сутки и являющиеся генериками: эналаприл, лизиноприл, рамиприл. Приводим таблицу (табл. 4) с коммерческими названиями ингибиторов АПФ, которые продаются в аптеках России.
Таблица 4. Коммерческие названия иАПФ.
|
Сравнение ингибиторов АПФ с позиций доказательной медицины
Рассмотрим исторические аспекты подходов к лечению в кардиологии. На первом этапе лечили симптом, т.е. при АГ снижали АД, при ХНК уменьшали отеки и одышку, при ИБС лечили стенокардию, при диабете понижали сахар в крови и т.д. Это была сиюминутная тактика, дающая немедленный результат, но с неопределенным прогнозом. На следующем историческом этапе цели лечения сместились в сторону влияния на прогноз, т.е. при назначении лечения старались увеличить продолжительность жизни, улучшить качество жизни и защитить органы мишени заболевания.
На следующем этапе при назначении той или иной терапии стали использовать доказательства. Вначале это были доказательства безопасности лечения, иными словами, заповедь "не навреди" на уровне многоцентровых двойных слепых и рандомизированных исследований. В дальнейшем появились доказательства эффективности лечения. И так как история развивается по спирали, первыми доказательствами были доказательства сиюминутной эффективности, т.е. по "суррогатным" конечным точкам: при АГ - доказательство снижения АД, при ХНК - доказательство увеличения фракции выброса и т.д.
Завершающим этапом было получение доказательства прогностической эффективности, т.е. по "твердым" конечным точкам - снижение смертности и защита органов-мишеней (мозг, сердце, почки).
В чем опасность лечения при отсутствии доказательств его эффективности? Приведем несколько примеров. Исследование CAST продемонстрировало, что флекаинид эффективно устраняет желудочковые аритмии, однако достоверно увеличивает летальность. Эстрогены при менопаузе рассматривались как препараты, снижающие риск развития сердечно-сосудистых заболеваний. Исследования PHOREA, HERS показали увеличение летальности от сердечно-сосудистых заболеваний при приеме гормонально-заместительной терапии при менопаузе, что заставило исключить этот пункт из руководства Американского Колледжа Кардиологии по профилактике смерти при атеросклерозе. По результатам исследования ALLHAT, доксазозин вызывает развитие сердечной недостаточности.
Церивастатин увеличивает летальность, в связи с чем он был снят с производства. А ведь предполагали "классовый" эффект статинов! Необходимо помнить и учитывать трагический опыт применения церивастатина (Bayer, Германия). Успех изученных препаратов фармакологической группы статинов существенно снизил бдительность кардиологов к другим средствам этой группы. При этом нельзя исключить возможность повторения подобной истории с каким-либо малоизученным ингибитором АПФ (цилаза-, квина-, фосино-, периндо-, спира-, беназе-, моэкси-, зофено-, дела- или трандола-ПРИЛОМ). Для исключения возможности повторения трагической истории церивастатина необходимо использовать в повседневной клинической практике только хорошо изученные ингибиторы АПФ, т.е. с доказанными эффектами по "твердым" конечным точкам. Иными словами, необходимо внедрение принципов доказательной медицины в повседневную практику.
Какие существуют виды доказательств? Принципиально их два: TRIAL (многоцентровое рандомизированное контролируемое исследование) и МЕТА-АНАЛИЗ (объединение баз данных нескольких Trials в одну и анализ этой объединенной базы). Что из них более весомо и значимо? Казалось бы, мета-анализ объединяет в себе сразу несколько Trials. Но если мета-анализ объединяет не качественные и "суррогатные" Trials? Или - если Trials качественные и с "твердыми" конечными точками, то зачем мета-анализ? Иными словами, оба метода имеют равные права на существование.
Пример ошибочности выбора суррогатных точек в Trials - исследование TREND, показавшее обратимость эндотелиальной дисфункции (суррогатная точка) при приеме квинаприла. Но по данным исследования QUIET, квинаприл не влияет на частоту ишемических событий ("твердая" конечная точка). Т.е. улучшая функцию эндотелия, квинаприл является неэффективным препаратом с точки зрения прогноза.
С другой стороны, иногда воздействие через суррогатную точку должно сказаться на твердой конечной точке. Например, в исследовании НОТ доказано, что снижение АД (суррогатная точка) улучшает прогноз ("твердую" точку). Но любое ли лекарство, снижающее АД, будет улучшать прогноз? Ведь каждое средство влияет не только на АД. Кроме того, в большинстве случаев остаются неясными место суррогатной точки на пути от применения лекарства до получения "твердой" конечной точки и сам факт ее расположения на этом пути.
В табл. 5 и 6 приведены краткие описания Trials по ингибиторам АПФ и их количественная характеристика.
Таблица 5. Количественная характеристика всех завершенных Trials по ингибиторам АПФ и Trials с "твердыми" конечными точками (смерть, инфаркт миокарда, инсульт и т.д.).
|
Таблица 6. Перечень и краткое описание всех Trials по ингибиторам АПФ
|
Есть огромное количество препаратов для лечения гипертонии, например «Лизиноприл» и «Эналаприл». Оба препарата относятся к фармакологической группе ингибиторов ангиотензинпревращающего фермента. Ингибиторы замедляют действия фермента, берущего участие в биологической реакции, из-за которой наблюдается сосудосуживающий эффект, уменьшают разрушение брадикинина (вещества, отвечающего за способность сосудов расширяться).
Общие сведения: создание, форма выпуска, компоненты формулы
Первый в этой группе был создан «Каптоприл» и у него была большая разница по времени действия в сравнении с другими препаратами того времени. «Эналаприл» был создан в 80-х года ХХ века компанией Merck, как заменитель «Каптоприла», и относится ко II поколению препаратов. «Лизиноприл» был синтезирован в 1975 году, а выпускать стали позже в Венгрии. Большое отличие от «Эналаприла» он не имел. В таблице приведены общие и характеристики препаратов и их отличия, что позволяют сравнить препараты.
Укажите своё давление
Двигайте ползунки
| Сравнение лекарств | ||
| Критерий | «Лизиноприл» | |
| Действующее вещество | Эналаприла малеат | Лизиноприла дигидрат |
| Вспомогательные ингредиенты | Иногда отличается у разных производителей | Постоянные, меняется лишь количество в зависимости от концентрации основного вещества |
| Концентрация | 5, 10 и 20 мг | |
| Длительность эффекта | до 24-х часов | |
| Форма выпуска | Таблетки | |
| Способ выведения | Выводит продукты распада почками и печенью | При выведении из организма свою структуру практически не меняет |
| Проникновение через плацентарный барьер, в грудное молоко | Высокое | Низкое |
| Использование основного вещества в других препаратах | «Энап», «Энам» | «Липрил», «Диротон», «Скоприл» |
| Дополнительные данные | Эналаприла малеат входит в раствор для инъекций, используемый при гипертоническом кризе | ― |
Назначения ингибиторов АПФ, дозировку и частоту приема может делать только врач.
Показания и противопоказания
 Препарат используют при лечении гипертонии.
Препарат используют при лечении гипертонии. Препараты применяются при таких состояниях, как:
- гипертония;
- в составе многокомпонентной терапии лечения острого инфаркта миокарда;
- сердечная недостаточность II-IV стадии;
- микроальбуминурия при диабете;
- ишемическая болезнь сердца.
Лекарства не стоит употреблять, если:
- возраст до 18-ти лет;
- осуществляется кормление грудью или беременность;
- диагностирован стеноз почечных артерий;
- наблюдается индивидуальная непереносимость компонентов препарата;
- проходит реабилитация после замены почек;
- диагностирован стеноз клапанов;
- определена печеночная недостаточность;
- выявления гипертрофическая кардиомиопатия;
- наблюдается отек Квинке;
- имеется гиперкалиемия.
Способы применения
 Дозу медикамента назначает лечащий врач.
Дозу медикамента назначает лечащий врач. Таблетки применяют независимо от еды в один и тот же промежуток времени. «Лизиноприл» принимают единожды в течение 24-х часов, если провести сравнение то «Эналаприл» иногда принимают дважды. Начальная доза чаще состоит из 2,5 или 5 мг, ее назначают исходя из состояния пациента и сопутствующих заболеваний. Врач может корректировать дозу. 20 мг - максимальная доза в сутки, реже - 40 мг (для «Эналаприла»). Передозировка характерна резким падением артериального давления или появление судорог. Если такие симптомы появились, то необходимо промыть желудок, а в тяжелых случаях поднять давление с помощью введения растворов солей, плазмозаменителей.
При приеме могут быть замечены такие побочные действия:
- сухой кашель;
- головокружение;
- диарея;
- боль в голове;
- нарушения со стороны почек;
- аллергические реакции;
- возможно резкое снижение давления в первые приемы препаратов;
- гиперкалиемия, если принимать вместе с лекарствами, содержащих калий.
Что лучше и в чем разница «Лизиноприла» и «Эналаприла»?
 Применение «Эналаприла» может спровоцировать сухой кашель.
Применение «Эналаприла» может спровоцировать сухой кашель. Невозможно сказать, что эффективнее ― «Лизиноприл» или «Эналаприл». Но отличия между ними есть. В 1992 году было приведено сравнение этих препаратов. Испытуемые делились на 3 группы - 2 получали по 10 мг одного из лекарств, а 3-я - пустышку. Анализ полученных данных показал, что у пациентов, принимавших ингибиторы, давление снижалось с хорошим показателем, но разница была незначительная. Тогда как у группы с плацебо, таких показателей не было. При этом «Лизиноприл» был более эффективен во второй половине дня, в отличии от «Эналаприла», за счет пролонгированного действия. При этом вывод «Эналаприла» из организма происходил не только почками, но и печенью, что не всегда уместно. Было выявлено, что у «Эналаприла» вероятность развития сухого кашля больше, чем при лечении «Лизиноприлом. Кашель развивался в основном при длительном употреблении, и для его прекращения требуется снижение дозировки или смены препарата.