Системная склеродермия у детей. Склеродермия: причины, виды, фото, симптомы и лечение
Существует целый класс заболеваний, когда при определённых обстоятельствах организм начинает атаковать ткани и клетки собственного организма. Эти болезни называются аутоиммунными, как правило, они характеризуются тяжёлым течением и нарушением работы целых систем. Одной из таких патологий является склеродермия, которая поражает кожу, сосуды и внутренние органы. Какова сиптоматика этого заболевания и можно ли его вылечить?
Что собой представляет склеродермия?
Склеродермия или склеродерма - патология соединительной ткани, в основе которой лежит склерозирование - изменение свойств соединительнотканных структур организма с возникновением нефункционирующих плотных фиброзных волокон. Патология значительно снижает качество жизни больных, так как вызывает физические ограничения, иногда болевой синдром, нарушение пищеварительных функций. Изменения кожи вынуждают избегать спортивных и других физических нагрузок. Склеродермия меняет внешность человека, что доставляет дополнительные переживания, снижение самооценки, личностный конфликт. На сегодняшний день болезнь признана неизлечимой.
Среди всех аутоиммунных заболеваний склеродермия является одной из распространённых патологий. По усреднённым статистическим данным, болеют 1–2 человека на 200 тысяч населения. Поражаются преимущественно женщины - около 75% всех больных именно представительницы слабого пола. Болеть могут и взрослые, и дети, но наиболее часто патология диагностируется у людей среднего возраста - 25–50 лет.
Классификация заболевания
Патология может протекать в двух формах: локализованной (другие названия - ограниченная, очаговая) и системной. Ограниченная форма имеет доброкачественное течение и практически никогда не переходит в системную.
Локализованная склеродерма поражает кожу, мышечную ткань, суставы, периферические сосуды, иногда кости. При системной форме патологический процесс распространяется на глубокие сосуды и внутренние органы.
Локализованная склеродермия разделяется на несколько форм в зависимости от симптоматики и характера склероза:
- бляшечная (диагностируется чаще всего):
- генерализованная или диссеменированная (множественные склеротические очаги);
- буллёзно-геморрагическая (формирование в зоне склеротических очагов пузырей (булл) с геморрагическим (кровянистым) наполнением);
- поверхностная ограниченная (образование небольших тёмно-лиловых пятен без уплотнения, обычно на спине и конечностях);
- узловатая или туберозная (характеризуется выступающими узлами на коже);
- линейная:
- саблевидная;
- полосовидная;
- кольцевидная (склеротические очаги распложены циркулярно, опоясывают руки, ноги, пальцы или туловище);
- зостериформная (очаги располагаются на теле по ходу нервов);
- пятнистая или мелкоочаговая, также называют болезнь белых пятен, каплевидная (проявляется маленькими беловатыми пятнами, которые могут сливаться, образуя большие очаги; локализуются главным образом на шее и груди, изредка на конечностях).
Склеротическое поражение кожи часто бывает при сахарном диабете. При диабетической склеродермии происходит уплотнение кожи на спине (верхней части) и задней поверхности шеи.
Локализоваться кожная форма патологии может на любом участке тела:
- ограниченная бляшечная - везде, исключая голову;
- линейная форма бывает в основном у детей и поражает сначала волосистую область головы, затем очаг распространяется на лоб и нос; также могут поражаться туловище и конечности;
- болезнь белых пятен наблюдается, как правило, на шее, слизистой оболочке рта и коже половых органах; у мужчин - на коже крайней плоти.
Системную склеродерму также называют генерализованной формой или прогрессирующий системный склероз. По клиническому течению и проявлениям она может быть лимитированной и диффузной.
Лимитированная форма начинается незаметно и развивается медленно, долго может проявлять себя только синдромом Рейно - нарушением тонуса сосудов с развитием спазма, что приводит к недостаточности периферического кровоснабжения и изменению оттенка кожи пальцев, иногда всей конечности.
Феномен (синдром) Рейно возникает из-за спазма периферических сосудов, в результате изменяется цвет кожи пальцев рук и ног
С развитием заболевания склерозируется кожа лица и рук, а из внутренних органов обычно поражается пищевод, при длительном течении - кишечник и лёгкие.
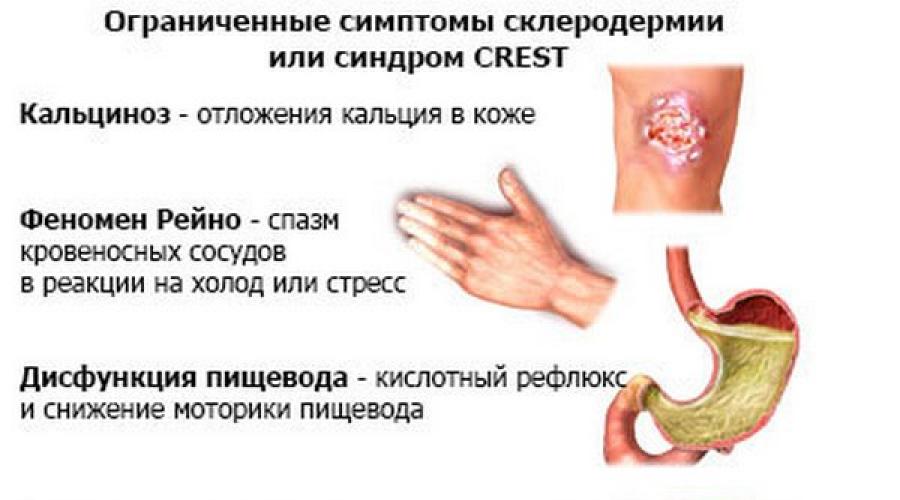
Эту форму также называют CREST-синдром (это обозначение включает заглавные буквы названий симптомов, составляющих синдром):
- С - кальциноз - очаги отложения солей кальция иногда могут изъязвляться;
- R - синдром Рейно;
- Е - поражение пищевода с нарушением процесса глотания, хронической изжогой;
- S - склеродактилия - нарушение подвижности пальцев рук из-за утолщения кожи, увеличения дистальных фаланг, атрофия подлежащих тканей;
- Т - образование сосудистых звёздочек на лице, слизистых оболочках, верхней части туловища из-за поражения капилляров.
 Лимитированную форму системной склеродермии называют также CREST-синдром; он включает в себя пять определённых симптомов
Лимитированную форму системной склеродермии называют также CREST-синдром; он включает в себя пять определённых симптомов
Диффузная склеродерма развивается остро, проявляется распространённым поражением кожи лица, всего тела, конечностей. Уже на ранних стадиях в процесс вовлекаются внутренние органы. Ювенильная системная склеродермия бывает у детей и подростков до 16 лет.
По клиническому течению системную форму заболевания разделяют на:
- быстропрогрессирующую (острую);
- подострую;
- хроническую.
Причины, вызывающие патологию
Точная причина болезни до сих пор остаётся неизвестной. Имеется несколько теорий относительно факторов, которые могут провоцировать развитие заболевания.
Факторы, вызывающие болезнь:
- генетика;
- инфекции;
- воспаление;
- медикаменты;
- воздействие внешней среды.
Доказана генетическая предрасположенность к патологии, это подтверждается большим процентом заболевших среди родственников больного. В ходе научных исследований было выяснено, что развитие болезни связано с поломкой гена, который отвечает за производство специальных белков. Эти белки находятся на поверхности некоторых клеток и нужны для того, чтобы иммунная система могла отличить собственные биоструктуры от чужеродных агентов. Поломки в структуре гена и специфических белков приводят к возникновению различных иммунных реакций, способных привести к активации фибробластов (клеток, продуцирующих соединительную ткань).
Мутации генов бывают врождёнными или приобретёнными. Они могут происходить под воздействием:
- радиации;
- солнечного излучения;
- критически низких или высоких температур;
- ядовитых веществ (пестициды, нитраты);
- химических соединений;
- вирусов.
Сама по себе склеродерма не является наследственной патологией, но у ближайших родственников больного шанс заболеть намного выше.
Воспаление также может стать провокатором начала болезни. Воспалительная реакция запускает выработку биологически активных веществ, которые активируют фибробласты, в результате чего развивается системная форма болезни.
 Фибробласты - клетки соединительной ткани, активация которых приводит к разрастанию фибриновых воолокон и склерозу
Фибробласты - клетки соединительной ткани, активация которых приводит к разрастанию фибриновых воолокон и склерозу
Инфекция способна провоцировать начало склеротического процесса посредством запуска аутоиммунных реакций. Исследования подтвердили способность вируса цитомегалии продуцировать структуры, похожие на белки инфицированного человека, из-за чего иммунные клетки атакуют и чужеродных агентов, и свои же ткани. Многие учёные утверждают, что пусковым механизмом склеродермы могут послужить грипп, ангина, воспаление лёгких, детские инфекции.
Вредные факторы среды, окружающей человека, - ещё одна из возможных причин активации процесса склерозирования. К таким факторам относятся:
- некоторые химикаты:
- соли тяжёлых металлов;
- растворители;
- ртутные соединения;
- бензол;
- толуол;
- силикон;
- формальдегид;
- вредные пищевые добавки.
Влияние этих вредных веществ может инициировать как ограниченную, так и системную склеродерму.
Склеротический процесс могут вызвать некоторые медикаменты. Лекарственные средства, способные спровоцировать локальную склеродермию: Гепарин, Фитоменадион, Пентазоцин. Системную форму заболевания провоцируют: Карбидопа, амфетамин, кокаин, Дилтиазем, Блеомицин, Триптофан.
Симптомы
В основе фиброза тканей лежит поражение сосудов и усиленное производство коллагена (белка, составляющего основу соединительной ткани). Наиболее выраженные изменения, заметные сразу, отмечаются в кожных покровах. Кожным симптомам могут предшествовать неспецифические проявления: повышенная утомляемость, недомогание, суставные и мышечные боли, одышка. Дальнейшие проявления зависят от расположения очагов и глубины поражения.
В своём развитии системная склеродермия проходит 3 стадии:
- Начальных проявлений (поражается кожа, сосуды, суставы).
- Генерализации (вовлекаются внутренние органы).
- Терминальная или декомпенсации (сосудисто-некротические, склеротические, дистрофические изменения органов с развитием их недостаточности).
Симптомы со стороны кожи
Выделяют три стадии поражения кожи:
- Стадия плотного отёка. Кисти, стопы, пальцы отекают, оттенок кожи становится красным или багровым.
- Стадия уплотнения или индурации характеризуется замещением здоровой ткани патологической. Возникают восковидные очаги склероза, окружённые лиловым венчиком (зоной роста).
- Стадия атрофии завершает процесс. Кожа в очаге поражения становится тонкой как пергаментная бумага, очень сухой, склонной к растрескиванию.
Фотогалерея - стадии поражения кожи
 Первая стадия поражения кожи при склеродермии - стадия отёка
Первая стадия поражения кожи при склеродермии - стадия отёка  Вторая стадия поражения кожи характеризуется появлением очагов склероза, окружённых зоной роста
Вторая стадия поражения кожи характеризуется появлением очагов склероза, окружённых зоной роста  Третья стадия поражения кожи - атрофическая; кожа в очаге становится тонкой и сухой
Третья стадия поражения кожи - атрофическая; кожа в очаге становится тонкой и сухой  Сосудистый рисунок в виде звёздочек появляется на коже при склеродермии из-за поражения мелких сосудов
Сосудистый рисунок в виде звёздочек появляется на коже при склеродермии из-за поражения мелких сосудов
В области поражения образуется сосудистый рисунок в виде звёздочек и очаги кальциноза (обычно на предплечьях, кистях, кончиках пальцев). На месте этих очагов могут со временем образовываться язвы.
Диффузное склерозирование затрагивает кожу по всей поверхности тела. Ограниченная склеродерма поражает шею, лицо, кисти и стопы. Иногда очаги расположены только на туловище, оставляя ноги и руки свободными.
Ограниченная форма может протекать с односторонней прогрессирующей атрофией лица. Как правило, страдают молодые люди 18–25 лет. В своём развитии патология минует стадию отёка и индурации. Происходит атрофирование кожи и подлежащих тканей, при этом больной страдает от сильных хронических болей, у него выпадают волосы, брови, ресницы. В связи с поражением мышечного слоя, костей и нервов, лицо становится асимметричным, атрофированная половина уменьшается в размере.
 Односторонняя прогрессирующая склеродермия лица приводит к атрофии кожи и подкожных слоёв, в результает чего лицо становится ассиметричныи
Односторонняя прогрессирующая склеродермия лица приводит к атрофии кожи и подкожных слоёв, в результает чего лицо становится ассиметричныи
Симптомы со стороны сосудов
Не меньше, чем кожа, страдают сосуды больного. Практически у каждого пациента проявляется синдром Рейно - спазм периферических сосудов с изменением цвета кожи конечностей: начинается с побледнения, затем отмечается цианоз (посинение) и покраснение. Субъективно синдром проявляется онемением и чувством покалывания в пальцах. У больных с локализованной формой болезни синдром Рейно может наблюдаться задолго до появления накожных очагов склероза. Если течение болезни длительное, синдром приводит к незаживающим язвам, некрозу пальцев.
 Синдром Рейно, проявляющийся побледнением, затем покараснением и посинением пальцев, наблюдается практически у каждого больного склеродермией
Синдром Рейно, проявляющийся побледнением, затем покараснением и посинением пальцев, наблюдается практически у каждого больного склеродермией
Склеродермия поражает не только дистально расположенные сосуды, но и крупные артерии, снабжающие кровью важные органы.
Таблица - системные повреждения при склеродермии
| Система органов | Симптомы |
| Пищеварительная | Как правило, поражаются глотка, пищевод, желудок, кишечник, могут склерозироваться слюнные железы. В результате фиброза и атрофии мышечных волокон нарушается перистальтика и всасывание питательных веществ, что проявляется снижением массы тела больного и недостаточностью необходимых для жизни витаминов и минералов. У больного наблюдаются:
Иногда может поражаться печень, развивается первичный цирроз; при склерозе жёлчных протоков возникает желтуха. |
| Дыхательная | Поражение лёгких проявляется:
|
| Сердечно-сосудистая | Поражение сердца проявляется аритмиями, болью в груди, слабостью, головокружениями, одышкой. Эти симптомы возникают из-за ослабления насосной функции сердца и недостаточности кровоснабжения всех органов и тканей. |
| Почки | Склероз поражает сосуды почек, что приводит к ухудшению работы органа вплоть до развития острой почечной недостаточности. Функциональные почечные нарушения проявляют себя значительной артериальной гипертензией, анемией, могут вызвать отёк лёгких и уремический шок. |
| Опорно-двигательная | Поражаются суставы, особенно кистей и пальцев, мышечная ткань атрофируется. При прогрессирующей системной форме болезни образуются сгибательные контрактуры (ограничение суставной подвижности). |
| Мочеполовая | Поражение мочеполовой системы проявляется:
|
Обострение
Обострение локализованной склеродермии проявляется ростом имеющихся очагов и появлением новых. Обострение системного процесса выражается появлением болей в мышцах, суставах, ухудшением общего самочувствия, отёком конечностей.
Диагностика заболевания
Диагностика основана на клинических проявлениях патологии. Медицинским сообществом были разработаны критерии, с помощью которых осуществляется постановка диагноза:
- основные:
- поражение кожи, особенно пальцев рук и ног;
- дополнительные:
- рубцы или язвы на пальцах рук или ладонях;
- склеродактилия - утолщение кожи кистей и пальцев с нарушением подвижности;
- пневмофиброз (склероз нижних отделов лёгких) - больной жалуется на одышку, объективно - снижение дыхательного объёма.
Чтобы подтвердить диагноз склеродермия, нужно убедиться в наличии основного или хотя бы двух дополнительных критериев.
Лабораторные анализы позволяют выявить основные нарушения в организме - структурные, обменные, функциональные:
- клинический анализ крови - выявляют анемию, тромбоцитопению (снижение тромбоцитов), при неблагоприятном течении болезни - повышение СОЭ;
- биохимия крови - высокий уровень мочевины, креатинина указывает на почечную недостаточность, высокий билирубин говорит о поражении жёлчных протоков;
- клинический анализ мочи - обнаруженный белок и эритроциты говорят о функциональной недостаточности почек;
- анализ крови для определения уровня CXCL4 и NT-proBNP - биологически активных веществ, повышение выработки которых свидетельствует о пневмофиброзе и лёгочной гипертензии;
- анализ на С-реактивный белок выявляет острую стадию воспаления в организме;
- анализы на аутоантитела (ревматоидный фактор) - проводят для выявления аутоиммунного заболевания.
Помимо лабораторных, применяются радиологические способы исследования: компьютерная томография и рентгенография, которые необходимы для выявления , пневмофиброза, очагов кальциноза, сформированных под кожей.
Также больному проводят:
- ЭКГ для выявления нарушений работы сердца;
- УЗИ внутренних органов для оценки их структуры и функций;
- трансторакальную эхографию для определения давления в лёгочной артерии;
- измерение жизненного объёма лёгких для выявления степени вовлечения органа в склеротический процесс;
- эндоскопическое обследование ЖКТ для оценки состояния слизистых желудка, пищевода, 12-перстной кишки;
- капилляроскопию ногтевого ложа для изучения состояния периферических капилляров;
- гистологическое исследование (биопсия) кожи и лёгких для выявления склеротических изменений тканей.
Дифференциальная диагностика склеродермии проводится с такими заболеваниями:
- хронический атрофический акродерматит;
- склередема Бушке;
- липодерматосклероз;
- поздняя кожная порфирия;
- радиационный фиброз;
- кольцевидная гранулёма;
- склеромикседема;
- липоидный некробиоз;
- саркоидоз;
- синдром Вернера.
Лечение патологии
Так как заболевание первоначально поражает кожу, больные обращаются к дерматологу, однако склеродермия относится к ревматологическим аутоиммунным патологиям, поэтому лечением занимается ревматолог.
Медикаментозная терапия
Терапевтическая тактика зависит от формы болезни, от тяжести клинического течения и направлена на купирование симптомов и профилактику возможных осложнений.
Таблица - медикаменты для лечения склеродермии
| Группа препаратов | Средства, цель назначения |
| Ферменты | Для расщепления фибриновых волокон в склеротических очагах, применяют в виде инъекций или посредством электрофореза:
|
| Сосудорасширяющие | Уменьшают сосудистый спазм, смягчают проявления синдрома Рейно, устраняют лёгочную гипертензию:
|
| Иммуносупрессоры | Препараты для подавления иммунитета:
Эти средства имеют множество побочных эффектов, поэтому должны приниматься исключительно по рекомендации врача. Неправильное применение иммунодепрессантов приводит к тяжёлым осложнениям. |
| Противовоспалительные | Снимают воспаление и сопутствующие симптомы - боль, отёк, поражение суставов. Назначают:
|
| Кортикостероиды | При недостаточной эффективности противовоспалительных средств назначают:
|
| Хелаторы | Хелаторная терапия заключается в назначении комплексообразующих препаратов, которые способны снижать скорость синтеза фиброзной ткани. Такие средства обладают также противовоспалительным и иммуносупрессивным действием. Применяют Купренил (Пеницилламин, Диметилцистеин). |
Помимо этой основной терапии, назначают:
- хондопротекторы с антифиброзным действием:
- Структум, Румалон;
- препараты, укрепляющие стенки сосудов:
- Венорутон, Эскузан, Троксевазин;
- дезагреганты:
- Трентал, Курантил;
- ангиопротекторы:
Препараты применяют в сочетании с местной терапией: аппликациями с Гепарином, Троксевазином, Индометацином, Гидрокортизоном, Хондроксидом, Лидазой, Контратубексом, витаминами А и Е, Солкосерилом, Димексидом.
Одна из последних методик терапии заболевания - лечение стволовыми клетками, при введении которых активируются защитные свойства организма, повышается способность формировать новые сосуды взамен повреждённых, замещаются погибшие нервные клетки, начинается процесс регенерации тканей. Постепенно происходит восстановление фиброзных нарушений в органах, что не позволяет им склерозироваться.
Фотогалерея - препараты для лечения склеродермии
 Лидаза относится к ферментным препаратоам, назначается как рассасывающее средство
Лидаза относится к ферментным препаратоам, назначается как рассасывающее средство  Метотрексат относится к иммуносупрессорам, необходим для снижения иммунного ответа при склеродермии
Метотрексат относится к иммуносупрессорам, необходим для снижения иммунного ответа при склеродермии  Пентоксифиллин назначают для купирования сосудистого спазма при синдроме Рейно
Пентоксифиллин назначают для купирования сосудистого спазма при синдроме Рейно  Диклофенак - противовоспалительное средство, устраняющее болевой синдром и воспаление
Диклофенак - противовоспалительное средство, устраняющее болевой синдром и воспаление  Дексаметазон относится к гормональным препаратам, обладает мощным противовоспалительным свойством
Дексаметазон относится к гормональным препаратам, обладает мощным противовоспалительным свойством  Милдронат - метаболическое средство, улучшающее дыхание тканей
Милдронат - метаболическое средство, улучшающее дыхание тканей  Купренил оказывает антифиброзное действие и является препаратом выбора при склеродермии
Купренил оказывает антифиброзное действие и является препаратом выбора при склеродермии  Венорутон обладает ангиопротекторным действием
Венорутон обладает ангиопротекторным действием  Солкосерил мазь назначают как регенерирующее средство
Солкосерил мазь назначают как регенерирующее средство
Физиотерапия
Больным склеродермией показаны:
- массаж;
- электрофорез с ферментными, рассасывающими, противовоспалительными препаратами;
- лазеротерапия;
- светолечение - ПУВА-терапия (лечение ультрафиолетом).
Хороший эффект оказывают углекислые и сероводородные ванны. Пациентам с системной формой заболевания назначаются сеансы акупунктуры (иглоукалывания).
Питание
Больные склеродермией, особенно очаговой, не нуждаются в специфической диете. Им рекомендуется рациональное, сбалансированное по содержанию витаминов и калорий питание. У больных системной склеродермией часто поражается пищевод и кишечник, поэтому им нужно избегать твёрдой, кислой пищи, отдать предпочтение продуктам, богатым растительными волокнами. Нужно употреблять овощи и фрукты, а также продукты, богатые полиненасыщенными жирными кислотами и белком:
- молочные продукты;
- диетическое мясо;
- морскую рыбу;
- овощные салаты;
- фруктовые пюре, соки;
- крупы.
Важно: следует избегать высоких доз витамина С (аскорбиновой кислоты), так как он стимулирует выработку коллагена, а также исключить употребление алкоголя и кофеиносодержащих напитков, способных вызывать сосудистый спазм.
Народные методы
Для облегчения симптомов, смягчения фиброзных очагов на коже можно воспользоваться народными рецептами:
- делать компрессы со свежевыжатым соком алоэ;
- обрабатывать очаги мазью из порошка полыни со свиным жиром или стерильным вазелином (пропорции 1:1);
- прикладывать компрессы из запечённого лука (1 луковица) с мёдом (1 ч. ложка) и кефиром (2 ст. ложки);
- принимать внутрь пред едой по 50 мл настоя полевого хвоща, медуницы и спорыша (1 большая ложка смеси на стакан кипятка);
- пить настой травяного сбора: 3 большие ложки смеси зверобоя, мяты, малины, подорожника, донника залить литром кипятка и настоять 6 часов, затем процедить и пить по 50 мл в день;
- втирать в поражённые суставы и склеротические бляшки медвежий или барсучий жир.
Видео - Лечение системной склеродермии
Прогноз лечения и осложнения
Очаговая склеродермия опасности для жизни не представляет и в целом прогноз её благоприятный. Бляшечная форма обычно не прогрессирует и может пройти самостоятельно, оставив после себя гипопигментированные пятна на коже. Линейная форма с очагами вдоль конечностей, которой страдают чаще дети, может приводить к инвалидности в силу неравномерного роста здоровых и больных частей тела из-за атрофии мышечной ткани и замедления роста костей поражённой конечности. Очаг линейной склеродермии в районе сустава может вызвать артрит и развитие контрактур.
Системная склеродермия осложняется деформацией кистей и стоп, лёгочным фиброзом, поражением почек («истинная склеродермическая почка»), сердца (диффузный кардиосклероз). Острое течение системной формы делает прогноз неблагоприятным. Смерть может наступить в результате тяжёлых осложнений. Приблизительно четвёртая часть больных после выявления системной склеродермии погибает в первые годы от начала заболевания. Хроническое течение делает прогноз относительно благоприятным, подострое - удовлетворительным.
Адекватное лечение может улучшить качество жизни больных и сохранить функциональные способности внутренних органов на несколько десятков лет.
Больные склеродермией получают инвалидность:
- 3 группу дают больным с лимитированной формой заболевания, умеренным нарушением функций внутренних органов;
- 2 группа определяется пациентам с генерализованной формой болезни с острым, подострым или хроническим рецидивирующим течением с высокой активностью патологического процесса и значительными нарушениями функций внутренних органов;
- 1 группу дают больным, нуждающимся в постоянном постороннем уходе, с резко выраженными нарушениями всех функций организма.
Противопоказания при склеродермии
Болезнь накладывает свои ограничения на образ жизни больных. Занятия лечебной физкультурой, посильная двигательная активность рекомендуется всем пациентам для профилактики застойных явлений и улучшения кровообращения. Интенсивных физических нагрузок стоит избегать. Противопоказанием при склеродермии являются некоторые косметологические процедуры, способные вызвать обострение болезни: плазмолифтинг (лечение собственной плазмой, обогащённой тромбоцитами), биоревитализация (введение гиалуроновой кислоты).
Профилактика
Первичной специфической профилактики заболевания не существует. Общие мероприятия включают в себя:
- лечение хронических заболеваний
- здоровый образ жизни
- получать полноценное и своевременное лечение;
- проходить диспансеризацию (профосмотры 1 раз в 3–6 месяцев);
- не пренебрегать реабилитационными мерами, включая ЛФК, физиотерапию и санаторно-курортное лечение;
- полностью отказаться от табакокурения (никотин вызывает резкий спазм периферических сосудов) и алкоголя;
- следить за тем, чтобы конечности всегда были в тепле;
- избегать продолжительного пребывания под солнечными лучами;
- соблюдать правильный режим дня, полноценно питаться.
Склеродермия у женщин и детей
Женщины подвержены заболеванию намного больше мужчин, при этом у них гораздо чаще развивается очаговая склеродермия половых органов (в предклимактерический период и в возрасте менопаузы). Немаловажную роль в развитии болезни у женщин имеют предшествующие эндокринологические расстройства. Заболевание негативно сказывается на гормональном фоне, вызывая ранний климакс и другие расстройства половых функций.
У детей пик заболеваемости приходится на 5–8 лет, диагностируют преимущественно очаговую форму заболевания, системную - редко. Провоцирующими факторами могут быть острые детские инфекции, стрессы, введение сывороток и вакцин, переохлаждение. Отличия течения у детей:
- синдром Рейно бывает реже;
- рано поражаются суставы;
- склероз внутренних органов прогрессирует медленно.
Осложнения связаны с наложением вторичной инфекции, почечным кризом, сердечно-лёгочной недостаточностью. Прогноз крайне неблагоприятный при дебюте склеродермы в раннем возрасте.
Видео - Системная склеродермия у детей
Диффузные заболевания соединительной ткани занимают лидирующие позиции среди патологий малышей. Одним из самых часто встречаемых процессов является склеродермия. Ее обнаруживают в 40 случаях на 100 000 населения. Причем у девочек заболевание регистрируют примерно в 3 раза чаще чем у мальчиков. Хотя склеродермию нередко наблюдают у детей, даже у новорожденных, среди взрослых она также получила широкое распространение.
Первые упоминания о данной патологии находят еще в записях древнегреческих врачей. Склеродермия связана с поражением соединительной ткани, которая испытывает фиброзные перерождения, а ее сосуды изменяются как при облитерирующем эндартериите. Выделяют несколько главных видов этого патологического процесса:
- Системный или генерализованный;
- Очаговый или изолированный.
Последняя форма имеет 2 подтипа:
- Бляшечный;
- Линейный;
- Болезнь белых пятен;
- Идиопатическая атрофодермия Пазини – Пьерини.
У бляшечной склеродермии также имеются свои подклассы:
- Индуративно-атрофический;
- Поверхностный или «сиреневый»;
- Келоидоподобный;
- Узловатый;
- Буллезный;
- Генерализованный.
Линейный тип подразделяется на:
- Саблевидную;
- Лентовидную;
- Зостериформную.
Малыши страдают преимущественно ограниченной формой склеродермии. Так как патологические процессы в организме ребенка имеют тенденцию к прогрессии, этот вид может переходить и в системный тип. Изолированный очаг представляет собой участок хронического воспаления с фиброзно-атрофическим поражением кожных и слизистых покровов. Статистика указывает, что последние годы привели к росту заболевания у детей.
Причины
Что является пусковым фактором в развитии склеродермии на сегодняшний день неизвестно. Существует две гипотезы относительно провоцирующих факторов возникновения этого процесса – иммунная и сосудистая. Согласно первой, коллагену начинает испытывать атаку собственными антителами. Возникает аутоиммуннизация. Вторая утверждает, что патологию провоцируют деформированные клетки эндотелия.
Бытует и другое мнение – склеродермия у детей развивается под действием обоих факторов. Не исключают генетическую природу процесса. В связи с этим некоторые источники относят склеродермию к мультифакториальным недугам. А значит, беременность следует планировать. Генетические консультативные центры оказывают услуги по выявлению возможных наследственных патологий. Беременная женщина должна знать как помочь своему ребенку в будущем.
Устаревшая гипотеза относительно инфекционной природы заболевания в наши дни неактуальна. Палочка Коха, бледная спирохета, пиококки оказались невиновны в возникновении этого недуга. И хотя вирусную теорию рассматривали всерьез, возбудитель так и не был выявлен.

Патогенез
Процесс изменений соединительной ткани при склеродермии очень сложен. Он складывается из влияния следующих факторов:
- Повреждения сосудов, с вовлечением в процесс артерий мелкого калибра, расположенных в коже и почках, легких, сердце и желудочно-кишечном тракте. Они перерождаются из-за гиперплазии, фиброза и склероза. Это приводит к утолщению интимы сосуда, ее сужению, и как следствие, к нарушению кровотока с возникновением синдрома Рейно – одного из первых признаков болезни. Прогрессия процесса вызывает рост дефектных сосудов и хроническую ишемию соответственно;
- Эндотелиального – эти изменения можно увидеть в сыворотке крови при появлении гранзим А–фермента, повреждающего базальную мембрану сосудов;
- Спастического, связанного с вазоспазмом из-за влияния вазоактивных веществ;
- Нервного, при котором поражаются чувствительные волокна. При этом наблюдается недостаток нейропептидов, что также ведет к рефлекторному сокращению. В анализах крови можно проследить повышение VIII фактора свертывания;
- Иммунного – одного из главных провокаторов склеродермии, по мнению ученых. У подавляющего числа больных были обнаружены аутоантитела, а также CD4 лимфоциты и высокие уровни IL – 2;
- Метаболического с нарушением функции фибробластов. При склеродермии они производят большое число коллагена, который приводит к утолщению кожи и спаянности с окружающими тканями.

Симптоматическая картина
Признаки заболевания зависят от формы патологического процесса. Признаки очаговой склеродермии отличаются от системной. Так, бляшечный тип характеризуется появлением желтовато-розовых эритематозных бляшек на коже. Со временем их поверхность становится твердой и восковидной, а цвет напоминает слоновую кость. А также иногда наблюдается фиолетовый ободок по периферии. Такие бляшки локализуются преимущественно на животе, верхних и нижних конечностях.
При линейном виде очаговой склеродермии у детей появляются такие же изменения, как и при предыдущей форме. Однако с течением времени они приобретают сходство с широкой полосой. И становятся подобны линейной конфигурации по типу «удара саблей». Этот вид имеет склонность к распространению в глублежащие ткани. Следовательно, появляется больше деформаций.
Изолированная склеродермия зачастую сопровождается синдромом Рейно. Кожные поражения сочетаются с артериитами. Системная форма заболевания редко встречается у детей. Ее признаки:
- Парастезии в конечностях и лице;
- Снижение чувствительности, вплоть до онемения;
- Лихорадка;
- Скованность пальцев рук, кистей и суставов;
- Уменьшение массы тела.
Спустя время, возникают диффузные поражения всех кожных покровов, появляются телеангиоэктазии и кальцификаты. Часто первой мишенью становятся лицо и руки, шея, область живота и груди, а также ноги. Генерализованная склеродермия отличается от очаговой, вовлечением в патологию внутренних органов. Это значит, что в пораженном пищеводе будет развиваться эзофагит, а состояние сердца осложнится перикардитом или миокардитом.

Диагностика
Выявить склеродермию вовремя является важным условием для эффективного лечения. Системная форма может протекать латентно, то есть скрыто, а это значит, что заболевание не просто опасное, но и коварное. Так как дети на ранних этапах жизни могут стать носителями этой патологии, рекомендуется проводить диагностику примерно 1 раз в 3 года.
Лабораторные исследования при склеродермии указывают на появление:
- Ревматоидного фактора;
- Высокого уровеня лейкоцитов и С-реактивного белка;
- Антинуклеарных антител, а также к антигенов склеродерма-70;
- Повышенных титров оксипролина в крови и моче, что говорит о коллагенозе.
Помимо биохимического анализа, больным назначают иммунограмму и биопсию кожных покровов. Этот метод прицельного взятия участка ткани для исследования является золотым стандартом в диагностике склеродермии. Полученный образец подвергают гистологическому анализу. Это дает точный 100-% результат.
Клиническая картина также играет немалую роль в постановке диагноза. Статистика указывает на то, что у большинства больных патологический процесс начинался с кожного синдрома. Пациенты, имеющие системную форму, страдают висцеральными нарушениями в следующих органах:
- Сердце, названное по заболеванию склеродермическим, может сочетать в себе дефекты атриовентрикулярной и внутрижелудочковой проводимости, синусовую тахикардию, аритмию, смещение интервала S – T;
- Легкие приобретают усиленный бронхолегочный рисунок, диффузную или очаговую форму пневмосклероза, междолевая плевра утолщается. Могут обнаруживать кисты, что придает легочной ткани на «ячеистый» вид;
- Желудочно-кишечный тракт является очагом воспалений с развитием гастрита или колита, атонии пищевода и желудка, эзофагита;
- Почки снижают эффективность своей работы, может наблюдаться протеинурия.

Лечение
Главной линией терапии является местное применение препаратов, улучшающих микроциркуляцию:
- Димексид;
- Гепариновая мазь.
Или сочетание этих средств. Синдром Рейно является показанием к назначению антиагрегантов:
- Аспирина;
- Курантила;
- Содержащих никотиновую кислоту;
- Нифедипина.
При прогрессии заболевания существует рекомендация на прием глюкокортикоидов по типу D-пеницилламина и метотрексата. Положительные отзывы получил крем «Эгаллохит» – антиоксидант, который обладает свойством восстановления, способствуя регенерации и предотвращая появление рубцов на коже, а также нормализуя обменные процессы. Помимо медикаментозного лечения, большой эффективности достигает физиотерапевтическое применение:
- Диадинамических токов Бернара;
- Ультразвука;
- Косвенной и местной диатермии;
- Электрофореза и фонофореза с лидазой, ихтиолом, калия йодидом;
- Апплицаий парафина;
- Лечебных грязей;
- Радоновых, сульфидных, хвойных и сероводородных ванн;
- Озона;
Больным также рекомендован массаж и лечебная гимнастика. Ранние этапы заболевания хорошо поддаются терапии с помощью гемопунктуры. Этот метод основан на введении крови в особые точки. Предварительно она подвергается модификации и становится иммуномодулятором. В результате аутоиммунное воздействие уменьшается. Фитотерапию лучше не использовать в качестве единственного метода лечения. Она должна быть лишь в комплексе с медикаментозным.

Профилактические меры и прогноз
Специфических методов по предупреждению склеродермии не существует. Однако есть рекомендованные мероприятия, которые служат профилактикой заболевания. К таким относят:
- Защиту кожных покровов против отморожений и ожогов, иных травм;
- Снижение стрессового фактора;
- Генетическое консультирование при попытке забеременеть;
- Своевременное обращение к врачу при появлении подозрительных симптомов.
Согласно статистическим данным, 5-летняя выживаемость больных со склеродермией составляет около 70%. Неблагоприятный прогноз наблюдается в случае:
- Генерализованной формы;
- Возраста пациентов более 45 лет;
- Недуга у мужчин;
- Осложнений в виде фиброза легких, гипертензии, аритмии, поражения почек через 3 года от старта процесса;
- Анемии, высокого СОЭ, протеинурии в самом начале патологии.
Все пациенты со склеродермией должны наблюдаться диспансерно и проходить осмотр у врача через 3–6 месяцев. Обязательна такая лабораторная диагностика, как общий и биохимический анализ крови и мочи. А также исследуют функцию внешнего дыхания и ЭхоКГ для исключения системной формы процесса. Больным, принимающим такие агреганты, как варфарин, необходимо держать под контролем протромбиновый индекс.
Большая часть больных детей имеет благоприятный прогноз на исход процесса. Обычно у девочек течение склеродермии принимает спокойный характер до наступления менархе, то есть до ночала подросткового возраста. Ранняя диагностика и соответственное комплексное лечение позволяют добиться хороших результатов – стабилизации или регрессии процесса. А значит, будущая жизнь ребенка как открытая книга, и такой диагноз, как склеродермия не снизит ее качество.
Видео
Склеродермия - это редко возникающее заболевание, которое может формироваться с периода новорожденности до старости, развивается в любое время года и в любых странах. Заболевание может поражать любые органы и кожные покровы, имеет прогрессирующее течение, повреждает соединительную ткань организма. В результате она становится дефектной, уплотняется, изменяет структуру многих внутренних органов. Есть несколько форм болезни - поражается только кожа, либо поражение будет затрагивать внутренние жизненно важные органы, особенно почки и сердце, легкие или пищеварительный тракт. Заболевание не заразно, но причиняет сильный дискомфорт, мешает ведению полноценной жизни, может давать серьезные внешние дефекты.
Причины
Склеродермия у детей или системный склероз тканей - это хроническая патология, поражающая особую ткань организма, соединительную. Она составляет основу всех органов и тканей. Поражение при этой болезни аутоиммунное - агрессия против собственных тканей, которая провоцируется различными негативными факторами. Основа патологии - чрезмерное уплотнение тканей, особенно в области кожи, где много коллагеновых волокон. При склеродермии коллаген становится плотным, жестким. Склеродермия не относится к заразным болезням, дети с ней не опасны для окружающих и могут общаться с другими детьми.
У детей чаще встречается ограниченная форма болезни, в системную она переходит по мере взросления. Девочки страдаю от нее чаще, чем мальчики в 3-4 раза.
Точная причина болезни не ясна, однако, в результате аутоиммунного процесса происходит выработка дефектного коллагена или избыток нормального, а также поражаются коллагеновые волокна воспалительным процессом. Большинство детей не наследуют данную патологию от родственников, хотя есть данные о том, что при наличии системных патологий соединительной ткани в семье риск поражения выше. Пусковым механизмом для детей в развитии склеродермии может стать прививка, инфекции вирусного происхождения, стресс, переохлаждения и травмы кожи.
Симптомы
Проявления зависят от степени тяжести болезни. Первые проявления болезни - это проблемы с тонусом сосудов, поражение ставов с болями внутри них, а также нарушение доставки кислорода и питания к тканям. Кроме того, у детей может быть выражено похудение и лихорадка, общее недомогание с вялостью и слабостью. Часто возникает один симптом, и к нему быстро присоединяются и все другие нарушения. Одним из главных будет поражение кожи. На ней формируется плотный отек, который широко распространяется, а затем он переходит в постоянное уплотнение кожи и ее атрофию. Особенно сильно может страдать кожа на лице или на конечностях, может уплотняться кожа на всем туловище.
Кроме того, характерными будут:
- Участки сильной пигментации с зонами, лишенными пигмента.
- Формирование просвечивающих под кожей сосудистых звездочек.
- Гнойничковые поражения пальцев, болезненные, длительно не проходящие.
- Деформация ногтей и кожи около них.
- Выпадение волос до полного облысения.
- Развитие миозита - воспаления мышц с участками их уплотнения, боли в мышцах, атрофией и снижением силы и объема движений.
- Фиброз сухожилий, что деформирует суставы и делает движения затруднительными.
- Боли в суставах, разрастание тканей вокруг них.
Также будет формироваться рассасывание кости в области фаланг пальцев, а также отложение солей кальция в подкожной клетчатке.
У детей при системной склеродермии поражается сердце с формированием кардиосклероза и изменениями по данным ЭКГ, может формироваться порок сердца. Страдают артерии, нарушается их тонус и доставка тканям кислорода, а также возможны кровоизлияния в ткани. Могут пострадать почки и головной мозг, нервы и легкие. Тяжелая склеродермия приводит к необратимым и прогрессирующим изменениям, вплоть до гибели ребенка.
Диагностика системной склеродермии у детей
Важно обращение к педиатру и врачу-ревматологу, дерматологу. Диагноз ставят по наличию типичных изменений кожи и внутренних органов. Также необходимо проведение анализов крови, особых тестов для выявления поражений внутренних органов. Также показано УЗИ брюшной полости, почек, сердца и сосудов, проведение рентгена суставов и костей, МРТ головы.
Осложнения
Это заболевание имеет хроническое прогрессирующее течение, симптомы у детей могут варьировать от легких, не причиняющих существенных проблем, до резко выраженной инвалидности. Во многом это зависит от степени поражения кожи и внутренних органов, вовлечения в процесс суставов, почек, сердца и нервной системы, поражения легких. Если болезнь постоянно не лечить - она склонна к прогрессированию и распространению на значительные области тела. Дефекты на коже имеют выраженные косметические неудобства, что приводит к нарушению психо-эмоционального состояния ребенка.
Лечение
Что можете сделать вы
Специфических препаратов от склеродермии не существует, лечение проводится только врачом. Важно проводить все необходимые методы реабилитации - гимнастику и массажи, правильно питаться и поддерживать иммунитет, необходимо много пребывать на свежем воздухе и дозировано получать ультрафиолетовое облучение.
Что делает врач
Существует множество вариантов ведения больных со склеродермией. Им показаны препараты против фиброза, но их выбор и курс лечения подбирается строго индивидуально. Также показано применение противовоспалительных препаратов, симптоматическая терапия при разного рода поражениях внутренних органов, препараты против активности иммунной системы. Иногда необходимо хирургическое лечение и пластические операции, однако, их эффективность невелика.
Спасибо
Ах уж эти детки! Сколько всего приходится им испытать еще до того как они войдут во взрослую жизнь. Даже такое страшное заболевание как склеродермия и то не обошло их стороной. Дорогие родители заболевание под названием склеродермия действительно опасно..сайт) постарается рассказать Вам как можно больше информации относительно течения, проявления, а также методов лечения склеродермии у детей. Вы должны знать все обо всех заболеваниях, которые могут возникнуть у Вашего малыша, так что оставайтесь с нами.
Для начала отметим, что склеродермия – это очень редкое заболевание, причем чаще всего им болеют представительницы прекрасного пола, возраст которых варьирует в пределах тридцати – пятидесяти лет. На самом деле склеродермия была известна еще в древние времена. Несмотря на это данный недуг до сих пор нормально не изучен. Склеродермия удивляет ученых своим проявлением, причина возникновения и течением все больше и больше. Более того, на сегодняшний день имеется не так уж много специалистов, которые занимаются изучением данного недуга. Но давайте вернемся к главному.
Итак, склеродермия у детей.
Что же представляет собой склеродермия?
Склеродермия – это воспалительное заболевание соединительной ткани, которое носит хронический характер и поражает в большинстве случаев только кожный покров человека. Несмотря на это поражению могут подвергнуть и многие жизненно важные органы. В медицине склеродермию у детей именуют склеродермией детского возраста либо ювенильной склеродермией.Как часто данный недуг отмечается у детей?
На самом деле склеродермия в детском возрасте – это крайне редкое явление. Каждый год от данного недуга страдают от двух до двенадцати детей на один миллион. Многие из Вас сейчас могут подумать о том, что их детям это не грозит. Возможно, что Вы правы, но все же риск имеется. Что касается склеродермии детского возраста, то она может иметь две формы. Это бляшечная и линейная склеродермии. Первая форма данного заболевания встречается преимущественно у девочек, а вот вторая – у мальчиков. Однако во всех случаях данный недуг развивается подостро и подвергает поражению, как кожу, так и подкожную клетчатку.Симптомы
Что касается симптомов склеродермии у детей, то данное заболевание начинает проявляться посредством овальных либо полосовидных пятен, которые могут быть различными по своей величине. В самом начале данные участки слегка красноваты и на них отмечается отечность. Затем они становятся более плотными и приобретают оттенок слоновой кости. В результате, происходит их атрофия. Длительное отсутствие лечения приводит к вовлечению в уже имеющийся воспалительный процесс других участков кожного покрова. Чаще всего атеросклероз поражает и внутренние органы, но только не в случае с детьми. Если говорить о склеродермии детского возраста, то она практически никогда не затрагивает внутренние органы.Диагностика
Диагностировать ювенильную склеродермию достаточно сложно. Объясняется это тем, что симптомы данного заболевания очень схожи с симптомами других недугов. Однако на сегодняшний день имеются уже некоторые методы диагностики данного недуга, при помощи которых его все же можно выявить на самом раннем этапе развития. Что касается лечения склеродермии у детей, то за счет анализа базисной терапии ученым удалось выявить, что со склеродермией у детей прекрасно справляются соли золота. Именно поэтому для терапии данного недуга чаще всего используется ауранофин в качестве основного препарата.Дорогие родители еще раз напоминаем Вам, что за изменениями общего состояния ребенка нужно следить постоянно. Также не забывайте и о том, что ребенок должен вести только здоровый образ жизни .
Перед применением необходимо проконсультироваться со специалистом.Отзывы
Болею с 2 х лет. Сейчас 37. Если перечислить что перепробовали и к каким врачам ходили. В т.ч. институте им. Сеченова в Москве. Ноль результатов. У меня линейная склеродермия. Я смирился и живу дальше. Ни одного врача не встречал который чтобы толкового сказал. А сколько лидазы мне наставили в детстве и электрофореза. Страшно представить
У моей дочки в 6месяцев появилась пятнышко в 1.5поставили диагноз склеодермия системная лечимся уже 1.5
Подскажите пожалуйста клиники или методы лечения
У меня 4 месяца назад заболела дочь, очаговая бляшечная склеродермия, наблюдаемся в отделении ревматологии в Самаре, были у дерматологов но их лечение пенициллином и лидазой, в отделении порекомендовали медакассол, начали калоть методжект, что бы процесс остановить, мажем эгаллохитом, солкосерилом и карепоином по очереди, пишите есть ли у кого что то новое в лечении, может кто порекомендует в москве куда обратиться и к кому....
Добрый день у моей дочери линейная склеродермия мы лечимся с 2010 года результатов нет.нам уже 9 лет.я хочу услышать советы и жду ответа помогите
Мне 13 лет я болею очаговой склородермией уже 8 лет помогите, подскажите лечит ли глина эту болячку
Моей дочери 4,5года диагноз склеродермия очаговая распространенная у нас в Киргизии не лечат детей а в Москве во сколько обойдется лечение
Моему сыну 5 лет в июне 2013 года у него на верхней части ног появились пятна с ноготь по одному с внешней и внутренней стороны всего 4.я обратилась в кожный диспансер.определили что это не лишай.больше врач ничего не смог сказать.сейчас август и пятна увеличились до 2-х рублевой монеты.может это склеродермия
Подскажите пожалуйста,где можно вылечить склеродермию в Питере? Есть ли филиалы клиники детских болезней им.Сеченова в Петербурге?
Моей дочери сейчас 14 лет их них 4 года болеет склеродермией. Мы живем в Казахстане раньше при СССР такие больные со всего союза лечились в Москве но сейчас Россия для нас как заграница и лечение платное или по квоте. Наши власти квоту не оформляют и мы лечимся у себя но улучшения не наступает. Прошу у вас помощи может кто нибудь поможет или подскажет что делать и куда обратиться. У ребенка вся жизнь впереди и мне кажется если сейчас пока на начальной стадии хоть что можно еще сделать. Мы лечимся методжектом пили купренил все это ударными дозами мажем мадекасол ничего не помогает. Помогите нам как можно нам из Казахстана попасть на лечение в Москве в институт Сеченова и сколько это будет стоить.
Болею с детства склеродермией лечилась в алмате в институте педиатрии а сейчас в астане в национальном центре пью купренил
Никогда раньше не слышала об этом заболевании, но примерно год назад стала замечать, что у дочке на ножке стали появляться какие-то пятнышки. Ей тогда было 3 года. Пятна то появлялись, то исчезали. Через некоторое время обратились в поликлинику. Ставили несколько диагнозов, но не один не подтвердился. Сделали биопсию кожи, после чего поставили этот страшный диагноз. В качестве лечения принимаем Купренил и сочетание мазей, каждый месяц разное. Через несколько месяцев опять в больницу на проверку. врачи обнадежили - сказали, что не все так страшно, легкая форма, но мы все же переживаем. Слышала про институт им. Сеченова, но нам туда не попасть, так как живем мы в Казахстане. Может кто смог вылечить ребенка в Казахстане напишите где и как, буду очень признательна.
Моему сыну 13лет,заболел склеродермией в 11лет.1,5года гоняли из одной больнице в другую кололи пиницилин и лидазу но пятна увеличивались с каждым днём,а затем мы каким то чудом попали в Москву в институт им.Сеченова. Слава Богу пятна остановились.
Мрему сыну 17 лет.Диагноз Очаговая склеродермия.Гиперпигментация по всему телу. Органы не задействованы. Назначили лечение препаратом пеницилламинД и кучу мазей. При этом ведущий врач ревматолог сказал что такое видит впервые. Анализы все в норме. Что и откуда. Если выставляют фото склеродермия и очага 2 или 3. То можно делать какие то компресы. А у сына по всему телу. К кому еще можно обратиться?
Мне поставили этот диагноз в 12 лет.Назначали очень дорогие и редкие лекарства.Моя мама не имела возможности оплачивать лечение,из-за сложного материального положения.И мы отказались от дальнейшего лечения.Врачи говорили что без лечения жизни оставалось лет на 10 не больше.Сейчас мне 40.У меня две великолепные дочери.Не знаю как сложится жизнь дальше,но я полна оптимизма.По сути само заболевание(кроме визуального косметического дефекта кожи)никаких неудобств не приносит.Будем жить!
Сын после прививки от гриппа заболел склеродермией, в 2002г. Лечились в Москве, в клинике детских болезней им.Сеченова. Мне повезло, приехав в Москву с больным ребенком после двухнедельного хождения по различного рода клиникам, учреждениям, комитетам и Минздраву подсказали адрес клиники Сеченова. Все годы болезни моего сына изучала этот вопрос, могу с уверенностью сказать, что это единственное место где могут помочь вашим детям. Нам помогли и сотням детей которых я видела поступающим в наше отделение в течении шести лет. При этом заболевании ни в коем случае нельзя брать биопсию, травмировать пораженные участки и делать в них уколы,конечно нельзя загорать. Лечение пенициллином, лидазой это прошлый век, множество побочных эффектов, значимых улучшений нет (при мне в 2005г. в отделение поступала девочка после четырех лет лечения пенициллином в ЦНИКВИ г.Москва улучшений нет, лицо деформировано, не смыкание губ с правой стороны (смотреть на это без слез нельзя). Раньше в клинике тоже лечили пенициллином и т.д. но результаты были плохие, многие дети погибали (особенно от волчанки), врачи искали новые методы, в итоге отказались от старых протоколов. Нас лечили преднизолоном, купренилом, сосудистые препараты, дозы подбираются очень тщательно, в некоторых регионах врачи пытаются назначать аналогичное лечение, но наверное опыта не хватает, привозили детей "залеченных", вроде препараты правильные, а дозы конские, так тоже нельзя. Мы смогли достичь ремиссии, да шесть лет ездили туда несколько раз в год, лекарства пили каждый день несколько лет, но это мелочи -главное подаренная возможность моему ребенку жить. Дети там со всей России и СНГ так же из заграницы звонят консультируются. Ошибка родителей в том, что многие не считают заболевание страшным, детей привозили в клинику наполовину "закостеневшими", опасность в том, что даже если потом у вас ремиссия то пораженный участок все равно перестает расти, следствие изуродованные лица, руки, ноги детей. Сейчас препараты не принимаем, контролируем анализы в динамике. Желаю всем мамочкам помочь своим деткам, не бойтесь, главное не опускайте руки.
Кстати, очень странно, но никто не упоминал про такое лекарство как Пиаскледин. Он мне очень даже помог. Когда начиналась заболевание его в России не было, везли из Франции через Германию. Теперь Пиаскледин в продаже имеется. Лучше обратиться в Институт Ревматологии. Антибиотики и гормональные препараты мне вообще не рекомендовали. А крем - смотря какой. Может и аллергия развиться. Еще запрет на солярии и активный отдых под солнцем. Летом без крема с защитой меньше 30 на улицу не выходить! А так каждый день я на пораженный участок (медиальная часть бедра) наношу крем серии Чистая линия для сухой кожи (зародыши пшеницы) с витаминами А и В.
И очаговую (ограниченную). Наиболее опасной считается именно системное течение этого недуга, т. к. в таком случае в патологический процесс вовлекаются внутренние органы, опорно-двигательная система и ткани. Очаговая склеродермия характеризуется менее агрессивными проявлениями, сопровождается появлением на кожных покровах участков (полос или пятен) белого цвета, которые в некоторой степени напоминают шрамы, и имеет благоприятный прогноз. Этот недуг чаще выявляется у представительниц прекрасного пола и 75 % больных являются женщинами 40-55 лет.
В этой статье мы ознакомим вас с причинами, симптомами и методами лечения очаговой склеродермии. Эта информация будет полезна для вас, вы сможете вовремя заподозрить начало развития заболевания и задать вопросы врачу о вариантах его лечения.
В последние годы это заболевание кожи стало более распространенным, и некоторые специалисты отмечают, что его течение более тяжелое. Возможно, что такие выводы стали следствием несоблюдения сроков лечения и диспансеризации пациентов.
Причины и механизм развития заболевания
Точные причины развития очаговой склеродермии пока не известны. Существует ряд гипотез, которые указывают на возможное влияние некоторых факторов, способствующих появлению изменений в продукции коллагена. К ним относят:
- , приводящие к выработке антител против собственных клеток кожи;
- развитие новообразований, возникновению которых в ряде случаев сопутствует появление очагов склеродермии (иногда такие очаги появляются за несколько лет до образования опухоли);
- сопутствующие патологии соединительной ткани: , ревматоидный артрит и пр.;
- генетическая предрасположенность, т. к. это заболевание часто наблюдается среди нескольких родственников;
- перенесенные вирусные или бактериальные инфекции: , вирус папилломы человека, стрептококки;
- нарушения гормонального фона: , аборты, период беременности и кормления грудью;
- избыточное воздействие на кожу ультрафиолетовых лучей;
- сильные стрессы или холерический склад темперамента;
- черепно-мозговые травмы.
При очаговой склеродермии наблюдается избыточный синтез коллагена, который отвечает за ее эластичность. Однако при заболевании из-за его избыточного количества происходит уплотнение и огрубение кожных покровов.
Классификация
Единой системы классификации очаговой склеродермии нет. Специалисты чаще применят предложенную Довжанским С. И. систему, которая наиболее полно отображает все клинические варианты этого заболевания.
- Бляшечная. Она разделяется на индуративно-атрофическую, поверхностную «сиреневую», узловатую, глубокую, буллезную и генерализованную.
- Линейная. Она разделяется на тип «удар саблей», летнообразную или полосовидную и зостериформную.
- Болезнь белых пятен (или лихен склероатрофический, каплевидная склеродермия, лишай белый Цимбуша).
- Идиопатическая атрофодермия Пазини-Пьерини.
- Гемиатрофия лица Парри–Ромберга.
Симптомы

Бляшечная форма
Среди всех клинических вариантов очаговой склеродермии наиболее часто встречающейся является бляшечная форма. На теле больного появляется незначительное количество очагов, которые проходят в своем развитии три фазы: пятна, бляшки и участка атрофии.
Вначале на коже появляется сразу несколько или одно сиренево-розовое пятно, размеры которого могут быть различными. Через какое-то время в его центре появляется гладкий и блестящий участок уплотнения желто-белого цвета. Вокруг этого островка сохраняется сиренево-розовая кайма. Она может увеличиваться в размерах, по этим признакам можно судить об активности склеродермического процесса.
На образовавшейся бляшке происходит выпадение волос, прекращается выделение кожного сала и пота, пропадает кожный рисунок. Участок кожи в этой области нельзя взять кончиками пальцев в складку. Такой внешний вид и признаки бляшки могут сохраняться различное время, после этого очаг поражения подвергается атрофии.
Линейная (или полосовидная форма)
Такая разновидность очаговой склеродермии редко наблюдается у взрослых (обычно она выявляется у детей). Отличие ее клинических проявления от бляшечной формы заключается только в форме кожных изменений – они имеют вид полос белого цвета и в большинстве случаев располагаются на лбу или конечностях.
Болезнь белых пятен
Эта разновидность очаговой склеродермии часто сочетается с ее бляшечной формой. При ней на теле больного появляются мелкие рассеянные или сгруппированные пятна диаметром около 0, 5-1, 5 см. Они могут располагаться на разных участках тела, но обычно локализуются на шее или туловище. У женщин такие очаги поражения могут наблюдаться в области половых губ.
Идиопатическая атрофодермия Пазини–Пьерини
При такой разновидности очаговой склеродермии пятна с неправильными контурами располагаются на спине. Их размер может достигать до 10 и более сантиметров.
Идиопатическая атрофодермия Пазини–Пьерини чаще наблюдается у молодых женщин. Цвет пятен приближен к синевато-фиолетовому оттенку. Их центр немного западает и имеет гладкую поверхность, а по контуру изменений кожи может присутствовать сиреневое кольцо.
Длительное время после появления пятен отсутствуют признаки уплотнения очагов поражения. Иногда такие кожные изменения могут быть пигментированными.
В отличие от бляшечной разновидности очаговой склеродермии идиопатическая атрофодермия Пазини–Пьерини характеризуется основным поражением кожных покровов туловища, а не лица. Кроме этого, высыпания при атрофодермии не поддаются регрессу и постепенно прогрессируют на протяжении нескольких лет.
Гемиатрофия лица Парри–Ромберга
Эта редко встречающаяся разновидность очаговой склеродермии проявляется атрофическим поражением только одной половины лица. Такой очаг может располагаться как справа, так и слева. Дистрофическим изменениям подвергаются ткани кожи и подкожно жировой клетчатки, а мышечные волокна и кости лицевого скелета вовлекаются в патологический процесс реже или в меньшей мере.
Гемиатрофия лица Парри–Ромберга чаще наблюдается у женщин, и начало заболевания приходится на возраст 3-17 лет. Своей активности патологический процесс достигает к 20 годам и в большинстве случаев длится до 40 лет. Вначале на лице появляются очаги изменений желтоватого или синюшного оттенка. Постепенно они уплотняются и с течением времени подвергаются атрофическим изменениям, представляющим серьезный косметический дефект. Кожа пораженной половины лица становится морщинистой, истонченной и гиперпигментированной (очагово или диффузно).
На пораженной половине лица отсутствуют волосы, а подлежащие под кожей ткани поддаются грубым изменениям в виде деформаций. В результате лицо становится асимметричным. Кости лицевого скелета тоже могут вовлекаться в патологический процесс, если дебют заболевания начался в раннем детстве.
Дискуссии специалистов вокруг заболевания
Среди ученых продолжаются споры о возможной взаимосвязи системной и ограниченной склеродермии. По мнению некоторых из них системная и очаговая формы являются разновидностями одного и того же патологического процесса в организме, а другие полагают, что эти два заболевания резко отличаются друг от друга. Однако такое мнение пока не находит точных подтверждений, и данные статистики указывают на тот факт, что в 61 % случаев очаговая склеродермия трансформируется в системную.
По данным разных исследований переходу очаговой склеродермии в системную способствуют такие 4 фактора:
- развитие заболевания до 20-летнего возраста или после 50;
- бляшечная или линейная форма очаговой склеродермии;
- повышение антилимфоцитарных антител и крупнодисперсных иммунных циркулирующих комплексов;
- выраженность дисиммуноглобулинемии и недостатка клеточного звена иммунитета.
Диагностика
Диагностика очаговой склеродермии затрудняется сходством признаков начального этапа этого заболевания со многими другими патологиями. Именно поэтому дифференциальную диагностику проводят со следующими болезнями:
- недифференцированная форма лепры;
- крауроз вульвы;
- келлоидноподобный невус;
- синдром Шульмана;
- склеродермоподобная форма ;
Кроме этого, больному назначаются следующие лабораторные анализы:
- биопсия кожи;
- реакция Вассермана;
- биохимия крови;
- общий анализ крови;
- иммунограмма.
Проведение биопсии кожи позволяет со 100%-й гарантией поставить правильный диагноз «очаговая склеродермия» – этот метод является «золотым стандартом».
Лечение
Лечение очаговой склеродермии должно быть комплексным и длительным (многокурсовым). При активном течении заболевания количество курсов должно быть не менее 6, а интервал между ними – 30-60 дней. При стабилизации процесса прогрессирования очагов интервал между сеансами может составлять 4 месяца, а при остаточных проявлениях заболевания курсы терапии повторяются в профилактических целях 1 раз в полгода или 4 месяца и в них включают лекарственные средства для улучшения микроциркуляции кожных покровов.
В стадии активного течения очаговой склеродермии в план лечения могут входить такие препараты:

При склероатрофическом лихене в план лечения могут включаться кремы с витаминами F и Е, Солкосерил, Ретинол пальмиат, Актовегин.
Если у больного выявляются ограниченные очаги склеродермии, то лечение может ограничиваться назначением фонофореза с Трипсином, Ронидазой, Хемотрипсином или Лидазой и витамина В12 (в свечах).
Для местного лечения очаговой склеродермии должны применяться аппликации мазей и физиотерапия. В качестве местных препаратов обычно применяются:
- Троксевазин;
- Гепариновая мазь;
- Теониколовая мазь;
- Гепароид;
- Бутадионовая мазь;
- Димексид;
- Трипсин;
- Химотрипсин;
- Ронидаза;
- Унитиол.
 Лидаза может использоваться для выполнения фонофореза или электрофореза. Ронидаза применяется для аппликаций – ее порошок наносится на смоченную в физиологическом растворе салфетку.
Лидаза может использоваться для выполнения фонофореза или электрофореза. Ронидаза применяется для аппликаций – ее порошок наносится на смоченную в физиологическом растворе салфетку.
Кроме вышеперечисленных физиотерапевтических методик, больным рекомендуется выполнение следующих сеансов:
- магнитотерапия;
- ультрафонофорез с Гидрокортизоном и Купренилом;
- лазеротерапия;
- вакуум-декомпрессия.
На завершающей стадии лечения процедуры могут дополняться сероводордными или радоновыми ваннами и массажем в области расположения очагов склеродермии.
В последние годы для лечения очаговой склеродермии многие специалисты рекомендуют уменьшать объемы лекарственных препаратов. Они могут заменяться средствами, которые сочетают в себе несколько ожидаемых эффектов. К таким препаратам относят Вобэнзим (таблетки и мазь) и системные полиэнзимы.
При современном подходе к лечению этого недуга в план терапии нередко включается такая процедура, как ГБО (гипербарическая оксигенация), способствующая насыщению тканей кислородом. Эта методика позволяет активировать метаболизм в митохондриях, нормализует окисление липидов, оказывает противомикробное действие, улучшает микроциркуляцию крови и ускоряет регенерацию пораженных тканей. Такой способ лечения используется многими специалистами, которые описывают его эффективность.