Особенности протекания хронического обструктивного бронхита у взрослых и детей. Обструктивный бронхит
Читайте также
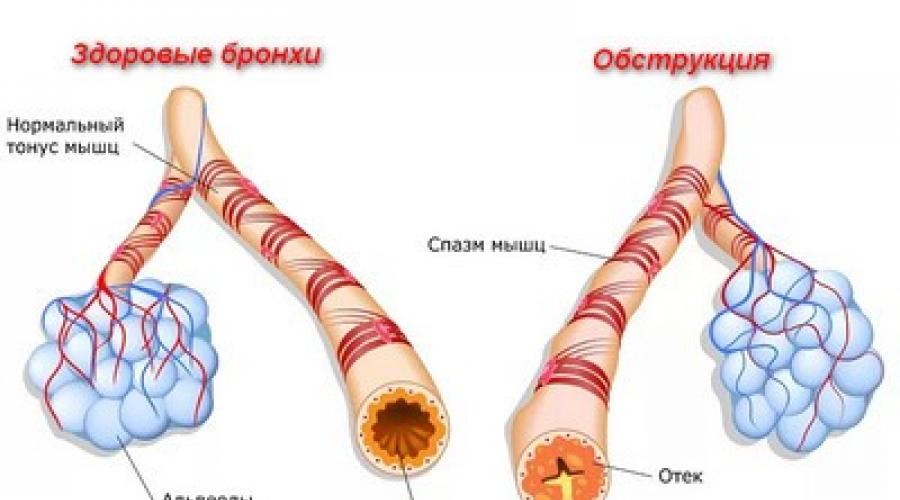
Обструктивный бронхит – это болезнь легких, связанная с обструкцией. При применении к бронхам говорят – бронхиальная обструкция. Название происходит от латинского obstructio, что в переводе означает “препятствие”. В медицине существуют синонимы к переводу – закупорка или непроходимость.
В ходе развития обструктивного бронхита при нарушении проходимости бронхиального дерева возникает дыхательная недостаточность. Характерно то, что вместе с воспалением происходит повреждение слизистой бронхов. Отекают ткани, сужая просвет бронхов почти в два раза, спазмируют стенки бронхов. Все эти проявления значительно осложняют вентиляцию легких и отхождение мокроты.
В структуре общей заболеваемости по распространенности болезни органов дыхания остаются неизменными лидерами. Ведущее место среди них принадлежит заболеваниям дыхательных путей, к которым относятся бронхиты.
Внимание. Часто бронхиты являются проявлением острой респираторной вирусной инфекции (ОРВИ). Это острые состояния, которые можно вылечить. Иногда заболевание приобретает затяжное течение и хронизируется. Хронический обструктивный бронхит приводит к тяжелым последствиям вплоть до стойкой утраты трудоспособности.
Справочно. – это воспалительное заболевание инфекционной или неинфекционной природы, диффузно поражающее бронхиальное дерево. Обструктивный бронхит – один из видов этой патологии.
Выделяют несколько форм бронхитов:
- Простой бронхит- частое проявление ОРВИ. Кашель при простуде чаще всего возникает именно из-за простого бронхита.
- Бронхиолит является воспалением самых мелких веточек бронхов – бронхиол. Это промежуточная стадия между бронхитом и пневмонией, часто возникает у детей.
- Обструктивный бронхит – это воспаление бронхиального дерева, которое сопровождается обструкцией.
 Обструкция – это уменьшение или исчезновение просвета бронхов, вследствие которого затрудняется процесс дыхания. При перекрытии просвета бронхиального дерева пациенту сложно сделать выдох, потому одно их проявлений обструктивного воспаления бронхов – экспираторная одышка.
Обструкция – это уменьшение или исчезновение просвета бронхов, вследствие которого затрудняется процесс дыхания. При перекрытии просвета бронхиального дерева пациенту сложно сделать выдох, потому одно их проявлений обструктивного воспаления бронхов – экспираторная одышка.
Обструктивные бронхиты принято делить на острые и хронические. Об остром процессе говорят тогда, когда симптомы заболевания длятся не более трех недель и рецидивируют трижды в год. Эта патология чаще встречается у детей и реже у взрослых. Переход заболевания в хроническую форму говорит о необратимости процесса.
Острый обструктивный бронхит возникает в том случае, когда есть повышенная секреция слизи, отек слизистой бронхов и бронхоспазм. Все эти процессы являются обратимыми, потому такой патологический процесс проходит бесследно. Хронический обструктивный бронхит возникает тогда, когда изменяется строение бронхиальной стенки, она становится менее эластичной и превращает растяжимые бронхи в узкие трубочки.
Внимание. Сейчас такого диагноза как хронический обструктивный бронхит в МКБ 10 нет. Его заменил термин хроническая обструктивная болезнь легких (ХОБЛ) – сборное понятие, объединяющее несколько нозологий.
Это связано с общностью патогенеза и клинических проявлений всех включенных сюда болезней. К ХОБЛ относят не только хронический бронхит, но и другую патологию органов дыхания, а также ряд заболеваний сердца и сосудов, приводящих к одышке.
Этиология обструктивного воспаления
Острый бронхит, как правило, имеет вирусную этиологию. Его вызывают:
- респираторно-синцитиальные вирусы,
- парагрипп,
- аденовирусы,
- некоторые виды энтеровирусов.
Справочно. Иногда к вирусной флоре присоединяется бактериальная, тогда говорят о гнойном обструктивном бронхите.
Эта патология встречается у взрослых крайне редко. Дело в том, что бронхиальное дерево взрослых достаточно широкое. Воспалительных изменений в нем недостаточно, чтобы привести к обструкции. У детей же бронхи маленькие и узкие, потому перекрытие просвета наступает быстро.
Точная этиологическая природа хронического обструктивного бронхита неизвестна. Выделяют ряд факторов риска, которые способны привести к возникновению данного заболевания. Среди них лидирующее место занимает курение.
Внимание. В подавляющем большинстве случаев ХОБЛ у лиц до 40 лет возникает именно по причине курения. Кроме того, отдельным фактором риска является пассивное курение детей. Люди, вдыхающие в детском возрасте сигаретный дым, становясь взрослыми, чаще приобретают хронический обструктивный бронхит.
Помимо курения, важное место среди факторов риска занимают профессиональные вредности. Прежде всего, повышенная запыленность рабочего места. ХОБЛ часто встречается у шахтеров, металлургов и строителей. Особенно опасна пыль, содержащая большое количество кремния.
Более подвержены возникновению хронического обструктивного бронхита жители больших городов, что связано с загрязненной окружающей средой и высокой запыленностью воздуха.
Справочно. Необратимая обструкция легких может являться исходом бронхиальной астмы. Отличительная особенность последней – обратимость бронхоспазма. При неконтролируемом течении бронхиальной астмы обструкция становится необратимой и развивается ХОБЛ.
На данный момент высказывается предположении о еще одном предрасполагающем факторе – наследственном. О том, что предрасположенность к хроническому бронхиту передается генетически свидетельствует частое возникновение заболевания у близких родственников.
Патогенез заболевания
Бронхиальная обструкция может быть обратимым или необратимым процессом. Первый характерен для острого обструктивного бронхита.  При хроническом течении теряется способность к обратному развитию процесса, обструкция становится постоянной.
При хроническом течении теряется способность к обратному развитию процесса, обструкция становится постоянной.
Патогенез обратимой обструкции заключается в:
- Воспалительном отеке слизистой оболочки бронхиального дерева. Этиологический фактор повреждает слизистую, вызывая в ней воспалительную реакцию. Одним из компонентов этой реакции является выраженный отек слизистой, который уменьшает просвет бронхов.
- Гиперсекреции. Эпителиальные клетки слизистой бронхов всегда секретируют небольшое количество веществ, которые увлажняют поверхность и предотвращают попаданию опасных веществ в легкие. При повреждении слизистой секреторная активность клеток возрастает. Кроме того, увеличивается проницаемость сосудов бронхов, что приводит к экссудации жидкости в просвет бронхиального дерева.
- Гиперреактивность. Вследствие воспалительного процесса на бронхи действует большое количество медиаторов, которые приводят к спазму бронхиального дерева и сужению его просвета.
Патогенетические звенья необратимой обструкции следующие:
- Метаплазия эпителия. В норме слизистая бронхов покрыта цилиндрическим реснитчатым эпителием, который способен продуцировать слизь и очищать бронхиальное дерево от попадающих в него частиц. При длительном воздействии факторов риска эпителий становится плоским. Он не способен защищать бронхи, вследствие чего запускается каскад дальнейших изменений.
- Изменение соединительнотканной части бронхиальной стенки. В норме в бронхах находится большое количество эластических волокон, которые способны растягиваться и возвращаться в исходное положение в процессе дыхания. При хроническом бронхите эти волокна заменяются коллагеновыми, которые не способны к растяжению и превращают бронхи в тонкие трубочки.
Справочно. При хроническом обструктивном бронхите в период ремиссии у пациента просвет бронхиального дерева остается суженным, вследствие чего сохраняется часть жалоб. В период обострения присоединяется бактериальная флора, вследствие чего снова возникает воспаление. Хронический бронхит всегда протекает с обострениями и ремиссиями.
В конечном итоге возникают осложнения такие, как: эмфизема легких, бронхоэктазы, гипертензия в малом круге кровообращения, легочное сердце.
Острый обструктивный бронхит – симптомы
Данная патология чаще встречается у маленьких детей. На первый план выходят два синдрома – интоксикационный и респираторный.
Интоксикация обуславливает:
- отказ от принятия пищи,
- значительное снижение аппетита,
- слабость,
- утомляемость,
- повышение температуры тела.
Справочно. При обструктивном бронхите даже у маленьких детей лихорадка редко превышает значение 38 градусов.
Респираторный синдром включает в себя два проявления: кашель и частое поверхностное затрудненное дыхание. Кашель в начале заболевания сухой надсадный, позже может появляться скудная вязкая прозрачная мокрота. Если мокроты становится много, и она приобретает зеленоватый оттенок, значит в патологическом очаге есть бактериальная инфекция.
Одышка носит экспираторный характер, больному сложнее сделать выдох чем вдох. При этом дыхание заметно учащается. На выдохе можно услышать дистантные хрипы – шумы, которые слышны без фонендоскопа при приближении к больному.
Справочно. Дыхательная недостаточность сопровождается цианозом. Вначале синюшность распространяется на носогубный треугольник и пальцы стоп и кистей, а затем и на все тело. Тотальный цианоз говорит о выраженной дыхательной недостаточности. Таким пациентам трудно дышать. Со стороны кажется, что в дыхании участвуют руки и лицо – при дыхании плечи как бы поднимаются, а нос расширяется.
При остром течении заболевания все симптомы постепенно исчезают в течение трех недель.
Хронический обструктивный бронхит – симптомы
Обструктивный бронхит у взрослых течет волнообразно, состояние больного то улучшается, то ухудшается. Во время улучшения  присутствуют следующие проявления:
присутствуют следующие проявления:
- Кашель. Он появляется первым среди всех проявлений. Кашель возникает чаще всего по утрам при смене положения тела из горизонтального в вертикальное, при прогрессировании болезни кашель мучает больного на протяжении всего дня.
- Мокрота. Появляется не сразу. Вначале кашель сухой, а затем появляется скудное количество очень вязкой трудноотделяемой мокроты. Продуктивным кашель становится, как правило, утром. Пока больной спит, мокрота застаивается в бронхах, а при перемене положения на вертикальное, она раздражает бронхи и возникает продуктивный кашель. В течение дня мокрота отсутствует.
- Одышка. Это типичный для обструктивного бронхита симптом, но появляется он не сразу. Хронический бронхит прогрессирует очень длительно, одышка при этом возникает спустя годы от начала болезни. Она носит экспираторный характер. Больному сложно сделать выдох, из-за чего дыхание становится более поверхностным и частым. Сначала затрудненное дыхание возникает при выполнении физических упражнений, а затем и в покое.
- Вынужденное положение тела. Этот симптом является наиболее поздним и возникает вместе с выраженной дыхательной недостаточностью. Для того, чтобы обеспечить адекватный газообмен больному приходится задействовать всю вспомогательную дыхательную мускулатуру, а для этого необходимо фиксировать плечевой пояс. Именно потому такие пациенты часто сидят или стоят, упираясь руками в твердую поверхность.
В период обострений к уже имеющейся патологии присоединяется бактериальная флора.
Внимание. У больных с хроническим бронхитом дыхательные пути не могут защищать себя от инфекции, потому обострения наступают часто.
В период обострения у больных мокроты становится много, она разжижается, приобретает зеленый оттенок. Кашель имеет влажный характер и беспокоит больного весь день. При этом усиливаются проявления дыхательной недостаточности. Высокая температура не является характерным признаком бронхита, но некоторые пациенты лихорадят.
Способы диагностики
 Бронхит не всегда требует специального подтверждения. При остром течении заболевания диагноз выставляют по клиническим симптомам. Часто это заболевание не требует подтверждения, методы диагностики являются малоинформативными. Хронический бронхит требует более достоверного подтверждения.
Бронхит не всегда требует специального подтверждения. При остром течении заболевания диагноз выставляют по клиническим симптомам. Часто это заболевание не требует подтверждения, методы диагностики являются малоинформативными. Хронический бронхит требует более достоверного подтверждения.
Пациенту с подозрением на острое воспаление дыхательных путей назначают рентгенографию легких и клинический анализ крови, позволяющие исключить пневмонию.
Справочно. На рентгенограмме при бронхите рисунок бронхиального дерева усилен, у некоторых пациентов наблюдаются эмфизематозные участки просветления в легких. Если в легких видна инфильтрация, значит у пациента пневмония. В общем анализе крови при бронхите чаще лейкоцитоз с лимфоцитозом, при пневмонии – с нейтрофилезом.
Эти данные являются неспецифическими, могут встречаться при других патологиях дыхательной системы. Наиболее информативна бронхоскопия – метод, позволяющий увидеть бронхиальное дерево изнутри, оценить состояние слизистой бронхов. Применяют бронхоскопию редко, поскольку метод является инвазивным и доставляет дискомфорт пациенту.
При хроническом обструктивном бронхите необходимо не только подтвердить наличие обструкции, но и исключить другую патологию. Для подтверждения хронического бронхита используют рентгенографию и клинический анализ крови.
Справочно. Изменения, характерные для бронхообструкции при этом выявляются чаще, чем при остром течении заболевания. Основной метод подтверждения диагноза – спирометрия.
 Спирометрия – это исследование функции дыхательной системы. Пациенту предлагают сделать глубокий вдох и выдох, а затем подышать в обычном темпе в специальный прибор. Компьютерная программа оценивает его результаты и распечатывает их.
Спирометрия – это исследование функции дыхательной системы. Пациенту предлагают сделать глубокий вдох и выдох, а затем подышать в обычном темпе в специальный прибор. Компьютерная программа оценивает его результаты и распечатывает их.
В ходе спирометрии определяются два параметра (ФЖЕЛ и ОФВ1) и производится расчет их соотношения. ФЖЕЛ – это то количество воздуха, которое человек сможет выдохнуть после полного вдоха. Этот параметр показывает насколько способна растягиваться легочная ткань (от этого зависит объем вдыхаемого воздуха, что влияет на обогащение крови кислородом).
ОФВ1 – это показатель скорости прохождения воздуха по бронхам. При обструкции, то есть при закупорке бронхов скорость, конечно же снижается.
Для оценки типа нарушения был выведен показатель, который называется Индекс Тиффно. Это отношение ОФВ1 к ФЖЕЛ.
При хроническом обструктивном бронхите наблюдается уменьшение объема форсированного выдоха за первую секунду (ОФВ1) менее 80% от нормы. Индекс Тиффно уменьшается (норма 0,7).
Внимание. Такие же изменения характерны для бронхиальной астмы, потому обязательным исследованием является проба с сальбутамолом.
Пациенту выполняют спирометрию, затем дают препарат и снова выполняют спирометрию. В том случае, если показатели увеличились на 15% и более, можно говорить об обратимой бронхообструкции. При этом подтверждается бронхиальная астма. Если показатели увеличились незначительно, остались без изменений или ухудшились – подтверждается обструктивный бронхит.
Спирометрия позволяет не только подтвердить диагноз, но и определить стадию заболевания.
Обструктивный бронхит – лечение у взрослых и детей
 Острое воспаление бронхов этиотропно лечат с помощью интерферонов, добавляя к ним симптоматическую терапию. Последняя заключается в назначении муколитических препаратов (бромгексин, АЦЦ). При выраженной обструкции также назначают бронходилататоры короткого действия (ипратропий, сальбутамол).
Острое воспаление бронхов этиотропно лечат с помощью интерферонов, добавляя к ним симптоматическую терапию. Последняя заключается в назначении муколитических препаратов (бромгексин, АЦЦ). При выраженной обструкции также назначают бронходилататоры короткого действия (ипратропий, сальбутамол).
Если у пациента хронический обструктивный бронхит, лечение назначают согласно схемам. В период ремиссии таким пациентам назначают муколитики утром для разжижения мокроты и ее отхождения. При выраженной обструкции показаны бронходилататоры (сальметерол, пентоксифиллин). Во время обострения, если мокрота становится гнойной, добавляют антибактериальные препараты. Если присоединяется тяжелое воспаление вводят ингаляционные глюкокортикостероиды.
Внимание. Дыхательная недостаточность третьей степени является показанием к назначению кислородотерапии.
Большое значение в лечении заболевания имеет изменение привычек, отказ от курения, умеренная физическая нагрузка, отдых на морских курортах, увлажнение воздуха в доме.
Прогноз и профилактика
Острый обструктивный бронхит имеет хороший прогноз. При правильном лечении болезнь проходит бесследно. Дети могут болеть этой форма бронхита достаточно часто, но избавиться от всех его проявлений во взрослом возрасте.
Профилактикой острого воспаления дыхательных путей является неспецифическое повышение иммунитета:
- правильное питание,
- режим дня,
- прогулки на свежем воздухе,
- своевременное лечение вирусных заболеваний.
Внимание. Хронический обструктивный бронхит имеет неблагоприятный прогноз. Обструкция является необратимой, уменьшить ее нельзя, но можно предупредить прогрессирование заболевания.
К первичной профилактике относится отказ от активного курения, соблюдение правил индивидуальной защиты на рабочем месте, укрепление иммунитета. Вторичная профилактика хронического обструктивного бронхита заключается в правильном лечении заболевания и соблюдении рекомендаций врача. ХОБЛ часто становится причиной инвалидизации больного.
Хронический обструктивный бронхит у взрослых (ХОБЛ, ХБ) является воспалением бронхов, которое носит постоянный характер . Зачастую развивается у лиц, которые живут в неблагоприятных условиях, любителей покурить несколько пачек сигарет в день или постоянных пациентов пульмонологии, которые имеют иные болезни легких.
Отсутствие своевременного лечения провоцирует множество других проблем со здоровьем, которые могут привести к смерти человека.
Хроническая обструктивная болезнь легких не появляется мгновенно. В большинстве случаев этому сопутствует неоднократное предупредительное появление острого бронхита. Если в последующем не осуществляется качественная профилактика, болезнь перерастает в хроническую стадию.
Что происходит в организме
Когда у человека наблюдается хронический обструктивный бронхит, в легких начинают происходить различные процессы, часть из которых можно считать патологическими. Предшествуют этому некоторые предрасполагающие факторы, а также агрессивное воздействие окружающей среды.
Воспаление затрагивает бронхи, благодаря чему нарушается движение ресничек, которые покрывают мерцательный эпителий внутри органа . Затяжное течение вызывает гибель клеток выстилающей ткани.
После того как произошла ее трансформация, бронхи продуцируют большое количество вязкого, густого секрета. Он перестает обладать необходимыми защитными свойствами, становится рассадником различных бактерий, которые попадают в организм через носовые ходы.
В заключение наблюдается отек легочной ткани, гиперсекреция и принудительный спазм бронхов . Так выглядит кашлевой механизм у пациентов, страдающих ХОБЛ.
Причины развития
Существует множество факторов, которые способны вызвать хронический обструктивный бронхит. Множество из них зависит от действий человека, который халатно относится к своему здоровью.
Иногда патологические процессы плавно перетекают из детского возраста, провоцируя развитие ХБ во взрослой жизни.
 Причины, вызывающие заболевание:
Причины, вызывающие заболевание:
- Респираторно-синцитиальная инфекция. Это тяжелая форма ОРВИ, во время которой происходит поражение нижнего отдела легких . Инфекция, которая попадает в организм, вызывает развитие пневмонии или острого бронхита.
- Риновирусная и аденовирусная инфекции. Поражение провоцирует заболевания гайморовых пазух, воспаление носоглотки или аденоидов.
- Осложнения после перенесенного гриппа. Если пациент переносил болезнь на ногах, не посещал врача и не лечил инфекцию, грипп может дать осложнение в виде отека бронхов. Происходит подобное из-за того, что инфекция остается в нижних дыхательных путях, размножаясь в вязком секрете органа.
- Некоторые инфекционные возбудители. Иногда во время диагностического обследования высеваются ДНК вируса простого герпеса, хламидий или микоплазмы.
Первопричиной развития ХОБЛ является именно инфекция, которая длительное время находится в организме . Однако развитие болезни практически невозможно без предрасполагающих к ней факторов.
Предрасполагающие факторы
Человек, выполняя привычные дела или игнорируя лечение некоторых заболеваний, может наносить непоправимый вред дыхательной системе.
В редких случаях бронхолегочный спазм является следствием генетической предрасположенности, а также аномалии строения бронхов. В большинстве своем, ХБ – абсолютно предсказуемое состояние.
 Когда чаще всего диагностируется хронический бронхит:
Когда чаще всего диагностируется хронический бронхит:
- лица, которые все детство страдали острой формой болезни, пневмонией;
- живущие в неблагоприятных условиях (плесень и грязь в квартире, наличие множества животных и прочее) ;
- аллергические заболевания (в том числе, бронхиальная астма);
- ослабленный иммунитет;
- активное, пассивное курение;
- профессиональные вредности (работа, принуждающая вдыхать молекулы газа, пыли, грязи, щелочи и пр.)
- у людей, проживающих в районах с загрязненным воздухом.
ХОБЛ является мужским заболеванием, но у женщин и детей тоже диагностируется, хотя гораздо реже. Чем большему количеству предрасполагающих факторов человек подвергается ежедневно, тем выше риски появления бронхообструкции .
Признаки острого бронхита
Хронической форме заболевания всегда предшествует острое воспаление бронхов из-за проникновения в них инфекции. Симптомы отличаются выраженностью, наблюдается общая интоксикация организма. Отсутствие грамотной диагностики и своевременного лечения вызывает ХБ .
 Признаками острого бронхита являются:
Признаками острого бронхита являются:
- повышенная или субфебрильная температура тела;
- кашель;
- малое количество отделяемой мокроты либо ее полное отсутствие;
- головная боль;
- слабость;
- невозможность вдохнуть полной грудью.
Сухой, надрывистый кашель усиливается в вечернее время, отличается непродуктивностью . Иногда присоединяется одышка. У пациента происходит раздувание ноздрей из-за попыток набрать в легкие больше воздуха, в дыхании задействовано мускулатура шеи, груди и живота. Постоянный кашель приводит к боли в груди, мышцах.
Болезнь длится около 2-3 недель, потом наступает облегчение. Если имеет место быть троекратное повторение за год, можно говорить о рецидивирующем бронхите. Когда эпизоды наблюдаются на регулярной основе в течение двух лет, ставится диагноз хронический бронхит.
Симптомы ХОБЛ
Хронический обструктивный бронхит отличается вялотекущим течением. Симптоматика может появляться и угасать вновь . Периодически наблюдается острое воспаление, преимущественно в осенне-зимний период, так как именно в это время наиболее часты случаи заболевания гриппом и любой другой респираторной инфекцией.
 Главные симптомы ХОБЛ:
Главные симптомы ХОБЛ:
- Кашель. Имеет постоянный характер, не приносит должного облегчения. Сопровождается хрипами и свистом из грудной клетки. Возможно выделение небольшого количества густой мокроты или ее полное отсутствие. Если в анамнезе существуют артериальная гипертензия, кашель нередко проходит с кровохарканьем.
- Одышка. Выраженность варьируется в зависимости от стадии заболевания. Экспираторная одышка, которая представляет собой невозможность полноценного выдоха, появляется из-за сужения просвета бронха. Легкие отекают, наполненные большим количеством секрета, что влияет на их способность перекачивать воздух.
Обострение может происходить на фоне ОРВИ или гриппа, сопровождается субфебрильной температурой и слабостью . Такое состояние требует регулярного наблюдения у пульмонолога, приема необходимых медикаментов для облегчения симптоматики.
Диагностика
Для качественного обследования и постановки правильного диагноза человеку, которого беспокоит постоянный кашель, рекомендуется обратиться к терапевту и пульмонологу.
 На первом приеме врач собирает полный анамнез жизни пациента, а также анамнез конкретного заболевания. Самой главной информацией для специалиста является наличие вредных привычек, аллергических заболеваний, бронхиальной астмы
.
На первом приеме врач собирает полный анамнез жизни пациента, а также анамнез конкретного заболевания. Самой главной информацией для специалиста является наличие вредных привычек, аллергических заболеваний, бронхиальной астмы
.
Затем пульмонолог проводит осмотр и аускультацию. Это помогает выявить характер одышки, а также узнать, из каких отделов дыхательной системы наблюдаются хрипы.
Диагностика хронического обструктивного бронхита состоит из 3 основных методов обследования.
- Рентгенография легких. На ней можно заметить усиление рисунка бронхиального дерева, эмфизему легких и деформацию легочных корней. Рентген также помогает исключить локальные поражения дыхательного органа (например, злокачественное новообразование) и выявить сопутствующие заболевания.
- Исследование функции внешнего дыхания. Во время процедуры пациенту необходимо осуществлять дыхательные движения через трубку, зажатую между губами. Специальный прибор помогает оценить объем легких и качество их функционирования. Квалифицированный специалист сможет увидеть на результатах работы прибора именно хронический обструктивный бронхит, поэтому такое обследование является и дифференциальной диагностикой.
- Исследование биологических жидкостей пациента. Сюда можно отнести общий анализ крови, мочи и мокроты. Главной составляющей является забор мокроты для цитологического исследования, ее чувствительности к антибиотикам, а также на бактерию Коха (туберкулез).
- Бронхография.
Позволяет исключить другие заболевания легочной системы . Выполняется при помощи бронхоскопа и аппарата для проведения рентгена. Проводится под анестезией. Во время процедуры в дыхательные пути пациента вводится специальный эндоскоп, который помогает доставить в бронхи необходимое красящее вещество. Затем рентген-аппарат выполняет серию снимков.
По завершении всех необходимых диагностических обследований пульмонолог ставит точный диагноз и назначает лечение, которое поможет облегчить состояние пациента.
Лечение
 Терапия ХОБЛ представляет собой устранение симптоматики и поддержание длительной ремиссии заболевания. Излечиться от хронического бронхита полностью невозможно
. Однако прием необходимых медикаментов, устранение вредных привычек и ведение здорового образа жизни способны существенно снизить риски возникновения осложнений.
Терапия ХОБЛ представляет собой устранение симптоматики и поддержание длительной ремиссии заболевания. Излечиться от хронического бронхита полностью невозможно
. Однако прием необходимых медикаментов, устранение вредных привычек и ведение здорового образа жизни способны существенно снизить риски возникновения осложнений.
Лечение хронического обструктивного бронхита современными средствами включает в себя прием:
- спазмолитиков;
- бронхорасширяющих препаратов;
- НПВС (нестероидные противовоспалительные средства);
- отхаркивающих таблеток или сиропов.
При необходимости для снятия симптомов острого течения болезни назначаются жаропонижающие и обезболивающие лекарства . Также после исследования мокроты на устойчивость микроорганизмов к антибиотикам врач прописывает препараты из этой группы.
Лечить заболевание без консультации с врачом, назначая себе препараты самостоятельно, не рекомендуется. Также специалисты не советуют во время каждого обострения принимать медикаменты, которые пульмонолог советовал на прошлом приеме. Такое действие обязательно должно сопровождаться предварительной консультацией.
Устранение предрасполагающих факторов
Лечиться одними медикаментами будет недостаточно. Поскольку хронический обструктивный бронхит вызывает множество предрасполагающих факторов, пациенту необходимо полностью устранить их из повседневной жизни. В таком случае можно добиться стойкой ремиссии, если поддерживать здоровое состояние качественной и, главное, регулярной профилактикой.
Что можно сделать еще:
- Бросить курить и употреблять алкоголь.
 Сигаретный дым очень вредоносно воздействует на органы дыхательной системы
. Он разрушает клетки эпителия, но это не единственный вред. Вещества, которые содержится в продуктах горения сигареты, являются сильнейшими аллергенами и способствуют появлению бронхоспазма. Этиловый спирт тоже не обладает массой полезных свойств. Он провоцирует гибель множества клеток в организме человека, способствует снижению иммунитета и отсутствию его сопротивляемости с проникающими инфекциями.
Сигаретный дым очень вредоносно воздействует на органы дыхательной системы
. Он разрушает клетки эпителия, но это не единственный вред. Вещества, которые содержится в продуктах горения сигареты, являются сильнейшими аллергенами и способствуют появлению бронхоспазма. Этиловый спирт тоже не обладает массой полезных свойств. Он провоцирует гибель множества клеток в организме человека, способствует снижению иммунитета и отсутствию его сопротивляемости с проникающими инфекциями.
- Устранить причину возникновение аллергии.
Сбой в работе иммунной системы провоцирует появление аллергических заболеваний, которые влияют на течение бронхиальной астмы и ХБ. Не следует заводить животных, если есть предрасположенность к аллергии любого типа. В помещениях, в которых человек проводит большую часть времени, следует регулярно проводить влажную уборку, а также следить за уровнем влажности воздуха. Устранить из дома плесень, если таковая имеется.
- Выполнять дополнительные лечебные мероприятия.
К таким можно отнести: выполнение дыхательной гимнастики, массаж мышц спины и перкуторный массаж, который способствуют скорейшему отхождению мокроты из бронхов .
Без соблюдения всех врачебных рекомендаций стойкой ремиссии добиться не удастся. Какими бы современными и эффективными ни были принимаемые медикаменты, они окажут лишь временное действие, абсолютно не влияя на первопричину появления заболевания.
Такой комплексный подход поможет на длительное время приостановить воспалительный процесс, а при соблюдении регулярный профилактики ремиссию можно постоянно поддерживать.
Профилактика
От качественной профилактики зависит не только успех медикаментозной терапии, но и наличие сопутствующих заболеваний, которые могут возникнуть без ее проведения. Профилактические мероприятия можно осуществлять после инцидента с острым бронхитом или при наличии предполагающих ХБ факторов.
 Что рекомендуют специалисты:
Что рекомендуют специалисты:
- Отказаться от курения. Сюда же можно отнести пассивное курение, когда человек вынужден находиться в помещении, где постоянно циркулирует сигаретный дым.
- Осуществлять умеренные физические нагрузки. Во время занятий спортом особое внимание следует уделять дыханию . В программу упражнений можно внести дыхательную гимнастику.
- Чаще дышать морским или лесным воздухом, если есть такая возможность. Полезными для здоровья будут прогулки под дождем или после него, когда воздух наиболее насыщен озоном.
- Своевременно проходить обследование у профильных врачей, лечить сопутствующие заболевания.
- Укреплять иммунитет, правильно питаться, закаляться.
- Если есть такая возможность, следует сменить место работы, на котором существует риск развития ХОБЛ. К этой группе можно отнести рабочих шахт, строителей, работников сельскохозяйственной или металлургической промышленности, сотрудников различных заводов и так далее.
Лицам, которые имеют склонность к возникновению болезни легких, следует отказаться от частого общения с животными . Если кошка или собака уже живет в доме, необходимо регулярно осуществлять влажную уборку. Будет лучше, если заниматься пушистым другом станет кто-то из домочадцев. Подобные действия помогут предотвратить дальнейшее развитие заболевания.
Осложнения и прогноз
Если у пациента стоит диагноз хроническая обструктивная болезнь легких, вылечить ее полностью не получится. Современная медицина способна предоставить методы, которые снимут симптоматику, позволят добиться существенного облегчения формы и течения заболевания.
Отсутствие лечения способно вызвать множество различных осложнений. Сюда можно отнести бронхиальную астму, злокачественные новообразования легких, пневмонию, острую дыхательную недостаточность, что в нередких случаях приводит к летальному исходу.
Человек должен внимательно относиться к своему здоровью и обследоваться при подозрении на заболевания легких. В таком случае качество его жизни не будет усугубляться наличием хронических болезней, которые доставляют массу страданий и неудобств.
Бронхит обструктивный – заболевание, характеризующееся воспалительным процессом в бронхах и легочной ткани и образованием отека. Заболевание поражает слизистую оболочку верхних и средних бронхов, вызывая спазм и сужение тканей и затруднение дыхания. Выделяются острый и хронический обструктивный бронхит. Обструктивный бронхит у детей обычно встречается в возрасте до 4 лет.
Хронический обструктивный бронхит - хроническое прогрессирующее заболевание, в основе которого лежит дегенеративно-воспалительное неаллергическое поражение слизистой трахеобронхиального дерева, обычно развивающееся в результате длительного раздражения воздухопроводящих путей вредными агентами с перестройкой секреторного аппарата и склеротическими изменениями в бронхиальной стенке характеризуется кашлем с выделением мокроты не менее 3 мес. в течение более 2 лет подряд. Диагноз ставится после исключения других возможных причин длительного кашля.
Виды хронического бронхита:
- простой (катаральный) хронический обструктивный бронхит;
- слизисто-гнойный хронический обструктивный бронхит;
- гнойный хронический обструктивный бронхит.
Симптомы обструктивного бронхита:
Характерные для обструктивного бронхита симптомы следующие:
- затруднение дыхания;
- гипоксия (нехватка кислорода);
- одышка;
- шумы, свист при дыхании;
- приступообразный кашель с отделением мокроты;
- высокая температура;
- повышенное потоотделение (особенно ладоней);
- артериальная гипертензия;
- общая слабость организма.
У маленьких детей может наблюдаться активное участие грудной клетки, плечевого корпуса, брюшного пресса в дыхательном процессе.
Признаки хронического обструктивного бронхита:
Хронический кашель (приступообразный или ежедневный, часто продолжается целый день, либо изредка, только ночью) и хроническое выделение мокроты – не менее 3 месяцев в течение более 2 лет. Нарастающая по времени экспираторная одышка, варьирующая в очень широких пределах – от ощущения одышки при незначительных физических нагрузках до тяжелой дыхательной недостаточности, определяемой даже при незначительных физических упражнениях и в покое.
Причины обструктивного бронхита:
- наследственный фактор;
- частые заболевания носоглотки (ОРВИ, грипп);
- острая аллергическая реакция;
- курение, в том числе, курение родителей в присутствии детей;
- неблагоприятная экологическая обстановка;
- переохлаждение.
Наиболее важным фактором риска хронического обструктивного бронхита является курение, табачный дым, озон. Далее следуют запыленность и химикаты (раздражающие вещества, пары, испарения) на рабочем месте, загрязнения воздуха жилых помещений продуктами сгорания органического топлива, загрязнение окружающего воздуха, пассивное курение, инфекции дыхательных путей в раннем детском возрасте.
Диагностика обструктивного бронхита:
Чтобы диагностировать обструктивный бронхит, врач-пульмонолог:
- назначает общий анализ крови, мочи;
- проводит иммунологические пробы;
- прослушивает легкие фонендоскопом;
- проводит бронхоскопию;
- проводит исследование мокроты и смывов верхних дыхательных путей;
- назначает рентгенографическое исследование легких;
- проводит компьютерную томографию лёгких.
Лечение обструктивного бронхита:
Лечение обструктивного бронхита включает в себя:
- спазмолитические препараты;
- бронхорасширяющие средства;
- нестероидные противовоспалительные средства;
- жаропонижающие препараты;
- противокашлевые препараты;
- отхаркивающие средства;
- ингаляции;
- обильное питье;
- массаж грудной клетки.
Тактика лечения хронического обструктивного бронхита:
При лечении хронического обструктивного бронхита главным является снижение темпов прогрессирования заболевания.
При простом (катаральном) хроническом обструктивном бронхите основным методом лечения является использование откаркивающих средств, направленных на нормализацию мукоцилиарного клиренса и профилактику присоединения гнойного воспаления. В качестве отхаркивающих можно использовать препараты рефлекторного действия термопсис и эпикуана, алтей, багульник или резобтивного действия - йодистый калий, бромгексин; или муколитики и мукорегуляторы - амброксол, ацетилцистеин, карбоцистеин, которые разрушают мукополисахариды и нарушают синтез сиалумуцинов мокроты.
При обострении хронического обструктивного бронхита проводят 1-2 недельные антибактериальную терапию с учетом антибиотикограмм. Предпочтение отдается препаратам макролидов новых генераций, амоксициллин+клавулановая кислота, клиндамицин в сочетании с муколитиками. При обострениях заболевания назначают антибактериальную терапию (спирамицин 3000 000 ЕД х 2 раза, 5-7 дней, амоксиклав 625 мг х 2 раза, 7 дней, кларитромицин 250 мг х 2раза, 5-7 дней, цефтриаксон 1,0 х 1 раз, 5 дней). При гипертермии назначают парацетамол.
После получения результатов бактериологического исследования в зависимости от клинического эффекта и выделеннной микрофлоры вносятся коррективы в лечение (цефалоспорины, фторхинолоны и др.).
Важное место в лечении ХБ принадлежит методам лечебной дыхательной гимнастики, направленным на улучшение дренажной функции бронхиального дерева и тренировку дыхательной мускулатуры. Определенное значение имеют физиотерапевтические методы лечения и лечебный массаж дыхательной мускулатуры.
Для лечения и профилактики возникновения микоза при длительной массивной антибиотикотерапии применяют итраконазол оральный раствор по 200 мг 2 р\сут в течение 10 дней.
Основой симптоматического лечения хронического бронхита являются бронхолитические средства, предпочтительно в ингаляциях - фиксированная комбинация фенотерола и ипротропия бромида.
Первым и наиболее действенным методом для этого служит прекращение курения. Любые консультации, о вреде курения эффективны и должны использоваться при каждом приеме.
Необходимо исключить факторы риска, необходима ежегодная вакцинация противогриппозной вакциной и броходилятаторы короткого действия по потребности.
Перечень основных медикаментов:
- Ипратропия бромид аэрозоль 100 доз
- Ипратропиум бромид 21 мкг + Фенотерола гидробромид 50 мкг
- Сальбутамол аэрозоль 100 мкг/доза; таблетка 2 мг, 4 мг; раствор для небулайзера 20 мл
- Теофиллин таблетка 200 мг, 300 мг таблетка ретард 350 мг
- Фенотерол аэрозоль 200 доз
- Салметерол аэрозоль для ингаляции 250 мкг/доза
- Амброксол сироп 15 мг/5 мл; 30мг/5 мл; раствор 7,5 мг/мл
- Амоксициллин пероральная суспензия 250 мг/5 мл
- Амоксициллин+клавулановая кислота 625 мг
- Парацетамол сироп 2,4% во флаконе; суспензия; суппозитории 80 мг
- Азитромицин 500 мг
- Итраконазол оральный раствор 150 мл – 10 мг\мл
- Метронидазол 250 мг, табл.
Перечень дополнительных медикаментов:
- Аминофиллин раствор для инъекций 2,4% в ампуле 5 мл, 10 мл
- Бекламетазон аэрозоль 200 доз
- Флютиказон аэрозоль 120 доз
- Кларитромицин 500 мг, табл.
- Спирамицин 3 млн. ЕД, табл.
Критерии перевода на следующий этап:
- субфебрильная температура более 3 дней и выделение гнойной мокроты;
- нарастание дыхательной недостаточности и признаки сердечной недостаточности.
Осложнения и опасность обструктивного бронхита:
Если вовремя не начать лечение острого бронхита обструктивного типа, заболевание может приобрести хронический характер и вызвать осложнения, такие как:
- воспаление легких;
- острая дыхательная недостаточность;
- бронхиальная астма;
- формирование хронического лёгочного сердца;
- эмфизема легких;
- туберкулез;
- рак легкого.
Возможен летальный исход.
Группу риска составляют:
- люди, подверженные аллергическим реакциям;
- люди, имеющие в анамнезе атопический дерматит;
- люди, проводящие много времени в местах с загрязненным воздухом (шахтеры, строители, железнодорожники);
- курящие люди.
Профилактика обструктивного бронхита:
Для профилактики обструктивного бронхита пациентам рекомендуется:
- своевременно лечить заболевания ЛОР-органов;
- делать специальную дыхательную гимнастику;
- укреплять иммунитет;
- не курить в присутствии детей;
- регулярно проветривать рабочее помещение и квартиру.
Число пациентов, заболевающих данным тяжелым поражением органов дыхания, стремительно возрастает. Как прогнозирует ВОЗ, обструктивный бронхит вскоре станет в мире второй причиной летальных исходов, опередив рак, инфаркты и инсульты.
Медикаментозное лечение обструктивного бронхита
Что такое обструктивный бронхит и как его лечить? Есть множество причин, из-за которых нижние дыхательные пути раздражаются и воспаляются: вредные химические соединения в воздухе, пыль, выделения растений, бактериальная, вирусная инфекция. Просветы бронхов, их мелких ответвлений бронхиол отекают, сужаются. Накапливающаяся мокрота, не находя выхода, застаивается. В результате у человека затрудняется дыхание, его одолевают приступы удушья.
Однако это полбеды. Обструкция (мышечные спазмы) запускает опасный механизм деградации бронхиального дерева. Постепенно патологический процесс становится практически необратимым. Обструктивный бронхит – болезнь, типичная для взрослых. Для детей же характерно длительное острое воспаление нижних дыхательных путей, особенно если у ребенка слабый иммунитет.
Часто недуг возникает на фоне ринитов, гайморитов, фарингитов, ангин. Лечение хронического обструктивного бронхита у взрослых требует не снятия симптомов, не эпизодической терапии, а терпеливой комплексной санации всей дыхательной системы, которая может занимать не один месяц. Только при этом условии тяжелое заболевание перестает прогрессировать.
Лечение отличается многообразием схем, в которых учитываются стадии заболевания, степень разрушения органов дыхания. Никакие лекарства не принесут желаемого эффекта, если человек продолжает курить. Как только пациент отказывается от никотина, состояние его бронхов значительно улучшается, даже у заядлых курильщиков с запущенными формами недуга.
Бронхорасширяющие средства
Это бронхолитики, бронходилататоры, как называют такие медикаменты фармацевты и врачи. Разные по механизму действия, лекарства объединены в единую группу, поскольку их общее назначение – ликвидация спазмов больных бронхов. Чтобы вылечить пациента, у которого выявлен обструктивный бронхит, крайне необходим такой базовый препарат. Спазмы быстро проходят, как только бронхи расширяются.
Холиноблокаторы
Основные медикаменты для купирования приступов бронхоспазмов:
- Атровент (Бромид ипратропия) – аэрозоль и раствор для ингаляций, действующий быстро, через 10-15 минут, но недолго, около 5 часов;
- Беродуал (Бромид ипратропия плюс Фенотерол) – тоже короткого действия;
- Спирива (Бромид тиотропия) – порошок для ингаляций длительного действия.
Бета-адреномиметики
Эффект от лекарств короткого действия наступает через считаные минуты, а длится около 5 часов. Ими можно лечить обструктивный бронхит с острыми приступами бронхоспазмов. Самые известные:
- Сальбутамол – аэрозоль для ингаляций с дозатором (менее востребованы раствор для инъекций и таблетки), скорая помощь при астматических приступах;
- Фенотерол в таблетках – более эффективен, чем Сальбутамол;
- Ипрадол (Гексопреналин) – дозированный аэрозоль.
Эффект от медикаментов пролонгированного действия наступает примерно через 15 минут, но длится вдвое дольше, около 10-12 часов:
- Кленбутерол – сироп, которым можно лечиться после I триместра беременности, при грудном вскармливании, младенческом возрасте детей;
- Салметерол – для ингаляций, предпочтителен при патологиях сердца;
- Форадил (Формотерол) – как таблетки, так и порошок для ингаляций.

Производные ксантина
Эти препараты для купирования спастических приступов, которые вызывает обструктивную форму заболевания, выпускают как в форме таблеток, капсул, так и инъекционных растворов. Востребованные такие метилксантины, как:
- Теофиллин;
- Аминофиллин;
- Теобромин;
- Эуфиллин;
- таблетки пролонгированного действия: Теотард, Теопэк, Ретафил.
Отхаркивающие и муколитические средства
Эффективны отхаркивающие препараты, муколитики, разжижающие вязкий секрет, который легче выводится из бронхов. Медикаменты этой группы начинают лечить заболевание не сразу, а через день-два и даже неделю. Взрослым и детям назначают такие лекарства, как:
- Бромгексин;
- АЦЦ (Ацетилцистеин);
- Амброксол (Лазолван);
- Бронхикум.
Антибиотики при обострении
Не обойтись бездейственных антибиотиков. Если больного можно лечить в домашних условиях, назначают таблетки. При тяжелых обострениях болезни необходимы инъекции. Антибиотики выбора:
- Амоксициллин;
- Амоксиклав (Амоксициллин плюс клавулановая кислота);
- Левофлоксацин или Моксифлоксацин;
- Азитромицин (Сумамед, Хемомицин).

Эффективные антигистаминные препараты
Эти лекарства следует принимать тем, у кого заболевание вызвано аллергическими реакциями. Многие врачи назначают препараты последних поколений, которые обладают минимумом побочных действий. Как предупреждает известный доктор Комаровский, старые лекарства: Супрастин, Тавегил, Дипразин, Димедрол – усиливают вязкость мокроты в бронхах, легких, повышая риск пневмонии.
Эффективные средства для взрослых и детей:
- Лоратадин (Кларитин);
- Цетиризин (Зиртек);
- Дезлоратадин (Эриус, Дезал);
- Диметинден (Фенистил).
Гормональные препараты
Как лечат обструктивный бронхит, если устранить спазмы бронхолитиками, дилататорами и отхаркивающими средствами не удается? Назначают гормональные препараты. Чтобы снизить их негативные эффекты, лекарства можно начинать использовать в форме ингаляций или таблеток. Если же это не помогает, необходимы инъекции. Востребованными медикаментами считаются такие, как:
- аэрозоли: Будесонид, Флутиказон, Ингакорт, Беклазон Эко;
- таблетки: Преднизолон, Триамцинолон;
- инъекционные растворы: Преднизол, Дексаметазон.

Методы нетрадиционной медицины
Эти виды терапии в комплексе с медикаментами активизируют резервы организма для борьбы с болезнью. При этом отпадает необходимость в больших дозах лекарств. Практикуются:
- мануальная терапия;
- иглоукалывание;
- точечный массаж;
- спелеотерапия (лечение в соляных пещерах или камерах);
- гомеопатия.
Лечение гомеопатией
Эффективными считаются такие препараты на основе природного сырья, как:
- растирка Антимониум Тартарикум, назначаемая при очень вязкой слизи, удушье;
- капли Белладонна, помогающие ликвидировать воспалительный процесс;
- мазь, шарики Бриония, снимающие загрудинные боли;
- капли Нукс Вомика, устраняющие приступы кашля.
Занятия дыхательной гимнастикой
Комплексы тренировок дыхания тоже помогают лечить обструктивный бронхит. Популярные упражнения гимнастики Стрельниковой (выполняются стоя или сидя по 12-15 раз):
1.«Объятия». Поднять руки на уровне шеи, согнуть в локтях. Затем одновременно с вдохом сдвигать их, как бы обхватывая свои плечи. На выдохе развести руки.
2. «Насос». При вдохе слегка наклоняться вниз, при выдохе – выпрямляться.
3.«Не дышать». Немного наклонясь, носом сделать энергичный вдох, не дышать минимум 10-15 секунд, затем – выдох.

Массаж
Рекомендуется откашливаться при проведении процедуры вибрационного массажа: лежа на животе больной певуче произносит гласные звуки, а массажист дробно поколачивает по спине ладонями. Мокрота отходит лучше, болезньотступает. Напряженные мышцы грудной клетки, бронхи расслабляет точечный массаж. При этом активизируются биологически активные зоны. Эффективен постуральный дренаж: меняя позы тела, пациент делает глубокие вдохи носом, а выдохи – через сжатые губы, потом откашливается.
Бронхиты проявляются воспалительной реакцией слизистых оболочек бронхов, но при наличии у больных проявляются и его признаки.
Для обструктивного синдрома отличительной чертой является наличие признаков нарушения прохождения воздуха по бронхиальным путям.
Особенно часто бронхиты с обструктивным компонентом возникают у детей младших возрастных групп. Частота данной патологии среди детей объясняется тем, что у них просвет бронхов значительно уже, чем у взрослых.
Также при этом у них имеется повышенная реакция рецепторного аппарата бронхиальной стенки.
Для взрослой возрастной группы наиболее характерным является развитие хронических форм бронхита. с обструкцией чаще встречается у взрослых с наличием аллергических патологий.
Сужение просветов бронхиального дерева происходит по причине развившегося отека слизистых оболочек, либо за счет выраженного сокращения мышечной стенки бронхов, либо при попадании инородного предмета в просвет бронха с развитием закупорки.
Спровоцировать обструктивный бронхит могут внешние воздействия:
- вирусные агенты;
- бактериальный агент;
- курение;
- злоупотребления алкоголем;
- проживание в городах с крупными промышленными предприятиями;
- работа на промышленных производствах с наличием вредных воздушных факторов;
- генетические предрасположенности;
- воздействие аллергических факторов;
- низкий уровень иммунитета;
- пороки развития бронхиального дерева;
- опухолевые образования бронхиального дерева и трахеи;
- инородные тела мелкие;
- травматические повреждения бронхиальной стенки;
- частые болезни верхних дыхательных путей.
Любой вирусный агент, вызывающий заболевания верхних дыхательных путей, может приводить к развитию данной патологии.
Лидируют следующие вирусные инфекции:
- аденовирус;
- риновирус;
- парагрипп;
- РС-вирус.
Бактериальные инфекционные агенты, вызывающие данную патологию, следующие:
- стрептококк;
- пневмококк;
- стафилококк;
- микоплазмы;
- хламидии;
- моракселлы.
Хронические формы развиваются при длительных воздействиях неблагоприятных факторов, постепенном нарастании степени закупорки просвета.
Часто при этом хронические изменения приводят к стойким изменениям строения стенки бронхов и носят постоянный характер (необратимый).
Запущенные случаи хронического обструктивного бронхита плохо поддаются лечению, человек может стать инвалидом.
Симптоматика заболевания
Клинические проявления бронхита зависят от формы патологического процесса.
При острой форме бронхита все симптомы нарастают за короткий промежуток времени, иногда за считанные минуты (при аллергических реакциях, либо при попадании инородных предметов).
После воздействия этиологического фактора на слизистые оболочки бронхов болезнь может развиться через несколько минут – при аллергических процессах, инородных предметах, либо через несколько дней при вирусных или бактериальных воздействиях.
Как и для бактериального характерно то, что изолированное воспаление бронхиальной стенки происходит редко.
В большинстве случаев при данной природе воспалительного процесса развивается поражение и слизистых оболочек близлежащих органов, конъюнктивы глаз.
Также характерно развитие болезни с проявлений в первую очередь интоксикации организма, проявляющейся следующими симптомами у больных:
- мышечными болями;
- головными болями;
- ознобами;
- быстрой утомляемостью;
- постоянным чувством усталости;
- сниженным аппетитом, либо его отсутствием;
- у детей присутствует плаксивость, капризность;
- повышенным потоотделением.
Для признаков бронхита, имеющего обструктивный компонент характерны следующие симптомы:
- развитие одышки;
- появление кашля, как защитного компонента.
При остром воспалительном процессе кашель возникает от того, что в просветах бронхиального дерева скапливается большое количество слизи, также это происходит при раздражении рецепторов в результате отечности тканей бронхиальной стенки.
В первые несколько суток кашель имеет непродуктивный характер, носит частый характер. Он может усиливаться в ночное время.
Так при вирусной этиологии у больных всегда наблюдается кашель с мокротой слизистого характера, прозрачной, либо светлого оттенка.
А при наличии бактериальной этиологии мокрота имеет вязкую консистенцию, с желтым, либо зеленым оттенком.
На близком расстоянии от больного слышно свист при выдохе, больному становится тяжело дышать. Одышка также развивается быстро, носит инспираторный характер (тяжело вдыхать).
При выраженных симптомах, тяжелом течении болезни больной нуждается в срочной госпитализации.
Данного заболевания все симптомы могут развиться за очень короткий промежуток времени, могут спровоцировать развитие острой дыхательной недостаточности.
В этом случае больному требуется оказание срочной первой помощи, для предупреждения развития асфиксии (удушья).
При развитии дыхательной недостаточности у человека возникают признаки гипоксии тканей:
- синюшная окраска области вокруг рта;
- синюшная окраска концевых фаланг пальцев рук и ног;
- повышается частота сердечных сокращений;
- головокружение.
При остром течении заболевания все изменения имеют обратимый характер, после излечения все функции восстанавливаются, полностью восстанавливается просвет бронхиального дерева, слизистые оболочки возвращаются к прежнему состоянию.
В отличие от острой формы болезни, при хронической форме все признаки нарастают в течение длительного промежутка времени.
И приобретенные патологические изменения не исчезают, они сохраняются.
Можно только предупредить прогрессирование нарастания бронхиальной обструкции и тем самым предупредить развитие тяжелых форм болезни, бронхиальной астмы.
Больные с длительное время не обращают на первые признаки болезни внимание.
Это происходит потому, что они не доставляют большого дискомфорта больным, не нарушают их жизнедеятельность.
Возникающие утренний кашель на ранних стадиях болезни, не заставляет их обращаться к специалисту.
Больной обращается при нарастании кашля в течение дня, либо при развитии обострения процесса. Одышка также как и кашель в первое время имеет непостоянный характер и не приносит дискомфорт больным. Она возникает лишь при нагрузках превышающих обычный уровень.
Одышка также как и кашель в первое время имеет непостоянный характер и не приносит дискомфорт больным. Она возникает лишь при нагрузках превышающих обычный уровень.
Но при отсутствии терапии и при продолжении действия отрицательных воздействий, она нарастает. Больному становится трудно выполнять привычную деятельность, в запущенных стадиях больные теряют способность к самообслуживанию.
В тяжелой стадии больные нуждаются в постоянном лечении, приеме медикаментов.
Как следует лечиться от недуга
Терапия бронхитов с обструкцией у взрослых осуществляется в домашних условиях, госпитализации подлежат лишь больные с тяжелыми формами болезни, либо с тяжелыми сопутствующими заболеваниями.
У детей наоборот возникновение обструкции в раннем возрасте является показанием к госпитализации ребенка в стационар.
Домашнему лечению подлежат только дети старше шести лет и с легкими формами болезни.
При проведении лечения бронхитов в домашних условиях необходимо выполнять следующие рекомендации:
- питание с исключение аллергенных продуктов;
- обильный питьевой режим;
- полноценное легкоусвояемое питание;
- постоянное поддержание нормальной влажности вдыхаемого воздуха.
У детей при бронхитах, особенно маленьких, способствует отделению мокроты вибрационный массаж грудной клетки. Для улучшения кровоснабжения легких при бронхитах, можно проводить лечебный массаж грудной клетки.
Положительное действие при бронхитах оказывают занятия дыхательной гимнастики. Медикаментозное лечение бронхитов обструктивных направлено на устранение причины, приведшей к развитию болезни, на облегчение отхождения мокроты и ее разжижение, снятие спазма мышечного слоя бронхов.
Медикаментозное лечение бронхитов обструктивных направлено на устранение причины, приведшей к развитию болезни, на облегчение отхождения мокроты и ее разжижение, снятие спазма мышечного слоя бронхов.
Для устранения бактериальной инфекции при бронхитах применяют антибиотики:
- Пенициллиновой группы (Пенициллин, Амосин, Амоксиклав, Флемоклав);
- Группы макролидов (Эритромицин, Клацид, Азитрокс);
- Группы цефалоспоринов (Цефазолин, Панцеф, Цефтриаксон, Зиннат);
- Респираторных фторхинолонов (Левофлоксацин).
Проводится курсовой прием антибактериальных препаратов.
Длительность приема определяется тяжестью воспалительного процесса и возбудителем.
Вирусные инфекции при бронхитах обязательно должны лечиться противовирусными средствами:
- Цитовир;
- Арбидол;
- Гриппферон;
- Ингавирин;
- Кагоцел.
Схема лечения вирусных бронхитов определяется только специалистом и зависит от возраста больного, массы тела и клинической картины процесса.
Для устранения аллергического воспаления при обструктивных бронхитах применяются антигистаминные лекарственные средства:
- Супрастин;
- Цетрин;
- Кларитин;
- Лоратадин.
Разжижают и помогают выведению мокроты при бронхитах следующие средства:
- Ацетилцистеин;
- Бромгексин;
- Лазолван;
- Амбробене.
Хороший отхаркивающий эффект при обструктивных бронхитах оказывают отвары приготовленные из готовых травяных грудных сборов.
Многих волнует вопрос можно ли гулять больному при обструктивном бронхите?
При наличии выраженной интоксикации, либо тяжелой форме бронхита гулять не разрешается, но при нормализации состояния можно.
При наличии аллергического заболевания можно гулять в местах, где нет воздействия аллергенов.
Можно гулять при дождливой погоде, так как в это время воздух максимально увлажнен, и больному легче дышать.
Лучше в каждом конкретном случае спросить у специалиста можно или нет гулять.
Обструктивные бронхиты могут вызывать тяжелые последствия. Но тяжелые последствия развиваются в случаях, когда лечение поздно начато, либо совсем отсутствуют.
Последствия тяжелых хронических обструктивных бронхитов выражаются в развитии стойкой дыхательной недостаточности.