Признаки позвоночной грыжи поясничного отдела лечение. Нпвс и обезболивающие – золотой стандарт
Читайте также
Краткое содержание: Поясничная грыжа (межпозвонковая грыжа поясничного отдела позвоночника)- это выбухание межпозвонкового диска в позвоночный канал на 5 и более миллиметров с развитием болевого синдрома и (или) симптомов неврологического дефицита, крайней степенью которых является синдром конского хвоста.
Что такое поясничная грыжа?
Дегенерация межпозвонковых дисков, возникшая под влиянием различных факторов, может привести к возникновению , особенно на поясничных уровнях L4-L5 и L5-S1. Наличие боли, и других симптомов зависит от локализации и размера выпячивания. Сбор анамнестических сведений, полноценный медицинский осмотр и магнитно-резонансная томография помогут провести дифференциальный диагноз между поясничной межпозвонковой грыжей, растяжением поясничных мышц и другими возможными причинами сходных симптомов. Существует множество вариантов лечения межпозвонковой грыжи в поясничном отделе позвоночника, но исследования часто дают противоречивые результаты. Первичный скрининг на наличие серьёзной патологии и наблюдение за развитием серьёзных осложнений (таких как неврологический дефицит, и резистентная боль) являются определяющими в лечении поясничной межпозвонковой грыжи.
Межпозвонковые диски отвечают за прикрепление друг к другу тел позвонков, гибкость позвоночника и поглощение и распределение нагрузок на позвоночный столб. С возрастом диски претерпевают значительные изменения в объёме и форме, равно как и в биохимическом составе и биохимических свойствах. Считается, что поясничная межпозвонковая грыжа является результатом дегенерации фиброзных колец, которая приводит к ослаблению фиброзной оболочки диска и, как следствие, появлению трещин и разрывов.
Симптомы поясничной межпозвонковой грыжи зачастую бывает сложно отличить от других заболеваний позвоночника или растяжения мышц. Для того, чтобы эффективно лечить межпозвонковую грыжу, необходимо собрать полную историю болезни, провести медицинский осмотр и направить пациента на МРТ-диагностику. Также важно понимать природу межпозвонковой грыжи и связанной с ней радикулопатии, а также знать о возможности спонтанного улучшения. В этой статье мы поговорим о стандартизированном подходе к диагностике и консервативному лечению поясничной межпозвонковой грыжи. Этот подход приведёт к более эффективному использованию диагностических исследований, сокращению количества ненужных направлений к врачу и неэффективных операций.
Причины дегенерации межпозвонковых дисков
Межпозвонковый диск имеет четыре концентрических слоя: внешнее фиброзное кольцо, состоящее из плотных коллагеновых волокнистых пластинок; внутреннего фиброзного кольца, состоящего из волокнистой хрящевой ткани; переходной области; и центрального пульпозного ядра. Итак, межпозвонковый диск состоит из коллагеновых волокон фиброзного кольца, которые обеспечивают прочность, и протеогликанов пульпозного ядра, которые обеспечивают устойчивость к компрессии.
Некоторые факторы, включая генетические и изменения в гидратации и коллагене, играют роль в развитии дегенеративной болезни дисков. Общепризнанно, что способность пульпозного ядра связывать воду играет существенную роль в физических свойствах диска. В здоровом диске пульпозное ядро распределяет нагрузку равномерно по всему фиброзному кольцу. Снижение гидратации диска может уменьшать эффект амортизации, что приводит к тому, что нагрузка на фиброзную оболочку распределяется ассиметрично, что может привести к её повреждению. Увеличение содержания коллагена в ядре также считается одним из факторов, ответственных за дегенерацию дисков.
Возможность генетических эффектов была исследована в связи с другими заболеваниями позвоночника, такими как , и анкилозирующий спондилит, но также проводились попытки связать дегенеративную болезнь дисков с наследственными факторами. Одно исследование сообщает о выраженной семейной предрасположенности к и предполагает, что этиология дегенеративной болезни дисков включает как наследственные факторы, так и факторы окружающей среды.
Клиническая оценка
Сбор анамнестических сведений позволяет врачу грамотно организовать медицинский осмотр, что увеличивает вероятность постановки верного диагноза. Симптомы, связанные с заболеваниями позвоночника, должны быть дифференцированы от симптомов серьёзных заболеваний, включая метастазы и ревматологичекую патологию, перелом и инфекцию.
Тревожные признаки в истории болезни: потенциально серьёзные состояния, которые могут проявляться болью в пояснице.
Перелом
Факты из истории болезни: серьёзная травма (автомобильная катастрофа, падение с высоты); незначительная травма или подъём тяжести у пожилых пациентов или пациентов с остеопорозом.
Опухоль или инфекция
Факты из истории болезни: возраст более 50 или менее 20 лет; история рака в анамнезе; симптомы, свидетельствующие о генерализации процесса (высокая температура, озноб, необъяснимая потеря веса); недавняя бактериальная инфекция; иммуносупрессия (использование кортикостероидов, пересадка органов, ВИЧ-инфекция); боль ухудшается ночью или в положении лёжа на спине.
Синдром конского хвоста
Факты из истории болезни: боль по ходу седалищного нерва, недавнее появление дисфункции мочевого пузыря; серьёзный или прогрессирующий неврологический дефицит в нижних конечностях.
Ревматологические заболевания
Ревматологические заболевания часто начинаются с других симптомов, а затем переходят на позвоночник. Воспалительные артриты, такие как анкилозирующий спондилит, приводят к генерализованной боли и скованности, выраженных с утра и несколько уменьшающиеся в течение дня. В целом, если причиной боли в пояснице является межпозвонковая грыжа, пациент может вспомнить точное время начала боли и факторы, сопутствующие её появлению. Если боль развивается постепенно, можно предположить наличие других дегенеративных заболеваний позвоночника.
Симптомы поясничной грыжи
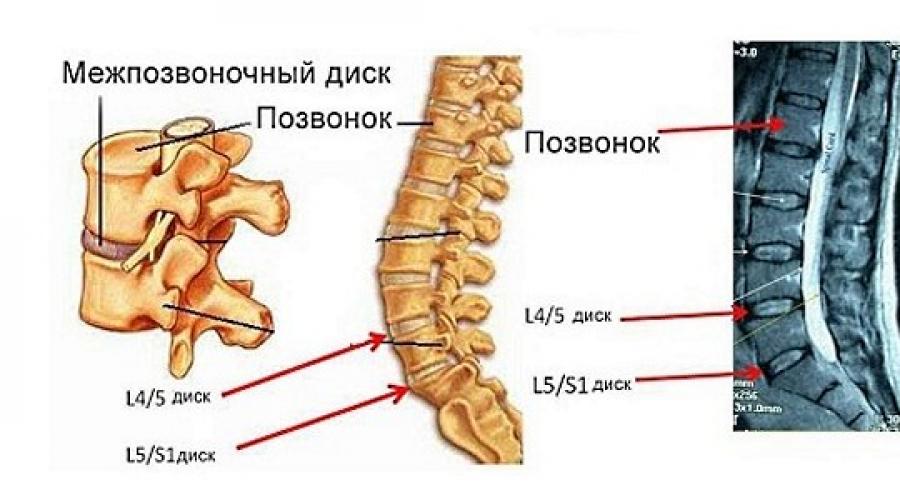
Наиболее часто межпозвонковые грыжи возникают на уровнях L4-L5 и L5-S1. Начало симптомов характеризуется острой, жгучей болью с распространением вниз по задней или боковой сторонам ноги и ниже колена. Боль обычно поверхностная и локализованная, часто сопровождающаяся онемением или покалываниями. В более сложных случаях могут наблюдаться моторный дефицит, снижение рефлексов или слабость.
Как правило, лишь относительно редкая центральная межпозвонковая грыжа может вызвать боль в пояснице и в области ягодицы по ходу нервов S1 и S2. Центральная межпозвонковая грыжа также может сдавливать нервные корешки конского хвоста, приводя к трудностям при мочеиспускании, недержанию или импотенции. Сбор анамнестических данных и осмотр могут выявить дисфункцию мочевого пузыря или кишечника. В таком случае пациент должен быть немедленно направлен на операцию для предотвращения перманентной потери функции.
Зачастую основной сложностью при оценке пациентов с симптомами центральной межпозвонковой грыжи является дифференциация между растяжением и межпозвонковой грыжей. Боль, вызванная растяжением поясницы, усиливается в положении стоя и при скручивающих движениях, в то время как боль, вызванная центральной грыжей, становится сильнее в тех позах, которые увеличивают давление на волокна фиброзного кольца (положение сидя).
Давление на межпозвонковыйх диск увеличивается в сидячем положении и при наклоне, в противоположность положению стоя и положению лёжа. Это объясняет усиление симптомов межпозвонковой грыжи, когда пациент находится в сидячем положении.
Диагностика
Медицинский и неврологический осмотр поясничного отдела позвоночника
Полный медицинский и полный неврологический осмотры помогут обнаружить дефекты на определённых поясничных уровнях. Первичная оценка при медицинском осмотре включает поиск любых внешних проявлений боли, включая аномальную позу. Поза и походка пациента должны быть также оценены на наличие , указывающего на межпозвонковую грыжу в пояснице. Остистые отростки и межостистые связки должны быть пальпированы на определение болезненности. Также должен быть оценен диапазон движений. Боль при сгибании поясницы позволяет предположить межпозвонковую грыжу, тогда как боль при растяжении поясницы скорее говорит о болезни дугоотростчатых суставов. Растяжение мышц или связок может стать причиной боли при контралатеральном сгибании.
Моторная и чувствительная функции, а также рефлексы также должны быть оценены для определения уровня защемлённого нерва. Мышечная сила измеряется от нуля (сократимость отсутствует) до пяти (полный спектр движений против силы тяжести с полной устойчивостью).
Локализация боли и моторный дефицит в связи со сдавлением нервного корешка на каждом позвоночном уровне
Уровень T12-L1
Локализация боли: боль в паховой области и средней части бедра
Моторный дефицит: отсутствует
Уровень L1-L2
Локализация боли: боль в передней и средней областях верхней части бедра
Моторный дефицит: лёгкая слабость в квадрицепсе; слегка уменьшенный супрапателлярный рефлекс
Уровень L2-L3
Локализация боли: боль в переднебоковой области бедра
Моторный дефицит: слабость в квадрицепсе; уменьшение пателлярного и супрапателлярного рефлексов
Уровень L3-L4
Локализация боли: боль в заднебоковой области бедра и передней тибиальной области
Моторный дефицит: слабость в квадрицепсах; снижение пателлярного рефлекса
Уровень L4-L5
Локализация боли: боль в подошве ноги
Моторный дефицит: слабость разгибающей мышцы большого пальца стопы
Уровень L5-S1
Локализация боли: боль по боковой стороне стопы
Моторный дефицит: уменьшение или выпадение ахиллова рефлекса
Специфические движения и позы, вызывающие боль и другие симптомы, также должны быть исследованы во время осмотра для определения источника боли. Например, верхняя поясничная область (L1, L2 и L3) контролирует подвздошно-поясничные мышцы, которые могут быть исследованы с помощью теста на сопротивление сгибанию бедра. Тест проводится в сидячем положении. Пациент должен попытаться поднять каждое бедро, в то время как врач кладёт руки на его ногу, создавая сопротивление. Боль и слабость во время теста указывают на защемление верхнего поясничного нервного корешка. L2, L3 и L4 нервные корешки контролируют квадрицепс, функция которого может быть проверена следующим образом: врач руками пытается согнуть активно вытягиваемое пациентом колено. Нервный корешок L4 также контролирует переднюю большеберцовую мышцу, функционирование которой можно исследовать, попросив пациента пройтись на пятках.
Нервный корешок L5 контролирует длинный разгибатель большого пальца, который можно проверить следующим образом: пациент садится и через сопротивление тянет большие пальцы стопы вверх. Нервный корешок L5 также иннервирует отводящую мышцу бедра, которую можно оценить с помощью теста: пациент стоит на одной ноге, врач встаёт сзади него и кладёт руки на бёдра пациента. Позитивный тест характеризуется любым понижением таза на противоположной стороне и позволяет предположить либо защемление нервного корешка L5, либо патологию тазобедренного сустава. Возможное наличие синдрома конского хвоста может быть идентифицировано, если у пациента наблюдаются необычная слабость анального сфинктера, перианальная потеря чувствительности или значительный моторный дефицит в нижних конечностях.
Признаки сдавления нервного корешка часто используются в оценке состояния пациентов, предположительно имеющих межпозвонковую грыжу. Тест с подъёмом прямой ноги (симптом натяжения Ласега) выполняется в лежачем состоянии. Врач поднимает ноги пациента приблизительно до 90 градусов. В норме эта поза приводит к лёгкому напряжению в подколенных сухожилиях. Если присутствует компрессия нервного корешка, этот тест приводит к возникновению сильной боли по задней поверхности ноги. Появление данного симптома может говорит о патологии L5 или S1 нервных корешков.
Перёкрестный тест с подъёмом прямой ноги (перекрёстный симптом Ласега) также позволяет предположить наличие сдавления нервного корешка. Во время этого теста врач поднимает здоровую ногу пациента. Этот тест приводит к появлению более специфичной, но менее интенсивной боли на затронутой стороне. Кроме того, пациента можно проверить на наличие признака Мацкевича, указывающего на раздражение бедренного нерва: у пациента, лежащего на животе, во время сгибания ноги в коленном суставе усиливается боль по передней поверхности бедра. Появление боли позволяет предположить защемление нервных корешков L2, L3 и L4.
Основным признаком межпозвонковой грыжи на рентгеновских снимках является снижение высоты диска. Рентгенография имеет ограниченную диагностическую ценность при подозрении на межпозвонковую грыжу, так как дегенеративные нарушения связаны с возрастом и могут также присутствовать у бессимптомных людей. Нейродиагностические визуальные тесты демонстрируют аномалии, по крайней мере, у одной трети бессимптомных пациентов. По этой причине компьютерная томография (КТ) также имеет ограниченную диагностическую ценность при подозрении на межпозвонковую грыжу.
Золотым стандартом для визуализации межпозвонковой грыжи является . Т1-взвешенные сагиттальные изображения с использованием спин-эхо могут подтвердить наличие межпозвонковой грыжи; тем не менее, размер выпячивания может быть недооценён, так как низкий сигнал фиброзного кольца сливается с низким сигналом спинномозговой жидкости. Обычные Т2 и Т2-взвешенные быстрые изображения с использованием спин-эхо используются для диагностики остеохондроза. МРТ также может показать наличие повреждения межпозвонкового диска, включая трещины фиброзного кольца и отёк смежных концевых пластинок. Как и КТ, МРТ может показать наличие дегенеративных изменений в дисках у бессимптомных пациентов; поэтому любые решения касательно лечения должны базироваться как на результатах диагностических тестов, так и на клинической картине.
МРТ традиционно использовалась для получения изображений в осевой и сагиттальной плоскостях. В последняя время стало возможным также делать наклонные изображения, позволяющие получить больше информации об определённых анатомических структурах, которая до этого была недоступна. Наклонные изображения ориентированы перпендикулярно по отношению к фораминальному отверстию. Наклонные изображения позволяют обнаружить защемление фораминального отверстия.
Лечение поясничной грыжи
Большинство пациентов с поясничной межпозвонковой грыжей хорошо отвечают на консервативное лечение, включая ограниченный постельный режим, упражнения, физиотерапию, массаж и . Подходящее лечение подбирает врач. Пациенту должен быть разъяснён характер заболевания и даны рекомендации по гигиене позвоночника.
В наших Клиниках использование комплексного подхода к лечению позволяет уменьшать размеры грыж диска без операции.
Придерживаться постельного режима обычно рекомендуется не более двух дней. Постельный режим более двух дней не приводит к улучшению состояния. Поддержание привычного уровня активности, напротив, приводит к более быстрому восстановлению.
Показания к хирургическому лечению межпозвонковой грыжи
Хотя для большинства пациентов с межпозвонковой грыжей консервативное лечение оказывается эффективным, существует небольшой процент людей, которым консервативное лечение не помогает, а также люди, имеющие симптомы, которые делают необходимым срочное оказание медицинской помощи. Любое решение о хирургическом вмешательстве должно быть основано на клинических симптомах и подтвержденных результатах диагностических обследований. Показаниями к проведению операции являются: синдром конского хвоста, прогрессирующий неврологический дефицит, глубокий неврологический дефицит, а также сильная, инвалидизирующая боль, которую не удалось облегчить в течение 4-6 недель консервативного лечения.
Является одним из самых распространенных нарушений функции опорно-двигательной системы.
Данная проблема возникает тогда, когда пульпозная сердцевина позвоночного диска фактически выдавливается из фиброзного кольца.
Подобное нарушение приводит к тому, что ткани поврежденного межпозвоночного диска начинают давить на нервные корешки позвоночного столба.
Из-за этого у пациента и возникают сильные боли. Поскольку данный тип заболевания является очень распространенным, стоит знать основную симптоматику и быть готовым начать лечение своевременно, ведь грыжа позвоночника может привести к ограничению (а то и вовсе лишению) работоспособности больного.
Что такое межпозвоночная грыжа поясничного отдела?
Межпозвоночная грыжа поясничного отдела позвоночника - это заболевание, при котором происходит выдавливание центральной части позвоночного диска двумя соседними позвонками за пределы межпозвонкового пространства.
Если на данном этапе не диагностировать проблему, то дальнейшая деформация приведет к усугублению ситуации и выходу ядра межпозвонкового диска наружу (цельность капсулы нарушается). Этот процесс и ознаменует образование грыжи.
Классификация заболевания
Грыжа обладает довольно обширным количеством «вариаций», грамотное и полное описание конкретно вашего случая сможет дать только специалист после проведения исследований.
Общеизвестно же, что грыжа поясничного отдела позвоночника подразделяется на два основных вида:
- L4- L5 - в медицинской практике каждый отдел позвоночного столба обозначается определенной буквой латинского алфавита (для позвоночника была выделена буква L). Данный тип заболевания означает, что сдавливание нервных корешков происходит в пространстве между 4 и 5 позвонками в поясничном отделе позвоночного столба;
- L5- S1 - при данном типе заболевания защемление нервных окончаний происходит между 5 позвонком в поясничном отделе и 1 позвонком в крестцовом отделе позвоночного столба.

Помимо этой классификации можно привести разделение по характеру тканей, которые выступают за пределы позвоночного столба . С этой точки зрения выделяют:
- Пульпозную грыжу - грыжа данного типа состоит из пульпозного ядра, которое «выдавливается» наружу из-за нарушения целостности фиброзного кольца. Данный тип встречается у подавляющего большинства пациентов (примерно 86% случаев);
- Хрящевую грыжу - грыжа данного типа состоит из фрагментов деформированного межпозвоночного хряща. Этот тип возникает после многолетнего воспалительного процесса, причиной которого часто являются различные травмы позвоночника. Этот тип встречается примерно в 13% случаев;
- Костную грыжу - данный тип можно назвать грыжей лишь условно, поскольку основной причиной его появления является остеохондроз (или другой многолетний дегенеративно-дистрофический процесс), который приводит к разрастанию костной ткани и появлению остеофитов (костных «шипов»). Остеофиты пережимают нервные окончания спинного мозга и сужают его канал, что и приводит к образованию грыжи. Обычно данный тип заболевания встречается лишь у 1% пациентов, большинство из которых являются людьми пожилого возраста.
Распространенность и значимость заболевания
Межпозвоночная грыжа поясничного отдела позвоночника занимает одно из лидирующих мест по распространенности среди всех заболеваний опорно-двигательной системы.
Это значит, что данный тип нарушений функции позвоночника требует не только своевременной диагностики и лечения, но и предупреждения, поскольку в противном случае (на запущенных стадиях) развитие болезни может грозить лишением пациента работоспособности (от частичного ограничения до полного лишения).
Поэтому не стоит халатно относиться к данной проблеме , при первых же симптомах следует обратиться с специалисту и начать лечение.
Причины развития болезни
Перечень факторов риска довольно обширный, когда дело касается образования грыжи в поясничном отделе. Конкретную причину (или их совокупность) вам назовет специалист после проведения ряда обследований.
Наиболее распространенными причинами развития межпозвоночной грыжи являются :

Все это лишь малая часть тех факторов, которые могут привести к изменениям в тканях межпозвоночных дисков и смещению ядра.
Симптомы и методы диагностики заболевания
Обычно первые признаки, которые сигнализируют нам о наличии нарушений в поясничном отделе позвоночника, игнорируются. Ноющая, тупая боль в этой области просто «переживается» пациентом. Поэтому на ранних стадиях дегенеративные изменения обычно остаются незамеченными и перерастают в полноценную межпозвоночную грыжу .
Когда грыжа уже сформировалась, появляются новые симптомы , которые не заметить или перетерпеть уже сложно. Это прежде всего:
- болевой синдром в поясничной области при подъёме ноги;
- атрофия мышц;
- частые «прострелы» (резкие боли в пояснице, возникающие неловкого движения, подъема тяжестей, переохлаждения и т.д.);
- онемение;
- появление радикулита ;
- снижение или ограничение рефлекторной активности;
- сухость кожных покровов в поврежденной области.
Такие симптомы быстро закрепляются в жизни больного, не давая ему ни малейшего отдыха. Поэтому при первых же проявлениях болезни стоит пройти диагностику.
Для того, чтобы найти диск, подвергшийся деформациям, специалист проведет ряд мероприятий, среди которых :
- рентгенодиагностика (в двух проекциях);
- МРТ (поможет прояснить детали развития заболевания);
- проверка на сухожильные рефлексы (такой нехитрый метод позволит узнать насколько сильно повреждены нервные окончания, а также выявить уровень чувствительности нижних конечностей и их подвижность).
Только после проведения основных диагностических мероприятий, специалист назначит вам лечебный курс, который поможет справиться с развившейся болезнью.
Видео: "Что такое позвоночная грыжа?"
Лечение межпозвоночной грыжи поясничного отдела
Когда основной перечень диагностических действий остался позади, пора начинать лечение.
Но нужно учитывать, что течение заболевания делится на три основных периода :
| Острый период | -- | Характерны острые боли в поясничном отделе , скованность при движении, нарушение чувствительности в нижних конечностях. |
| Подострый период | Наступает спустя 4-6 дней после острого периода. | Болевой синдром несколько стихает, незначительно восстанавливается чувствительность в ногах. |
| Восстановительный период | Наступает через 2-3 недели после начала лечения, не все пациенты могут проходить через этот этап. | Для этого периода характерно отсутствие болей, небольшие нарушения чувствительности. |
Разделение на периоды позволяет специалистам применять правильную стратегию лечения грыжи.
Лечение заболевания в острый период
А знаете ли вы, что…
Следующий факт
Этот период самый болезненный и опасный с точки зрения двигательной активности . Здесь нужно быть очень осторожным, чтобы не навредить себе еще сильнее. Главное на данном этапе - это минимум движений и постельный режим.
Лежать при этом следует на небольшой подушке, под спину положить небольшой валик. Правильное положение на спине вам должен придать врач, поскольку именно он знает, какие конкретно диски повреждены.
 На данном этапе заболевания обычно применяются обезболивающие препараты
. Предпочтительно, чтобы вводились они в организм при помощи инъекций (на начальном этапе).
На данном этапе заболевания обычно применяются обезболивающие препараты
. Предпочтительно, чтобы вводились они в организм при помощи инъекций (на начальном этапе).
Широко применяются Диклофенак, Мовалис, Рофика. Когда боль немного стихнет, можно заменить инъекции таблетированными формами тех же препаратов или добавить другие (Ибупрофен, Мелоксикам и др.);
На данном этапе заболевания запрещены любые манипуляции подобного рода.
В острый период заболевания можно двигать только пальцами ног. Остальные движения запрещены.
Лечение заболевания в подострый период
Когда кризис немного миновал, можно переходить к следующему лечебному курсу. Подострый период требует от пациента полупостельного режима и внимательного наблюдения за своим самочувствием. Нужно избегать любых движений, причиняющих боль.
Медикаментозное лечение
В подострый период применяются те же типы медикаментов, что и в острый период . Единственное различие в том, что уменьшается доза препаратов или меняется форма приема (например, уколы заменяются таблетками). Все изменения должен вносить только ваш лечащий врач на основе симптомов, который у вас проявляются на данном этапе.
 Очень хорошо действуют на организм следующие процедуры
:
Очень хорошо действуют на организм следующие процедуры
:
- тепловые процедуры;
- акупрессура;
- иглорефлексотерапия (здесь нужно быть аккуратным и найти грамотного специалиста);
- подводный массаж.
В качестве дополнительного средства применяется гирудотерапия (лечение медицинскими пиявками). Но здесь важно найти грамотного специалиста и проконсультироваться со своим лечащим врачом.
Данная методика коварна и может вызвать осложнения. Тоже самое касается мануальной терапии и курсов массажа - оба метода требуют грамотного подхода и профессионального исполнения.
Лечебная физкультура
Лечебная физкультура в подострый период должна выполняться с большой осторожностью. Все упражнения не должны причинять боль. Если вы чувствуете, что у вас появились болевые ощущения, сразу прекращайте выполнение упражнений и идите отдыхать.
Упражнения для выполнения:
Важно! Обязательно проконсультируйтесь с вашим лечащим врачом, прежде, чем начать выполнение упражнений.
- Лягте на спину, руки и ноги выпрямите. Расслабьте все мышцы. Медленно поднимайте руки вверх, слегка потягивайтесь, а затем медленно опускайте руки;
- Лягте на спину, расслабьте корпус. Сгибайте левую ногу в колене, затем слегка покачайте ей влево-вправо, расслабьте мышцы. Повторите с противоположной ногой;
- Лягте на живот, кисти рук положите под подбородок. Сгибайте ноги в коленях и поочередно касайтесь пятками ягодиц. После этого расслабьте все мышцы и немного отдохните;
- Лягте на спину. Начинайте сгибать-расгибать ногу в колене и двигать ей в разные стороны;
- Примите то же исходное положение, что в упражнении 4. Сгибайте ногу в колене и подтягивайте ее руками к груди. Повторите для каждой ноги;
Лечение в восстановительный период
На данном этапе прежними остаются медикаментозное и физиотерапевтическое лечение . Различие в том, что доза медикаментов значительно снижена, некоторые группы препаратов и вовсе могут быть исключены из курса вашим лечащим врачом. Физиотерапевтические процедуры остаются в том же объеме.
Лечебная физкультура
Для восстановительного периода характерно расширение объема физической нагрузки. Важно советоваться с вашим лечащим врачом при расширении гимнастического комплекса.
Упражнения для выполнения:
- Исходное положение - лежа на животе. Врач сгибает и разгибает ногу в бедре, фиксируя ее на 6-8 секунд в разогнутом состоянии;
- Исходное положение - лежа на животе. Отводите попеременно то левую, то правую ногу от туловища;
- Исходное положение - лежа на животе. Поднимайте под небольшим углом выпрямленную ногу (со временем угол подъема нужно увеличивать);
- Исходное положение - лежа на боку со здоровой стороны. Согните больную ногу в колене и отводите её от туловища;
Хирургическое вмешательство
Решение об удалении грыжи принимается вашим лечащим врачом на основе определенных симптомов, которые могут серьезно угрожать вашему здоровью .
В числе таких симптомов сужение позвоночного канала (несмотря на весь лечебный комплекс), онемение конечностей, сильная слабость в мышцах, нарушения функционирования органов таза, сдавливание «конского хвоста» (окончания спинного мозга, состоящего из пучка нервных окончаний, защемление или раздражение которых вызывает нестерпимые боли в промежности и нижних конечностях).
Оперативное вмешательство в данном случае представляет собой высвобождение спинного мозга от сдавливающей его грыжи.
Есть несколько способов сделать это :
- Эндоскопия;
- Эндопротезирование;
- Чрескожная дискэктомия;
Каждый из этих методов применяется при определенных характерных условиях протекани болезни.
Народные рецепты
Для того, чтобы сделать консервативное лечение еще более эффективным, можно применять некоторые народные методы , способные помочь ослабить нежелательные симптомы заболевания.

Профилактика заболевания и прогноз выздоровления
Для того, чтобы предупредить образование грыжи, нужно прежде всего следить за собственным весом . В большинстве случаем именно лишний вес становится причиной образования грыжи, поскольку наш позвоночник не может выдержать такой сильной нагрузки.
Помимо этого следите за своим питанием и образом жизни , исключите курение, сведите к минимуму употребление алкоголя, исключите сильные физические нагрузки, займитесь спортом (бег, плавание, ходьба, велопрогулки), подберите жесткий матрас для сна, наладьте режим дня.
Если же вы заметили первые симптомы заболевания, то немедленно обратитесь к врачу. Он назначит вам лечебный курс, который может избежать оперативного вмешательства или серьезных осложнений. Своевременно начатое лечение поможет победить заболевание на ранних этапах.
Заключение
Поскольку межпозвоночная грыжа поясничного отдела позвоночного столба является одним из самых распространенных заболеваний опорно-двигательной системы в наши дни, то следует знать о ней как можно больше, чтобы вовремя предупредить болезнь или правильно подобрать лечение :
- Начальные симптомы заболевания могут вовсе игнорироваться пациентом, поскольку они не являются ярко выраженными . Более выраженными симптомы станут тогда, когда грыжа окончательно сформируется. При первых же признаках советуем обратиться к специалисту и пройти обследование;
- В медицинской практике межпозвоночная грыжа поясничного отдела имеет три основных периода протекания болезни : острый, подострый и восстановительный. Для каждого из тих периодов существует комплекс лечебных мероприятий, поэтому только ваш лечащий врач может назначать те или иные процедуры, опираясь на симптоматику, беспокоящую вам в конкретный момент;
- Для острого периода заболеваний характерны сильные боли и ограничение двигательных функций , поэтому нужно соблюдать постельный режим и дать максимальный покой вашему телу до окончания кризиса;
- Помимо консервативных методов лечения можно применять некоторые народные рецепты . Но стоит посоветоваться с вашим лечащим врачом, а также учесть индивидуальные особенности вашего организма перед применением тех или иных нетрадиционных методов;
- Любую болезнь гораздо проще предупредить, чем потом лечить, так что ознакомьтесь с профилактическими приёмами, которые помогут вам избежать появления грыжи.
Ревматолог, Ортопед
Занимается ведением больных травматологического и ортопедического профиля, чтением рентгенограмм и интерпретацией результатов анализов, а также проведением консервативных и оперативных методов лечения.
При появлении выпячивания в спинномозговой канал следует говорить о развитии межпозвоночной грыжи. В большем количестве случаев появляется межпозвоночная грыжа поясничного отдела вследствие травмы, при повреждениях различных межпозвоночного д
иска. Межпозвоночная грыжа поясничного отдела позвоночника является одним из опасных заболеваний, лечением которого занимается врач-вертебролог.
В Медицинском Центре Доктора Игнатьева проводится диагностика и лечение межпозвоночной грыжи поясничного отдела позвоночника. Стоит только позвонить и предварительно записаться на прием к врачу-вертебрологу. Читайте подробней — чем может помочь клиника мануальной терапии в Киеве .
Зачастую, при выпячивании в спинномозговой канал межпозвоночного диска ситуация приводит к тому, что начинают сдавливаться постепенно нервные корешки спинного мозга. Самым основным проявлением грыжи в поясничном отделе будет выраженная острая боль в области спины. Приводит это к ограничению повседневной человеческой деятельности. В некоторых ситуациях может развиваться инвалидность.
Что являет собой межпозвоночная грыжа?
Отдельные позвонки составляют весь позвоночный отдел. Они между собой соединены межпозвоночными плотными дисками. Состоят такие диски из ядра эластичного, размещается оно в центральной части диска. В состав также входят прочные кольца, сделанные из ткани соединительной. Эти кольца окружают ядро. Обеспечивают межпозвоночные диски прочность, позвоночную гибкость. Существуют заболевания в позвоночнике , например, остеохондроз, которые сопровождаются разрушениями в структуре дисков межпозвоночных. Так создаются благоприятные условия для образования межпозвоночных грыж. Что касается распространенности недуга — грыжи межпозвоночного диска, то она составляет 100 случаев на 1 млн. населения. Поясничная грыжа образуется из-за того, что большая часть нагрузки приходит именно на поясничный отдел позвоночника.
Межпозвоночные грыжи в большинстве случаев развиваются в возрасте от 30-ти до 50-ти лет. У людей возраста более пожилого межпозвоночная грыжа редко встречается, поскольку с возрастом изменения происходят в межпозвоночном диске, приводящие к уменьшенной подвижности. У детей грыжи межпозвоночного диска могут быть врожденным недугом.
Выделяют основные категории людей, у которых есть предрасположенность к появлению межпозвоночной грыжи. Уже было упомянуто, что основная причина появления межпозвоночной грыжи заключается в поясничном остеохондрозе . Поэтому, риск развития грыжи межпозвоночного диска у людей, которые больны остеохондрозом, выше. Группу риска составляют люди:
- проводящие каждый день за рулем более 2-х часов;
- проводящие за компьютером больше 4-х часов в сутки;
- поднимающие ежедневно тяжести.
Стадии развития
В плане анатомии самым уязвимым считается нижнепоясничный отдел вместе с сочленением пятого позвонка в пояснице с крестцовой костью. Поэтому, как правило, грыжа поясничного отдела затрагивает область между 4 и 5 позвонками в пояснице. Также попадает под влияние крестцовая и поясничная кость между 5-м поясничным позвонком. В несколько стадий протекает сам процесс смещения диска.

Проявление межпозвоночной грыжи поясничного отдела
У большей части больных сначала грыжа в поясничном отделе проявляется исключительно болями в спине . Через несколько дней такие ощущения могут утихнуть. Больной жаловаться может на боли в ногах , слабость, онемение, симптомы ишиаса . Болевые ощущения будут более выраженными в нижней части колена, в голеностопе, стопе . Часто жалобы поступают от пациентов на иррадиирущие боли от спины к ягодицам и стопе. Основными симптомами грыжи поясничного отдела можно считать боль в спине, ногах, стопах, онемение ног и стоп, развитие слабости, потерю контроля над выделением мочи, расстройство кишечника. Такие проявления только указывают на наличие серьезных нарушений, что связано с синдромами «конского хвоста». Изменения приводят к защемлению нервных путей, что нуждается в незамедлительном лечении.
Причины
Недуг во многих случая является следствием природного старения позвоночника. У молодых и у детей в позвоночнике находится своя концентрация воды. Когда тело стареет, то диски начинают высыхать. Они становятся слабее, утончаются, а расстояние между позвонками также уменьшается. Подобный процесс считается нормальным. Носит название дегенеративного изменения диск а с возрастом. Основной причиной, которая приводит к возникновению межпозвоночной грыжи, является остеохондроз . На отдел поясницы приходится большая часть давления всей массой тела, а колоссальную нагрузку будет испытывать во время ходьбы или поднятия тяжестей межпозвоночный диск. Дабы произвести замену в нем поврежденных тканей на новые, происходят постоянно процессы обновления и регенерации. Через некоторые заболеваний и с возрастом происходит ослабевание обменных процессов. Прежние нагрузки не способен выдерживать диск, который стал изношенным. Поясничный диск будет «выдавливаться» кзади или в стороны после проведения провоцирующего фактора.
 К тому же, помимо остеохондроза и травм
межпозвоночная грыжа поясничного отдела появляться может вследствие приобретенных и врожденных нарушений структуры в позвоночном столбе. Речь идет о самых разных видах деформаций в позвоночнике, как лордоз, сколиоз , другие патологии. Также это врожденные нарушения в анатомической структуре позвонков. Смещаться диски могут из-за аномального строения тазовых костей. Таз скашивается в любую сторону. К грыже поясничного отдела привести могут недуги специфической природы, что поражают позвоночник, как опухоли, сифилис и туберкулез.
К тому же, помимо остеохондроза и травм
межпозвоночная грыжа поясничного отдела появляться может вследствие приобретенных и врожденных нарушений структуры в позвоночном столбе. Речь идет о самых разных видах деформаций в позвоночнике, как лордоз, сколиоз , другие патологии. Также это врожденные нарушения в анатомической структуре позвонков. Смещаться диски могут из-за аномального строения тазовых костей. Таз скашивается в любую сторону. К грыже поясничного отдела привести могут недуги специфической природы, что поражают позвоночник, как опухоли, сифилис и туберкулез.
Внутри межпозвоночного диска может повышаться давление. Этому способствуют самые разные факторы, что ведут к образованию грыжи. Основные причины, приводящие к повышению давления во внутренней и межпозвоночной области, сводятся к полученным сильным ударам в спину, падения на спину, поднятию тяжестей с земли, резким поворотам тела в стороны.
Факторы риска
Существуют дополнительные причины, иные факторы, которые повышают риск развития межпозвоночной грыжи.
- Половые признаки . Мужчины, достигшие возраста 30-50 лет больше подвержены риску появления данного недуга.
- Применение неправильных способов поднятия груза . При поднятии тяжестей следует напрягать ноги, а не спину. Если проделывать все наоборот, то вероятность «выпадения дисков» только увеличивается. Совершать повторы туловища вокруг оси также нельзя, когда человек удерживает тяжелый груз. От повреждения позвоночных дисков всегда следует использовать при поднятии тяжести ноги, а не спину.
- Наличие избыточного веса . На межпозвоночные диски добавляют давления лишние килограммы. Особенно давление проявляется в поясничном отделе.
- Постоянно повторяющиеся движения, которые приводят к деформации позвоночника. Много видов работы нуждаются в большом физическом труде. Там необходимо выполнять поднятие чего-либо, тянуть, толкать, поворачиваться, крутиться по отношению к позвоночнику. Следует прибегать к технике правильного воздействия на спину, дабы избежать повреждений в межпозвоночных дисках.
- Длительная или частая езда на автомобиле , когда водитель достаточно долгий период находится в положении сидя. На него постоянно оказывается вибрационное влияние мотора машины. Это приводит к повышению давления на межпозвоночные диски.
- Сидячий образ жизни . Очень важно придерживаться регулярных физических упражнений для профилактики «выпадения» дисков.
- Вредные привычки . Многие врачи считают, что никотин снижает насыщенность тканей кислородом, что ускоряет процесс дегенерации позвоночных дисков.
Лечение межпозвоночной грыжи поясничного отдела в Медицинском Центре Доктора Игнатьева
Техника манипуляционна я представляет собой проведение врачом рывкового, однократного, жесткого толчка, что проходит на поверхности сустава. Подобные манипуляции могут проводиться вдоль всей оси на больном отрезке позвоночника . Врач старается соблюдать существующее направление в физиологическом максимальном и естественном суставном отклонении. Врач воздействует на ткань рецепторную в определенном участке продолжительное время. Так специалист добивается только благоприятного исхода. А в тканях происходит нервная регуляция, устранение боли.
За техникой манипуляционной идет мобилизационная техника . Суть ее состоит в проведении специалистом мобилизационных воздействий с угловой большой скоростью. Пациент может лечь или сесть в удобную для него позу. На выдохе врач начинает проводить воздействие на больную зону позвоночника. Так амплитуда движений будет доводиться до физиологической требуемой нормы. Проводится манипуляция несколько раз. Обычная норма – это наличие в суставах похрустывания. Ритмическая мобилизация представляет собой технический прием. Он характеризуется целым комплексом преимуществ перед методиками толчковой манипуляции. Так ткани принимают на себя исходное положение. Растяжение и мобилизация происходит на поверхности сустава. Преимущества достаточны выражены. Заключаются они в легком выполнении, безопасности процедуры, полной безопасности, высоком показателе эффективности.
 Мануальные мягкие техники
обязаны своему названию распространенному ручному воздействию на тело больного. Многие техники мягких воздействий берут свое начало от восточной медицины. Представлены специально лечебные приемы в качестве комфортного, мягкого влияния на больной участок позвоночника пациента. К числу мягких методик относятся такие способы воздействия, как техника неорольфинга, орто-биономия, психотерапия телесная. Подобные методики использовать можно без опасений за собственное здоровье. Полностью безопасными они являются при отсутствии резких и жестких движений. Врачи стараются подстроить дыхательную технику под приемы мягкой терапии. При помощи дыхательной техники пациент может окончательно расслабиться. Происходит полное «выключение» воспалительных и болевых участков при воздействии мануальной терапии . Лечебный эффект в подобной технике будет вызван полноценным сближением связок и мышц. Это послужит заменой растяжения.
Мануальные мягкие техники
обязаны своему названию распространенному ручному воздействию на тело больного. Многие техники мягких воздействий берут свое начало от восточной медицины. Представлены специально лечебные приемы в качестве комфортного, мягкого влияния на больной участок позвоночника пациента. К числу мягких методик относятся такие способы воздействия, как техника неорольфинга, орто-биономия, психотерапия телесная. Подобные методики использовать можно без опасений за собственное здоровье. Полностью безопасными они являются при отсутствии резких и жестких движений. Врачи стараются подстроить дыхательную технику под приемы мягкой терапии. При помощи дыхательной техники пациент может окончательно расслабиться. Происходит полное «выключение» воспалительных и болевых участков при воздействии мануальной терапии . Лечебный эффект в подобной технике будет вызван полноценным сближением связок и мышц. Это послужит заменой растяжения.
Техника сегментарно-рефлекторного воздействия. Сегментарная техника представляет собой конкретное воздействие, которое оказывается на определенный сегмент позвоночного столба. От приемов классических подобный прием отличаться будет процедурой воздействия на зону позвоночника, которая поддалась патологии. На данную зону врач оказывает влияние рефлекторное. Сегментарная техника это отличная замена техник, более жестких. Сегментарная манипуляция подразумевает использование растирания, вибрации, поглаживания, разминания. При исполнении технических приемов воздействие оказывается на определенные сегменты позвоночника. Проводится выжимание, сдвижение и надавливание. Могут дополнительно вызываться мышечные растяжения . Используют технику растирания на позвоночных суставах, сухожилиях и связках.
Вспомогательные методики сегментарной техники состоят из пиления, штрихования, сдавливания, валяния, приемов «пилы и сверления», растягивания мышечной массы, сотрясения органов в малом тазе. Все фрагменты техник выполняются аккуратно, мягко и ритмично. Больной удобно укладывается на топчан или же усаживается в комфортном положении. Расписана методика в специальных методических указаниях. Этими указаниями пользуются успешно врачи Медицинского Центра Доктора Игнатьева». Начинать выполнять манипуляцию следует с тканей поверхностных, учитывая присутствие нижних сегментов. Врач постепенно переходит на участки, которые располагаются выше. Дабы достичь лучшего эффекта, манипуляция начинается с приемов выхода нервных корешков у позвоночника.
Еще одним видом сегментарной техники выступает точечное воздействие . Происходит массирование и постепенное надавливание на активные точки руками специалиста. Данные точки – это проекции органов. Расположены они в тканях с сосудистыми и нервными пучками.
Ротационная, тракционная, компрессионная – эти ритмические мобилизации также могут применяться для лечения межпозвоночной грыжи. Для мобилизации суставов довольно часто используются поворотные или ротационные движения. Для этого пациента укладывают в комфортное положение на живот.
 Приемы ПИР
, которые применяются для лечения пояснично-крестцового отделения позвоночника. Располагается пациент в лежачем положении на спине. Массажная кушетка обхватывается руками в изголовье. Нижние конечности выступать должны за края кушетки. Врач, который будет проводить прием, становится у ног пациента. Свои же ноги расставляет на ширину плеч. Ноги пациента захватываются на уровне голеностопов. Их поднимают на высоту 20-30 сантиметров над уровнем кушетки. Чтобы сохранить устойчивое положение, врач может упереться в ножки кровати двумя руками. Туловище врача отклоняется назад, тянет за собой нижние конечности пациента. Постепенно при этом должно нарастать усилие. Также постепенно оно должно уменьшаться. Повторяется прием 3-5 раз. Подобный прием будет служить подготовительным этапом для манипуляций в пояснично-крестцовом отделе позвоночника. Использоваться он может в качестве отдельного приема при появлении острого прострела
, когда нет возможности выполнять остальные приемы из-за присутствующей острой боли.
Приемы ПИР
, которые применяются для лечения пояснично-крестцового отделения позвоночника. Располагается пациент в лежачем положении на спине. Массажная кушетка обхватывается руками в изголовье. Нижние конечности выступать должны за края кушетки. Врач, который будет проводить прием, становится у ног пациента. Свои же ноги расставляет на ширину плеч. Ноги пациента захватываются на уровне голеностопов. Их поднимают на высоту 20-30 сантиметров над уровнем кушетки. Чтобы сохранить устойчивое положение, врач может упереться в ножки кровати двумя руками. Туловище врача отклоняется назад, тянет за собой нижние конечности пациента. Постепенно при этом должно нарастать усилие. Также постепенно оно должно уменьшаться. Повторяется прием 3-5 раз. Подобный прием будет служить подготовительным этапом для манипуляций в пояснично-крестцовом отделе позвоночника. Использоваться он может в качестве отдельного приема при появлении острого прострела
, когда нет возможности выполнять остальные приемы из-за присутствующей острой боли.
Прием может проводиться для одной конечности больного пациента. Больной ложится на спину. Руки вытягивает вдоль туловища. Суставы голеностопа должны выступать за края кушетки. Врач, проводящий лечебную манипуляцию, располагается так, чтобы таз подходил к ножному краю кушетки. Ноги должны быть расставлены на ширину плеч. Поза должна быть сделана таким образом, чтобы верхняя передняя ось у подвздошной кости выставлена была немного вперед. А ноги пациента должны упираться в нее сразу всей стопой. Вторая нога захватывается обеими руками пациента, корпус наклоняется назад. Следует провести одновременно ротацию таза в прежнее направление. Нога пациента толкается вперед, которая упиралась в крыло подвздошной кости. Постепенно необходимо наращивать и стараться ослабить усилия при выполнении приема. Можно повторять прием 6-7 раз. Это способ воздействия подходит больше для больных, которые имеют установку таза неравномерную и конечности с разной длиной.
Еще один прием, когда пациент ложится на спину. Коленные и тазобедренные суставы остаются согнутыми. На груди скрещены руки. Специалист становится у ног больного. Пациент упирается в бедра врача носками. После двумя руками стоит захватить ноги пациента. Предплечья врача располагаются на уровне с подколенными ямками больного. Врач подтягивает верхнюю часть голеней пациента своими предплечьями. Корпус отклоняется назад. Над кушеткой таз пациента должен немного быть приподнятым. Так происходит сгибание в поясничном отделе. Усилия постепенно должны наращиваться и ослабляться. Прием повторять разрешено до 8 раз. Такой прием проводить рекомендуют в качестве подготовительной стадии к последующим манипуляциям, которые проводятся в пояснично-крестцовом отделе позвоночника. У ослабленных больных и у пожилых данный прием может быть вполне самостоятельным способом лечения .
Механизмы лечебного воздействия в ПИР достаточно сложные. Как считают врачи, основа релаксации заключается в наборе факторов. Самым важным из них будет нормализация функциональной деятельности рефлекторного аппарата в спинном мозге вместе с восстановлением динамического нормального стереотипа.
Современным объяснениям поддаются релаксирующие и анальгезирующие эффекты , а именно: работа изометрическая нуждается в участии всей мышцы, которая направлена против внешнего воздействия. Что касается мышцы с миофасцикулярным гипертонусом, то она может реализовать такое напряжение только благодаря не пораженной своей части. В таком режиме работы вся мышца не изменяется по исходной своей длине, остается активной ее часть при сокращении, которая направлена на растягивание данного пассивного участка с гипертонусом. Дальнейшее растяжение всей мышцы до ее максимальной величины будет способствовать дальнейшему ее уменьшению размеров в состоянии гипертонуса с периферии. При повторных изометрических работах , когда наблюдаются условия зафиксированной длины, мышцы, которые будут растягивать «здоровые» участки на пораженные, еще больше будут растягиваться, а боль усиливаться. Приводит это к повторным уменьшениям размеров гипертонуса. При наличии максимальных пассивных мышечных растяжений до их физиологических возможных характеристик, вообще до нуля падает сократительная способность. Означает это, что в мышцах появилась гипотония. Через полчаса происходит возвращение привычной длины без надлежащего восстановления присутствующего гипертонуса. При сохранении динамического патологического стереотипа, через 2-3 суток могут возникнуть гипертонусы . Если повторять методики ПИР, то это приведет к удлинению сроков рецидива гипертонуса. Чтобы полностью его устранить достаточно бывает 5-8 сеансов ПИР. Главным условием для положительного исхода в лечении будет избавление от этилогического фактора, который и вызывает гипертонус.
 По мнению врачей анальгезирующий и релаксирующий эффекты ПИР связаны напрямую с однонаправленным и сложным изменением в системе афферентации в работе сегментарного аппарата спинного мозга. Как указывалось выше, по результатам снижения общего показателя афферентации с ее дисбалансом из имеющегося гипертонуса по афферентам группы 1-й и 2-й механизмы подкрепления развертываются данного гипертонуса. В системе клеток
проводятся интерцептивные и экстрацептивные потоки импульсации. Затрагиваются ряды широкие и динамические, где присутствуют II-IV слои сегментов спинного мозга. Это позволяет не испытывать пресинаптического эффективного торможения со стороны островковых клеток. Снижается активность островковых клеток за счет наличия общего дефицита проприоцепции вместе с дисбалансом. Говоря другими словами, постепенно снижается эффективность работы механизмов контроля воротного сегмента. В таком аспекте исчезновение гипертонуса будет больше функциональным, чем структурным феноменом. Он означает общее восстановление урвоня проприоцептивного потока, нормализацию составляющих. Параллельно идет восстановление механизмов контроля вместе с регуляцией мышечного тонуса в четких пределах сегментарного аппарата в спинном мозге. Так ликвидируется очаг с патологическим возбуждением в теле сегментарного аппарата. Распад патологической системы проводится за счет устранения деятельности генераторов детерминантной периферической структуры.
По мнению врачей анальгезирующий и релаксирующий эффекты ПИР связаны напрямую с однонаправленным и сложным изменением в системе афферентации в работе сегментарного аппарата спинного мозга. Как указывалось выше, по результатам снижения общего показателя афферентации с ее дисбалансом из имеющегося гипертонуса по афферентам группы 1-й и 2-й механизмы подкрепления развертываются данного гипертонуса. В системе клеток
проводятся интерцептивные и экстрацептивные потоки импульсации. Затрагиваются ряды широкие и динамические, где присутствуют II-IV слои сегментов спинного мозга. Это позволяет не испытывать пресинаптического эффективного торможения со стороны островковых клеток. Снижается активность островковых клеток за счет наличия общего дефицита проприоцепции вместе с дисбалансом. Говоря другими словами, постепенно снижается эффективность работы механизмов контроля воротного сегмента. В таком аспекте исчезновение гипертонуса будет больше функциональным, чем структурным феноменом. Он означает общее восстановление урвоня проприоцептивного потока, нормализацию составляющих. Параллельно идет восстановление механизмов контроля вместе с регуляцией мышечного тонуса в четких пределах сегментарного аппарата в спинном мозге. Так ликвидируется очаг с патологическим возбуждением в теле сегментарного аппарата. Распад патологической системы проводится за счет устранения деятельности генераторов детерминантной периферической структуры.
В таких условиях используется метод орошение кожного покрова хладогенами. Это служит дополнительным воздействием для снижения уровней экстрацептивной импульсации. А приводит это к уменьшению вклада подобного вида афферентации в функциональной деятельности механизмов для регенерации боли .
Поэтому, ПИР способны оказывать многостороннее воздействие на систему нейромоторную для регуляции тонуса в полосатых и поперечных мышцах. Данная методика дает возможность нормализовать проприоцептивную импульсацию, установить физиологическое соотношение между существующей проприоцептивной и остальными видами системы афферетации. В результате, восстанавливается полная эффективность механизмов деятельности торможения, устраняется активность первых пунктов генераторной системы. В мануальной терапии ПИР – это полностью безопасная техника воздействия. Использоваться методика может в качестве альтернативной манипуляции на позвоночнике, суставах. ПИР – это основа мягкой техники мануальной терапии . Релаксирующий эффект от ПИР полностью безопасный, что исключает развитие побочных действий.
Какие предварительные обследования могут понадобиться перед лечением?
Для выяснения факта развития у человека грыжи в поясничном отделе, специалист проводит медицинский осмотр, задает вопросы. Подтверждение диагноза может быть только после прохождения магнитно-резонансного сканирования .
История заболевания, медицинский осмотр
 После обсуждения с врачом всей симптоматики, заполнения истории болезни, врач-вертебролог тщательно обследует всю спину пациента. Могут дополнительно проводиться тесты, чтоб выявить боли в спине
.
После обсуждения с врачом всей симптоматики, заполнения истории болезни, врач-вертебролог тщательно обследует всю спину пациента. Могут дополнительно проводиться тесты, чтоб выявить боли в спине
.
Обследование неврологическое. Включает в себя медицинский осмотр обязательно такой процесс, как неврологическое обследование, дабы выявить слабость или потерю чувствительности. Мышечная слабость пациента определяется так. Он сначала проходит на пятках, а потом на носках. Подлежит проверке также сила мышц бедра. Врач при помощи легкого покалывания или касания ступни, ноги определяет зоны, где утеряна чувствительность или присутствует онемение.
Тестирование подъема выпрямленной ноги. Такое исследование будет особенно показательным для пациентов, возрастом до 35 лет. Человек во время тестирования лежит на спине. Его ногу, выпрямленную в колене, поднимает врач. Если при этом возникает боль в ноге в области ниже колена, в ступне, то у больного, скорее всего, проявляется грыжа межпозвоночного диска.
Подтверждение визуальное. Назначается врачом магнитно-ядерная томография. Подобное сканирование предоставляет четкий снимок, где видны все мягкие ткани тела, ткани межпозвоночных дисков.
Меры профилактики
Профилактика образования дисковых грыж исключать должна все причины, которые приводят к появлению недуга. Следует уделять должное внимание питанию. Исключить из рациона следует продукты с высоким содержанием калорий. Они приводят к образованию избыточной массы тела. А избыточный вес только усиливает нагрузку на отдел поясницы в позвоночнике. В пище должно находиться оптимальное количество нужных витаминов с микроэлементами. Они нужны для правильного обмена веществ в дисках межпозвоночных. Человек должен ограждать себя от больших физических нагрузок, избегать травм. Но лежать или сидеть в одном положении круглые сутки также не стоит. Гиподинамия приводит к ослаблению спинных мышц. В теле начинают накапливаться жиры, увеличивается масса тела. При первых появлениях болей в пояснице следует сразу записываться на прием к вертебрологу.
Пациенту настоятельно рекомендуется пройти рентгенографию вместе с магнитно-резонансной томографией, ультразвуком исследованием околопозвоночной области, электрокардиографию. Программа лечения обязательно будет учитывать все особенности сопутствующих заболеваний.
Медицинский персонал с высоким уровнем квалификации работает в Медицинском Центре Доктора Игнатьева. Предварительный осмотр пройдет без особого труда. Больной на консультации у вертебролога получит все нужные рекомендации по предстоящему лечению межпозвоночной грыжи поясничного отдела позвоночника . Дополнительное обследование поможет разработать действенную программу реабилитации.
Грыжи позвоночника – это выпирание за пределы тела позвонка центральной части межпозвонкового диска.
Такое происходит исключительно тогда, когда внешнее кольцо дисков разрывается.
Данное заболевание в основном развивается там, где находится поясница.
Именно на этот отдел выпадает наибольшая часть нагрузок.
Зачастую страдает диск, который находится между четвертым и пятым позвонками, а также между первым крестцовым диском и последним поясничным.
Симптомы межпозвоночной грыжи поясничного отдела весьма своеобразны.
На сегодняшний день диагностировать патология просто. Что касается лечения, то при первых проявлениях заболевания уместно консервативное лечение, а если случай запущенный, то прибегают к оперативным методам.
Поэтому стоит выяснить какое проявление грыжи поясничного отдела позвоночника, и какие существуют симптомы и методы лечения.

Суть патологии
- Всем известно, что межпозвонковый диск находится между позвонками.
— Оно представляет собой образование в форме цилиндра, которое приближенно напоминает сухожилие.
— В центральной части диска находится смягчающее эластичное вещество под названием пульпозное ядро. - Когда происходит какая-либо травма или же постоянное вредное воздействие на дальнюю часть диска, то он становится хрупким и начинает расслаиваться.
— Зачастую происходит это исключительно в месте воздействия вредоносного фактора. Смягчающему веществу приходится направляться ослабленные волокна фиброзного кольца.
— Когда происходит его выход за пределы позвонка, то такое состояние называют межпозвонковая грыжа поясничного отдела. - Там где начинает выпячиваться смягчающее вещество, находится спинномозговой нерв.
— Он сдавливается между выступающей частью диска и костным отверстием.
— Зачастую такая ситуация складывается как раз в поясничном отделе, ведь именно нагрузка позвоночника поясничного отдела наибольшая.

Причины появления поясничной грыжи
Грыжа межпозвоночного диска, в том числе и поясничного отдела, может развиться по следующим причинам:
- — повреждение позвоночника: дорожно-транспортные происшествия, падения;
- — искривление позвоночника;
- — заболевания в области поясницы;
- — недоразвитие тазобедренного сустава;
- — ожирение;
- — сидячая работа;
- — поднимание тяжелого, когда спина находится в неправильном положении;
- — табакокурение (снижается уровень кислорода в крови и межпозвонковые диски не получают должного питания);
ЧИТАЙТЕ ТАКЖЕ: Удаление грыжи под глазами - цена операции

Нижеперечисленные факторы способны также вызвать межпозвоночную грыжу:
- — наследственная предрасположенность;
- — мужской пол,
так как по статистике у женщин эта болезнь встречается реже; - — недостаточность физических нагрузок;
- — возраст после 30 лет;
- — больной позвонок;
- — однообразные движения.
Симптомы межпозвонковой грыжи
Как уже говорилось, возникновение межпозвоночной грыжи поясничного отдела позвоночника происходит между четвертым и пятым позвонком или же между крестцом и последним позвонком.
Связано это с индивидуальными особенностями связок, с тем, что у людей частенько встречается скошенный таз и тем, что основную нагрузку на себя принимают именно эти позвонки.

- Грыжу поясничного отдела считают опасным заболеванием, главным симптомом которого является сильная боль.
- Если она располагается между двух последних позвонков, то она будет сосредоточена в районе поясницы, а также отдавать в ягодицу и ногу.
- А если она локализируется между крестцовым и последним позвонком, то болевые ощущения будут расходиться по бедру к колену, лодыжке и голени.
Боль может быть:
- — ноющая и тупая;
- — увеличиваться при кашле или долгой ходьбе;
- — есть место, где боль особо сильная;
- — если это начальная стадия, то стихает лежа, а исчезает, если перелечь на здоровую сторону при этом согнуть больную ногу.

Различают и другие симптомы межпозвоночной грыжи поясничного отдела:
- Затекание, «мурашки» в ногах.
- Паралич ног.
- Поясница слабо подвижная.
- Люмбалгия или же острая боль, усиливающаяся во время движения.
- Недержание или ухудшение половой функции.
- Мышцы ног ослабевают.
- На больной ноге объем мышц уменьшается.
- Кожа на больной ноге сухая или же наоборот функция сальных желез усиливается.
Такие признаки грыжи помогают специалистам диагностировать заболевание.
Диагностирование грыжи поясницы
По описанию симптомов пациентами лечащий врач способен предположить наличие у больного в поясничном отделе межпозвонковой грыжи, однако для точного подтверждения диагноза, а также определения области патологии пройти:
- Рентгенографию позвонка (получиться две проекции): благодаря этой диагностике специалист определит изменения позвонков.
- Компьютерную томографию и ядерно-магнитную томографию – эти методы покажут точную область изменения дисков.
ЧИТАЙТЕ ТАКЖЕ: Межпозвоночная грыжа - Википедия
Чтобы определить, какова степень нарушения функций внутренних органов, а также мышц больной ноги врачом-неврологом будут изучены:
- Сухожилия, а точнее их рефлексы.
- Тесты на подъем прямой ноги.
- Чувствительность ноги температурную, болевую, а также вибрационную (от пальчиков ног и до таза).
Лечение межпозвоночной грыжи
Лечение межпозвонковой грыжи, в том числе и поясничного отдела, подразделяется на оперативное и консервативное.
О том, как лечить грыжу расскажет специалист, ведь все зависит от самочувствия и результатов диагностики пациента.

Лечение консервативное
- Если случай запущенный и боль сильно выраженная, то лечение межпозвоночной грыжи поясничного отдела проходит в постельном режиме и с назначением медикаментозной терапии.
- Когда боль утихает (зачастую это случается примерно через неделю), то вылечить грыжу стараются не только медикаментозно, но и назначают физиотерапию и лечебный массаж.
- Уже на третьи сутки болезни специалисты рекомендуют в незначительном объеме выполнять несложные лечебно-физкультурные комплексы.
Лечение межпозвоночной грыжи медикаментозно
Методы медикаментозного лечения межпозвоночной грыжи и поясничного отдела включает в себя:
- Блокада участков с сильно выраженными болевыми ощущениями с помощью новокаина.
- Обезболивание с помощью «Диклофенака», «Индометацин», «Рофика», «Ибупрофен». Данные препараты принимают в обязательном порядке, ведь они не только способны устранить боль, но и предотвращают атрофию мышц. Кроме того они убирают воспалительные процессы, которые обязательно возникают в связи со сдавливанием спинномозговых нервов. Вышеперечисленные препараты выпускаются в разных формах (уколы, мази, таблетки). Применяться могут они в любом виде.
- «Сирдалуд» или «Мидокалм» — эти препараты устраняют спазмы мышц, которые напрягаются, чтобы так сказать уравновесить «перекошенный» позвоночник. После назначают массаж, который поможет подкорректировать положение межпозвоночных дисков.
Физиотерапия
Назначают на стадии ближе к острой или же после того как было проведено оперативное лечение грыжи межпозвоночных дисков. Зачастую используют следующие методы:
- — массаж в воде;
- — электрофорез с применением препаратов с обезволивающим и противовоспалительным эффектом;
- — процедуры с применением тепла;
- — точечный массаж (воздействие на биологически активные точки);
- — иглоукалывание.
Грыжа поясничной части позвоночника — самая встречаемая форма этой болезни, проявляющаяся вследствие разрыва диска позвоночника. Болезни чаще подвергаются мужчины 30-50 лет.
Вследствие возникновения сильной физической нагрузки разрывается фиброзное кольцо позвоночного диска, из-за чего полужидкое ядро начинает проникать в позвоночный канал. Это вызывает компрессию в спинном мозге, что приводит к плачевным результатам.
Основные симптомы заболевания
При возникновении и дальнейшем развитии поясничной грыжи начинают проявляться такие признаки:
- боль в области поясницы, а также сковывающие ощущения;
- резкая боль при наклоне тела и его повороте;
- ощущение прострелов (резкой боли) в пояснице, которые спонтанно появляются и также резко могут пройти;
- боль, отдающая в нижние конечности;
- чувство жжения, покалывания в ногах, онемения конечностей, «мурашки»;
- в особо тяжелых случаях появляются сбои в работе кишечника, иногда в мочевом пузыре и других органах, появляется атрофия мышц ног, возможен паралич.
Характеристика болевого синдрома при грыже
В первую очередь поясничная грыжа отличается ярко выраженной болью. Ее можно охарактеризовать как тупую, ноющую. Боли бывают настолько сильными, что из-за них больной не может нормально сесть, спокойно стоять и даже кашлять. Облегчение наступает только в горизонтальном положении, когда конечности и позвоночник не несут никакой нагрузки. Поэтому во время обострения поясничной грыжи рекомендуется как можно больше лежать.
Если началась боль из-за поясничной грыжи, не стоит ждать, что она пройдет. Даже спустя годы она будет мучить человека, а проблема будет только усугубляться. Поэтому к врачу лучше обращаться сразу. Это позволит вылечить болезнь на начальном этапе и избежать хирургического вмешательства.
Как только больной с грыжей совершает какое-то движение, чтобы сменить позу, или пытается сделать определенные движения, появляется резкая простреливающая боль в пояснице. Ее называют ишиалгией.
По характеристике боли можно приблизительно определить, где произошла деформация позвоночника. Если поврежден 5 поясничный позвонок, боль будет локализоваться в большом пальце ноги. А если место позвоночной грыжи расположилось между 5 поясничным и 1 крестцовым позвонком, пациент будет жаловаться на боль в крестце, в мизинце, задней части ноги. Больные люди обычно предпочитают терпеть даже постоянную боль, и только в особо тяжелых случаях решаются обратиться к врачу.
Обратите внимание!
Особую опасность пояснично-крестцовая грыжа представляет для женщин. Именно в этой области находятся органы малого таза. Если возникают проблемы с позвоночником, начнутся перебои в кровообращении этих органов, что вызовет хронические гинекологические патологии. Как правило, у пациенток с грыжей поясницы существенные нарушения в работе выделительной системы, а также сбои менструального цикла.
Из-за наличия патологии в позвоночнике, мышцы в этой области излишне напряжены. Таким действием организм пытается держать позвоночник максимально неподвижным, чтобы проблема не усугублялась. Но в длительной перспективе это может привести к сколиозу.
При межпозвоночной грыже поясницы может легко возникнуть выраженное сдавливание нервных корешков. Оно вызывает состояние потери чувствительности кожи на некоторых участках. В результате этого развивается сухость кожи, спустя время она начинает сильно шелушиться.
В конечном итоге, боль приводит к тому, что подвижность пациента резко сокращается. Иногда проблема настолько сильная, что у человека исчезает на время коленный рефлекс, теряется чувствительность большого пальца стопы, а также щиколотки. В конечном итоге это все может привести к тяжелому параличу конечностей.
Причины заболевания
Позвоночник может вынести даже повышенную нагрузку на тело. Это обусловлено его особым анатомическим строением. Так, центр диска образуется пульпозным ядром. Но если у человека развивается остеохондроз, со временем оно стирается и теряет свои функции, так как недополучает питательные вещества вместе с кровотоком. Это приводит к тому, что фиброзные кольца дисков между позвонками начинают трескаться и разрушаться, что вызывает изменение расстояния между позвонками. Фасеточные суставы растягиваются, а диск частично выдвигается в спинномозговой канал, чем вызывает выдавливание пульпозного ядра. Таким образом формируется грыжа. При этом спинномозговые нервы испытывают сильное давление, в этой области начинает развиваться отечность, которая сопровождается выраженной болью.

Появлению и дальнейшему развитию грыжи способствуют следующие факторы:
- гиподинамический образ жизни, вследствие чего некоторые участки организма начинают получать меньше полезных веществ, отвечающих за способность позвоночника быть гибким и подвижным;
- избыточный вес, из-за которого позвоночник излишне напрягается;
- регулярная перегрузка в области поясницы;
- частый подъем тяжести в положении стоя теми пациентами, у которых не развиты мышцы поясницы и нижних конечностей;
- наличие дефектов в опорно-двигательном аппарате: плоскостопие, проблемы с осанкой, наличие патологических искривлений.
Именно поясница принимает на себя основную нагрузку при движении тела. Эта нагрузка усиливается, когда человек пытается что-то тяжелое поднять с пола. Для того, чтобы позвоночник максимально мягко переносил процесс поднятия тяжести с пола, рекомендуется это делать так, чтобы основной упор был на мышцы ягодиц и ног. Но при этом важно, чтобы мышечный каркас спины был достаточно прочным. Это достигается путем выполнения упражнений, прописанных врачом.
Лечение позвоночной грыжи
Грыжу поясницы должен лечить врач. При этом необходимо предварительно провести диагностику, которая включает УЗИ, МРТ, ЭКГ и другие процедуры. Связано это с тем, что грыжа позвоночника в районе поясницы имеет симптомы, перекликающиеся с болезнями органов, локализующихся в области малого таза, а также с болезнью Бехтерева. Чтобы их различить, нужно проводить диагностические мероприятия.
Лечение может быть как хирургическим, так и консервативным. Важно начинать лечить грыжу на первых этапах, поскольку потом консервативное лечение не будет иметь эффекта. Необходимо понимать, что методы народного лечения должного эффекта не оказывают.
Во избежании операции рекомендуется не просто принимать препараты или ходить на массаж. Важно полностью преобразить свой образ жизни, сделав его более подвижным. Также нужно отказаться от вредного (алкоголь, наркотики, табак) и даже придерживаться некоторых принципов диеты.
Хирургическое лечение
К резекции грыжи врачи прибегают только тогда, когда традиционные методы лечения не имеют эффекта или дают минимальный результат ввиду тяжести состояния:
- разрыв (или секвестрация) межпозвоночного диска;
- воспаление седалищного нерва;
- снижение проходимости спинномозгового канала;
- значительное смещение межпозвоночного диска;
- отсутствие улучшения в состоянии пациента долгое время.
На сегодня медицина способна предложить различные щадящие вмешательства. Врачи могут применить один из следующих видов операции:
- Реконструкция лазером. С помощью лазера можно быстро удалить избыток влаги из дерфомированной пульпы. За счет этого устраняется сдавливание нерва. Данный вид вмешательства считается самым мягким, но у него больше всего противопоказаний.
- Хирургическое удаление части диска. Игла вводится сквозь кожу в место воспаления, и там удаляется часть пульпозного ядра.
- Удаление всего диска и замена его на протез, если патологический процесс запущен.
Медикаментозное лечение
Прием препаратов при грыже позвоночника направлен не столько на устранение проблемы, сколько на борьбу с симптомами. Но это также важно, ведь прекращается сильный болевой синдром, и человек может вернуться к относительно нормальной жизни.
Прежде всего, принимаются болеутоляющие препараты. Это Диклофенак, Индометацин или Ибупрофен. Их применение обязательно. Они не только снимают боль, но и способны предотвратить дальнейшую мышечную атрофию. Ведь человек теперь может двигаться более свободно и не терять силу мышц. Кроме того, эти препараты убирают воспалительный процесс, вызванный сдавливанием корешков нервов. Нестероидные анальгетики используются как в таблетках, так и в виде местных средств.
При грыже позвоночника организм иннервирует мышцы в области позвоночника таким образом, чтобы они его максимально поддерживали и обездвиживали. Это приводит к серьезной скованности в движениях и резкой мышечной боли. Чтобы расслабить мышцы и дать телу отдохнуть, может понадобиться введение центральных миорелаксантов, например, Сирдалуда или Мидокалма. Эти препараты устраняют мышечный спазм. Также возможно применение новокаиновых блокад для обезболивания особенно проблемных участков.
Упражнения как метод лечения
Одного приема таблеток недостаточно для устранения признаков позвоночной грыжи консервативными методами. Очень важно дополнить его лечебной гимнастикой, использование которой позволит остановить развитие проблемы. Но нужно помнить, что упражнения можно практиковать только в случае полного устранения боли, а также симптомов защемления нерва.

Программу упражнений составляет инструктор конкретно для каждого пациента. Обычно она содержит упражнения на наклон корпуса, его вращения и повороты. Все упражнения нацелены на укрепление мышечного аппарата позвоночника и предотвращение смещения диска в будущем.
Рекомендуется уделить особое время на упражнения, выполняющиеся в различных горизонтальных позах. При этом пациент может выполнять вращения, отведения рук или ног в стороны, подъемы, наклоны. Также можно делать вис на перекладине, чтобы немного растянуть позвоночник. Это позволит дать межпозвоночным дискам больше свободного пространства, что повысит вероятность возвращения их в здоровое состояние.
При обращении к врачу на начальной стадии грыжу еще можно вылечить. Но если проблема запущена, выполнение упражнений позволит только уменьшить количество отрицательных симптомов. При этом важно соблюдать все рекомендации инструктора и лечащего врача.
Физиотерапия
Для лечения грыжи поясницы возможно также использование физиотерапевтических методов лечения:
- иглоукалывание;
- точечная рефлексотерапия;
- электрофорез;
- согревающая терапия позвоночника;
- подводные массажные техники.
Массаж
Применение массажа для терапии позвоночной грыжи возможно только в период, когда нет обострения. При этом необходимо получить одобрение лечащего врача на проведение подобных манипуляций.
Благодаря проведению массажа можно усилить кровообращение в зоне воспаления. Это напитает костные и нервные ткани полезными веществами и позволит быстрее удалить из них продукты распада. В итоге спазм мышц уйдет, болевой синдром уменьшится. Кроме того, во время массажа можно получить порцию эндорфинов, которые служат природным анестетиком.
Видео
Ознакомиться с методами терапии межпозвоночной грыжи без хирургии можно в нижеприведенном видео:
Профилактика поясничной грыжи
Для профилактики грыжи стоит делать следующее:
- следить за своей осанкой;
- как можно больше ходить пешком, плавать, заниматься йогой, различными видами спорта;
- держать правильно спину при работе за компьютером;
- если работа предполагает долгое сидение, нужно делать частые перерывы и выполнять небольшие подвижные упражнения;
- стараться в обеих руках нести одинаковый вес;
- перед поднятием тяжести сгибать колени и выпрямлять спину;
- выбрать ортопедический матрас для сна;
- отказаться от вредных привычек и употребления вредной еды.
Реабилитация
После завершения лечения важно пройти самый длительный и сложный процесс — реабилитацию. Особенно это касается хирургического вмешательства, последствия которого остаются на всю жизнь. Рекомендуется ежедневно выполнять простые упражнения, чтобы не допустить появления новой грыжи. Также нужно избегать нахождения на сквозняках и при низкой температуре. В это время возможно посещение сеансов физиотерапии и ЛФК.
Весь период восстановления можно разделить на несколько стадий. Сначала около двух недель нужно купировать боль, затем можно пытаться двигаться по квартире, делать легкие наклоны спины. Спустя три месяца начинается этап усиленной физической подготовки, который длится до года. Лишь спустя год после серьезного обострения поясничной грыжи можно начинать поднимать небольшие тяжести.
(Всего 2 053, сегодня 5)