Различают следующие виды раневых инфекций. Причины и лечение инфицированной раны
– это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
МКБ-10
T79.3 Посттравматическая раневая инфекция, не классифицированная в других рубриках

Общие сведения
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии , так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.

Причины
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка . В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке , гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия , уремия , цирроз, сахарный диабет и ожирение . Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
Классификация
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны . Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс . Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона . Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек . Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ . Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит . Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит . Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Симптомы раневой инфекции
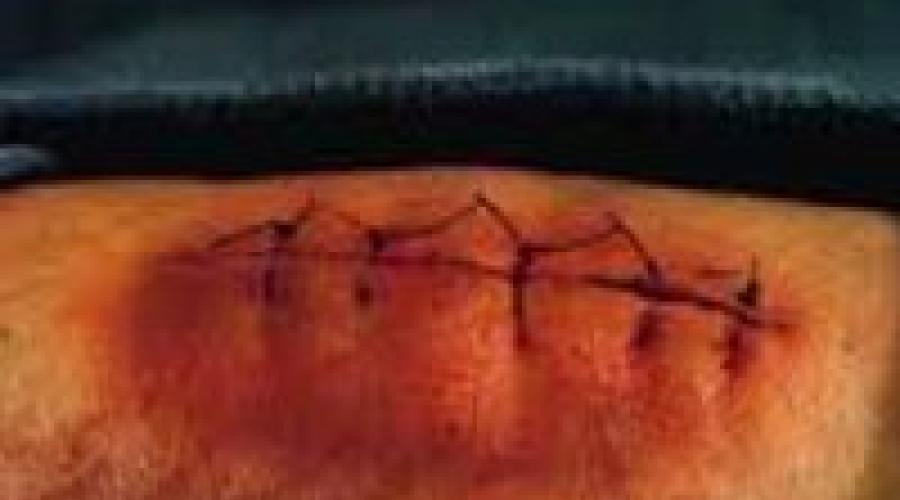
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
Прогноз и профилактика
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок . Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
Лекция: раны и раневая инфекция
Проблема лечения ран имеет многовековую историю. ещё доисторический человек лечил раны и повреждения полученные на охоте или во время военных действий. В трудах Гиппократа (4 вех до нашей эры) имеются указания о вредном влиянии загрязнения раны на ее заживление. В этой связи он рекомендовал очищать их путей промывания вином, морской водой, кипяченой дождевой водой. Успешно лечили раны и врачи Древней Индии, которые обобщили свой опыт в «Книге жизни».
Известный врач Авицена создал труд «Канон медицины». Этими фундаментальными трудами пользовались древние врачеватели в течение многих веков.
В 1860г. Французский хирург Амбруаз Паре высказал мысль о заразности раневого отделяемого и стал применять при гнойных ранах сулему, розовое масло, мазь со скипидаром. Развитию хирургии во многом способствовали многочисленные войны. Однако, несмотря на большой опыт военных хирургов результаты лечения ран оставались неудовлетворительными. Главным бичом при этом являлась гнойная и гнилостная инфекция ран, сводившая на нет все усилия хирургов и заставлявшая прибегать к первичным ампутациям при ранении конечностей. 0днако уже в это время ряд хирургов: Дезо, Ларрей и др. предложили вместо ампутации рассекать раны и иссекать омертвевшие и размозженные ткани.
В 1863г. Н. И. Пирогов в своем труде "Начала общей военно-полевой хирургии" рекомендовал принцип "сберегательного лечения ран". который заключался в резком сокращении показаний к первичной ампутации конечностей и удалению инородных тел из раны, зондированию и исследованию ран пальцами. Им предложена иммобилизация конечности для задания покоя раны и рассечение раны, как метода лечения гнойных осложнений.
Научно-обоснованные представления о роли микроорганизмов в раневом процессе дал Луй Пастер (I857-1863). Это открытие создало предпосылки для разработки Листером (1867г.) антисептического метода в хирургии. Для воздействия на возбудителей гнилостной инфекции Листер использовал карболовую кислоту. Кроме этого ряд хирургов использовал спирт, йодную настойку, хлорную известь.
Несмотря на явную эффективность применение антисептиков в лечении ран, процент неудовлетворительных результатов оставался высоким. мысль о необходимости удаления микробов из раны механическим путем постоянно преследовала хирургов.
В 1836г, А.Чаруковский в своей книге "Военно-походная медицина" пишет, что рану надо очистить от сгустков крови, удалить инородные тела. хорошо "уровнять и сблизить края раны".
В 1898г. Фридрих предложил иссечение краев, стенок и дна раны с целью удаления имеющейся инфекции вместе с тканями" в которые она внедрилась, с последующим наложением швов на рану. То есть был предложен метод первичной хирургической обработки "свежих" ран (через 6-8 часов после ранения). Конец 19 века помимо рождения антисептики, асептики, обезболивания, ознаменовался открытиями рентгена, физиотерапии, учения о фагоцитозе (Мечников), идентификацией возбудителей при различных заболеваниях (Кох, 1882), учением о гуморальном иммунитете (Эрлих).
Начало I Мировой войны внесло существенные коррективы в лечение ран. Асептика и антисептика мирного времени оказалась не очень эффективной из-за распространения раневой инфекции. Появилась необходимость активного хирургического лечения огнестрельных ран. Райт предложил подле обработки рану рыхло тампонировать тампонами с гипертоническим раствором. Метод Карреля заключался в дренировании раны трубками с боковыми отверстиями для ее промывания.
Наиболее широкое распространение во время и после
I Мировой войны получил метод первичной хирургической обработки ран, что способствовало значительному увеличению процента заживления ран первичном натяжением и снижению сроков нетрудоспособности.
Огромный опыт советской медицины в Великой Отечественной войне позволил поднять вопросы лечения ран на более высокий научный уровень.
Под термином «хирургическая обработка раны» стали обозначать только те вмешательства, которые выполняют режущими инструментами с обезболиванием. Все другие манипуляции над раной (промывание, смазывание краев йодом и т.д.) стали обозначать как "туалет раны"
Если хирургическое вмешательство является первым после ранения, то его называют «первичной хирургической обработкой». В случае, когда в ране развились инфекция и операция предпринимается по вторичным показаниям - её обозначают как «вторичную хирургическую обработку»
Основной целью хирургической обработки стала не "стерилизация раны хирургическим путем" (как считал Фридрих), а удаление субстрата для развития инфекции - размозженных и некротических тканей.
В зависимости от сроков вмешательства различают раннюю хирургическую обработку (первые 24 часа до видимого развития инфекции), отсроченную хирургическую обработку (24-48 часов) и позднюю хирургическую обработку (свыше 48 час. при явных нагноениях в ране). Наиболее оптимальным сроком для выполнения первичной хирургической обработки с наложением первичного шва является 6-12 часов с момента получения ранения. Доказано, что первые 6 часов микробная флора попавшая в рану никак себя не проявляет (так называемый "скрытый период" в развитии раневой инфекции) и только через 6 часов инфекционный процесс начинает заявлять о себе внешними признаками болезни. Кроме того, несомненным в развитии раневой инфекции играет количество микроорганизмов (10 5 на 1 гр. ткани), вид микроба, вирулентность, состояние иммунитета и еще ряд многих факторов.
РАНА - это повреждение тканей с нарушением целостности покровов (кожи или слизистой), а также глублежащих тканей или органов, вызванное Физическими идя механическими воздействиями. Рана всегда сопровождается сотрясением и ушибом окружающих тканей, тромбозами артерий и вен,
Анатомия ран включает в себя следующие понятия:
1. Входное отверстие или ворота раны, края или стенки раны, дно, выходное отверстие при сквозных ранениях.
2. Содержимое раны (разрушенные ткани, инороднее тела, сгустки крови, микробная флора, раневой экссудат).
3. Зона контузии (ушиб)
4. Зона коммоции (сотрясения), постепенно переходящая в здоровые ткани.
Классификация ран
По характеру ранящего оружия раны делятся на
1) резанные
2) колотые
3) рубленные
4) ушибленные
5) огнестрельные
6) размозженные
8) укушенные
9) скальпированные и т.д.
По степени бактериальной загрязненности:
I) Асептические, т.е. нанесенные в стерильных условиях операционной. В таких ранах микробы присутствуют в очень небольшом количестве и, как правило, заживают первичным натяжением.
2) Инфицированные - к ним относят все случайные раны.
3) Контаминированные - когда в результате условно чистых операций в рану попадают микробы во время операции из патологического очага (острый аппендицит, перитонит). Эта раны представляют определенный фактор риска в плане послеоперационных нагноений.
4) Гнойные - при вскрытии гнойных очагов (абсцесс, флегмона и т.д.).
Раны бывают проникающие и непроникающие в полость (грудную, брюшную, полость черепа и суставов).
Клиника ран складывается из местных и общих симптомов, К местным симптомам "свежей" раны относятся: боль, кровотечение и зияние. Общие симптомы соответствуют тому, что превалирует на фоне раны: травматический шок, анемия и др.
Согласно современным представлениям боль, особенно острая, является «Функцией организма, которая мобилизует самые разнообразные функциональные системы для защиты организма от воздействия вредных повреждающих факторов.» Однако чрезмерно выраженная боль способна вызывать паралич центральной нервной системы с последующим расстройством деятельности других систем и органов. Это и будет характеризовать травматический шок.
Симптом боли и ее интенсивность зависит от раздражения болевых рецепторов, расположенных в различных тканях и органах.
Однако, расположение этих рецепторов в различных областях человеческого тела неравномерно. Больше всего их в кончиках пальцев, на лице, промежности, наружных половых органах, слизистых оболочках. Богато снабжены болевыми рецепторами стенки сосудов, сухожилия, мозговые, синовиальные оболочки, плевра, брюшина и надкостница. Мало болевых рецепторов в подкожной клетчатке.
Чувствительность к боли зависит не только от количества болевых рецепторов, но и от возраста, пола. Дети чувствительнее взрослых, женщины как правило, терпеливее по сравнению с мужчинами. Имеет значение и состояние психики в момент травмы. Этим объясняется ослабление болевых ощущений во время эффектов, гнева. Например, в пылу сражения человек может не заметить ранения и наоборот, при состоянии депрессии, нервного истощения ощущение боли возрастает.
Кровотечение - представляет собой излияние крови из поврежденного кровеносного сосуда. Интенсивность кровотечения зависит от диаметра поврежденного сосуда, анатомического вида, количества поврежденных сосудов в ране, степени кровенаполнения сосудов, свертывающей и антисвертывающей системы крови и от характера ранения.
При артериальном кровотечении кровь бьет Фонтанирующей струёй, имеет пульсирующий характер. Цвет крови ярко-красный. Кровотечение из крупного артериального ствола при несвоевременно оказанной медицинской помощи приводит к массивной кровопотере и смерти пострадавшего.
Степень кровопотери при ранениях зависит не только от характера самой paны, но и от приспособительных механизмов организма, ведущих к самостоятельной остановке кровотечения (спазм сосудов. вворачивание интимы сосуда внутрь, образование тромба, падение артериального давления), а также от своевременной и полноценной хирургической помощи. При потере большого количества крови (около 25% всего объема) в течение короткого времени может развиться геморрагический шок, а потеря около 50% объема крови может оказаться смертельной.
Зияние раны
Зиянием называется расхождение краев раны. Оно завесит от свойства раненой ткани и направления раны. Опыт показывает, что различные ткани зияют различно.
Зияние кожи зависит от сокращения входящих в ее состав эластических волокон, сокращающихся при повреждении. Имеют значение также и те мышечные волокна, которые состоят в интимной связи с кожей. Изучение кожной поверхности человеческого тела привело Лангера к созданию схем, благодаря которым можно заранее представить, на каком участке будет наибольшее зияние и наоборот учитывать направление лангеровских линий необходимо для того, чтобы рациональнее выполнять операционные разрезы и избегать натяжения краев раны при наложении кожных швов. Зияние фасций зависит от их интимной связи с мышцами и степени сокращения последних.
Значительное зияние мышц наблюдается при поперечном их повреждении, и напротив, мышца поврежденная по ходу ее волокон, практически не зияет. Аналогичное явление наблюдается и при повреждении сухожилий. Костная ткань не зияет, расхождение же костных отломков при полных переломах объясняется тягой прикрепленных к ним мышц.
Зияние внутренних паренхиматозных органов зависит от их строения,.
Зияние полых органов (желудочно-кишечный тракт, мочевой пузырь, сосуды и др.) находится в зависимости от повреждения слоя, оболочки. Например, при разрыве мышечной оболочки кишки или желудка происходит зияние (выворачивание) слизистой. При полном повреждении артерии внутренняя оболочка (интима) заворачивается внутрь просвета сосуда. Теперь подробнее разберем различные виды ран.
Резаные раны наносятся острым инструментом (нож, стекло, скальпель). Резанные раны отличаются гладкими краями и гладкой раневой поверхностью, окружающая рану ткань практически не повреждена зияние такой раны небольшое, но зависит от направления разреза, строения раненой ткани и др. Кровотечение при резанных ранах обычно сильное, так как сосуды при этом повреждаются на всем протяжении, просвет их зияет. Боль бывает незначительной и быстро ослабевающей.
Рубленные раны по своим свойствам близки к резанным, но при этом наблюдается повреждение и имбибиция кровью тканей, прилежащих к краям раны. Рубленные раны как правило глубокие, они наносятся топором, шашкой и т.д. Кровотечение также наблюдается обильное, но не длительное. Последнее объясняется раздавливанием краев сосуда и завертыванием интимы в просвет сосуда, что способствует гемостазу. Боль при рубленных ранах более значительна, что объясняется не только разрезом нервов, но и их сдавленном.
Колотые раны наносятся колющим оружием (штык, гвоздь, шило и др.). Участок повреждения тканей у них невелики Края раны сдавленные, зияние невелико, наружное кровотечение незначительное, но может быть внутреннее кровотечение. Боль также незначительная, так как при этом повреждается небольшое количество нервов. Необходимо помнить, что колотые раны нередко бывают проникающими.
Ушибленные раны и размозженные очень схожи между собой. Основной отличительной стороной является степень повреждения краев раны. Она зависит от воздействия тупой силы: удар палкой, бревном, раздавливание колесом, падение с высоты и др. При этом края раны страдают на значительном протяжении, что зависит от нарушенного здесь кровоснабжения. В дальнейшем окружающие ткани омертвевают и отторгаются. Края ушибленных и размозженных ран
неправильные. Кровотечение при этих ранах, вследствие раздавливания и перекручивания сосудов, относительно небольшое, но если ушибленная (размозженная) рана сопровождается разрывом паренхиматозного органа, то кровотечение может быть смертельным. Болевые ощущения могут быть выраженными вследствие обширности площади повреждения нервов.
Рваные раны образуются вследствие натяжения покровных тканей, а также от косо действующего внешнего насилия или укуса крупных животных, тогда рваная рана одновременно является и укушенной. Рваные раны могут быть при попадании частей тела во вращающиеся машины..
Одной из разновидностей рваной раны является скальпированная рана. Она возникает чаще всего вследствие попадания и захватывания волос во вращающиеся детали машины. При таком виде раны наблюдается значительное кровотечение и зияние. Необходимо знать, что помимо больного в медицинское учреждение надо доставить и скальп. Вследствие хорошего кровоснабжения головы возможно приживление этого скальпа.
Укушенные раны (токсические раны) возникают вследствие укуса животным или человеком. Эти раин отличаются высоковирулентной раневой инфекцией и нередко осложняются обширными некрозами, флегмонами. Особенно большое количество микробов находится в зубном налете. Укусы дикими животными или больными домашними животными чреваты развитием бешенства. Змеиные укусы особенно опасны вследствие возможности развития нейротоксических и гемолитических осложнений.
Огнестрельные раны возникают в результате картечного, пулевого, осколочного и других огнестрельных ранений. Они бывают сквозными, слепыми, касательными. Сквозные раны имеют входное и выходное отверстие. Выходное отверстие, как правило, бывает больше входного. иногда с развороченными краями.
В огнестрельной ране следует различать раневой канал с зоной прямого разрушения тканей, вокруг этой зоны имеется зона контузии, т.е. зона ушибленных тканей и к периферии от нее зона коммоции, т.е. зона тканей пострадавших от сотрясения, постепенно переходящая в здоровые ткани.
Поражающее действие огнестрельного оружия зависит от его баллистических характеристик и переданной энергии. Например, при больших калибрах ранящего снаряда и большой величиной передающей энергии будет наблюдаться конусовидно расширенный раневой канал в результате эффекта "внутритканевого взрыва". При этом выходное отверстие значительно превышает входное. Регенерация тканей при огнестрельных ранениях очень замедленная, при этом часто наблюдаются также осложнения как флегмоны, затеки, газовая гангрена, остеомиелит.
Заживление ран может быть:
1) первичным натяжением
2) вторичным натяжением
3) под струпом
Первичное заживление происходит при условии адаптации краев раны, отсутствия инфекции в ране. Вторичное заживление раны наблюдается при зиянии краев раны, наличии погибших тканей и инфекции в ране, посредствам образования грануляций, т.е. при нагноении под струпом обычно заживают небольшие поверхностные раны и ожоговые раны.
Морфология и метаболизм раневого процесса
Различают две фазы течения раневого процесса (Руфанов)
1) фаза гидратации
2) фаза дегидратации
При возникновении раны повреждаются не только ткани и клетки, но также вскрываются и межклеточные пространства, из которых от стенок раны по направлению к центру полости раневого канала истекает тканевая жидкость, а затем еще и нарушается проницаемость стенки сосуда. Ток тканевой жидкости направленный от стенки раны, обеспечивает отсутствие непосредственного контакта микробов и их токсинов с клетками раневой поверхности. Этот первичный защитно-биологический эффект носит название гидратации и именно он обеспечивает защиту организма от проникновения в глубину тканей микробов в течение первых 6-8 часов,
На этом фоне через 4-6 часов в борьбу с инфекцией включаются лейкоциты. Последние мобилизуемые организмом с помощью сложных физиологических и биохимических процессов, направляются из сосудистого русла к зоне раневого поражения. На поворотах или уступах межклеточных пространств лейкоцит останавливается, создавая основу постепенно увеличивающейся лейкоцитарной пробки.
Постепенно таким образом закрывается все межклеточные щели и образуется лейкоцитарный вал. Окончательное формирование лейкоцитарного вала заканчивается в среднем на 3-й день раневого процесса. Именно в это время в ране наблюдается гной как результат гибели лейкоцитов и микрофлоры.
В первые 12 часов после травмы, в рану поступают моноциты, которые, попав в рану, становятся макрофагами. Последние обладают хорошей фагоцитирующей способностью и удаляют большую часть некротизированных клеток тканей, микробной флоры, поглощая и переваривая их. Макрофаги являются ответственными за образование антител.
Большую роль в течении фазы гидратации играют также тучные клетки. Они выделяют гистамин, серотонин. гепарин, что способствует увеличению капиллярной проницаемости. Тучные клетки воздействуют на фибрин и коллаген, способствуют в последующем развитию гипертрофических рубцов. В результате повышенной проницаемости стенки капилляров во внесосудистое русло проникают также белковые компоненты плазмы, блокируя тем самым диффузию кислорода и поступление питательных веществ в межклеточное пространство, и клетки. при этом происходит снижение дыхательного коэффициента, уменьшение использования тканями кислорода, усиленное использование глюкозы и накопление молочной кислоты. РН среды в ране становится кислой (5,4), при норме РН 6,4-7,2.
Усиленное образование молочной кислоты и других органических кислот приводит затем к застою кровообращения в расширенных сосудах, их тромбозу и сдавлению, что вызывает скопление углекислоты.
В фазу гидратации происходит гибель значительного числа клеток в результате чего освобождается содержащийся в них калий. При этом нарушается нормальное соотношение электролитов. Изменение коэффициента Са/К отражается на состоянии тонуса нервной система и вызывает усиление гиперемии.
Ферментативная активность раневых субстратов проявляется с первых минут после ранения. Доказано, что например, лизоцинные ферменты играют роль в адаптационных реакциях организма, в частности обеспечивают необходимый уровень фагоцитарной активности лейкоцитов в ране.
С момента прекращения стадии гидратации наступает вторая Фаза раневого процесса - фаза дегидратации, т.е. фаз а обезвоживания раны.
После окончания орг8низ;.ции лейкоцитарного вола в фазе гидратации организм обретает надежную противомикробную защиту. Однако она недолговечна. И тогда вслед за лейкоцитарным валом создается вал из грануляционной (молодой соединительной) ткани.
Предшественником грануляционной ткани являются фибробласты, которые появляются в ране через 48-72 часа после травмы.
По мере того, как фибробласты синтезируют коллаген и белково-полисахаридные комплексы соединительного матриксаа раны, начинается образование мелких кровеносных сосудов. Фибробласты с вновь образованными капиллярами я составляют грануляционную ткань.
Строительство грануляционного вала ликвидирует для микробов возможность получения питательное среды» а следовательно ликвидируются условия для развития микроорганизмов. Восстановление сосудистой сети обеспечивает доставку кислорода для клеток и тканей, тем самум уменьшаются явления гипоксии и ацидоза в ране, увеличиваются ионы "Са" и уменьшаются ионы "К".
Постепенно происходит накопление гиалуроновой кислоты, которая способствует образованию коллагена и изменению мукополисахаридов по мере формирования коллагеновых волокон. Синтез коллагена и формирование коллагеновых фибрилл постепенно прекращается по мере того, как соединительная ткань выполняет раневой дефект.
Эпидермальние клетки начинают закрывать поверхность раны. Эпителизация раны осуществляется в результате амебовидного движения клеток (пролиферация эпителия). При вторичном заживлении эпителий нарастает на грануляционную ткань.
Раневая инфекция
Рана представляет собой ворота, открытые для любой микробной инвазии, которая может быть первичной (в момент ранения) и вторичной (инфицирование в процессе лечения).
Развитие инфекции в ране наступает при концентрации микробов 10 5 на 1 грамм ткани, и кроме того зависит от:
1) вирулентности т.е. степени патогенности
2) инвазивности - способности к преодолению тканевых барьеров
3) токсичности - способности выделять экэо- и эндотоксины а также от состояния иммунного фона больного. Дум» проникновения инфекций в рану:
1) воздушно-капельный
2) контактный
3) имплантационный
В микробном спектре раневой инфекции в последнее время происходят качественные изменения. Если раньше в микробном пейзаже явно превалировали стафилококки, то в настоящее время увеличивается удельный вес громотрицательной микрофлоры (кишечная палочка, протей, клебсиела) и их ассоциаций.
Кроме того, возрастает роль так называемой неклостридиальной анаэробной инфекции, т.е. неспорообразущей (бактероиды, пептококки, пептоотрептококки, фузобактерии и т.д.). Эта микрофлора отличается чрезвычайно высокой резистентностью к антибиотикам, агрессивностью и вирулентностью.
Кроме того играет большую роль госпитальная инфекция, которая существует в стационарах. Её источником являются как сами больные, так и персонал. Чаще всего это штаммы протея, кишечной палочки, клебсиел, псевдомонад и их ассоциаций,
Лечение ран
Все "свежие" случайные раны в сроки 12-24 часа с момента их нанесения, как правило требуют первичной хирургической обработки, которая является основным методом их лечения. Исключением из этого правила являются колотые раны. При наличии резанных ран лица, пальцев кисти выполняется туалет раны с наложением первичного шва.
Шок является противопоказанием к первичной хирургической обработке раны. Во время шока можно выполнять только остановку кровотечения.
Задачи первичной хирургической обработки ран
1) Необходимо удалить все нежизнеспособные ткани краев, стенок и дна раны.
2) Рану с неровными краями превратить в резанную.
3) Удалить все инородные тела, сгустки крови, свободные обломки костей, а также имбибированные кровью ткани.
4) Тщательно остановить кровотечение.
б) Определить проникает рана в какую-либо полость или нет.
6) Восстановить анатомическую целостность поврежденных тканей.
7) Наложить швы на рану и если невозможно зашить наглухо -дренировать ее.
Общее лечение
Всем больным необходимо провести экстренную профилактику столбняка. Для этого п/к вводят 0,5 мл столбнячного анатоксина и если больной не привитой - 3000 mе противостолбнячной сыворотки по Безредко.
Кроме того проводят антибактериальную терапию и, по показаниям, иммунотерапию, коррекцию гомеостаза в первую очередь борьбу с гиповолемией, симптоматическую терапию..
Больным о обширными размозженными и загрязненными ранами, а также с огнестрельными ранениями вводят поливалентную противо-гангренозную сыворотку в дозе 30 тыс.мЕ.
Лечение гнойных ран подразделяется на местное и общее, и зависит в значительной степени от фазы раневого процесса. При этом широко используется физический, химический, биологический и хирургический метод лечения.
Если непосредственно после ранения по какой-то причине не удалось произвести первичную хирургическую обработку и больной поступил уже с гнойной раной - тогда показана хирургическая обработка гнойной раны, которая заключается в иссечении нежизнеспособных и некротизированных тканей, рассечении и вскрытии затеков, иссечении гнойного очага и дренировании раны.
В регенеративный период, при отсутствии выраженных воспалительных явлений в ране и вокруг рекомендовано наложение следующих швов на рану:
1) первично-отсроченный шов, применяемый через 3-4 суток после хирургической обработки гнойной раны до развития грануляций
2) ранний вторичный шов, накладывается в течение 2-й недели после хирургической обработки на гранулирующую рану до развития в ней рубцевой ткани
3) поздний вторичный шов - через 3-4 недели после ранения и позже, когда на месте грануляций уже развилась рублевая ткань. В таком случае необходимо иссечение рубцовой ткани.
В Фазе гидратации применяют следующие физические методы лечения - это УФО, ультразвук, низкоинтенсивное лазерное излучение, ГБО, Применяют различные виды дренажей (активнее и пассивные),
гидроскопические марлевые тампоны, действие которых усиливается, если их смочить гипертоническим раствором (10% хлористый натрий). Из биологических методов для местного лечения ран в фазе гидратации широко применяют протеолитические ферменты: трипсин, химотрипсин, химопсин, тиррилетин. Цротеолитические ферменты значительно ускоряют очищение гнойных ран.
В ряде случаев для местного лечения применяю бактериофаги. Для местного лечения ран в фазе гидратации используют различные виды химических антисептиков: перекись водорода, борная кислота, препараты иода и марганцовокислый калий, фурациллин, риванол, диоксидин и другие жидкие антисептики.
Диоксидин - это химиотерапевтический препарат обладающий широким спектром действия в отношении грамположительной и грамотридательной микрофлоры, в том числе кишечной палочки, протея и синегнойной палочки, препарат оказывает прямое бактерицидное действие. Для местного лечения используют 0,1-3% р-р диоксидина.
В последние году хорошо зарекомендовали себя для лечения гнойиых ран мази на водорастворимой основе, обладающие гипертоническим действием и содержание в своем составе антибиотики ила антисептики, сульфанидамиды, метидурация и т.д. К ним относят следующие мази: диоксиколь, девомиколь, левосин.
К общим, методам лечения гнойных ран относят антибактериальную терапию (антибиотики, сульфанидамиды), дезинтоксикационную и иммунную терапию, коррегирукщую нифузионную и симптоматическую терапию.
Для лечения ран в фазу дегидратации местно используют УВЧ, низкоиитенсивное гелий-неоновое лазерное излучение. ГБО. витамино-терапию, анаболические стероды (нерабол, ретаболил), различные мази на жировой основе и эмульсии. Основной принцип лечения ран в этой фазе это необходимость защитить грануляции от травматизации, а также спосббствовать их быстрому росту. Перевезли в этой фазе
Раневой процесс - сложный комплекс биологических реакций в ответ на повреждение органов и тканей, заканчивающийся обычно их заживлением. Он сопровождается деструктивными и регенераторными процессами в тканях, образующих рану и прилегающих к ней.
Всякую рану, нанесенную вне операционной без соблюдения правил асептики, следует считать бактериально загрязненной. Различают первичное загрязнение, наступающее в момент нанесения раны, и вторичное, связанное с нарушением правил асептики во время перевязок и операций, или в связи с распространением внутригоспитальной инфекции.
Наличие микробов в ране не всегда вызывает инфекционный процесс. Последний развивается при нарушении равновесия между микробами, загрязняющими рану, и защитными силами макроорганизма. При развитии инфекционного процесса в ране, в отличие от бактериального загрязнения, происходит распространение микробов в глубину жизнеспособных тканей, в лимфатические и кровеносные сосуды.
Распознавание угрозы раневой инфекции сводится по существу к выявлению признаков неблагоприятно протекающей первой фазы раневого процесса (фазы воспаления):
Быстрое нарастание травматического отека с признаками ишемии тканей - изменением окраски кожи (бледность, синюшность или "мраморность"), появлением эпидермальных пузырей с геморрагическим содержимым;
Сильные, пульсирующие боли в ране в 1-2 сутки после ранения;
Раннее, на 1-2 сутки после ранения или операции повышение температуры тела до 38 С и числа лейкоцитов до 1510 9 /л.
Эти симптомы свидетельствуют о развитии гиперергической воспалительной реакции и требуют активных мер профилактики.
Резко повышают риск раневой инфекции первичная ишемия тканей (разрыв артерии, жгут), загрязнение ран землей, наличие инородных тел, шок, позднее оказание помощи. Сочетанные (особенно черепно-мозговые) травмы делают вероятными тяжелые системные инфекционные осложнения, прежде всего легочные.
Классификация инфекционных осложнений ранений и травм:
Местные инфекционные осложнения:
Аэробная (гнойная) инфекция;
Анаэробная инфекция.
Генерализованные инфекционные осложнения (сепсис, вызванный аэробными и анаэробными микроорганизмами).
Особый вид хирургической инфекции - столбняк.
Диагностика развившейся (как правило на 5-7 сутки после ранения) раневой инфекции основана на местных и общих симптомах.
Динамика и последовательность их появления позволяет судить, имеёется ли нагноение раны или раневая инфекция. О таком различии очень образно писал в 1865 г. Н.И. Пирогов: "Важно узнать не только присутствие гноя, но и его качество... Общие явления, их септический, тифозный или скорбутный характер заставляют всегда предполагать, что и гной будет худокачественный, сукровичный, кровянистый, смешанный с эшарами и остатками омертвелых тканей.... Но всего вернее можно заключить о свойствах гноя из объективных местных явлений. Можно наверное сказать, что он будет худокачественный: а) когда является острогнойный отек около экстравазатов; б) когда скопление крови или гноя находится вблизи органов, содержащих в себе газы и острые, разъедающие жидкости, и еще более, если эти органы будут повреждены; в) когда в самом нарыве вдруг явится развитие газов".
Трудно более точно разграничить раневую инфекцию и нагноение раны, как фазу неосложненного раневого процесса.
а) преобладание местных симптомов и слабая выраженность общих отражает сохранившуюся в основном эффективность факторов резистентности и свидетельствует о локализации (ограничении) инфекционного процесса;
б) если клинические проявления инфекционного процесса начинаются с общих симптомов, обусловленных в основном действием экзотоксинов, значит организм утратил в определенной степени способность к локализации и подавлению возбудителей. Диагноз раневой инфекции в этом случае не должен вызывать сомнения;
в) если с самого начала раневая флора представлена грамотрицательными эндотоксическими микробами, то общие проявления инфекции в некоторых случаях запаздывают (отсутствует экзотоксин) и достигают клинической выраженности только после активного размножения возбудителя в местных тканях и их прорыва (эндотоксина) в сосудистое русло. Подобные ситуации возникают при тяжелых закрытых повреждениях и при глухом шве раны после операции, когда ведущим путем заражения является эндогенный (т.е. кишечного происхождения).
Околораневая флегмона. Общие симптомы раневой инфекции представлены повышением температуры тела до 38 и более градусов, ухудшением самочувствия, тахикардией, снижением аппетита, ухудшением лабораторных показателей (нарастание лейкоцитоза, лимфопения, сдвиг лейкоцитарной формулы влево, увеличение СОЭ и др.). Общеклинический анализ крови является чрезвычайно информативным тестом: - нейтрофилез свидетельствует об активности острого воспалительного процесса, лимфопения указывает на состояние иммунодепрессии и стресса, наличие эозинофилов на этом фоне говорит об относительной надпочечниковой недостаточности и истощении адаптационной реакции.
Местные симптомы выражаются в нарастании отека, гиперемии, усилении болей в окружности раны, увеличении регионарных лимфатических узлов, лимфангоите, тромбофлебите. При осмотре раны, разведенной крючками, виден гнойно-фибринозный налет, ткани могут быть серыми, безжизненными. Иногда отсутствие гноя вводит в заблуждение молодых врачей, хотя уже по цвету можно судить о жизнеспособности тканей и о том, нужна ли хирургическая обработка. Описанные симптомы характерны для околораневой флегмоны, являющейся, практически, обязательным компонентом любой клинической формы местной раневой инфекции.
Абсцесс раневого канала представляет собой переход нагноения стенок раневого канала в раневую инфекцию (возникновение околораневой флегмоны) из-за изоляции раневой полости и нарушения оттока гноя. Он проявляется образованием болезненного инфильтрата в области повреждения, окруженного зоной флегмоны.
Особую трудность для диагностики представляет гнойный затек . Наиболее свойственным для этой формы раневой инфекции является несоответствие между общим тяжелым состоянием раненого и видом раны, а также образование инфильтратов в отдалении от раны. Местно определяются вялые, синюшные грануляции, иногда без гнойного отделяемого. Заподозрив гнойный затек, следует учесть расположение раны, положение больного в постели, положение конечности и решить, в каком направлении может распространяться гной. Обнаружив пальпаторно инфильтрат, необходимо пунктировать его толстой иглой. При наличии гноя нужно вскрыть затек, а затем при необходимости сделать дополнительный разрез (контраппертуру) или расширить рану. Отсутствие гноя в пунктате не должно успокаивать хирурга. Если характер инфильтрата остается неясным, нет тенденции к его рассасыванию, состояние больного не улучшается - имеются все показания к хирургической обработке. Перечисленные формы представляют острую раневую инфекцию.
Хроническая раневая инфекция проявляется главным образом формированием свищей. Чаще всего микробному повреждению подвергается плотная соединительная ткань (фасциит, тендовагинит) или кость (остеомиелит). Речь может идти и о хроническом нагноении, когда расплавлению подвергается выпавший в полость раны мягкотканный или костный секвестр или инородное тело, а инфекционный процесс в окружающих живых тканях ликвидирован. Во всех случаях наличие свища свидетельствует о существовании поддерживающей причины, ликвидировать которую организм самостоятельно не может. Ошибкой является длительное лечение хронических форм раневой инфекции с помощью перевязок. Поэтому сложные диагностические исследования (рентгенография, фистулография) лишь уточняют диагноз, а не показания к операции.
Этиологическая диагностика ориентировочно может проводиться на основании клинической картины гнойных осложнений, вызываемых теми или иными возбудителями:
Для стафилококковой гнойной инфекции характерен сливкообразный светлый гной без резкого запаха и склонность к абсцедированию;
Для синегнойной палочки типичен сине-зеленый гной со специфическим запахом, лизис пересаженных лоскутов, отсутствие эпителизации, подрытость краев раны, повышенная кровоточивость;
Грамотрицательная флора сопровождается образованием темного серого, серо-зеленого, коричневатого гноя, как правило с неприятным запахом, свидетельствующим о наличии анаэробного компонента инфекции.
Чем больше сроки с момента ранения и первых признаков инфекции, тем больше вероятность присоединения грамотрицательной флоры. Клинические проявления, патогномоничные для анаэробного инфекционного процесса, будут рассмотрены в специальном разделе.
Точное определение этиологического фактора дает бактериологическое исследование. Забор материала для посевов следует производить из глубоких слоев раны, по возможности из кусочков стенки раны после удаления раневого отделяемого, так как возбудители раневой инфекции, размножающиеся в тканях, часто отличаются от микробов, вегетирующих на поверхности раны. Следует определять не только качественный состав и антибиотикограмму, но и количественные показатели микрофлоры. Критическим уровнем является содержание более 10 6 бактерий в 1 г ткани. Увеличение или уменьшение этого показателя в динамике лечения говорит о тенденции развития инфекционного процесса.
Темные красные полосы, идущие в направлении от раны к сердцу -это характерный признак заражения крови.
Человека окружает огромное количество возбудителей различных болезней. Они присутствуют в воздухе, в земле, на вещах, которыми мы пользуемся. Конечно, здоровая кожа является преградой для проникновения возбудителей болезни. Но если кожа повреждена, на ней есть раны, трещинки, язвы, то это прекрасная возможность для попадания инфекции. Возбудители инфекции попадают в рану в момент ее получения или могут быть занесены грязными руками, при соприкосновении с нестерильным перевязочным материалом, при контакте с насекомыми (мухами). Возбудители болезни, попав в организм человека, вызывают инфекционное воспаление. Однако организм здорового человека способен защищаться от проникших в него возбудителей инфекции, уничтожать их и выделяемые ими яды. Такую важную защитную функцию в организме выполняют лейкоциты (белые кровяные тела) и специфические защитные вещества, образующиеся в плазме крови (антитела). Существует определенный вид лейкоцитов, которые «пожирают» вторгшихся возбудителей. Их называют макрофагами (клетками — убийцами). Вырабатываемые иммунной системой вещества нейтрализуют возбудителей инфекции или препятствуют их дальнейшему размножению. Таким образом, попавшие в организм возбудители могут вызвать инфекцию в том случае, если их очень много и иммунная система не способна им противостоять, либо тогда, когда иммунная система совершенно ослаблена. Период от момента попадания возбудителей в организм человека до появления первых признаков болезни называется инкубационным периодом.
Какие бывают инфекции ран?
Заболевания, вызванные инфекцией ран:- гнойное воспаление раны,
- заражение крови (сепсис),
- столбняк (тетания),
- газовая гангрена,
- рожа на ране,
- бешенство.
Гнойная рана:
Первые признаки воспаления появляются через 12-24 ч. после попадания возбудителей в организм человека. Рана и ткани вокруг нее краснеют, поскольку усиливается приток крови. Чувствуется жжение раны, может подняться температура тела. Поврежденные ткани отекают, поэтому зажимаются нервы — возникает боль. Выполняющие защитную роль лейкоциты погибают и вместе с разрушенными клетками ткани образуют гной. Очаги инфекции значительно быстрее подавляются в тканях, которые хорошо снабжаются кровью. Поэтому гнойные инфекции на голове или шее появляются реже, чем на голени или ступне. Любая рана может быть инфицирована, но не каждая загноится. Сначала микробы адаптируются в ране и примерно через 6 часов начинают размножаться. Опасность нагноения зависит от характера и местонахождения раны. Более восприимчивы к гнойной инфекции новорожденные дети и пожилые люди.
Заражение крови:
Особую опасность при гнойной ране представляет заражение крови (сепсис). При сепсисе бактерии и выделяемые ими яды (токсины) попадают в кровь и далее во все органы. Возбудители инфекции (чаще всего стрептококки и стафилококки) распространяются по всему телу. Они действуют на лимфатические сосуды, что вызывает их воспаление.
Общая инфекция организма:
Лимфатические узлы — последний оборонительный «бастион», защищающий организм от возбудителей инфекции. Возбудители попадают в лимфатические узлы, попадают в систему кровообращения, вызывая тяжелую общую инфекцию организма. При сепсисе у пациента повышается температура, охватывает озноб, появляется головная боль, тянущая боль в конечностях, общая слабость, учащается пульс и дыхание, уменьшается аппетит. Если пациент своевременно не обратится к врачу, то его жизни может угрожать опасность.
Обратите внимание на внешний вид раны:
Инфекции ран могут быть внешне выраженными или невыраженными. Например, при столбняке и бешенстве внешне рана не изменяется. При других заболеваниях возможны изменения раны — появление отека или гноя.
Гной:
Гной — вязкая желтоватая или зеленоватая жидкость, обладающая неприятным запахом. В состав гноя входят погибшие лейкоциты крови, фрагменты омертвевшей ткани и лимфа.
Столбняк:
Курс вакцинаций состоит из внутримышечных инъекций анатоксина.
Столбняк (лат. tetanus) — острое инфекционное заболевание, вызываемое клостридиями, находящимися в почве и пыли. Эти бактерии не вызывают воспаления раны в месте проникновения их в организм, поэтому при столбняке отсутствуют ранние симптомы заболевания. Первые симптомы появляются только по истечении 3-14 дней после заражения (реже от нескольких часов до 30 суток), т.е. по окончании инкубационного периода. У больного начинаются судороги, сначала судорожно сжимаются жевательные мышцы, затем судороги постепенно охватывают и другие мышцы тела. Мышечный спазм вызывает любой раздражитель. Яд бактерий поражает нервы, иннервирующие дыхательные мышцы. Частой причиной смерти при столбняке является удушье, вызванное судорогами дыхательных мышц. Смертность достигает 60%. При профилактической вакцинации можно избежать данного заболевания. Вакцину, произведенную из столбнячных токсинов, вводят в ягодичные мышцы три раза через определенные промежутки времени. Обычно, если нет противопоказаний, прививку проводят всем детям. Для этого применяют комплексную вакцину против коклюша, дифтерии и столбняка (КДС).
Газовая гангрена:
Газовую гангрену — опаснейшую раневую инфекцию вызывают анаэробы, живущие в почве, пыли. Попав в рану, они проникают в ее глубокие слои. Возбудители анаэробной газовой гангрены способны жить и размножаться только в безкислородной среде, поэтому заражению наиболее подвержены размозженные или ушибленные ткани, к которым в результате повреждения кровеносных сосудов прекращается приток насыщенной кислородом крови. Возбудители заболевания во время процесса обмена веществ выделяют ядовитый газ, обуславливающий увеличение давления в тканях, в результате чего происходит сдавливание кровеносных сосудов в области раны. Кровообращение в области раны ухудшается, уменьшается поступление кислорода в пораженную часть. Это прекрасные условия для распространения возбудителей, поэтому пораженные ткани через некоторое время погибают и разлагаются без образования гноя.
Пузырьки газа:
По отеку некоторых частей раны и натянутости кожи можно предположить наличие газовой гангрены. В пораженных тканях образуются пузырьки газа, при надавливании на отекшие ткани слышен характерный скрип. Зона раны приобретает бледно-желтый цвет, затем красный или сине-красный, но при прогрессировании процесса боль совершенно проходит. Самочувствие пациента ухудшается в связи с размножением возбудителей и выделением ими токсинов в кровь, разносимых по всему организму.
Действовать необходимо быстро:
При малейшем симптоме газовой гангрены необходимо немедленно отправляться в больницу. Врач произведет широкий разрез и хирургическую обработку раны, обеспечив доступ воздуха к ране. После обработки раны пациенту назначают антибиотики, дают кислород, применят другие методы лечения, например, гипербарическую оксигенацию. Если гангрену не удается остановить, то пораженную конечность приходится ампутировать.
Бешенство:
Бешенство — это вирусная инфекция с поражением центральной нервной системы, заражение происходит при укусе или нанесении царапин больным домашним или диким животным. Внешний вид раны не меняется при проникновении возбудителей заболевания, а инкубационный период может затягиваться до года, поэтому при подозрении на укус бешенного животного немедленно обратитесь к врачу. Врач введет сыворотку, которая защитит от заболевания. Люди, постоянно контактирующие с животными, должны профилактически делать прививки против бешенства.
Рожа:
Рожа — инфекционное заболевание, вызываемое стрептококком, характеризуется повышением температуры тела, воспалением, преимущественно кожи. Возбудители проникают в лимфатические сосуды через свежие или старые повреждения на коже. Симптомы болезни: покраснение тканей раны с четкими границами, болезненность при прикосновении, высокая температура, озноб. Во избежание заражения крови необходимо немедленно обратиться к врачу, который назначит пенициллин или другой антибиотик. Неправильное лечение болезни, вызванной инфекцией ран, может причинить огромный вред человеку и даже представлять опасность для его жизни. Необходимо срочно вызвать СМП (неотложку) или доставить пострадавшего в больницу. Часто только врач может оказать квалифицированную помощь. Однако Рожу успешно лечат старинными заговорами и травами. И зачастую только знахарям подвластен этот недуг. Испокон веков «бабки» вылечивали воинов поле тяжёлых ранений. Этот феномен до сих пор не может объяснить традиционная медицина.
НА ЗАМЕТКУ:
При ранении, укусе, сильном ожоге и отморожении необходимо обратиться к хирургу для введения противостолбнячной сыворотки или противостолбнячного иммуноглобулина. Обычно детям делают прививки против столбняка, коклюша и дифтерии. Представители определенных профессий вакцинируются повторно.При всяком случайном ранении в рану попадают микробы. Они вносятся в рану в момент повреждения (первичная инфекция) ранящим телом или попадают в рану с кожи и одежды. Возможно попадание инфекции не в момент ранения, а в последующее время с окружающих участков кожи и слизистых, повязки, одежды, из инфицированных полостей тела и при перевязках. Такая инфекция называется вторичной, она может дать более тяжелое течение, так как реакция организма на внедрение новой инфекции обычно ослаблена.
Попадание микробов в рану (микробное загрязнение раны) не всегда дает развитие в ней инфекции. В зависимости от интенсивности микробного загрязнения, нарушения жизнеспособности тканей раны, общей реактивности раненого и ряда других причин, в области раны может развиться анаэробная, гнилостная и гнойная инфекция, вызываемая чаще всего стафилококками и стрептококками.
Патогенные свойства микробного загрязнения раны выявляются через 6-8 часов после ранения вследствие размножения микробов и их внедрения с поверхности в ткани стенок раны. Особенно благоприятным моментом для развития инфекции является наличие в ране нежизнеспособных тканей, так как мертвые ткани и кровоизлияния являются благоприятной средой для развития микробов. Кроме нарушения жизнеспособности тканей, развитию инфекционных осложнений способствуют расстройства кровообращения и ослабление сопротивляемости организма после кровопотери, шока и вследствие других причин.
При заживлении инфицированной раны сначала она очищается от некротизированных тканей и кровяных сгустков (стадия гидратации), затем идет развитие грануляционной ткани, которая покрывает дно и стенки раны (стадия дегидратации). Благодаря рубцеванию грануляционной ткани края раны сближаются и разрастающийся кожный эпителий покрывает грануляции. Процесс заживления инфицированной раны сопровождается значительным отделением из раны гнойного экссудата, содержащего большое количество микробов, лейкоцитов и протеолитических и гликолитических ферментов.
Симптомы . Местно в области раны отмечаются покраснение ее краев, отек и инфильтрация их, боль в ране, местное повышение температуры, нарушение функции больного органа и появление гнойного выделения из раны. Общие симптомы: повышение температуры, учащение пульса, явления интоксикации (головная боль, понижение аппетита, сухой язык), повышение количества лейкоцитов и изменение лейкоцитарной формулы в виде появления молодых форм (юных), увеличение палочкоядерных и сегментоядерных лейкоцитов с уменьшением лимфоцитов (сдвиг влево).
При наложенных на рану швах после первичной ее хирургической обработки, кроме общих симптомов гнойного процесса, отмечается боль в области раны, припухлость и отек, иногда покраснение краев раны.
Первая помощь и лечение. Если инфицированная рана не подвергалась первичной хирургической обработке или если она была недостаточна и имеются затруднения оттока отделяемого из глубины раны, больной также после введения противостолбнячной сыворотки подлежит направлению в хирургический стационар для оперативного лечения. Появление симптомов развития, гнойной инфекции при наличии наложенных при первичной хирургической обработке швов является показанием для снятия швов и раскрытия раны. Лишь при наличии инфекции в раскрытой ране и отсутствии симптомов тяжелого течения раневой инфекции (высокой температуры и интоксикации) больной может, находиться под наблюдением фельдшера.
В стадии гидратации, когда идет воспалительный процесс в тканях раны и происходит очищение ее от погибших нежизнеспособных тканей, необходимо воздействовать на микробов и способствовать отграничению процесса и очищению раны. Для этого необходимо предоставить покой больному органу путем постельного режима при ранении туловища и нижних конечностей и шинной повязки при ранении верхних конечностей. Показано также применение антибиотиков. Рану рыхло тампонируют с применением антисептических растворов, антибиотиков, мази А. В. Вишневского, синтомициновой или сульфидиновой эмульсии, гипертонических растворов (5-10% хлористый натрий). Перевязки производят возможно реже, осторожно, без травматизации тканей раны, способствующей распространению гнойного процесса. Для уменьшения интоксикации и повышения иммунобиологических реакций применяют улучшенное питание и переливания крови, вводят витамины.
При ослаблении инфекции, затихании воспалительной реакции, очищении раны от мертвых тканей, развитии грануляций и преобладании процессов регенерации (стадия дегидратации) показаны мероприятия по защите грануляций от травмирования и вторичной инфекции, а также улучшение условий для регенерации тканей. В этом периоде не нужны повязки с антисептическими растворами и применение антибиотиков, а показаны мазевые повязки, высококалорийное питание, витаминотерапия и осторожная активизация движений.
Неотложная хирургическая помощь, А.Н. Великорецкий, 1964