Разрыв дельтовидной связки дистального межберцового синдесмоза. Современные проблемы науки и образования
Читайте также
В организме человека костные соединения могут быть подвижными и неподвижными.
Однако основным видом их сочленения являются суставы, то есть соединения подвижные.
Строение суставов, особенно крупных (голеностопного, тазобедренного, локтевого, коленного) очень сложное.
Суставы состоят из:
- сочленяющихся костей;
- суставной полости, капсулы;
- связок и мышц;
- хрящей;
- синдесмозов.
Синдесмоз – это малоподвижное сочленение, которое формируется из тяжа из плотной соединительной ткани (тяж). Синдесмозы находятся между костями черепа, в предплечье, голеностопе в суставе тазобедренном, между остистыми отростками позвоночного столба.
По форме соединительной ткани синдесмозы напоминают мембрану (тонкую перепонку), шов или «вколачивание». При помощи мембраны соединяются:
- остистые отростки позвонков и их поперечные поверхности;
- большеберцовая и малоберцовая кости;
- лучевая и локтевая кости.
Между костями черепной коробки синдесмозы присутствуют в виде швов. В свою очередь, эти швы делятся на плоские, зубчатые и чешуйчатые.
Термин «вколачивание» обозначает соединение между внутренней поверхностью альвеолы и зубным корнем.
Особенности повреждений синдесмозов
Чаще всего повреждение происходит заднем и переднем синдесмозе, в нижней трети межкостной мембраны между берцовыми костями.
Эти сочленения находятся в голеностопе и отвечают за его стабильность.
Разрыв синдесмоза чаще всего наблюдается у спортсменов при беге или прыжках, у цирковых артистов и балерин.
Разрыв связочных тяжей выглядит как:
- изолированное растяжение;
- отрыв осколка кости и фрагмента связки;
- сочетание с переломами костей.
Повреждение позвоночных или черепных синдесмозов всегда сопровождается травмами позвоночного столба или черепно-мозговыми повреждениями.
Примером может служить родовая травма новорожденного. Черепная межкостная мембрана может иметь разрыв, что вызывает кровоизлияние. При компрессионном переломе позвоночника происходит вдавливание одного позвонка в другой, поэтому поперечные и межостистые синдесмозы обычно не подвергаются полному разрыву.
Но они могут иметь частичные повреждения волокон, кровоизлияния или быть растянутыми.
Разрыв мембраны берцовой кости
Межберцовый синдесмоз является соединительнотканной малоподвижной мембраной, соединяющей по всей их длине медиальные поверхности малоберцовой и большеберцовой кости. Основная часть мембраны называется межкостной перепонкой, и только нижний ее участок носит название межберцовый синдесмоз.
Ширина межберцовой щели в норме не более трех миллиметров. Закрывающие ее фиброзные волокна параллельны друг другу или перекрещиваются. Они располагаются несколькими слоями, внутренние из которых более прочны, а слои наружные часто подвергаются разрывам и растяжениям. Именно этим обусловлена вероятность частичного разрыва межберцового дистального синдесмоза.
Трещина в локте или голеностопе может спровоцировать разрыв локтевого или голеностопного синдесмоза. Почти все повреждения голеностопного сустава, особенно в нижней его трети, сопровождаются травмами межберцового сочленения. А десятая часть всех растяжений в голеностопе относится к повреждениям верхней части, то есть акцентируется в синдесмозе.
Большая часть пострадавших – это спортсмены, которые испытывают на нижних конечностях поперечные силовые удары (хоккеисты, футболисты). Эти виды спорта предполагают сталкивания, в результате которых возникают падения и сильные удары по ногам. Однако от травмирования межберцовой мембраны не застрахован ни один человек.
Разрыв локтевого, межберцового и других синдесмозов входит в список многочисленных травм, которые можно получить в автомобильной аварии, при падении с небольшой высоты или на скользкой дорожке.
Увеличивают возможность травмирования и ношение обуви на высоких каблуках, в этом случае разрыв можно получить и в тазобедренном суставе. При вывихе стопы или переломе лодыжек чаще всего разрывается межберцовая мембрана.
Происходит это из-за сильной пронации стопы (поворот кнаружи), и одновременной ее ротации (носок поворачивается внутрь).
Симптомы разрыва синдесмоза голени и локтевого сустава
Симптомы при повреждениях синдесмозов голени или локтевого сустава складывается из:
- интенсивных болевых ощущений, усиливающихся при перемене положения стопы или локтя и пальпации;
- нарастающего с каждой минутой отека;
- ступня или локоть принимают неестественное, вынужденное положение (чаще всего они вывернуты кнаружи);
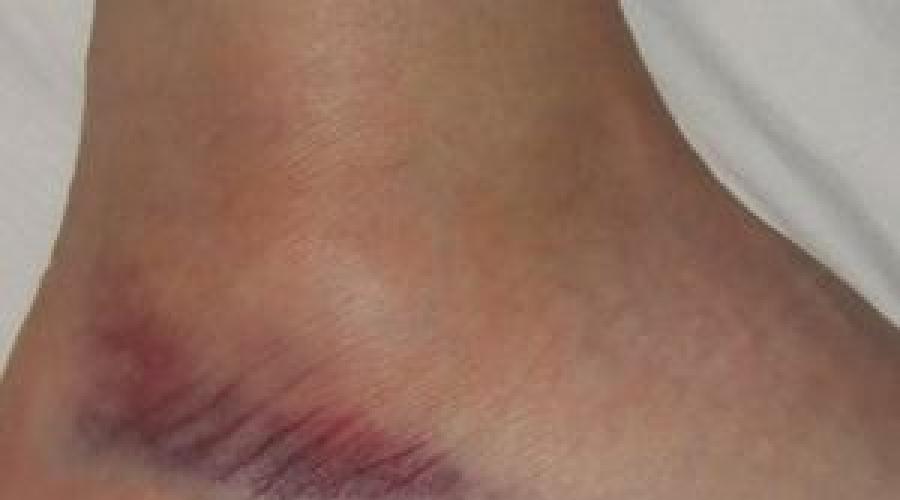
- кровоизлияния;
- область повреждения гиперемирована.
Такие симптомы требуют обязательного проведения рентгенографии. На сделанных в двух проекциях снимках, отчетливо наблюдается расширение межберцовой щели, наличие переломов, линия разрыва.
Рентген поможет исключить растяжение связочного аппарата и частичное повреждение мембранного сочленения.
Лечение консервативными методами
Частичный и полный разрыв межберцового сочленения без осложнений предполагает консервативное лечение.
Для того чтобы снять основные симптомы повреждения производится новокаиновая блокада. Главной задачей медиков является полная иммобилизация локтевого сустава или голени и сжатие расширенной межберцовой щели. Для дальнейшего самостоятельного восстановления связок требуется время.
Для этого на голеностоп на 5-6 недель накладывается гипс в форме сапога. После того как гипс снимут, еще на 2 недели на сустав надевают съемную шину. Одновременно с этим назначают сеансы физиотерапии, лечебную гимнастику и массаж.
Лечение консервативными методами очень долгое и не всегда дает стопроцентную гарантию (симптомы не исчезают).
Оперативное лечение
Как уже было сказано выше, консервативное лечение не всегда дает хорошие результаты. При осложненных и запущенных травмах голеностопного или локтевого сустава симптомы зачастую бывают слишком мучительными. В таких ситуациях остро стает вопрос о применении хирургических методов терапии.
Лечение операцией может проходить по одному из двух вариантов:
- Тендопластика – пересаживание участка широкой фасции бедра, ленты из лавсана или консервированного сухожилия на место разорванного сочленения. Новая связка вживляется в отверстия, просверленные в берцовых костях. Прогноз полного выздоровления составляет 92 % - это просто отличный результат.
- Применение компрессирующего винта или болта-стяжки – дает вилке голеностопа наибольшую прочность. Суть этого метода заключается в установке на сустав надежного стягивающего механизма, изготовленного из металлосплава.
Повреждения межберцовой мембраны чреваты сосудистыми нарушениями. Высока вероятность тромбоза венозных сосудов. Для предотвращения подобных осложнений назначаются ангиотропные средства и антикоагулянты, что ускоряет выздоровление.
Синдесмоз в области голеностопного сустава прочно фиксирует сочленение и не дает его компонентам смещаться относительно друг друга. Разрывы и другие травмы синдесмозов – повреждения довольно распространенные, они составляют 20 % всех патологий опорно-двигательного аппарата. 12 % из них приходится на полные или частичные разрывы связок.
Причинами этих разрывов является действие на диартроз прямой или боковой силы. Чаще всего травмирование происходит в результате:
- скольжения;
- удара;
- падения;
- столкновения;
- подворачивания стопы.
К признакам разрывов или растяжений синдесмозов голени относятся:
- резкая боль;
- растущая локальная припухлость;
- гематома;
- деформация стопы;
- щадящее и неестественное положение конечности.
Нередко травма сопровождается переломом лодыжки со смещением или без. Проведение дифференциальной диагностики возможно при помощи рентгеновского снимка.
Рентгенографический снимок, сделанный в нескольких проекциях, четко демонстрирует состояние связочного аппарата и костных элементов сочленения. Благодаря этому врач может быстро назначить адекватное лечение.
Опорно-двигательный аппарат человека состоит из различных структур: костей, суставов, связок и синдесмозов. Последние образования представляют собой плотную соединительную ткань, соединяющую между собой костные части и обеспечивающие их дополнительную фиксацию. При получении какой-либо травмы, любые из указанных структур могут быть повреждены. Разрыв межберцового синдесмоза голеностопного сустава характеризуется , и неправильным положением стопы. Своевременная диагностика позволяет выставить точный диагноз и подобрать эффективное лечение, обеспечивающее полное восстановление двигательной функции ноги.
Любой синдесмоз – это малоподвижное соединение костей, характеризующееся строением из плотной соединительной ткани. Подобное сочленение встречается на голени, руках, на позвоночном столбе и в черепе. Наиболее объемный синдесмоз в организме человека располагается между и малоберцовой костью, обеспечивая их взаимную фиксацию практически на всей длине.
Травмы костно-суставного аппарата могут сопровождаться повреждением подобных сочленений. Наиболее часто при этом, нарушается соединительнотканный синдесмоз между костями голени в области голеностопного сустава, так как в этом месте наблюдается большая подвижность суставных сочленений.
Наиболее часто, межберцовая мембрана повреждается у спортсменов в связи с длительной и высокой по интенсивности нагрузкой на опорно-двигательный аппарат. Наибольший риск травмы наблюдается при , прыжках в высоту и длину, а также в балетных танцах.
Данные виды спорта связаны с большой ударной нагрузкой на область голеностопного сустава, где находится часть межберцового синдесмоза, который может легко травмироваться.
Межберцовый синдесмоз и его разрыв
Мембрана между костями голени представлена плотной прослойкой соединительной ткани, имеющей истончение в области голеностопного сустава. При этом, в синдесмозе принято выделять два типа волокон: наружные и внутренние. Внутренние волокна имеют больше поперечное сечение, что придает им повышенную прочность. В отличие от них, наружный слой соединительной ткани более тонкий и может легко травмироваться.
 В зависимости от степени повреждения мембраны, разрывы межберцового соединения принято делить на полные и частичные.
При частичных происходит повреждение только наружного слоя синдесмоза, а при полном нарушается целостность всей межкостной мембраны.
В зависимости от степени повреждения мембраны, разрывы межберцового соединения принято делить на полные и частичные.
При частичных происходит повреждение только наружного слоя синдесмоза, а при полном нарушается целостность всей межкостной мембраны.
Основная причина травмы – длительная и неадекватная по интенсивности физическая нагрузка в спорте. Помимо этого, разрывы соединения наблюдаются при автодорожных происшествиях, падениях с высоты или на скользкой поверхности.
Механизм повреждения связан с тем, что при чрезмерном повороте стопы наружу или внутрь наблюдается перерастяжение соединительной ткани между берцовыми костями и ее надрыв, который может быть достаточно большим по протяженности. Как правило, межкостная мембрана отрывается от большеберцовой кости.
Основные симптомы
При повреждении межкостной мембраны, у человека возникают характерные клинические проявления:
- сильные болевые ощущения, интенсивность которых усиливается при надавливании на голень или при совершении движений стопой;
- отек, нарастающий с течением времени, а также покраснение кожного покрова. Возможно формирование гематомы;
- неестественное положение стопы, она, как правило, вывернута в наружную сторону, а движения существенно ограничены.
При отсутствии терапии, симптомы быстро прогрессируют. В связи с этим, при появлении любых симптомов, следует сразу же обратиться в лечебное учреждение.
Диагностические мероприятия
Постановка правильного диагноза необходима для определения эффективной тактики лечения. Обследование пациента проводится по следующему алгоритму:

Интерпретировать полученные результаты должен только лечащий врач. Благодаря рентгенографии возможно провести дифференциальную диагностику с растяжением связочного аппарата, частичным разрывом межберцового сочленения, а также определить необходимый объем лечения.
Эффективная терапия
В зависимости от объема повреждения межкостной мембраны, лечение разрыва дистального межберцового синдесмоза основывается на консервативном или хирургическом подходе.
Консервативные мероприятия
При частичном или полном нарушении целостности синдесмоза без развития осложнений, терапия может проводиться без операции. Основной момент в терапии – наложение гипсовой иммобилизации на срок в 4-6 недель. После этого срока вместо гипса на протяжении двух недель используется , которую больной снимает на время проведения реабилитационных мероприятий.
Из медикаментозных препаратов пациентам назначают нестероидные противовоспалительные средства, такие как Кеторол, Диклофенак или Нимесулид. Лекарства используются для симптоматической терапии для устранения болевого синдрома у пациента.
Хирургические вмешательства
Если разрыв межберцового сочленения сопровождается осложнениями или консервативная терапия оказалась неэффективной, врачи переходят к хирургическому лечению. Операции проводятся по двум различным методам, в зависимости от тяжести изменений в синдесмозе:

Помимо указанных способов лечения, пациентам назначают антикоагулянты (Клопидогрел, Ацетилсалициловая кислота), позволяющие предупредить тромбообразование и улучшить микроциркуляцию в месте восстановления межкостной мембраны.
Реабилитационные мероприятия
Помимо проведения комплексной терапии, большое значение для восстановления функций конечности, играет реабилитация. Восстановление проводится с использованием следующих методов:
- физиотерапевтические процедуры (магнитотерапия, УВЧ, импульсная терапия) на место травмы;
- лечебная физкультура. Физические нагрузки начинают с минимальных усилий, постепенно увеличивая интенсивность занятий. Используются упражнения для восстановления двигательной активности голеностопа, а также специальные тренажеры;
- массаж голени и стопы улучшает кровообращение и способствует восстановлению тонуса мышц.
При появлении у пациента любых неприятных ощущений в области голени и голеностопа в период реабилитации, следует сразу же обратиться к своему доктору, так как боль, отек или снижение подвижности стопы могут свидетельствовать о рецидиве травмы.
Заключение
Повреждения межберцового синдесмоза относятся к тяжелым травмам, так как приводят к появлению тяжелых симптомов и требуют длительного комплексного лечения. При своевременной диагностике болезни до развития осложнений, патология может успешно лечиться с помощью консервативных методов, в первую очередь, благодаря иммобилизации ноги. Если же заболевание запущено или имеются сопутствующие переломы костей голени, то пациенту проводятся хирургические операции, направленные на восстановление межкостной мембраны.
Вконтакте
Межберцовым синдесмозом называют фиброзное соединение дистальных эпифизов костей голени, подкрепленных связками. В редких случаях между ними фиксируется синовиальное соединение. Его принято называть межберцовым. Под воздействием некоторых нагрузок не исключается повреждение синдесмоза.
В основе синдесмоза лежит межкостная мембрана, а также поперечные, передние и задние связки. Его повреждение является распространенным, в большинстве случаев это обусловлено травмами опорно-двигательной системы. Практически в 12% всех разрывов межберцового синдесмоза участвует связочный аппарат.
Основная причина травмы - сильное воздействие на сустав. Оно может быть как боковым, так и прямым. Наложение определенной силы приводит к разрыву. Травма данного типа часто фиксируется у спортсменов. Получить поражение может и обыкновенный человек, вследствие падения или прямого удара.
Разрыв синдесмоза голеностопного хряща характеризуется особой этиологией. Признаки повреждения следующие:
- отечность пораженного сустава;
- гиперемия;
- острая боль;
- гематома;
- выраженный воспалительный процесс;
- деформация стопы.

Во многих случаях разрыв сочетается с переломами и смещениями. Определить степень повреждения можно только путем проведения рентгенографии. Делается это в условиях стационара, под наблюдением специалистов. Ни в коем случае нельзя заниматься самолечением и игнорировать полученную травму.
Повреждение дистального сустава сопровождается нарушением целостности межкостной мембраны между берцовыми костями в нижней трети. Травма приводит к появлению проблем с передвижением. Травмирование нарушает целостность сустава и участвующих в этом процессе костей. Чаще разрыв наблюдается у людей, чья деятельность связана с возложением огромных нагрузок на конечности. В большинстве случаев повреждение голеностопного сустава фиксируется у балерин, цирковых артистов и спортсменов участвующих в беге.
Выглядит все как изолированное растяжение, нередко в этот процесс включаются переломы костей или отрыв некоторых фрагментов связок. Все это влечет за собой острую и невыносимую боль. Человек, получивший травму данного характера, нуждается в оказания неотложной помощи.
Поражение черепных или позвоночных синдесмозов сопровождается серьезными последствиями. В частности, травма может возникнуть у новорожденного во время родового процесса. При этом повреждается межкостная мембрана черепа, что влечет за собой вероятность развития кровоизлияния. При компресссионном переломе синдесмозы полностью не разрываются. Наблюдается лишь частичное повреждение или растяжение.

Основные симптомы повреждения
После получения серьезной травмы выраженная симптоматика проявляется моментально. Человек ощущает невыносимую боль, которая охватывает всю пораженную область. При ощупывании голеностопного сустава болевой синдром усиливается, что приносит пострадавшему массу неудобств. Постепенно появляется отек, который нарастает ежеминутно.
Разрыв связки сопровождается неестественным положением стопы. Чаще она вывернута кнаружи, из-за сильного отека. Область повреждения гиперемирована. При осмотре выявляются очаги кровоизлияния.
Для постановки точного диагноза в обязательном порядке проводится рентгенография. Самостоятельно справится с возникшей травмой человек не способен. Нарастающая боль и отечность не устраняются обезболивающими и противовоспалительными препаратами.
Проведенная рентгенограмма позволяет исключить растяжение и дополнительные повреждения. Снимки укажут на определенные пострадавшие участки. После этого компетентный специалист может назначить правильное лечение. Если в случае травмы или после занятий спортом человек почувствовал острую боль, необходимо сразу обращаться в больницу.
Методы и способы терапии
Неосложненный частичный или полный разрыв может быть устранен консервативными методами лечения. Для удаления выраженного болевого синдрома производят новокаиновую блокаду. Основной задачей консервативного лечения является обездвижение поврежденного участка и сжатие межберцовой щели. Голеностопный сустав должен находиться в полном покое, для этого на ногу надевается специальный гипсовый сапожок. Носить его необходимо на протяжении полутора месяцев. Затем его удаляют, а на его место устанавливают шина. На этом этапе можно проводить физиотерапевтические процедуры и массаж. Однако консервативное лечение не всегда является эффективным. На протяжении полугода человека может донимать боль, а функциональность сустава будет снижена.
Лучшим методом лечения дистального голеностопного сустава является проведение хирургического вмешательства.
К нему прибегают в осложненных или запущенных случаях. Первый способ устранения разрыва - тендопластика. Это вмешательство основано на пересаживании части широкой фасции бедра на место разорванного синдесмоза. Постепенно связка начинает вживляться в каналы, которые ранее просверливаются в берцовых костях. Полное выздоровление фиксируется в 92% случаев.
Второй метод лечения - использование болта-стяжки. Суть этого способа заключается в установке надежного механизма, изготовленного из специального сплава. Благодаря ему кости голени хорошо фиксируются, но при этом находятся на определенном расстоянии друг от друга.
Оптимальный способ лечения подбирает специалист, отталкиваясь от общего состояния пациента.
Латеральная боковая связка состоит из передней и задней таранно-малоберцовых связок и пяточно-малоберцовой связки.
Более мощная медиальная боковая (дельтовидная) связка состоит из поверхностных и глубоких волокон. Поверхностные волокна отходят от верхушки внутренней лодыжки тремя пучками - к ладьевидной, пяточной и задней части блока таранной кости.
Межберцовый синдесмоз образован передней и задней межберцовыми связками, нижней поперечной связкой и межкостной связкой, которая представляет собой дистальное продолжение межкостной мембраны. При разрыве этого кольца в одном месте смещения таранной кости в «вилке» берцовых костей не происходит. Для того чтобы оно произошло, кольцо должно быть разорвано в двух или более местах. Разрыв кольца происходит как при переломах, так и при разрывах связок. Рентгенологи часто ограничиваются распознаванием переломов и смещений в суставе, не принимая во внимание возможность разрыва связок. Между тем изолированные (без переломов) разрывы связок имеют большое значение и особенно опасны, так как могут остаться нераспознанными и нелечеными. Смещения таранной кости часто выявляются на обычных рентгенограммах, хотя в ряде случаев их помогает обнаружить рентгенография с нагрузкой.
Чтобы понять механизм повреждений, нужно прежде всего усвоить термины. обозначающие разные виды движений в этой области:
- эверсия - наружная ротация стопы (подошвенной стороной наружу);
- инверсия - внутренняя ротация стопы (подошвенной стороной внутрь; это изменения положения и формы всей стопы; использование этих терминов предполагает, что стопа не имеет опоры);
- тыльное сгибание-разгибание;
- подошвенное сгибание-разгибание;
- отведение (абдукция) - поворот кнаружи передней части стопы;
- приведение (аддукция) - поворот кнутри передней части стопы (оба поворота относительно вертикальной оси - продолжения оси большеберцовой кости; все вышеупомянутые виды движений в действительности не происходят изолированно: инверсия обычно сопровождается подошвенным сгибанием, а эверсия - тыльным);
- супинация - комбинированное движение, складывающееся из приведения и инверсии;
- пронация - комбинированное движение, складывающееся из отведения и эверсии (последние два термина должны использоваться только при статически нагруженной стопе).
Для начала будем исходить из двух механизмов повреждений: эверси-онного и инверсионного. Инверсия приводит прежде всего к растяжению наружных структур сустава. Результатом этого могут быть:
- растяжение наружной боковой связки (точнее - разрыв части ее волокон);
- отрыв этой связки в месте прикрепления к наружной лодыжке;
- разрыв связки на протяжении;
- поперечный перелом наружной лодыжки.
Эти повреждения (кроме растяжения связки) могут привести к медиальному смещению таранной кости с компрессионным воздействием на медиальную лодыжку, которое вызывает ее косой или спиральный перелом.
При эверсии, наоборот, происходит растяжение внутренних структур сустава с воздействием отрывных сил на дельтовидную связку и внутреннюю лодыжку. При этом возможны дефекты тех же типов, как и при инверсионных отрывных повреждениях.
При обоих типах отрывные повреждения лодыжки или связки происходят раньше, чем компрессионные, которые возникают на противоположной стороне сустава под действием смещенной таранной кости. Смещение происходит в результате предшествующих отрывных повреждений, создающих условия для компрессионных повреждений на противоположной стороне.
Растяжение боковых связок голеностопного сустава проявляется на рентгенограммах только утолщением мягких тканей дистальнее верхушек лодыжек. Так же выглядит на обычных рентгенограммах полный разрыв боковых связок на протяжении . Чтобы отличить изолированный полный разрыв связки от растяжения, нужно выполнить рентгенограммы с эверсионным (или инверсионным) стрессом под анестезией. Такие снимки делают в сравнении с противоположным суставом. Доказателен наклон таранной кости под углом более 20° к длинной оси кости (наклон до 15° возможен при целой связке).
Снимки со стрессом не нужны в следующих случаях:
- при наличии клинических признаков полного разрыва связки;
- при поперечном переломе лодыжки (в таких случаях связка остается целой);
- если обнаруживается косой (спиральный) перелом лодыжки при отсутствии поперечного перелома другой лодыжки (в таких случаях всегда имеется разрыв боковой связки на другой стороне сустава).
Отрыв связки в месте ее костного прикрепления сопровождается отрывом костного фрагмента, иногда очень мелкого, от верхушки лодыжки, гораздо реже - в месте прикрепления к костям стопы. Утолщение мягких тканей больше всего выражено на уровне верхушки лодыжки. Об отрывном характере повреждения на данной стороне свидетельствует также поперечный перелом лодыжки. Компрессионные повреждения на противоположной стороне характеризуются косыми или спиральными переломами лодыжек.
Разрыв межберцового синдесмоза происходит только при эверсионном механизме. В случае косого перелома наружной лодыжки может быть разорвана часть волокон синдесмоза.
Признаки разрыва синдесмоза: диастаз между дистальными концами берцовых костей и смещение таранной кости латерально.
Для выявления этих признаков прямая рентгенограмма голеностопного сустава должна быть выполнена с внутренней ротацией ноги в среднем на 10°. В противном случае малоберцовая кость накладывается на большеберцовую и перекрывает латеральную часть суставной щели, что затрудняет оценку соотношений.
Отсутствие костных повреждений на рентгенограммах не исключает серьезной эверсионной травмы - разрыва дельтовидной связки и межберцового синдесмоза. Если при этом не выявляются упомянутые признаки разрыва синдесмоза (они обнаруживаются не всегда), серьезность ситуации оценивается клинически и с учетом локализации мягкотканной припухлости на рентгенограммах. При малейших сомнениях показаны рентгенограммы с насильственной эверсией стопы.
Если перелом малоберцовой кости происходит более чем на 4 см выше уровня голеностопного сустава, это нужно рассматривать как указание на разрыв синдесмоза, который как раз и создает предпосылки для такого перелома: на дистальный конец малоберцовой кости действует отводящая сила, а ее проксимальная часть фиксирована межкостной мембраной. Перелом сопровождается разрывом дистальной части мембраны, продолжающим разрыв синдесмоза, примерно до уровня перелома. Он может происходить на разном уровне, в том числе и в проксимальной трети диафиза. Поэтому в объем рентгенологического исследования при эверсионной травме голеностопного сустава должна включаться вся малоберцовая кость.
Переломы заднего края чаще всего возникают при двух типах повреждения.
- При инверсионных повреждениях происходит отрыв фрагмента задненаружного края.
- При смещении таранной кости кзади, произошедшем только после расширения суставной вилки. Задний подвывих может сопровождаться (не обязательно) переломом срединной части заднего края большеберцовой кости.
Крупный фрагмент заднего края откалывается при аксиальном воздействии силы, и тогда перелом приближается к вертикальному.
Рассмотренные переломы нередко сопровождаются подвывихами: медиальными (наиболее часто) и латеральными. Подвывихи происходят в сторону сломанной лодыжки. Распознавание подвывихов требует рентгенограмм в правильных проекциях и тщательной оценки на них ширины суставной щели и соотношения между осями большеберцовой и таранной костей.
Переломы Пилона большеберцовой кости являются следствием ё комбинированного воздействия аксиальной и торсионной сил. Тяжесть повреждения варьирует от простого перелома без смещения отломков до раздробленного перелома с разрушением и деформацией суставных поверхностей, неизбежно завершающегося тяжелым артрозом. Важно оценить степень раздробления и вовлечения суставной поверхности.
28.10.2015
Восстановление функции голеностопного сустава при застарелых разрывах связок дистального межберцового синдесмоза
Тяжелые переломы лодыжек с повреждением дельтовидной связки и разрывом дистального межберцового
синдесмоза (ДМБС) в 30 % случаев заканчиваются неудовлетворительным результатом.
Тяжелые переломы лодыжек с повреждением дельтовидной связки и разрывом дистального межберцового синдесмоза (ДМБС) в 30 % случаев заканчиваются неудовлетворительным результатом. Известно,что в 42-55 % случаев у таких больных сразу после травмы либо не было диагностировано повреждение связок, либо проведенное лечение было неадекватным. Хроническая нестабильность голеностопного сустава (ХНГС) у пациентов, имеющих в анамнезе повреждения связочного аппарата ГС, до сих пор остается значительной, составляя 31-40 % от всех повреждений этой области.
В настоящее время для лечения ХНГС активно используются аппараты внешней фиксации, что позволяет получить хорошие результаты. Однако чрескостный метод имеет определенное ограничение применения по срокам, прошедшим после травмы: его используют при повреждениях давностью не более 2 месяцев.
В более поздние сроки для лечения ХНГС используются реконструктивные операции, которые можно разделить на три группы: пластика местными тканями, синтетическими эндопротезами и консервированными аллотканями.

Несомненными достоинствами пластики местными тканями больного являются отсутствие антигенной активности и высокий процент удовлетворительных и хороших результатов. Однако при аутопластике пациенту наносится дополнительная травма, увеличивается продолжительность операции, ослабляется донорский участок, а анатомия восстановленных связок заметно отличается от нормальной, что отрицательно сказывается на биомеханике ГС.
Использование синтетических материалов для пластики при ХНГС обеспечивает восстановление функции и стабильности ГС, однако высокая стоимость современных эндопротезов связок является причиной их редкого применения. Использование аллосухожилий при реконструкции связок позволяет полностью восстанавливать анатомическую структуру поврежденных связок и обеспечивает благоприятные клинические результаты. Несмотря на положительные исходы, реконструктивные операции с использованием аллосухожилий при лечении ХНГС до сих пор используются достаточно редко. Возможной причиной этого может быть то обстоятельство, что ряд способов, предложенных для лечения этой патологии, имеют такие существенные недостатки как высокая травматичность, чрезмерная техническая сложность, ненадежность способа проведения трансплантата в костных каналах на фоне остеопороза, длительная фиксация голеностопного сустава гипсовой повязкой. Все это свидетельствует о том, что проблема лечения ХНГС до сих пор остается актуальной.

Изучены истории болезни 45 больных с посттравматической ХНГС. Все больные были в трудоспособном возрасте от 20 до 60 лет(средний возраст 41±1 год). Основное число пациентов (28) поступило на лечение в сроки от 3 до 12 месяцев после травмы, максимальная давность повреждения составила 20 лет. 28 больных при поступлении были временно нетрудоспособны, 5 имели группу инвалидности, 12 – не работали. В остром периоде после травмы 34 человека лечились консервативно, а 11 пациентам были проведены оперативные вмешательства по поводу переломов лодыжек, однако на этом этапе у всех 45 пациентов были допущены различные технические и тактические ошибки. У всех пациентов были повреждены связки ДМБС, у 3 из них они сочетались с повреждением дельтовидной связки, а у 3 других с повреждением наружных связок голеностопного сустава. У 10 пациентов повреждение связок ГС было изолированным, у 35 сочеталось с переломами лодыжек, из них у 21 пациента переломы были сросшиеся, а у 14 несросшиеся. Все пациенты предъявляли жалобы на боли в ГС при нагрузке, отеки, хромоту, неустойчивость стопы при ходьбе, в особенности по неровной поверхности. 10 пациентов использовали дополнительную опору при ходьбе, а остальные использовали эластичное бинтование ГС. У всех пациентов было отмечено ограничение активных и пассивных движений в ГС.

При поступлении в институт больным проводилось стандартное : сравнительные рентгенограммы обоих ГС в прямой и боковой проекциях в покое, сравнительные рентгенограммы ГС в прямой проекции с нагрузкой (стоя на одной ноге). В некоторых случаях у больных выполнялись рентгенограммы с внутренней ротацией голени и ГС 15 градусов, а также стрессовые рентгенограммы ГС: в положении максимальной супинации стопы, в максимальном переднем смещении блока таранной кости и в положении максимальной наружной ротации.
При изучении рентгенограмм, выполненных в прямой проекции, при нагрузке и в покое, использовали рентгенометрию: измерение ширины основания треугольника Фолькмана, величины межберцового промежутка на 1 см выше уровня сустава, расстояния между блоком таранной кости и суставной поверхностью большеберцовой кости, а также между внутренней суставной поверхностью таранной кости и внутренней лодыжкой, клиновидность сустава, голеностопный угол. Рентгенометрические данные здорового и поврежденного ГС сравнивались между собой.

12 больным дополнительно была выполнена (КТ), а 9 – (МРТ) поврежденного ГС. Данные МРТ позволили провести топическую диагностику повреждения связок, определить степень повреждения и детально изучить состояние суставного хряща.
Всем больным была выполнена реконструктивная операция, разработанная в УНИИТО – аллотендопластика ДМБС с фиксацией синдесмоза аппаратом Илизарова. Методика операции: во фронтальной плоскости через обе берцовые кости выше уровня голеностопного сустава на 4-5 мм проводят две спицы с упорами диаметром 1,8 мм. Спицы натягивают во взаимопротивоположном направлении в кольце аппарата Илизарова до устранения наружного подвывиха стопы. Если закрытое вправление стопы не представляется возможным, то делают разрез длиной 4 см на передней поверхности ГС в проекции дистального межберцового синдесмоза, удаляют из него рубцы, при неправильно сросшемся чрезсиндесмозном переломе малоберцовой кости проводят ее моделирование на этом уровне, после чего синдесмоз фиксируют спицами в аппарате Илизарова для стабилизации «вилки» ГС, как при закрытом вправлении. В надлодыжечной области через обе берцовые кости во фронтальной плоскости формируют два параллельных костных канала диаметром 3-4 мм. Один канал располагается на 8-10 мм выше ГС, а другой на 12-15 мм проксимальнее первого. Над отверстиями каналов на внутренней поверхности голени делают разрез 20-25 мм, проводят сухожильный трансплантат последовательно через обе берцовые кости в направлении снаружи внутрь через дистальный канал, а затем через проксимальный канал в обратном направлении (изнутри кнаружи). Оба конца трансплантата натягивают и сшивают внахлест, располагая швы по латеральной поверхности наружной лодыжки. После чего соединяют винтовыми тягами с ранее наложенным кольцом,
фиксирующим ДМБС.
Голеностопный сустав при этой операции не фиксируют, что позволяет пациентам с первых дней после реконструкции связок заниматься лечебной физкультурой (ЛФК) ГС, частично нагружать оперированную нижнюю конечность в раннем послеоперационном периоде. В первые 2-3 недели больные частично нагружали поврежденную конечность, используя два костыля, затем в качестве дополнительной опоры использовался один костыль или трость. Фиксация синдесмоза в аппарате проводилась в течение 6-8 недель, после чего аппарат демонтировали. После демонтажа аппарата пациентам разрешалась полная нагрузка в полужестком брейсе для ГС и проводился курс комплексного консервативного лечения для восстановления движений в ГС (магнитолазеротерапия, электростимуляция мышц голени, озонотерапия, ЛФК, массаж). Брейсы для ГС больные при ходьбе использовали в течение 4-6 месяцев после демонтажа аппарата Илизарова, после чего дополнительная фиксация не использовалась. При наличии сопутствующего остеоартроза ГС II и II-III стадии (20 пациентов) больным назначали курсы консервативной терапии.
Лечение ХНГС путем аллотендопластики в сочетании с фиксацией аппаратом Илизарова обеспечивает восстановление функции ГС и опороспособности пораженной конечности с возвращением пациентов к труду, в том числе и к физическому. Использование аппарата Илизарова позволяет контролировать процесс устранения подвывиха стопы во время операции, удерживать кости ГС в правильном положении после операции, предупреждает возможное растяжение аллотрансплантата, исключая тем самым возможность рецидива подвывиха, и обеспечивает раннюю функциональную нагрузку оперированной конечности.
Теги: дистальный межберцовый синдесмоз
Начало активности (дата): 28.10.2015 14:35:00
Кем создан (ID): 645
Ключевые слова: переломы лодыжек, повреждением дельтовидной связки, разрывом дистального межберцового синдесмоза, Хроническая нестабильность голеностопного сустава, гипсовой повязкой, боли в суставе при нагрузке, отеки, хромоту, неустойчивость стопы при ходьбе, рентгенологическое обследование, рентгенограммы, компьютерная томография, КТ, магнитно-резонансная томография, МРТ, состояние суставного хряща, подвывиха стопы,