Врожденный порок сердца. Врожденные пороки сердца у взрослых
Которые связаны с развитием дефектов в строении органа, сосудов и клапанного аппарата еще на этапе внутриутробного развития.
По данным статистики частота возникновения нарушения возникает в 0,8 –1,2%. Эти патологии составляют в среднем 20% всех врожденных отклонений. Известно большое количество разного рода нарушений группы ВПС. Прежде всего, нужно четко понимать ВПС у детей – что это, и какую опасность несет.
Большинство новорожденных с врожденным пороком сердца не доживают даже до одного месяца
ВПС – аномалии строения сердечно-сосудистой системы, развивающиеся в основном при внутриутробном формировании или на момент рождения ребенка.
ВПС – это диагноз, его главная опасность в том, что в 90% малыши не доживают даже до 1 месяца. В 5% ребенок погибает в результате обострения болезни, не достигая возраста 15 лет.
Двустворчатый аортальный клапан – разновидность ВПС, диагноз обычно ставится детям старшего возраста. При нарушении аортального клапана образуется только две створки вместо положенных трех. Нормальный клапан с тремя створками контролирует поступление крови к сердцу.
Двустворчатый клапан образуется еще в период внутриутробного развития, приблизительно на 8 неделе вынашивания ребенка, когда образуется сердечная мышца. Именно тогда женщине нельзя физически и морально перегружать себя, чтобы не спровоцировать данную форму патологии ВПС. Двустворчатый клапан тоже поддается лечению. Операция организуется только при явных признаках нарушений или при сильных нагрузках на миокард.
– разновидность ВПС, которая почти всегда диагностируется у новорожденных. Происходит нарушение строения межжелудочковой перегородки, а это провоцирует перемешивание обогащенной и необогащенной крови. В сердце образуется отверстие, являющееся дефектом. Оно располагается на стыке правого и левого желудочка, через него производится смешение обогащенной крови левого желудочка с необогащенной правого.
Когда диаметр отверстия незначительный, симптоматика не развивается. При большом диаметре отверстия происходит сильное смешивание крови, поэтому синеют губы, кожа на кончиках пальцев.
Отклонение хорошо поддается коррекции, поэтому чаще отмечается положительный прогноз. При малом диаметре отверстие часто зарастает самостоятельно. При отсутствии признаков патологии никакого вмешательства не требуется.

В зависимости от величины протока заболевание открытый артериальный проток может протекать как бессимптомно, так и в очень тяжелой форме
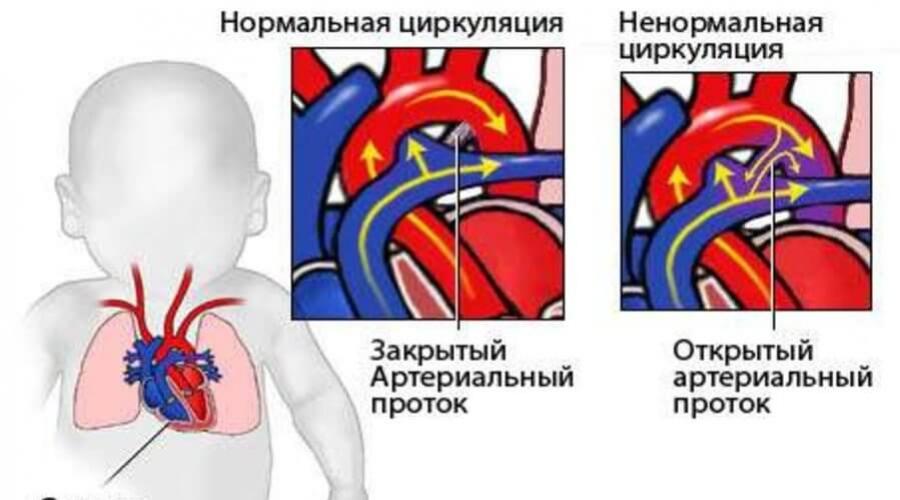
Открытый артериальный проток – патология, которая развивается по причине неправильного формирования сердца, его магистральных сосудов на этапе внутриутробного и постнатального развития. Артериальный проток (или Боталлов проток) – это структурное образование у плода, благодаря которому кровь после выброса из левого желудочка проникает в легочный ствол и возвращается обратно.
В нормальном состоянии проток сразу после родов становится соединительным тяжом. Заполнение легких кислородом способствует закрытию протока и смене направления кровообращения. При пороках этот проток не перекрывается тяжом и продолжает работать, нарушая кровоток в легких и препятствуя правильному функционированию сердца малыша.
Этот ВПС выявляется у новорожденных или грудных детей, изредка у детей школьного возраста или у взрослых. Болезнь протекает бессимптомно или очень тяжело – все зависит от диаметра протока.
При внушительных размерах симптоматика проявляется рано и сильно:
- Бледный кожный покров
- Посинение кожи во время сильного плача или при сосании у грудничков
- Сильное похудение
- Отечность
- Кашель и осиплость
- Плохое психофизическое развитие
- Слабость
- Удушье по ночам
- Нарушения сна
- , нарушения ритма пульса
Дети с таким диагнозом часто поражаются бронхолегочными патологиями. Таких новорожденных становится сложно кормить, они худеют или очень плохо набирают вес. При несвоевременной диагностике по мере взросления у ребенка течение болезни ухудшается, симптоматика становится сильнее.
Гипоплазия левых отделов сердца – ВПС, для которого характерно неполноценное развитие левого желудочка и его плохое функционирование. Неполноценный желудочек образуется у плода до рождения на задней стенке сердца, в верхней части. При этом правый желудочек образует верхушку сердца. Так, левый желудочек не может работать правильно, не обеспечивает нормальный кровоток по малому и большому кругу. Правый желудочек забирает на себя двойную работу.
Данная патология может диагностироваться еще у плода. Это позволяет заметно снизить риски осложнений после появления малыша, обеспечивая ему должный уход и оказание первой помощи после родов.
Выявить недоразвитие желудочка у плода можно посредством ЭхоКГ беременной. К признакам ВПС у новорожденных относится:
- Бледность кожных покровов
- Слабое сердцебиение и нарушение сердечного ритма
- Гипотермия
Перечисленные симптомы свидетельствуют о кардиогенном шоке. Он может развиться уже в первые сутки жизни ребенка. В этот период для нормальной жизнедеятельности малышу обеспечивается постоянный доступ кислорода, производится диффузия простагландинов.
Все врожденные пороки обычно проявляются уже в первые месяцы жизни из-за атипичного строения сердечных образований. Стойкие нарушения провоцируют дисфункцию сердца и гипоксию.
Лечение ВПС: способы

Вылечить ВПС можно либо путем внутрисосудистого вмешательства, либо с помощью открытой хирургической операции
Основной способ терапии пороков сердца – операция. Она соответствует форме аномалии. Чаще всего вмешательство хирурга нужно сразу после появления ребенка. Для этого роды проводятся в центрах кардиохирургии. Если симптоматики недостаточности кровотока нет, цианоз проявляется слабо, то хирургическое вмешательство могут отложить.
С момента диагностирования патологии и до операции, а также после дети ставятся на учет к нейрохирургу и кардиологу. Для них требуется соблюдение назначенного лекарственного лечения. Также родители посещают все приемы врача для отслеживания динамики прогрессирования болезни.
Консервативная терапия в ВПС предполагает купирование симптомов недостаточности сердца – острой или хронической, предупреждение приступов одышки и посинения, аритмий и плохого кровотока в сосудах миокарда.
Успех лечения в первую очередь соотносится со своевременной диагностикой проблемы. Будущая мать находится под постоянным контролем врачей, когда порок выявлен до родов. Ей назначается прием препаратов для поддержания работы сердца будущего ребенка.
ВПС лечится двумя способами:
- Внутрисосудистое вмешательство посредством окклюдеров, баллонов, катетров и других приспособлений, которые позволят скорректировать нарушения строения сердца и восстановить нормальный кровоток.
- Открытая хирургическая операция для устранения ВПС – до недавнего времени именно она оставалась единственным действенным способом лечения.
Операции, сопровождаемые вскрытием грудной клетки, реализуются при сложных комбинированных пороках, когда нужен большой объем вмешательства и коррекции.
Все пациенты по характеру лечения для них классифицируются на 4 группы:
- Пациенты, состояние у которых дает возможность реализации плановой операции – в течение года и дольше.
- Дети, которым нужна операция в ближайшие 6 месяцев.
- Дети, нуждающиеся в срочном оперативном вмешательстве в ближайшие 1–2 недели.
- Тяжелые случаи болезни, когда нужна неотложная операция – в первые 24–48 часов, иначе ребенок погибает.

После завершения оперативного вмешательства реабилитация малыша предполагает соблюдение особых правил в течение всей последующей жизни:
- Ведение
- Правильное
- Организация режима дня
- Родители должны следить за правильной работой иммунитета малыша, стараться предотвратить заражение инфекциями
- Частые прогулки на свежем воздухе
- Умеренная физическая активность
Миниинвазивные вмешательства
Иногда специальный окклюдер, позволяющий закрыть аномалии перегородки, допустимо устанавливать посредством прокола сосуда. Это и есть миниинвазивное вмешательство. Оно зачастую становится предварительной стадией к реализации открытого типа хирургического вмешательства.
Также этот способ отлично подойдет для исправления нарушений строения или межпредсердной перегородки. Окклюдер полностью закрывает отверстие и устраняет патогенное взаимодействие между двумя полостями.
Эффективность миниинвазивного вмешательства доходит в среднем до 85%.
Выжидательная тактика
Такой подход приемлем только при небольших аномалиях строения сердца. Но также обязательным считается отсутствие каких-либо клинических признаков. Врач контролирует состояние таких пациентов, проводя ежемесячно.
Меры профилактики врожденных пороков сердца
Меры профилактики врожденных пороков сердца должны предприниматься еще на этапе планирования беременности. Сначала будущие родители уточняют наследственность. Если кто-либо из родственников имеет подобный диагноз, то есть высокий риск рождения ребенка с ВПС.
Беременная должна обязательно пояснить об этом врачу, чтобы он наблюдал ее соответствующим образом. Такой подход даст возможность еще на начальных сроках отслеживать состояние плода.
Всё, что должны знать родители о врождённом пороке сердца у ребёнка

Ведение здорового образа жизни во время беременности снижает риск возникновения ВПС у ребенка
Термин «врожденный порок сердца» сам по себе вызывает беспокойство родителей. Сначала им следует выяснить у доктора суть патологии и ее тяжесть. Вот некоторые рекомендации будущим и настоящим родителям:
- Здоровье ребенка — бесценно. И о нем надо заботиться еще на этапе планирования беременности. Ведение правильного образа жизни женщиной значительно уменьшает риск на проявление отклонений у малыша. Но полностью убрать риски заболеваний не получится.
- Диагностировать нарушения можно уже на стадии построения сердечно-сосудистой системы у плода. УЗИ выявляет заболевания сердца в начале второго триместра. Но даже если по УЗИ нарушений нет, не стоит расслабляться. Важно постоянно контролировать состояние плода, а потом новорожденного ребенка.
- При постановке диагноза ВПС не следует сразу паниковать – потребуется пройти необходимые обследования и выполнять назначения врача, так как ВПС – непредсказуемая болезнь.
- После проведения операции нужно постоянно быть рядом с ребенком, хвалить его за стойкость и терпение, говорить, что скоро все пройдет, и он попадет домой.
В современной медицине диагноз не считается катастрофическим. Медицинская наука постоянно развивается, и появляются новые очень эффективные способы коррекции, помогающие полностью вылечить болезнь. Внимание и чуткость родителей помогут детям быстрее выздороветь и вернуться к полноценной жизни.
Врожденный порок сердца – пугающий диагноз. За последние годы частота выявления различных сердечных пороков у плода, детей и подростков значительно увеличилась благодаря активному использованию возможностей эхокардиографии (УЗИ сердца). Рассмотрим наиболее часто встречающиеся врожденные аномалии сердечно-сосудистой системы и выясним, чего от них ожидать.
Врожденный порок сердца №1: двустворчатый клапан аорты
В норме аортальный клапан состоит из трех створок. Клапан, состоящий из двух створок, относится к врожденным сердечным порокам и является часто встречающейся сердечной аномалией (обнаруживается у 2% населения). У мальчиков эта форма врожденного порока сердца развивается в 2 раза чаще, чем у девочек. Как правило, наличие двустворчатого клапана аорты не имеет клинических проявлений (иногда выслушиваются специфические шумы в области сердца) и является случайной находкой при выполнении эхокардиографии (УЗИ сердца). Своевременное выявление этого врожденного порока сердца важно с точки зрения предотвращения развития таких осложнений, как инфекционный эндокардит и аортальный стеноз (недостаточность), возникающий как следствие атеросклеротического процесса.
При неосложненном течении этого врожденного порока сердца лечение не проводится, физическая активность не ограничивается. Обязательными профилактическими мерами являются ежегодный осмотр кардиолога, профилактика инфекционного эндокардита и атеросклероза.
Врожденный порок сердца №2: дефект межжелудочковой перегородки
Под дефектом межжелудочковой перегородки понимают такой врожденный порок развития перегородки между правым и левым отделами сердца, из-за которого она имеет «окно». При этом осуществляется сообщение между правым и левым желудочками сердца, которого в норме не должно быть: артериальная и венозная кровь в организме здорового человека никогда не смешиваются.
Дефект межжелудочковой перегородки находится на 2 месте среди врожденных пороков сердца по частоте возникновения. Он выявляется у 0,6% новорожденных, нередко сочетается с другими аномалиями сердца и сосудов и примерно с одинаковой частотой встречается среди мальчиков и девочек. Нередко возникновение дефекта межжелудочковой перегородки связано с наличием у матери сахарного диабета и/или алкоголизма. К счастью, «окно» довольно часто спонтанно закрывается в течение первого года жизни ребенка. В этом случае (нормальных показателях, характеризующих работу сердечно-сосудистой системы) малыш выздоравливает: ему не требуется ни амбулаторное наблюдение у кардиолога, ни ограничение физической нагрузки.
Диагноз устанавливается на основании клинических проявлений и подтверждается данными эхокардиографии.
Характер лечения данного врожденного порока сердца зависит от размера дефекта межжелудочковой перегородки и наличия его клинических проявлений. При небольшом размере дефекта и отсутствии симптомов заболевания прогноз заболевания благоприятный - ребенок не нуждается в медикаментозном лечении и хирургической коррекции. Таким детям показана профилактическая терапия антибиотиками перед проведением вмешательств, способных привести к развитию инфекционного эндокардита (например, перед выполнением стоматологических манипуляций).
При наличии дефекта среднего и большого размера в сочетании с признаками сердечной недостаточности показана консервативная терапия с применением препаратов, уменьшающих выраженность сердечной недостаточности (мочегонных, антигипертензивных препаратов, сердечных гликозидов). Хирургическая коррекция данного врожденного порока сердца показана при больших размерах дефекта, отсутствии эффекта от консервативной терапии (сохраняющиеся признаки сердечной недостаточности), при наличии признаков легочной гипертензии. Обычно оперативное лечение проводится в возрасте ребенка до 1 года.
При наличии небольшого дефекта, не являющегося показанием к операции, ребенок находится под диспансерным контролем у кардиолога, ему обязательно проводится профилактическая терапия инфекционного эндокардита. Дети, перенесшие операцию по устранению этого врожденного порока сердца, также должны регулярно (2 раза в год) обследоваться у детского кардиолога. Степень ограничения физической нагрузки у деток, имеющих различные дефекты межжелудочковой перегородки, определяется индивидуально, по данным обследования пациента.
Сосудистый врожденный порок сердца: открытый артериальный проток
Открытый артериальный (боталлов) проток также далеко нередкий врожденный порок сердца. Открытый артериальный проток представляет собой сосуд, через который во внутриутробном периоде развития происходит сброс крови из легочной артерии в аорту, в обход легких (поскольку легкие во внутриутробном периоде не функционируют). Когда же после рождения ребенка легкие начинают выполнять свою функцию, проток запустевает и закрывается. В норме это происходит до 10 дня жизни доношенного новорожденного (чаще проток закрывается через 10-18 часов после рождения). У недоношенных детей Открытый артериальный проток может находиться в открытом состоянии в течение нескольких недель.
Если же закрытия аортального протока в положенные сроки не происходит, врачи говорят о незаращении аортального протока. Частота выявления этого врожденного порока сердца у доношенных детей составляет 0,02%, у недоношенных и маловесных детей - 30%. У девочек открытый аортальный проток выявляется гораздо чаще, чем у мальчиков. Нередко этот вид врожденного порока сердца возникает у детей, матери которых во время беременности переболели краснухой или злоупотребляли алкоголем. Диагноз устанавливается на основании выявления специфического сердечного шума и подтверждается данными эхокардиографии с допплерографией.
Лечение незаращения аортального протока начинается с момента выявления врожденного порока сердца. Новорожденным назначаются препараты из группы нестероидных противовоспалительных препаратов (индометацин), которые активизируют процесс закрытия протока. При отсутствии спонтанного закрытия протока проводится хирургическая коррекция аномалии, во время которой аортальный проток перевязывают или иссекают.
Прогноз у детей с устраненным врожденным пороком сердца благоприятный, в физических ограничениях, особом уходе и наблюдении такие пациенты не нуждаются. У недоношенных детей с открытым артериальным протоком нередко развиваются хронические бронхолегочные заболевания.
Коарктация аорты
Коарктация аорты - это врожденный порок сердца, проявляющийся сужением просвета аорты. Чаще всего сужение локализуется на небольшом расстоянии от места выхода аорты из сердца. Этот врожденный порок сердца занимает 4 место по частоте встречаемости. У мальчиков коарктация аорты обнаруживается в 2-2,5 раза чаще, чем у девочек. Средний возраст ребенка, в котором диагностируется коарктация аорты - 3-5 лет. Нередко этот врожденный порок сердца сочетается с другими аномалиями развития сердца и сосудов (двустворчатым аортальным клапаном, дефектом межжелудочковой перегородки, аневризмами сосудов и т.д.).
Диагноз часто устанавливается случайно при обследовании ребенка по поводу некардиологического заболевания (инфекции, травмы) или во время профосмотра. Подозрение на наличие коарктации аорты возникает при выявлении артериальной гипертензии (повышенного АД) в сочетании со специфическими шумами в области сердца. Диагноз данного врожденного порока сердца подтверждается результатами эхокардиографии.
Лечение коарктации аорты - хирургическое. Перед операцией по устранению врожденного порока сердца проводится полное обследование ребенка, назначается терапия, нормализующая уровень артериального давления. При наличии клинической симптоматики оперативное лечение проводится в кратчайшие сроки после установки диагноза и подготовки больного. При бессимптомном течении порока и отсутствии сопутствующих сердечных аномалий операция выполняется в плановом порядке в возрасте 3-5 лет. Выбор хирургической методики зависит от возраста пациента, степени сужения аорты, наличия сопутствующий аномалий сердца и сосудов. Частота повторного сужения аорты (рекоарктации) находится в прямой зависимости от степени первоначального сужения аорты: риск рекоарктации достаточно высок, если оно составляет 50 % и более от нормальной величины просвета аорты.
После операции пациенты нуждаются в систематическом наблюдении детского кардиолога. Многим больным, перенесшим операцию по поводу коарктации аорты, приходится продолжать прием антигипертензивных препаратов в течение нескольких месяцев или лет. После выхода пациента из подросткового возраста, он передается под наблюдение «взрослому» кардиологу, который продолжает наблюдение за состоянием здоровья больного в течение всей его (больного) жизни.
Степень допустимой физической активности определяется индивидуально для каждого ребенка и зависит от степени компенсации врожденного порока сердца, уровня АД, сроков выполнения операции и ее отдаленных последствий. К осложнениям и отдаленным последствиям коарктации аорты относятся рекоарктация и аневризма (патологическое расширение просвета) аорты.
Прогноз. Общая тенденция такова - чем раньше выявлена и устранена коарктация аорты, тем выше продолжительность жизни пациента. Если больного с данным врожденным пороком сердца не оперировать, средняя продолжительность его жизни составляет примерно 35 лет.
Безопасный врожденный порок сердца: пролапс митрального клапана
Пролапс митрального клапана - одна из наиболее часто диагностируемых сердечных патологий: по разным данным, это изменение встречается у 2-16% детей и подростков. Этот вид врожденного порока сердца представляет собой прогибание створок митрального клапана в полость левого предсердия во время сокращения левого желудочка, которое приводит к неполному смыканию створок вышеуказанного клапана. Из-за этого в некоторых случаях происходит обратный ток крови из левого желудочка в левое предсердие (регургитация), которого в норме быть не должно. За последнее десятилетие, в связи с активным внедрением эхокардиографического обследования, частота выявления пролапса митрального клапана значительно повысилась. В основном - за счет случаев, которые невозможно было выявить при помощи аускультации (прослушивания) сердца - так называемые «немые» пролапсы митрального клапана. Эти врожденные пороки сердца, как правило, не имеют клинических проявлений и являются «находкой» во время диспансеризации здоровых детей. Пролапсы митрального клапана встречаются довольно часто.
В зависимости от причины возникновения, пролапсы митрального клапана подразделяют на первичные (не связанные с заболеваниями сердца и патологией соединительной ткани) и вторичные (возникающие на фоне заболеваний соединительной ткани, сердца, гормональных и метаболических нарушений). Чаще всего пролапс митрального клапана выявляется у детей в возрасте 7-15 лет. Но если до 10-ти летнего возраста пролапс встречается одинаково часто у мальчиков и у девочек, то после 10 лет пролапс в 2 раза чаще обнаруживается у представительниц слабого пола.
Важно, что частота возникновения пролапса митрального клапана повышается у детей, матери которых имели осложненное течение беременности (особенно в первые 3 месяца) и/или патологические роды (быстрые, стремительные роды, кесарево сечение по экстренным показаниям).
Клинические проявления у детей с пролапсом митрального клапана варьируют от минимальных до значительно выраженных. Основные жалобы: боли в области сердца, одышка, ощущения сердцебиения и перебоев в сердце, слабость, головные боли. Нередко у пациентов с пролапсом митрального клапана выявляются психоэмоциональные нарушения (особенно в подростковом возрасте) - чаще всего в виде депрессивных и невротических состояний.
Диагноз пролапс митрального клапана, как уже говорилось, ставится на основании клинической картины и результатов аускультации сердца, а подтверждается данными эхокардиографии. В зависимости от степени прогибания створок клапана, а также наличия или отсутствия нарушения внутрисердечного движения крови (внутрисердечной гемодинамики) выделяют 4 степени пролапса митрального клапана. Первые две степени пролапса митрального клапана выявляются чаще всего и характеризуются минимальными изменениями по данным УЗИ сердца.
Течение пролапса митрального клапана в подавляющем большинстве случаев благоприятное. Очень редко (примерно в 2%) могут возникать такие осложнения, как развитие митральной недостаточности, инфекционный эндокардит, тяжелые нарушения сердечного ритма и др.
Лечение больных с пролапсом митрального клапана должно быть комплексным, продолжительным и индивидуально подобранным с учетом всей имеющейся медицинской информации. Основные направления в терапии:
- Соблюдение распорядка дня (обязателен полноценный ночной сон).
- Борьба с очагами хронической инфекции (например, санация и, при необходимости, удаление небных миндалин при наличии хронического тонзиллита) - с целью предупреждения развития инфекционного эндокардита.
- Медикаментозная терапия (направлена в основном на общее укрепление организма, нормализацию обменных процессов и синхронизацию работы центральной и вегетативной нервной системы).
- Немедикаментозная терапия (включает психотерапию, аутотренинг, физиотерапию, водные процедуры, рефлексотерапию, массаж).
- Движение. Поскольку большинство детей и подростков с пролапсом митрального клапана хорошо переносят физические нагрузки, физическая активность в таких случаях не ограничивается. Рекомендуется только избегать видов спорта, связанных с резкими, толчкообразными движениями (прыжки, борьба). К ограничению физической активности прибегают лишь при выявлении пролапса с нарушением внутрисердечной гемодинамики. В этом случае, во избежание детренированности, назначаются занятия лечебной физкультурой.
Профилактические осмотры и обследование детей и подростков с пролапсом митрального клапана должны проводиться не реже 2 раз в год детским кардиологом.
О предупреждении врожденных пороков сердца
Врожденные пороки сердца, как и другие пороки развития внутренних органов, не возникают на пустом месте. Существует около 300 причин, которые нарушают развитие маленького сердца, при этом только 5% из них обусловлены генетически. Все остальные врожденные пороки сердца - результат влияния на будущую маму внешних и внутренних неблагоприятных факторов. К таким факторам относятся:
- различные виды излучения;
- медикаменты, не предназначенные для беременных;
- инфекционные заболевания (особенно вирусной природы, например, краснуха);
- контакт с тяжелыми металлами, кислотами, щелочами;
- стрессы;
- употребление спиртного, курение и наркотики.
Определить врожденные дефекты развития сердечной мышцы или сосудов можно уже на 20-й неделе беременности - именно поэтому всем беременным женщинам показаны плановые ультразвуковые обследования. Определенные УЗИ-признаки позволяют заподозрить наличие сердечной патологии у плода и направить будущую маму на дополнительное обследование в специальное учреждение, которое занимается диагностикой сердечных патологий. Если диагноз подтвердился, врачи оценивают тяжесть порока, определяют возможное лечение. Малыш с врожденным пороком сердца появляется на свет в специализированном стационаре, где ему сразу же оказывают кардиологическую помощь.
Таким образом, действия, направленные на профилактику возникновения пороков развития, их своевременное выявление и лечение, помогут, как минимум улучшить качество жизни ребенка и увеличить ее продолжительность, а как максимум - предотвратить возникновение аномалий сердечно-сосудистой системы. Берегите здоровье!
ВПС — это группа патологических состояний, при которых в анатомическом строении сердца наблюдаются дефекты. К данным заболеваниям относят и легкие варианты, не ухудшающие сильно качество жизни, и тяжелые формы, оканчивающиеся летальным исходом.
Врожденный порок сердца
Что такое ВПС
Врожденный порок — это болезнь, при которой отмечаются сердечная недостаточность, перегрузка, изменяется циркуляция крови. Исследователи утверждают, что такое отклонение составляет до 30% от всех отмечающихся при рождении нарушений. Специалисты оценивают частоту возникновения данных болезней от 0,8% до 1,2% среди всех младенцев.
Врожденные пороки сердца у детей могут быть разной тяжести. Некоторые формы несовместимы с жизнью, носитель погибает в течение нескольких лет. При других вариантах отмечаются небольшие отклонения от нормы, которые легко удается исправить с помощью своевременного хирургического вмешательства.
Часто данные заболевания становятся причиной появления другой патологии: если не вылечить их вовремя, возникают болезни дыхательной, нервной или опорно-двигательной систем.
Сложные формы диагностируют сразу после рождения младенца. Некоторые виды патологии могут не проявляться в течение нескольких месяцев или лет. Иногда наличие дисфункции обнаруживают у взрослых людей.

Причины и механизм развития врожденного порока сердца
Врожденный порок сердца у детей появляется в большей части случаев из-за факторов, влиявших на мать во время первого триместра беременности. Вероятность возникновения заболевания возрастает, если женщина переболела краснухой, гепатитом С, принимала антибактериальные препараты, употребляла алкогольные напитки, принимала наркотики, курила. Влияние оказывает и состояние здоровья беременной: заболевание чаще отмечают у детей, чьи матери страдают ожирением, заболеваниями эндокринной или сердечно-сосудистой систем.
Влияет генетическая предрасположенность. Если у кого-либо из близких родственников или у самой женщины в прошлом рождались мертвые младенцы или дети с пороком сердца, были выкидыши, риск рождения больного ребенка увеличивается.

Причины врожденного порока сердца
Виды ВПС и их характерные признаки
Врожденный порок сердца у детей может быть разных видов. В зависимости от варианта патологии отличаться будет и характерная симптоматика. К данной группе заболеваний относится более 150 различных болезней.
Все виды пороков сердца делят на «синие» и «белые». Такое разделение связано с изменением цвета кожи больного.
«Белые» пороки делят на болезни с обогащенным малым кругом кровообращения, обедненным малым кругом, обедненным большим кругом, болезни без изменения гемодинамики. «Синие» делятся на заболевания с обогащением малого круга и с его преимущественным обеднением.
Дефект межжелудочковой перегородки представляет собой наличие отверстия в перегородке между правым и левым желудочками, через которое венозная и артериальная кровь смешиваются. При малых размерах отверстия симптомы могут не появляться. Если дефект обладает большим размером, появляются посинения на пальцах и губах, кожа на конечностях при этом становится холодной.
При двустворчатом аортальном клапане в аорте образуется не 3, а 2 створки. Операция проводится только при появлении симптомов. У больного ухудшается зрение, возникает тахикардия, в голове появляются интенсивные пульсации. После физических нагрузок кружится голова, возможна потеря сознания. Болезнь сопровождается дискомфортом в области сердца, повышенной утомляемостью, слабостью, одышкой.
При дефекте межпредсердной перегородки отверстие располагается в стенке, разделяющей правое и левое предсердия. Небольшие по размеру дырочки затягиваются самостоятельно. Для избавления от отверстия крупного размера необходимо хирургическое вмешательство. Если не лечить болезнь, возникнет сердечная недостаточность. У ребенка бледнеет кожа, возникает одышка, наблюдается цианоз. Такие младенцы плохо едят, в процессе отстраняются от груди, чтобы вдохнуть, давятся при глотании. Обладают высокой тревожностью.
Стеноз устья аорты характеризуется частичным сращением створок аортального клапана. При данной болезни наблюдается гипертрофия мускулатуры левого предсердия. Через несколько лет у больного возникает легочная гипертензия. У взрослых людей, не вылечивших заболевание, появляется одышка, отекают конечности.
При патологии Боталова протока не происходит зарастание. Из-за этого между аортой и легочным стволом сохраняется циркуляция крови. При большом отверстии ребенок бледнеет, страдает сильной одышкой. Может потребоваться срочная операция.
Лечение патологии у детей
Если симптоматика не появляется, отмечается состояние полной компенсации, специального лечения не требуется. Чтобы не спровоцировать ухудшение состояния, следует соблюдать ряд рекомендаций доктора: спать не менее 8 часов, отказываться от чрезмерных физических и интеллектуальных нагрузок, не употреблять в пищу жирные, жареные, копченые блюда. Количество соли и сахара должно быть небольшим. Питаться нужно не чаще 3 раз в сутки.
При ВПС у детей может быть использовано медикаментозное лечение. Применяются лекарственные препараты, нормализующие водно-солевой баланс, улучшающие обменные процессе в тканях миокарда, избавляющие от излишков жидкости.
Врожденный порок в тяжелой форме чаще всего лечат с помощью хирургического вмешательства. Особенности операции различаются для разных патологий. В некоторых случаях операцию не проводят младенцу, откладывают на некоторое время. В этом случае ребенок постоянно находится под наблюдением кардиологов, кардиохирургов. Срочные операции проводят в 30% случаев.
В некоторых случаях заболевание неизлечимо.

Лечение врожденного порока сердца
Прогноз на жизнь
Врожденные заболевания данной группы имеют различный прогноз, зависящий от степени выраженности патологии, своевременности лечения.
В некоторых случаях пороки сердца могут никогда не проявиться. Люди живут полноценной жизнью и не знают, что у них имеется заболевание из данной группы.
При незначительной выраженности симптомов больной может жить полноценно в течение многих лет.
Если была проведена операция, устраняющая патологическое состояние, человеку придется вести здоровый образ жизни, при этом отказавшись от слишком больших нагрузок. Нарушение рекомендаций доктора может стать причиной ухудшения состояния.
Если лечение не проводится своевременно, 50-70% больных погибает в течение первого года жизни. У доживших до 2-3 лет не подвергавшихся терапии младенцев смертность снижается до 5%. Данная группа врожденных заболеваний является самой частой причиной смертности маленьких детей.
Врожденные пороки сердца - это группа заболеваний с внутрисердечными шунтами, аномалиями расположения структур сердца, изменениями клапанов и многим другим пароками развития, которые возникают в эмбриональном периоде. Довольно большая группа таких пациентов доживает до зрелого возраста. Как правило у больных имеются отчетливые, и прежде всего аускультативные признаки порока, изменения ЭКГ,рентгенограммы сердца. Решающее значение в начальной диагностике имеет ЭхоКГ. Катетеризация сердца и ангиография подтверждают диагноз. Некоторым из больных показано хирургическое лечение, других необходимо наблюдать, чтобы в определенный момент направить к кардиохирургу, третьим хирургическое лечение уже не показано, но они нуждаются в консервативной терапии.
Ключевые слова: врожденные пороки сердца.
введение
Врожденный порок сердца (ВПС) - это заболевание, возникающее в период эмбрионального развития. Среди достаточно большого количества известных врожденных пороков и аномалий сердца существуют такие, с которыми больной доживает до зрелого возраста. Это объясняется тем, что ряд заболеваний этой группы мало проявляются в детстве, длительно протекают бессимптомно или со стертой симптоматикой. В то же время эффективность современного медикаментозного лечения сердечной недостаточности и ее декомпенсации настолько высока, что в некоторых случаях жизнь пациента продлевается, а этиология заболевания остается непонятой. И хотя эти больные доживают до взрослого состояния, они погибают в более молодом возрасте, чем в популяции, от сердечной недостаточности
или внезапно, в то время как хирургическая коррекция у некоторых из них могла бы продлить жизнь. По различным причинам многие из больных старшей возрастной группы не подлежат хирургическому лечению. Для группы неоперабельных пациентов отрабатываются методы консервативного (медикаментозного) лечения, способного улучшить состояние и даже продлить их жизнь (T. Adriaenssens et al, 2006, G.-P.Diller, 2006). Некоторым из них показана пересадка сердца и легких. Поэтому диагностика ВПС у взрослого пациента представляет собой актуальную задачу.
классификация врожденных пороков сердца
Существуют различные классификации ВПС, которые основаны преимущественно на описании анатомии поражения сердца (классификация врожденных пороков сердца и сосудов, ВОЗ, 1976). На наш взгляд, классификация, отражающая распространенность порока и возможность пациента, страдающего им, прожить без хирургического лечения 15-17 лет и более способствует наиболее правильному подходу к диагностике этих заболеваний у взрослых (Н. Шиллер, М.А. Осипов, 2005 г). В соответствии с этой классификацией все ВПС подразделяются на четыре группы:
1) часто встречающиеся, при наличии которых пациенты часто доживают до зрелого возраста;
2) редко встречающиеся, при наличии которых пациенты доживают до зрелого возраста;
3) часто встречающиеся, при наличии которых пациенты редко доживают до зрелого возраста;
4) редко встречающиеся, при наличии которых пациенты чаще всего не доживают до зрелого возраста.
диагностика
Оценка клинической картины
1. На первый план в клинической картине при ВПС выступает грубый, чаще всего систолический шум в области сердца, который
выслушивается с детства. Локализация этого шума чаще всего слева от грудины во 2-м, 3-м, 4-м межреберьях. У некоторых больных шума нет, но они рассказывают о шуме, который у них выслушивался в детстве, а затем исчез. Такая ситуация возникает, например, при выравнивании давления в желудочках при дефекте межпредсердной перегородки, сброс прекращается и шум на какое-то время исчезает.
2. Субтильное телосложение больных (снижение массы тела) или малый рост. Телосложение взрослого человека в таких случаях напоминает телосложение ребенка. У части таких пациентов имеется различной степени цианоз. В некоторых случаях больные попадают к врачу, когда у них появляется сердечная недостаточность с отеками и увеличением печени.
3. Сведения о недоношенности или замедленном развитии в детстве, цианозе, усталости при физической нагрузке или при кормлении. Это так называемые слабые сосуны в младенческом возрасте или дети, которые не выдерживают физических нагрузок наравне с остальными детьми. Бывает также наличие болей в области сердца с первых лет жизни, частые пневмонии.
4. Большие врожденные экстракардиальные аномалии, например, расщепление губы, твердого неба, птоз, деформация грудной клетки, полидактилия, расщепление костей кисти и т.д. Иногда выявляется патология внутренних органов, например дивертикулез желудочнокишечного тракта, гипоплазия легкого и т.д.
5. Малые врожденные экстракардиальные аномалии (малые стигмы) - это лицевой дисморфизм, например микрофтальмия или плоская кожная складка между носом и верхней губой, гипоплазия челюсти, наличие эпиканта, общая диспластичность телосложения.
6. Имеют значение сведения о заболеваниях, которые возникали у матери больного во время внутриутробного развития ребенка, например о краснухе у матери во время беременности.
Таким образом, существует набор клинических данных, которые могут навести на мысль о ВПС у взрослого пациента.
Электрокардиография
Именно клиническая симптоматика, прежде всего выявленный, нередко в бессимптомный период, шум в области сердца заставляет подумать о врожденном пороке. Электрокардиография в 12 классических отведениях - наиболее простой и часто применяемый
метод диагностики заболеваний сердца является большим подспорьем на начальном этапе диагностики врожденных пороков сердца. Изменения на ЭКГ не являются специфическими для того или иного порока, нередко выявляются случайно и чаще всего представлены признаками выраженной гипертрофии какого-либо отдела сердца, чаще правого желудочка, но иногда - левого, или и того и другого, перегрузки предсердий. Это также может быть и необъяснимая AV- блокада или другие нарушения ритма или проводимости, которые выявляются с детства. Нередко признаки ВПС впервые выявляются при съемке ЭКГ.
Рентгенологическое исследование
Несмотря на широкое внедрение различных методик визуализации сердца, рентгенологическое исследование грудной клетки остается достаточно информативным методом. С его помощью оцениваются конфигурация сердца, величина легочного кровотока, выраженность пульсации корней легких, выявляется увеличение камер сердца.
Эхокардиография
Двухмерная ЭхоКГ является методом, который позволяет визуализировать структуры сердца и идеально подходит для диагностики ВПС. Возможность осмотра из множества доступов позволяет оценивать анатомию и взаимосвязь камер сердца, а допплер-эхокардиография позволяет выявлять внутрисердечные и экстракардиальные шунты. В то же время диагностика врожденного порока сердца с помощью трансторакальной эхокардиографии у ребенка в силу его малых размеров и отсутствия возрастных костных и легочных изменений значительно проще, чем у взрослых.
При первичном обследовании с помощью двухмерной ЭхоКГ должен осуществляться последовательный и систематический осмотр сердца из нескольких доступов: из парастернального доступа с исследованием по длинной оси и на различных уровнях короткой оси, из апикального доступа с исследованием в четырех- и двухкамерной позициях, из субкостального и супрастернального доступов с исследованием сердца по длиной и короткой осям (см. главу «Эхокардиография»). Это даст возможность оценить взаиморасположение камер сердца, выявить перерыв в его структурах.
Из-за трудностей, которые возникают при обследовании взрослых больных с помощью трансторакальной ЭхоКГ, верифицирующим методом становится чреспищеводная ЭхоКГ. При чреспищеводном доступе высокочастотный датчик расположен близко к объекту и очень хорошо «видит» мелкие детали. На рис. 11.1 А и Б представлена чреспищеводная ЭхоКГ и цветной допплер взрослого пациента с первичным дефектом МЖП.
Рис. 11.1 А. Чреспищеводная ЭхоКГ больного с первичным ДМЖП
 Рис. 11.1 Б.
Чреспищеводная ЭхоКГ и цветной допплер (см. на вклейке) того же больного. Хорошо виден турбулентный поток крови через дефект
Рис. 11.1 Б.
Чреспищеводная ЭхоКГ и цветной допплер (см. на вклейке) того же больного. Хорошо виден турбулентный поток крови через дефект
Уточняющие методики
К таким методам в настоящее время относят магнитно-резонансную томографию сердца и мультиспиральную компьютерную томографию. Оба метода являются высокоточными, но дорогостоящими, поэтому в неясных случаях чаще применяется чреспищеводная эхокардиография.
Катетеризация и ангиография, а также аортография являются золотым стандартом диагностики врожденных пороков сердца, но они выполняются в специализированных кардиохирургических стационарах чаще всего в качестве последнего этапа диагностики или предоперационного обследования.
Уточняющими методиками последнего этапа диагностики ВПС являются чреспищеводная ЭхоКГ, магнитно-резонансная и мультиспиральная компьютерная томография сердца. Катетеризация и ангиография, включая аортографию, являются золотыми стандартами диагностики ВПС.
частые пороки, с которыми больные доживают до взрослого состояния
пороки без цианоза и шунта
В эту группу пороков включены: двустворчатый аортальный клапан, коарктация аорты и стеноз клапана легочной артерии.
Двустворчатый аортальный клапан
Двухстворчатый аортальный клапан - достаточно часто встречающийся порок.
В нормальном аортальном клапане имеется три створки равной величины, т.е. нормальный аортальный клапан является трехстворчатым. Створки разделены комиссурами и поддерживаются фиброзным кольцом аортального клапана. Все три створки находятся в синусах Вальсальвы (коронарных синусах) - складках корня аорты, от которых отходят коронарные артерии. От правого коронарного синуса отходит правая коронарная артерия, отсюда и
название синуса; левая коронарная артерия отходит от левого коронарного синуса. От третьего синуса не отходят коронарные артерии, и он называется некоронарным. Соответственно этим синусам называются и створки аортального клапана: правая коронарная, левая коронарная и некоронарная створка аортального клапана
 Рис. 11.2.
Схема.
Трансторакальная ЭхоКГ в В-режиме в парастернальной позиции короткой
оси нормального трехстворчатого аортального клапана и ее схема (ЛП -
левое предсердие, ПП - правое предсердие, ПЖ - правый желудочек, ЛА -
легочная артерия, ЛС - левая коронарная створка аортального клапана, ПС -
его правая коронарная створка, НС - некоронарная створка)
Рис. 11.2.
Схема.
Трансторакальная ЭхоКГ в В-режиме в парастернальной позиции короткой
оси нормального трехстворчатого аортального клапана и ее схема (ЛП -
левое предсердие, ПП - правое предсердие, ПЖ - правый желудочек, ЛА -
легочная артерия, ЛС - левая коронарная створка аортального клапана, ПС -
его правая коронарная створка, НС - некоронарная створка)
В двустворчатом аортальном клапане имеются только две створки почти равной величины (рис. 11.3). Створки могут занимать праволевое и переднезаднее положение. В первом случае имеются два коронарных синуса, от которых отходят коронарные артерии, во втором - обе коронарные артерии отходят от синуса передней створки (В.И. Бураковский и др., 1996).
Чаще всего двустворчатый аортальный клапан выявляется случайно при эхокардиографическом исследовании. Такие больные чувствуют себя хорошо, симптомов у них нет. Опасность двустворчатого клапана заключается в том, что в нем чаще, чем в трехстворчатом, развивается фиброз и кальциноз. В результате к 50-60 годам или раньше формируется стеноз выходного отдела устья аорты, и возникает гемодинамически значимый порок. Причем нередко изме-
 Рис. 11.3.
Схема.
Трансторакальная ЭхоКГ в В-режиме в парастернальной позиции короткой
оси двухстворчатого аортального клапана и ее схема (обозначения те же,
что и на рис. 11.2)
Рис. 11.3.
Схема.
Трансторакальная ЭхоКГ в В-режиме в парастернальной позиции короткой
оси двухстворчатого аортального клапана и ее схема (обозначения те же,
что и на рис. 11.2)
нения настолько велики, что при операции хирург не может сказать, был ли исходно этот клапан двустворчатым или трехстворчатым. В других случаях быстро развивается дегенерация двустворчатого клапана, приводящая к его недостаточности. Иногда аортальный клапан сразу после рождения ребенка стенозирован из-за сращения его комиссур или его дисплазии.
Следует помнить, что двустворчатый аортальный клапан часто ассоциирован с другими врожденными заболеваниями, прежде всего с коарктацией аорты. Поэтому наличие двустворчатого аортального клапана требует обязательного обследования больного для исключения коарктации аорты - измерения давления на ногах, что, к сожалению, часто не делается. Важным является и то, что при двустворчатом аортальном клапане имеется аномалия мезенхимальной ткани, поэтому при этом пороке повышена частота расслоений аорты. Больные с двустворчатым аортальным клапаном являются группой риска инфекционного эндокардита и требуют его профилактики. Кардиохирургическая операция требуется пациентам, у которых имеется или появился гемодинамически значимый стеноз и/или недостаточность аортального клапана.
Двустворчатый аортальный клапан - частый порок с развитием фиброза и кальциноза клапанов, с повышенным риском развития инфекционного эндокардита и расслоения аорты.
Коарктация аорты
Коарктация аорты представляет собой ее врожденное сегментарное сужение. Наиболее часто коарктация возникает в месте перехода дуги аорты в ее нисходящую часть - в области ее перешейка, дистальней левой подключичной артерии. Сужение может располагаться проксимальнее места впадения открытого артериального протока (ОАП) - предуктальный вариант и дистальнее ОАП - постдуктальный вариант коарктации аорты (рис. 11.4 А и Б). Иногда сужение располагается непосредственно в месте впадения ОАП в аорту - юкстадуктальная коарктация. Сужение может представлять
 Рис. 11.4 А.
Схема предуктальной коарктации аорты. Сужение расположено проксимальнее открытого артериального протока (ОАП)
Рис. 11.4 А.
Схема предуктальной коарктации аорты. Сужение расположено проксимальнее открытого артериального протока (ОАП)
 Рис. 11.4 Б.
Схема постдуктальной коарктации аорты. Сужение расположено дистальнее открытого артериального протока (ОАП)
Рис. 11.4 Б.
Схема постдуктальной коарктации аорты. Сужение расположено дистальнее открытого артериального протока (ОАП)
собой диафрагму с отверстием или складку серповидной формы в просвете аорты или, что встречается при предуктальном варианте, диффузное сужение всего перешейка аорты, а иногда и ее дуги. Постстенотический отдел аорты может дилатироваться, а ее стенка истончаться из-за постоянного воздействия турбулентного потока крови.
Различают три клинических варианта коарктации аорты: I - изолированная коарктация; II - коарктация аорты в сочетании с ОАП; III - коарктация в сочетании с другими ВПС (А.В. Покровский, 1979). В.И. Бураковский с соавт., кроме того, отдельно выделяет вариант, в котором коарктация сочетается с дефектом МЖП (1996).
При диаметре стеноза меньше нормального на 1 / 3 на нем возникает перепад (градиент) давления. Это приводит к тому, что в большом круге кровообращения создаются два режима кровообращения: проксимальнее стеноза возникает высокое артериальное давление и высокий кровоток, а ниже - низкое давление и более низкий кровоток. Для преодоления этого начинают функционировать многочисленные коллатерали, в которых принимают участие подключичные артерии, внутригрудные артерии, межреберные артерии (кроме двух первых пар), сосуды вокруг лопатки, верхняя эпигастральная артерия, передняя спинно-мозговая и позвоночные артерии. При сочетании с ОАП сброс по нему значительно выше, чем при изолированном открытом протоке, что значительно повышает легочный кровоток и приток к левым отделам сердца.
Изменения сердца появляются уже внутриутробно - правый желудочек гипертрофируется, т.к. работает против повышенного сопротивления большого круга. После рождения ребенка характер кровотока изменяется и появляется гипертрофия левого желудочка сердца, т.к. теперь уже он работает против повышенного сопротивления. Такая гипертрофия не сопровождается увеличением кровотока в левом желудочке, что у части больных приводит к развитию фиброэластоза миокарда.
В клиническом течении порока различают несколько периодов:
первый - первый год жизни: в этом периоде могут возникать первые тяжелые проявления порока, и практически решается, будет ли ребенок жить;
Если ребенок переживает первый период, то наступает второй период, который охватывает возраст от 1 до 5 лет - период
приспособления, характеризующийся в основном нетяжелыми проявлениями гипертензионного синдрома или полным отсутствием симптомов;
третий - до 14-летнего возраста - периода полового созревания - период компенсации - полное отсутствие симптомов;
Четвертый период (возраст 15-20 лет) относительная декомпенсация, появляется клиническая симптоматика;
Пятый период - период декомпенсации.
Клиническая картина коарктации аорты у взрослых складывается из трех групп жалоб:
1. жалобы, связанные с наличием гипертензионного синдрома (головная боль, носовые кровотечения и т.д.);
2. жалобы, обусловленные повышенной работой ЛЖ (боли в грудной клетке, перебои в работе сердца и т.д.);
3. жалобы, связанные со снижением кровотока в нижней половине тела (усталость и боли в ногах, быстрая утомляемость и т.д.).
Больные обычно хорошо развиты физически, у части пациентов выявляется диспропорция между мышечным развитием верхнего и нижнего пояса. При осмотре можно увидеть пульсацию сосудов шеи, иногда - межреберных артерий.
При аускультации выслушивается систолический шум на верхушке и основании сердца, иногда - на спине между лопатками. При сочетании с другими пороками может быть более сложная аускультативная картина. Второй тон на аорте усилен. У части пациентов может выслушиваться непрерывный шум коллатерального кровообращения в межлопаточной области.
Диагноз этого порока относительно прост: выявление высокого артериального давления при его измерении на плечевых артериях и низкого давления на артериях ног у молодых пациентов заставляет предположить коарктацию аорты (у здоровых людей на ногах артериальное давление на 10-15 мм рт.ст. выше, чем на руках). При рентгенологическом исследовании выявляют узурации ребер, которые связаны с увеличением диаметра межреберных артерий, что приводит к развитию остеопороза ребер, увеличению ЛЖ, иногда - левого предсердия. При ЭхоКГ в В-режиме из супрастернального доступа можно увидеть стенозированный перешеек аорты. Диагноз подтверждается с помощью чреспищеводной ЭхоКГ или магнитнорезонансной томографии.
Без лечения большинство больных с коарктацией аорты, доживших до зрелого возраста, погибают в 20-50 лет, 70% пациентов не доживают до 40 лет. Основными причинами смерти являются декомпенсация, разрыв аневризм аорты и других сосудов, расслаивающая аневризма аорты, инфекционный эндокардит.
Кардиохирургическое лечение чаще проводится в детском возрасте. У взрослых пациентов все зависит от отсутствия или наличия стойкой легочной гипертензии, тяжелой декомпенсации и т.д.
Коарктация аорты представляет ее врожденное сегментарное сужение.
При этом в большом круге кровообращения создаются два режима кровотока: проксимальнее стеноза возникает высокое АД и большой кровоток, а ниже - низкое АД и малый кровоток.
Изолированный стеноз клапана легочной артерии (ИСЛА)
Это довольно часто встречающийся порок (около 10% всех ВПС). Он заключается в наличии сращения створок клапана легочного ствола, из-за чего возникает препятствие движению крови - перепад давления на клапане. Чаще всего створки сращены и образуют перепончатую диафрагму с круглым или овальным отверстием. Такая мембрана в систолу правого желудочка сердца выгибается в просвет легочной артерии, в диастолу - имеется даже некоторый прогиб в сторону правого желудочка сердца. Продолжительность жизни больных во многом зависит от величины этого отверстия - если его диаметр больше 1 см, то течение порока может быть благоприятным, и пациенты доживают до зрелого возраста.
Затруднение оттока из правого желудочка сердца приводит к значительному повышению давления - систолическое давление в нем может достигать 200 мм рт.ст., в то время как давление в легочной артерии остается нормальным или даже несколько сниженным. Работа правого желудочка по преодолению стеноза приводит к появлению значительной гипертрофии миокарда его выходного отдела и в тяжелых случаях к эндокардиальному фиброзу.
Основной жалобой больных с ИСЛА является жалоба на одышку при физической нагрузке, а у некоторых пациентов и в покое. У части пациентов возникают боли в области сердца, связанные с отно-
сительной коронарной недостаточностью в гипертрофированном правом желудочке. Цианоз не характерен для ИСЛА, кроме случаев тяжелой правожелудочковой недостаточности с открытым овальным отверстием. У таких больных повышается давление в правом предсердии, и при открытом овальном отверстии возникает сброс из правого предсердия в левое, что и приводит к появлению цианоза. При большой дилатации правого желудочка сердца может появляться «сердечный горб», пульсация вен шеи. При пальпации грудной клетки выявляется систолическое дрожание.
При аускультации во II-III межреберье слева от грудины выслушивается грубый систолический шум, проводящийся к левой ключице, I тон усилен (при декомпенсации может быть ослаблен), II тон ослаблен или исчезает. У части пациентов с ИСЛА выслушивается негромкий протодиастолический шум недостаточности клапана легочной артерии.
 Рис. 11.5.
ЭКГ
больного с умеренным стенозом легочной артерии. Вертикальное положение
электрической оси сердца, неполная блокада правой ветви пучка Гиса
Рис. 11.5.
ЭКГ
больного с умеренным стенозом легочной артерии. Вертикальное положение
электрической оси сердца, неполная блокада правой ветви пучка Гиса
На ЭКГ обычно выявляются признаки перегрузки правого предсердия и гипертрофии правого желудочка (рис. 11.5).
При рентгенографии в переднезадней позиции выявляют постстенотическое выпячивание дуги легочной артерии и нормальный или обедненный легочный рисунок (рис. 11.6.) и увеличение правого предсердия.
 Рис. 11.6.
Рентгенограмма
больного с умеренным стенозом легочной артерии и схема проекции камер
сердца и крупных сосудов в переднезадней проекции (ВПВ - верхняя полая
вена, уЛП - ушко левого предсердия, ЛКон - легочный конус, МК -
митральный клапан, ТК - трехстворчатый клапан). Несколько обедненный
легочный рисунок, постстенотическое выпячивание дуги легочной артерии
Рис. 11.6.
Рентгенограмма
больного с умеренным стенозом легочной артерии и схема проекции камер
сердца и крупных сосудов в переднезадней проекции (ВПВ - верхняя полая
вена, уЛП - ушко левого предсердия, ЛКон - легочный конус, МК -
митральный клапан, ТК - трехстворчатый клапан). Несколько обедненный
легочный рисунок, постстенотическое выпячивание дуги легочной артерии
При ЭхоКГ удается визуализировать значительную гипертрофию и дилатацию правого желудочка сердца (рис. 11.7, см. на вклейке), а также створки клапана легочной артерии, образующие мембрану (рис. 11.8, см. на вклейке). При цветовой допплер-эхокардиографии видна турбулентность на клапане, при измерении с помощью непрерывноволнового допплера - градиент давления (рис. 11.9, см. на вклейке).
Окончательно диагноз подтверждается при зондировании и ангиографическом исследовании. Кардиохирургическая операция показана всем больным с выраженным и резким стенозом клапана легочной артерии (систолическое давление в правом желудочке более
61 мм рт.ст.). Пациентам с декомпенсацией хирургическое лечение проводится после ее устранения. Больные с умеренным стенозом должны находиться под постоянным наблюдением кардиолога и кардиохирурга.
ИСЛА чаще всего представляет сращение створок клапанов легочного ствола в виде мембраны, из-за чего возникает препятствие движению крови и перепад давления.
пороки без цианоза с шунтом слева-направо
Еще одна группа часто встречающихся пороков, с которыми пациенты могут доживать до зрелого возраста, включает дефект межпредсердной перегородки (ДМПП) типа ostium secundum, открытый артериальный (боталлов) проток, рестриктивный дефект МЖП.
Дефект МПП
ДМПП типа ostium secundum
Порок представляет собой отверстие (сообщение) в МПП, через которое осуществляется сброс крови. Оно может располагаться в любом месте: центрально, проксимально - близко к устьям легочных вен, в середине перегородки, у устья верхней полой вены. При этом часть перегородки, прилежащая непосредственно к атриовентрикулярным клапанам остается интактной. Сброс крови осуществляется слева направо, т.к. давление в левом предсердии на 3-5 мм рт.ст. выше, чем в правом. Величина сброса зависит от величины дефекта, при больших дефектах играет также роль соотношение сопротивления в атриовентрикулярных отверстиях, податливости желудочков.
Дефект называется вторичным (ostium secundum) потому, что он происходит из вторичной перегородки. В эмбриогенезе закладываются две межпредсердные перегородки: первичная и вторичная. Вторичная закладывается на уровне основания сердца и в процессе эмбриогенеза начинает двигаться каудально в сторону атриовентрикулярных отверстий. На уровне атриовентрикулярных клапанов зарождается первичная межпредсердная перегородка, которая движется в сторону основания сердца. Обе перегородки в процессе эмбриогенеза соединяются в области овальной ямки, создавая там
своеобразную дупликатуру, которая образует овальную ямку и становится клапаном овального окна.
Таким образом, ДМПП, возникающие во вторичной перегородке, не соприкасаются с атриовентрикулярными клапанами. Нередко они прилежат к устьям легочных вен, и тогда кровь из легочных вен попадает прямо в левое предсердие. В этом случае говорят о вторичном дефекте МПП, сочетающемся с аномальным дренажом легочных вен.
Заболевание может протекать достаточно долгое время бессимптомно. При больших ДМПП, расположенных вблизи устьев полых вен, небольшое количество венозной крови может забрасываться в левое предсердие, что приводит к появлению легкой гипоксемии и умеренно выраженному цианозу. При декомпенсации появляются симптомы сердечной недостаточности различной выраженности.
При аускультации выявляют (часто случайно) систолический шум над сердцем. Шум выслушивается во I-III межреберьях слева от грудины. Он является типичным функциональным шумом и имеет дующий тембр, хотя и может быть достаточно громким. Шум возникает потому, что к обычному объему крови, поступающей в правое предсердие и затем в правый желудочек из полых вен, добавляется кровь, поступающая из левого предсердия через дефект. Поэтому объем крови в правом желудочке становится слишком большим даже для нормального выходного отдела, создается относительный стеноз клапана легочной артерии, что и приводит к возникновению систолического шума.
Кроме того, большой объем приводит к дилатации правого желудочка, его ремоделированию. При этом папиллярные мышцы трехстворчатого клапана отходят от фиброзного кольца и не дают полностью смыкаться створкам, что приводит к возникновению трехстворчатой регургитации. Это также вызывает дилатацию фиброзного кольца трехстворчатого клапана, что поддерживает трехстворчатую регургитацию. Все это приводит к достаточно громкому систолическому шуму. Этот шум может проходить через всю систолу и иногда, при тяжелых пороках, даже переходить через аортальный компонент второго тона. Кроме того, выслушивается расщепление II тона.
На ЭКГ больных с ДМПП хорошо видны последствия объемной перегрузки правых отделов (рис. 11.10). На представленной ЭКГ - вертикальное положение электрической оси сердца. Видно, что пере-
ходная зона перешла влево от правых отведений, и 5-зубец проходит до V ; и V 6 ; большой R в V 1 , в aVR - поздний зубец R. Характерным для этого порока является увеличение амплитуды и заострение зубца P, исчезает его отрицательная фаза в V 1 . У части взрослых больных с ДМПП возможна фибрилляция предсердий.
 Рис. 11.10.
ЭКГ
больного вторичным ДМПП. Вертикальное положение электрической оси
сердца, признаки гипертрофии миокарда правого желудочка сердца (глубокие
SV 5-6), гипертрофия МЖП (высокий RV1)
Рис. 11.10.
ЭКГ
больного вторичным ДМПП. Вертикальное положение электрической оси
сердца, признаки гипертрофии миокарда правого желудочка сердца (глубокие
SV 5-6), гипертрофия МЖП (высокий RV1)
При рентгеноскопическом исследовании характерным признаком ДМПП является «пульсация корней» легких. На рентгенограмме в переднезадней проекции выявляется усиление легочного рисунка, выбухание дуги легочной артерии, тень аорты уменьшена (рис. 11.11). При декомпенсации значительно увеличивается правое предсердие, расширяется правая ветвь легочной артерии (рис. 11.12).
При эхокардиографии можно выявить сам дефект, который проявится перерывом сигнала от МПП (рис. 11.13, см. на вклейке). На представленной эхокардиограмме хорошо виден дефект МПП. Это вторичный дефект, поскольку сохранена часть первичной перегородки, то есть МПП на уровне атриовентрикулярных клапанов соединена. При наложении растра цветного допплера на место перегородки виден сброс крови слева направо (рис. 11.14, см. на вклейке).

Рис. 11.11. Рентгенограмма в переднезадней проекции больной с вторичным ДМПП и схема проекции камер сердца и крупных сосудов (обозначения те же, что на рис. 11.6). Легочный рисунок усилен, выбухает дуга легочной артерии, тень аорты уменьшена
 Рис. 11.12.
Рентгенограмма
в переднезадней проекции той же больной через 2 года, декомпенсация.
Заметно увеличилось выбухание дуги легочной артерии, расширились правое
предсердие и правая ветвь легочной артерии
Рис. 11.12.
Рентгенограмма
в переднезадней проекции той же больной через 2 года, декомпенсация.
Заметно увеличилось выбухание дуги легочной артерии, расширились правое
предсердие и правая ветвь легочной артерии
Однако при трансторакальном исследовании МПП не всегда хорошо видна. При осмотре сердца в В-режиме в четырехкамерной апикальной позиции иногда и у здоровых людей появляется перерыв сигнала на межпредсердной перегородке, потому что луч ультразвука в таких случаях идет параллельно межпредсердной перегородке, и она в некоторых циклах начинает уходить от луча. Чтобы избежать ошибки, помимо направления пациента на чреспищеводную эхокардиограмму, можно попытаться провести исследование из эпигастрального доступа (рис. 11.15, см. на вклейке). В этом случае МПП попадает под ультразвуковой луч перпендикулярно ему, и хорошо виден дефект. При наложении раструба цветового допплера хорошо виден турбулентный поток через этот дефект.
Катетеризация сердца позволяет достоверно подтвердить наличие ДМПП. Основным его признаком будет прохождение катетера из левого предсердия в правое и повышение насыщения крови кислородом в правом предсердии по сравнению с таковым в полых венах.
Лечение ДМПП кардиохирургическое. Производится либо ушивание дефекта (менее 3 см диаметром), либо пластика перегородки заплатой из аутоперикарда или из синтетической ткани. Пациенты с бессимптомной стадией ДМПП и нормальными давлением в легочной артерии и размерами сердца, которые, несмотря на порок, остаются трудоспособными, не подлежат кардиохирургическому лечению и определенное время могут наблюдаться кардиологом и кардиохирургом.
Так называемый вторичный ДМПП сопровождается сбросом из левого предсердия в правое и систолическим шумом над сердцем.
Синдром Лютембаше (Лютембахера)
Синдром Лютембаше - это сочетание ДМПП с врожденным или приобретенным стенозом левого атриовентрикулярного отверстия. Наличие митрального стеноза увеличивает сброс крови через ДМПП. Клиническая и аускультативная симптоматика зависит от выраженности того и другого порока. Методом первичной диагностики становится эхокардиография.
Рефлекс и синдром Эйзенменгера
Как уже сказано, у пациентов с ДМПП легочный кровоток повышен. При этом объемное повышение легочного кровотока не приводит к высокой легочной гипертензии, поскольку чаще всего сосудистое легочное сопротивление до определенного момента не повышается. Затем возникает спазм легочных артериол - реакция, направленная на ограничение легочного кровотока. Постепенно увеличивается легочное сосудистое сопротивление. Этот феномен носит название рефлекса Эйзенменгера. У взрослых пациентов спазм легочных артериол сменяется их органической стойкой обструкцией, все больше увеличивается сброс справа налево. Такое стойкое увеличение сосудистого легочного сопротивления, появление стойкой высокой легочной гипертензии, и в результате - смена направления сброса крови при пороках с увеличенным легочным кровотоком называют синдромом Эйзенменгера. Рефлекс Эйзенменгера возникает при врожденных пороках с большим сбросом крови слева направо: при любом виде ДМПП, открытом артериальном протоке, дефекте межжелудочковой перегородки и более сложных врожденных пороках. Он проявляется появлением на рентгенограмме признаков снижения легочного кровотока, и чаще всего это означает, что хирургическое устранение ДМПП не приведет к снижению давления в легочной артерии и устранению правожелудочковой недостаточности. Таким больным показано терапевтическое лечение и/или пересадка комплекса сердце-легкие.
В настоящее время для терапевтического лечения больных с синдромом Эйзенменгера, кроме симптоматической терапии сердечной недостаточности, коррекции эритроцитоза, вторичных гематологических проявлений, таких как дефицит железа и наклонность к тромбозам, рекомендуется интенсивная терапия аналогами простагландина, антагонистом эндотелина бозентаном и/или антагонистом 5-фосфодиэстеразы силденафилом.
Повышение тонуса легочных артериол при ВПС с увеличенным легочным кровотоком называется рефлексом Эйзенменгера. После развития морфологических изменений в артериолах сосудистое легочное сопротивление значительно возрастает, развивается высокая легочная гипертензия, и вследствие этого изменяется направление сброса крови, что получило название синдрома Эйзенменгера.
Открытый артериальный (ОАП), или боталлов проток
ОАП представляет собой сосуд, через который осуществляется патологический сброс крови из аорты в легочную артерию. Артериальный проток функционирует в эмбриогенезе, соединяя аорту и легочную артерию. После рождения ребенка он облитерируется в течение 2-8 недель.
Чаще всего проток отходит от аорты на уровне отхождения левой подключичной артерии и впадает в легочный ствол в месте бифуркации или в левую легочную артерию (рис. 11.16). ОАП покрыт париетальной плеврой и перикардом. Его длина от 10 до 25 мм, ширина - до 20 мм.
 Рис. 11.16.
Схематическое изображение открытого артериального протока (ОАП - открытый артериальный проток, ЛС - легочный ствол)
Рис. 11.16.
Схематическое изображение открытого артериального протока (ОАП - открытый артериальный проток, ЛС - легочный ствол)
Поскольку давление в аорте выше, сброс происходит из аорты в легочную артерию, затем оксигенированная кровь попадает в легкие, затем в левое предсердие и в ЛЖ. Следовательно, у таких больных увеличен легочный кровоток, и работа левых отделов сердца. Левое предсердие и левый желудочек дилатируются и гипертрофируются, расширяется аорта. Увеличение объема притекающей к левым отделам крови может быть таким большим, что возникает относительный стеноз левого атриовентрикулярного отверстия. При присоединении легочной гипертензии гипертрофируется и правый желудочек.
Продолжительность жизни больных зависит от величины ОАП. Если просвет протока небольшой, гемодинамика изменяется медленно. Такие больные могут прожить достаточно долго без симптомов.
Порок может долго не проявляться, и это заканчивается поздней диагностикой, часто когда уже появилась необратимая легочная гипертензия (рефлекс Эйзенменгера). У части пациентов заболевание осложняется инфекционным эндокардитом, описана также аневризма ОАП, которая способна разрываться. Описаны единичные случаи его спонтанного закрытия.
ОАП в бессимптомном периоде может выявляться случайно при аускультации сердца. В таком случае выслушивается характерный именно для этого порока шум - так называемый систолодиастолический шум. Не следует называть систолодиастолическим шумом шум аортального порока, когда имеются и систолический, и протодиастолический шумы. Систолодиастолический шум называют еще машинным шумом, потому что он бывает достаточно громким, начинается в середине систолы, переходит через второй тон и заканчивается в диастолу. Он хорошо выслушивается в межлопаточном пространстве и на сосудах шеи. По мере развития легочной гипертензии (синдрома Эйзенменгера) интенсивность шума снижается, а затем исчезает его диастолический компонент и остается систолический шум.
При осмотре иногда выявляется «сердечный горб», пульсация грудной клетки в области верхушки. При пальпации выявляется усиленный верхушечный толчок и систолодиастолическое или систолическое дрожание.
При появлении симптомов жалобы не специфичны: возникают слабость, повышенная утомляемость.
На электрокардиограмме больных с ОАП специфических изменений нет. В основном выявляются признаки гипертрофии и перегрузки соответствующих отделов.
При рентгенологическом исследовании выявляют повышенный легочный кровоток (если нет синдрома Эйзенменгера), повышенную пульсацию расширенных аорты и легочной артерии, признаки увеличения левых отделов и в определенный период - правых.
При ЭхоКГ и допплерографическом исследовании выявляют турбулентный поток в левой легочной артерии. При подозрении на открытый артериальный проток лучше провести исследование из супрастернального доступа (рис. 11.17). Датчик прикладывается к яремной ямке, и можно увидеть изображение аорты. Под ней видно колено левой легочной артерии. Их соединяет открытый артериальный проток, и, приставив раструб цветового допплера, можно увидеть турбулентное движение крови.
 Рис. 11.17.
ЭхоКГ открытого артериального протока из супрастернального доступа (обозначен стрелкой). Короткая ось на уровне дуги аорты
Рис. 11.17.
ЭхоКГ открытого артериального протока из супрастернального доступа (обозначен стрелкой). Короткая ось на уровне дуги аорты
ОАП представляет собой сосуд, через который осуществляется патологический сброс крови из аорты в легочную артерию. Чаще всего он отходит от аорты на уровне отхождения левой подключичной артерии и впадает в легочный ствол в месте бифуркации или в левую легочную артерию. Характеризуется систолодиастолическим шумом.
Рестриктивный дефект мышечной части межжелудочковой перегородки
Дефект межжелудочковой перегородки (ДМЖП) представляет собой сообщение между желудочками сердца в межжелудочковой перегородке (МЖП). Он возникает в эмбриогенезе либо вследствие недостаточного роста компонентов МЖП, либо вследствие отсутствия их соединения и является одним из наиболее часто встречающихся пороков. ДМЖП может быть изолированным и возникать вместе с другими врожденными аномалиями, формируя сложные, комплексные врожденные пороки.
В настоящее время в зависимости от расположения ДМЖП различают:
I. Перимембранозные (периперепончатые) ДМЖП:
1) трабекулярной части;
2) входной, или приточной части;
3) выходной, или отточной части;
II. Подартериальные отточные дефекты.
III. Мышечные дефекты:
1) входной, или приточной части;
2) трабекулярной части;
3) выходной, или отточной части (В.И. Бураковский и соавт., 1996).
Рестриктивный ДМЖП (болезнь Толочинова-Роже) - это порок, при котором в МЖП имеется небольшой дефект, менее 1 см (чаще всего в трабекулярной или перимембранозной части), на котором создается высокий перепад (градиент) давления между желудочками. При больших ДМЖП сам дефект не создает сопротивления потоку крови через перегородку, величина сброса слева направо определяется разницей в сопротивлениях в аорте и легочной артерии, объем сброса может быть большим.
При рестриктивном ДМЖП сопротивление потоку крови в систолу создает сам дефект, в результате чего на нем имеется высокий систолический градиент давления (около 100 мм рт.ст.), а объем крови, перетекающий из левого желудочка в правый - небольшой. В результате гемодинамика изменяется мало - увеличивается кровоток в легких и приток к левым отделам сердца. Это вызывает их перегрузку и даже умеренную гипертрофию ЛЖ.
С возрастом этот дефект может самопроизвольно закрыться вследствие закрытия дефекта створкой трехстворчатого клапана, из-за разрастания фиброзной ткани, пролиферации эндокарда, смыкания краев дефекта или становиться меньше относительно увеличивающегося объема желудочков сердца.
Клиническая картина состоит из жалоб на сердцебиение, умеренное снижение переносимости физической нагрузки, нередко рестриктивный ДМЖП протекает бессимптомно. Иногда имеется небольшой «сердечный горб», при пальпации можно выявить систолическое дрожание.
При аускультации выявляется грубый, громкий систолический шум во III-IV межреберье слева от грудины, усиливающийся по направлению к грудине. Интенсивность и тембр шума объясняется тем, что дефект маленький, а градиент давления между левым и
правым желудочком очень большой, при прохождении крови через дефект возникает турбулентность. В связи с тем, что порок часто ничем клинически не проявляется и не требует хирургического лечения, а систолический шум бывает очень громким, этот порок часто называют «много шума из ничего».
На электрокардиограмме при рестриктивном ДМЖП может ничего не быть или имеются признаки перегрузки левых отделов.
Рентгенологически может быть выявлено небольшое увеличение левых отделов сердца, легочный рисунок нормальный.
При обследовании такого пациента с помощью эхокардиографии в В-режиме дефект можно просмотреть. Нередко турбулентный поток крови выявляется только при цветной допплерографии.
Больные с таким пороком не подлежат кардиохирургическому лечению. Они должны находиться под наблюдением кардиолога, соблюдать профилактические меры против инфекционного эндокардита.
Рестриктивный ДМЖП представляет аномальное сообщение между желудочками сердца. При дефекте менее 1 см объем шунтирования ограничен.Порок часто клинически не проявляется и не требует хирургического лечения.
редкие пороки, с которыми больные доживают до взрослого состояния
пороки без цианоза, без шунта, с поражением левых отделов сердца
Врожденная митральная регургитация
ВПС, при котором нарушается запирательная функция митрального клапана и в систолу часть крови из левого желудочка возвращается в левое предсердие. Причинами врожденной митральной недостаточности могут стать дилатация фиброзного кольца митрального клапана, что делает невозможным плотный контакт створок в систолу, расщепление створок, аномалия хорд митрального клапана,
приводящая к пролапсу створок, дефекты в створках, и разнообразные аномалии хорд, папиллярных мышц и прикрепления створок. Клиническая симптоматика, аускультативная картина, данные инструментальных методов исследования те же, что и при митральной недостаточности другой этиологии. Для дифференциальной диагностики большое значение придается анамнестическим данным (выявлению шума и других признаков митральной регургитации с момента рождения или с раннего детского возраста) и исключение признаков приобретенного порока. При гемодинамически значимой врожденной митральной недостаточности и соответствующей клинической картине - лечение хирургическое.
Врожденный субаортальный стеноз представляет собой порок, при котором препятствие на выходе из ЛЖ создается либо фиброзной циркулярной мембраной, фиброзной складкой серповидной формы, либо ограниченным или распространенным фиброзно-мышечным валом (фибромускулярный стеноз). Мембраны одним концом прикрепляются вдоль межжелудочковой перегородки под фиброзным кольцом аортального клапана, а другим - к основанию створки митрального клапана. Гипертрофическая обструктивная кардиомиопатия - идиопатический гипертрофический субаортальный стеноз не входит в число пороков этого вида. Гемодинамика у больных с такими пороками изменена так же, как и при других видах стеноза аорты. Чаще всего развивается гипертрофия миокарда ЛЖ сердца вследствие усиленной его работы по преодолению стеноза, сменяющейся его декомпенсацией. Клинически выявляются одышка, боли в области сердца, головокружение и обмороки. Шум изгнания выслушивается во II-III межреберье слева от грудины. Дифференциальный диагноз проводится с приобретенным АС, коарктацией аорты, стенозом легочной артерии, ДМЖП, с обструктивной кардиомиопатией. Решающим методом диагностики является ЭхоКГ, способная выявить мембрану и фибромускулярное утолщение стенки и градиент давления в выходном отделе левого желудочка, а также катетеризация сердца. Абсолютным показанием к хирургическому лечению служит градиент давления более 80 мм рт.ст. В остальных случаях исходят из тяжести клинической симптоматики.
пороки без цианоза, без шунта,
с поражением правых отделов сердца
К этой группе пороков относят аномалию Эбштейна, аномалию Уля, недостаточность клапана легочной артерии (в изолированной форме встречается крайне редко, без сопутствующих пороков пациенты доживают до зрелого возраста без клинической симптоматики, кроме протодиастолического шума на легочной артерии), подклапанный и надклапанный стенозы легочной артерии (коарктация легочной артерии), идиопатическую дилатацию ствола легочной артерии.
Аномалия Эбштейна
Это порок, представляющий собой аномалию трехстворчатого клапана, при которой его створки не прикрепляются к фиброзному кольцу, а расположены винтообразно по внутренней поверхности правого желудочка - каждая створка прикрепляется ниже предыдущей и смещается в сторону верхушки. В полость правого желудочка всегда смещена задняя створка и часто - септальная, передняя створка чаще всего остается на своем обычном месте.
Развивается дилатация правого предсердия и той части правого желудочка, которая находится выше створок. Дилатированную часть правого желудочка, расположенного выше створок, называют атриализованной. Правое предсердие с этой атриализованной частью правого желудочка создают большое полостное образование. Ниже створок оказывается небольшая часть функционирующего правого желудочка. Развивается выраженная дилатация фиброзного кольца трехстворчатого клапана и трикуспидальная регургитация.
Кроме неправильного прикрепления, нередко выявляют аномалии створок трехстворчатого клапана - они могут быть распластаны вдоль стенок, например септальная створка - вдоль МЖП. Дистопии створок и их аномалии могут приводить к стенозу правого атриовентрикулярного отверстия или к стенозу путей оттока из правого желудочка.
Гемодинамика порока заключается в значительном снижении выброса из правого желудочка сердца и за счет уменьшения его функционирующей камеры, и за счет уменьшения притока в него. Приток к правому желудочку снижается из-за того, что деполяризация его атриализованной части наступает одновременно с дистальной, что
приводит к тому, что в момент систолы правого предсердия атриализованная часть камеры находится в фазе диастолы, и кровь из предсердия в нее перетекает плохо. При наличии стеноза правого атриовентрикулярного отверстия приток крови к правому желудочку снижается еще больше. Снижение ударного объема правого желудочка приводит к уменьшению легочного кровотока.
Дилатация правого предсердия не может продолжаться бесконечно, и, в конце концов, в нем значительно увеличивается давление и возникает застой в венах большого круга.
Клиническая картина зависит от выраженности нарушений гемодинамики. Большинство больных доживают до 20-30 лет, некоторые до 40 и 50 лет. Больные чаще всего жалуются на одышку, сердцебиение, утомляемость и боли в области сердца. При наличии сообщения между правым и левым предсердием (открытое овальное окно, сопутствующем ДМПП) может появиться цианоз. Возможен и акроцианоз вследствие низкого сердечного выброса. Наличие большой камеры сердца, которую представляет правое предсердие и атриализованная часть правого желудочка приводит к возникновению «сердечного горба». В стадии декомпенсации возникает набухание вен шеи, увеличение печени, селезенки, появление геморрагического синдрома вследствие гиперспленизма.
При выслушивании таких больных выявляется ослабление тонов сердца, различные ритмы галопа, мягкий шум трикуспидальной недостаточности в IV межреберье парастернально слева.
На ЭКГ (рис. 11.18) увеличена амплитуда зубца Р, которая во II отведении и в правых грудных (V), превосходит амплитуду QRS- комплекса. Возможны блокада правой ветви пучка Гиса, нарушения ритма, синдром Вольфа-Паркинсона-Уайта.
При рентгенографии в переднезадней проекции выявляют повышенную прозрачность легких и выраженную кардиомегалию с шарообразной тенью сердца из-за увеличения правого предсердия (рис. 11.19). Нередко исчезает дуга легочной артерии.
При ЭхоКГ (рис. 11.20) выявляют неправильное прикрепление створок трехстворчатого клапана и его смещение в целом в сторону верхушки, изменение движения створок, их аномалии.
Диагноз подтверждается при катетеризации сердца.
Дифференциальный диагноз у взрослых пациентов проводят с кардиомиопатией, с другими врожденными и приобретенными пороками сердца. Нами наблюдалась пациентка, которой длительно ста-
 Рис. 11.18.
ЭКГ больной с аномалией Эбштейна. Значительно увеличена амплитуда зубцов Р, которая в V 1 , превосходит амплитуду QRS-комплекса
Рис. 11.18.
ЭКГ больной с аномалией Эбштейна. Значительно увеличена амплитуда зубцов Р, которая в V 1 , превосходит амплитуду QRS-комплекса
 Рис. 11.19.
Рентгенограмма
в переднезадней проекции больной с аномалией Эбштейна. Прозрачность
легких повышена, кардиомегалия с шарообразной тенью сердца из-за
увеличения правого предсердия, дуга легочной артерии сглажена
Рис. 11.19.
Рентгенограмма
в переднезадней проекции больной с аномалией Эбштейна. Прозрачность
легких повышена, кардиомегалия с шарообразной тенью сердца из-за
увеличения правого предсердия, дуга легочной артерии сглажена
 Рис. 11.20.
ЭхоКГ
больного с аномалией Эбштейна в В-режиме. Субкостальная позиция длинной
оси сердца. Видно неправильное прикрепление септальной створки
трикуспидального клапана (толстая стрелка, тонкой стрелкой обозначено
фиброзное кольцо трехстворчатого клапана)
Рис. 11.20.
ЭхоКГ
больного с аномалией Эбштейна в В-режиме. Субкостальная позиция длинной
оси сердца. Видно неправильное прикрепление септальной створки
трикуспидального клапана (толстая стрелка, тонкой стрелкой обозначено
фиброзное кольцо трехстворчатого клапана)
вился диагноз ревматического стеноза левого атриовентрикулярного отверстия.
Кардиохирургическое лечение реально увеличивает продолжительность жизни этих больных. Поэтому своевременная диагностика и направление к кардиохирургу пациентов с аномалией Эбштейна необходимы. В настоящее время применяются два вида операций: пластическая реконструкция трехстворчатого клапан и замена его на искусственный.
Аномалия Эбштейна - это порок трехстворчатого клапана, при котором его створки не прикрепляются к фиброзному кольцу, а расположены винтообразно по внутренней поверхности правого желудочка - каждая створка прикрепляется ниже предыдущей и смещается в сторону верхушки.
Аномалия Уля
Аномалия Уля - своеобразная гипоплазия или аплазия миокарда правого желудочка, вплоть до его полного исчезновения. Это приводит к его дилатации, истончению стенки, из-за чего заболевание еще называется «пергаментный правый желудочек». У части больных развивается правожелудочковая недостаточность, хотя у других она не развивается, и они доживают до взрослого возраста. Описана аномалия Уля у человека 80 лет. Это достаточно редкая аномалия. Правый желудочек практически не сокращается, и кровь проталкивается в основном правым предсердием. Диагноз ставится при эхокардиографическом исследовании. Во взрослом возрасте заболевание может не отличаться от аритмогенной правожелудочковой кардиомиопатии.
пороки без цианоза, с шунтом слева-направо
Первичный ДМПП
ДМПП типа ostium primum, или первичный ДМПП; частичное аномальное впадение легочных вен в правое предсердие или полую вену; врожденная аневризма синуса Вальсальвы; коронарные артериовенозные фистулы. Последний порок диагностируется крайне редко.
Первичный ДМПП чаще всего встречается в составе другого порока, представляющего собой сочетание внутрисердечных аномалий - открытого атриовентрикулярного канала (ОАВК). При ОАВК основные изменения возникают в месте соединения мембранозной части МЖП и первичной МПП.
В нормально сформированном сердце обе перегородки соединяются в области так называемой промежуточной перегородки. При этом кольцо трехстворчатого клапана находится выше кольца митрального клапана, и «промежуточная перегородка» разделяет правое предсердие и ЛЖ. При ОАВК отсутствует промежуточная перегородка и соединенная с ней в нормальном сердце первичная МПП, а также входной отдел МЖП. В результате в центре сердца образуется один общий дефект (В.И. Бураковский и соавт., 1996 г.). Атриовентрикулярные клапаны оказываются на одном уровне, передняя митральная створка имеет непосредственный контакт с септальной створкой трехстворчатого клапана, эти створки рас-
щеплены, имеется общее фиброзное кольцо атриовентрикулярных клапанов, створки не крепятся к МЖП (или прикреплены к ней частично) и пересекают дефект фактически в виде единой створки.
При полном атриовентрикулярном канале чаще всего дети без хирургического лечения нежизнеспособны и погибают в раннем возрасте, к концу первого года жизни.
Первичный ДМПП представляет собой вариант частичного ОАВК и часто сочетается с расщеплением створки митрального клапана, а иногда - и септальной створки трикуспидального. При первичном ДМПП больные доживают до зрелого возраста.
Изменения гемодинамики и клиническая картина будут зависеть от величины ДМПП и недостаточности митрального клапана. При аускультации во II межреберье слева от грудины определяется систолический шум, характерный для ДМПП, над верхушкой - шум митральной регургитации.
На ЭКГ (рис. 11.21) - отклонение электрической оси сердца влево, признаки гипертрофии правого желудочка (или обоих), правого предсердия.
 Рис. 11.21.
ЭКГ
больной с первичным ДМПП. Фибрилляция предсердий. Признаки выраженной
гипертрофии и перегрузки правого желудочка сердца (S-тип ЭКГ, глубокие S V56 , высокий R Vl _ 2)
Рис. 11.21.
ЭКГ
больной с первичным ДМПП. Фибрилляция предсердий. Признаки выраженной
гипертрофии и перегрузки правого желудочка сердца (S-тип ЭКГ, глубокие S V56 , высокий R Vl _ 2)
На рентгенограмме в переднезадней проекции (рис. 11.22) выявляется усиленный легочный рисунок (если нет рефлекса Эйзенменгера), кардиомегалия - увеличены оба желудочка и правое предсердие, выбухает дуга легочной артерии.
 Рис. 11.22.
Рентгенограмма
в переднезадней проекции больной с первичным ДМПП. Легочный рисунок
ослаблен (рефлекс Эйзенменгера), выбухает дуга легочной артерии, видны
увеличенный правый желудочек и расширенная правая ветвь легочной
артерии, дуга аорты уменьшена
Рис. 11.22.
Рентгенограмма
в переднезадней проекции больной с первичным ДМПП. Легочный рисунок
ослаблен (рефлекс Эйзенменгера), выбухает дуга легочной артерии, видны
увеличенный правый желудочек и расширенная правая ветвь легочной
артерии, дуга аорты уменьшена
При ЭхоКГ в апикальной четырехкамерной позиции в В-режиме хорошо виден ДМПП (рис. 11.23, см. на вклейке). Видно, что дефект расположен непосредственно над атриовентрикулярными клапанами, т.е. является первичным, хорошо видна интактная вторичная МПП у основания сердца. На рис. 11.24 (см. на вклейке) с помощью цветного допплера продемонстрирован сброс крови из левого предсердия в правые отделы сердца. При ЭхоКГ больного с первичным ДМПП в В-режиме в парастернальной позиции короткой оси ЛЖ на уровне митрального клапана хорошо видно расщепление передней створки митрального клапана (рис. 11.25 А, см. на вклейке). При сравнении с ЭхоКГ здорового человека мы видим, что в норме име-
ется непрерывность створок митрального клапана (рис. 11.25 Б, см. на вклейке).
Подтверждающими методами исследования являются катетеризация полостей сердца и ангиография.
Дифференциальный диагноз проводится с вторичным ДМПП и изолированной митральной недостаточностью. Для вторичного ДМПП характерно отклонение электрической оси сердца вправо и/ или блокада правой ветви пучка Гиса, а при изолированной митральной недостаточности - значительная дилатация левого предсердия, которой при ДМПП не бывает.
Кардиохирургическая операция абсолютно показана при декомпенсации и при нарастающей митральной регургитации, если нет синдрома Эйзенменгера.
Первичный ДМПП - вариант частично открытого атриовентрикулярного канала. Нередко сочетается с расщеплением створки митрального клапана.
Врожденная аневризма синуса Вальсальвы - это пальцевидное или мешковидное выбухание аортальной стенки синуса Вальсальвы в просвет соседней с ним камеры. Чаще наблюдается аневризма правого коронарного синуса, которая выбухает в просвет правого предсердия или правого желудочка. Аневризма некоронарного синуса выпячивается в правое предсердие. На верхушке аневризмы возможна небольшая перфорация. Происхождение порока - нарушение соединения мышечного слоя стенки аорты с фиброзным кольцом аортального клапана в эмбриогенезе и несостоятельность перепончатой части перегородки. Прорыв аневризмы в соседнюю камеру сердца (рис. 11.26) объясняется постоянным гемодинамическим воздействием на аневризму или однократным гемодинамическим «ударом» во время высокой физической нагрузки, присоединением инфекционного эндокардита.
До разрыва аневризма практически не изменяет гемодинамику, кроме тех редких случаев, когда она создает препятствие потоку крови в выходном отделе правого желудочка. При ее разрыве возникает внезапный сброс крови из аорты в правые отделы сердца, что приводит к быстрому увеличению легочного кровотока и быст-
 Рис. 11.26.
Схематическое
изображение врожденной аневризмы синуса Вальсальвы и его прорыва в
правый желудочек. ПП - правое предсердие, ЛП - левое предсердие, ПЖ -
правый желудочек, ЛА - легочная артерия, ПС - правый коронарный синус,
ЛС - левый коронарный синус, НС - некоронарный синус
Рис. 11.26.
Схематическое
изображение врожденной аневризмы синуса Вальсальвы и его прорыва в
правый желудочек. ПП - правое предсердие, ЛП - левое предсердие, ПЖ -
правый желудочек, ЛА - легочная артерия, ПС - правый коронарный синус,
ЛС - левый коронарный синус, НС - некоронарный синус
рому росту объема крови, притекающему к левым отделам сердца. Прогрессирующая перегрузка объемом правых и левых отделов сердца приводит к острой сердечной недостаточности.
Разрыв врожденной аневризмы коронарного синуса происходит обычно в 30-40, редко в 50-60 лет. Это манифестируется тяжелой клинической симптоматикой - развиваются боли в области сердца, тахикардия, коллапс, резкий цианоз. Чаще всего выставляется диагноз инфаркта миокарда. В отличие от инфаркта вместе с симптомами разрыва возникает продолжительный грубый систолодиастолический шум над областью сердца. Локализация шума зависит от места прорыва - при прорыве аневризмы в правое предсердие шум выслушивается в III-IV межреберье над грудиной или справа от нее, при прорыве в правый желудочек - на уровне II-IV межреберья за грудиной.
Диагностика основана прежде всего на ЭхоКГ, определяющим методом является чреспищеводная ЭхоКГ. При ней удается визуализировать аневризму и с помощью допплер-эхокардиографии - сброс. В некоторых случаях при разрыве аневризмы синуса Вальсальвы створка аортального клапана нередко затягивается в создавшийся дефект кровотоком, и развивается аортальная регургитация различной выраженности. В некоторых случаях затянутая в дефект створка закрывает его, сброс крови из аорты в правый желудочек прекращается, и состояние больных облегчается, но это происходит редко.
Диагностика разрыва врожденной аневризмы синуса Вальсальвы должна проводиться экстренно, и пациент должен немедленно передаваться кардиохирургу.
Врожденная аневризма синуса Вальсальвы - это выбухание аортальной стенки синуса (чаще всего правого) в просвет соседней с ним камеры. При разрыве аневризмы возникает сброс крови из аорты в правые отделы сердца, что приводит к увеличению легочного кровотока и притока к левым отделам сердца, вызывает перегрузку объемом и острую сердечную недостаточность.
другие пороки, с которыми больные доживают до взрослого состояния
Situs inversus
Situs inversus - корригированная транспозиция магистральных артерий, врожденная полная атриовентрикулярная блокада, одна из аномалий расположения сердца в грудной клетке.
Синонимы: левосформированное праворасположенное сердце, истинная декстрокардия, зеркальная декстрокардия. Представляет собой точную зеркальную копию нормального сердца. Как правило вместе с situs inversus, кроме аномалии расположения сердца в грудной клетке, имеется полное обратное расположение органов. Если нет сопутствующих врожденных пороков сердца, которые при истинной декстрокардии встречаются чаще, чем в популяции, пациенты доживают до старости, иногда ничего не зная об имеющейся у них аномалии. Situs inversus легко выявляется при электрокардиографическом исследовании. В таких случаях QRS-комплекс в отведении от правой руки (aVR) выглядит как в отведении от левой руки (aVL) и наоборот - в aVL он выглядит, как в aVR; во II стандартном отведении, как в III, и наоборот. В I стандартном отведении зубцы имеют обратное направление в сравнении с нормальным. Отведение aVF не изменено. Т.е. электрокардиограмма выглядит таким образом, как будто электрод с правой руки наложен на левую, с левой - на правую. В грудных отведениях амплитуда QRS-комплекса снижается в направлении к левым отведениям. Если поменять электроды на руках местами, а грудные наложить зеркально по отношению к их обычному расположению, электрокардиограмма приобретет нормальный вид.
При рентгенологическом исследовании также легко определяется аномалия расположения сердца в грудной клетке.
Лечения такие пациенты не требуют, но наблюдаться кардиологом должны, поскольку у них возможно бессимптомное течение врожденного порока.
Врожденная корригированная транспозиция магистральных сосудов
Транспозицией магистральных сосудов (ТМС) называют пороки, в которых аорта отходит от правого желудочка сердца, а легочный ствол - от левого. При полной ТМС аорта несет неоксигенированную кровь к органам большого круга, а легочная артерия - оксигенированную. Атриовентрикулярные клапаны и желудочки сформированы правильно. Полые и легочные вены присоединены к правому и левому предсердию правильно. При полной ТМС круги кровообращения разобщены, и жизнь не возможна без так называемых компенсирующих дефектов - ДМЖП и ДМПП. Такие больные казуистически редко без лечения доживают до зрелого возраста.
Корригированная транспозиция магистральных сосудов (КТМС) - это порок, при котором морфологически нормальное правое предсердие через предсердножелудочковый клапан по анатомическому строению являющийся митральным, соединено с нормальным левым желудочком, от которого отходит легочная артерия. Морфологически нормальное левое предсердие через атриовентрикулярный клапан, анатомически являющийся трехстворчатым, соединено с анатомически правым желудочком, от которого отходит аорта. В этом случае круги кровообращения не разобщены, и долгое время имеется нормальная гемодинамика. В отсутствие сопутствующего врожденного порока КТМС клинически долго не проявляется. У части больных в детском или взрослом возрасте развиваются атриовентрикулярные блокады II-III степени, которые могут манифестировать головокружениями, обмороками и т.д.
При аускультации можно обнаружить громкий II тон на основании сердца, который создается аортальным клапаном, находящимся в передней позиции. У части пациентов имеется различной выраженности недостаточность того или иного предсердножелудочкового клапана, проявляющаяся соответствующим шумом. При рентгенографии выявляется шаровидная форма тени сердца на фоне нормального легочного кровотока. Из-за левостороннего
расположения аорты верхний левый контур сердечно-сосудистой тени не дифференцируется на первую и вторую дуги (дуги аорты и легочной артерии).
Диагностировать этот порок можно с помощью ЭхоКГ. При этом выявляется расположенный спереди митральный клапан, а трикуспидальный - сзади, за межжелудочковой перегородкой, митральнолегочный контакт вместо митрально-аортального. Наличие МЖП исключает единственный желудочек.
Достоверно диагноз подтверждается при катетеризации сердца. В отсутствие полной атриовентрикулярной блокады хирургического лечения пациентам с КТМС не требуется.
частые пороки, при которых вероятность дожить до взрослого состояния низка
Тетрада Фалло
Для этого порока характерно четыре признака: инфудибулярный стеноз легочной артерии; ДМЖП, гипертрофия миокарда правого желудочка и декстропозиция аорты. Из-за субаортального ДМЖП аорта оказывается «верхом» на двух желудочках, и кровь в нее попадает и из левого, и из правого желудочков. Количество венозной крови, попадающей в аорту из правого желудочка, зависит от соотношения размера ДМЖП и выраженности стеноза выходного отдела правого желудочка сердца. Из-за большого ДМЖП в желудочках устанавливается равное давление. При умеренном стенозе легочной артерии сброса крови справа налево может не быть, и у таких детей отсутствует цианоз (так называемая бледная, ацианотичная форма тетрады Фалло). При выраженном стенозе обычно имеется перекрестный или право-левый сброс крови через ДМЖП. ЛЖ недогружен, уменьшен в размерах, но у взрослых пациентов его величина приближается к нормальной из-за возникающего коллатерального кровообращения.
Без хирургического лечения до 30-летнего возраста доживает всего 1% больных, до 20-летнего - 10% (Н.А. Белоконь, В.П. Подзолков, 1991).
Клиническая картина в детском возрасте складывается из цианоза, одышки и низкой переносимости физической нагрузки. Ребенок
во время отдыха присаживается на корточки или лежит с приведенными к животу ногами. Показано, что такая поза увеличивает возврат крови из нижней половины тела и способствует уменьшению гипоксемии.
Наличие гипоксемии приводит к изменению пальцев в виде «часовых стекол» и «барабанных палочек». Для детей в возрасте от трех месяцев до двух лет характерны так называемые одышечноцианотичные приступы: внезапно ребенок становится беспокойным, усиливается одышка, цианоз, возникает апноэ, потеря сознания (гипоксическая кома), судороги, гемипарез. Возникновение таких приступов связывают со спазмом инфудибулярного отдела правого желудочка, в результате чего вся венозная кровь через ДМЖП попадает в аорту и вызывает гипоксию головного мозга.
До зрелого возраста обычно доживают больные с незначительным стенозом легочной артерии, поэтому цианоз у них обычно отсутствует или не выражен. Часто имеется отставание в физическом развитии. Переносимость физической нагрузки у них снижена, возможны жалобы на боли в области сердца. Одышка и тахикардия чаще связаны не с сердечной недостаточностью, а с гипоксемией. При пальпации грудной клетки выявляется систолическое дрожание. У некоторых пациентов периодически повышается температура, что связано с расстройством терморегуляции из-за длительной хронической гипоксии центральной нервной системы и часто принимается за присоединение инфекционного эндокардита.
Аускультация обнаруживает грубый систолический шум изгнания во II-IV межреберьях слева от грудины, создаваемый стенозом легочной артерии. Первый тон усилен. II тон над легочной артерией ослаблен. Шум ДМЖП отсутствует, т.к. давление в желудочках одинаковое.
На ЭКГ у больных тетрадой Фалло зрелого возраста выявляют правограмму, признаки гипертрофии миокарда правого желудочка, иногда блокаду правой ветви пучка Гиса, экстрасистолию, признаки перегрузки правого предсердия.
На рентгенограммах органов грудной клетки в переднезадней проекции находят обеднение легочного рисунка, наличие коллатералей, запавшую дугу легочной артерии и закругленную верхушку левого желудочка (тень сердца в виде «деревянного башмака»). Во II косой позиции выявляются признаки гипертрофии правого желудочка. Тень сердца не расширена. Если стеноз легочной артерии не
выражен, то на рентгенограмме могут быть признаки ДМЖП - усиление легочного рисунка.
ЭхоКГ в В-режиме выявляет декстропозицию аорты, с помощью допплер-эхокардиографии выявить и определить степень выходного отдела правого желудочка, размеры ствола легочной артерии, размер правого желудочка и выраженность его гипертрофии.
Методом окончательной диагностики является катетеризация сердца.
Кардиохирургическое лечение показано всем «симптоматическим» больным независимо от возраста.
Для тетрады Фалло характерны четыре признака: инфундибулярный стеноз легочной артерии, ДМЖП, гипертрофия миокарда правого желудочка и декстропозиция аорты.
Нерестриктивный ДМЖП
В отличие от рестриктивных ДМЖП большие нерестриктивные ДМЖП обычно проявляются уже в раннем детстве, такие больные редко доживают до зрелого возраста. В таких случаях объем сброса крови слева направо определяется соотношением сопротивления в аорте и легочной артерии и может быть достаточно большим. Это приводит к значительной объемной перегрузке обоих желудочков и развитию легочной гипертензии.
Все же небольшое количество больных с не очень большими нерестриктивными ДМЖП доживает до взрослого состояния. Обычно это пациенты с неразвитым телосложением, нередко обнаруживается сердечный горб. Систолическое дрожание выявляется редко.
При аускультации на верхушке сердца усилен I тон, на легочной артерии выслушивается акцент и расщепление II тона. Систолический шум различной громкости и продолжительности выслушивается в III-IV межреберьях слева от грудины. Однако при нарастании легочной гипертензии, когда давление в правом и левом желудочках становится близким, шума может не быть.
На ЭКГ обычно имеются признаки гипертрофии и перегрузки левых и правых отделов сердца, несмотря на это, часто имеется правограмма (рис. 11. 27).
При рентгенографии в переднезадней проекции выявляют усиленный легочный рисунок, если нет синдрома Эйзенменгера и высо-
 Рис. 11.27.
ЭКГ больной с нерестриктивным ДМЖП и синдромом Эйзенменгера. 5-тип ЭКГ, поздний высокоамплитудный зубец R
aVR , высокие зубцы R V1-3 и глубокие 5 у5 _ 6 говорят о выраженной гипертрофии правого желудочка сердца
Рис. 11.27.
ЭКГ больной с нерестриктивным ДМЖП и синдромом Эйзенменгера. 5-тип ЭКГ, поздний высокоамплитудный зубец R
aVR , высокие зубцы R V1-3 и глубокие 5 у5 _ 6 говорят о выраженной гипертрофии правого желудочка сердца
кой легочной гипертензии, сердце увеличено за счет обоих желудочков и предсердий, по левому контуру выбухает дуга легочной артерии (рис. 11.28).
ЭхоКГ в В-режиме (рис. 11.29) способна визуализировать ДМЖП, определить его размер. С помощью цветового допплера (рис. 11.30, см. на вклейке) демонстрируется поток крови через дефект. Лучше всего видны перимембранозные и подартериальный дефекты, хуже дефекты в ее мышечной части.

Рис. 11.28. Рентгенограмма в переднезадней позиции больной с нерестриктивным ДМЖП и синдромом Эйзенменгера. Легочный рисунок ослаблен, выбухает дуга легочной артерии
 Рис. 11.29.
ЭхоКГ
в В-режиме больной с нерестриктивным дефектом межжелудочковой
перегородки, апикальная четырех камерная позиция. Хорошо виден
подартериальный отточный ДМЖП
Рис. 11.29.
ЭхоКГ
в В-режиме больной с нерестриктивным дефектом межжелудочковой
перегородки, апикальная четырех камерная позиция. Хорошо виден
подартериальный отточный ДМЖП
При диагностированном впервые нерестриктивном ДМЖП у взрослого пациента дальнейшая тактика обследования и лечения обсуждается с кардиохирургом. В каждом конкретном случае принимается решение о необходимости катетеризации и возможности операции.