Легочные вены несут. Легочные вены
Читайте также
Сердце человека обычно сокращается примерно один раз в секунду или даже быстрее. У большинства взрослых людей, оно весит примерно 0,45 г, но при этом каждую минуту перекачивает через организм более 4,7 литра крови. Каждая часть сердца, начиная с желудочков, и заканчивая легочными венами, выполняет важную функцию. Легочные вены уникальны тем, что являются единственными венами, которые несут поступающую из легких обогащенную кислородом кровь к сердцу.
Функция легочных вен
Чтобы лучше понять функцию четырех легочных вен, важно рассмотреть все компоненты сердца, и то каким образом кровь проходит через легочный круг кровообращения. Сердце может быть определено, как мышечный нанос, который имеет четыре камеры, соединенные между собой клапанами. Кровь попадает через правое предсердие в правый желудочек сердца. Правый желудочек перекачивает лишенную кислорода кровь через легочный клапан в легкие. Пройдя через легкие, кровь возвращается, обогащенная кислородом, через легочные вены в левую часть сердца. От каждого легкого отходит по две таких вены.
Легочные вены могут поражаться различными заболеваниями.
К примеру, когда в одной из этих вен появляется обструкция, развивается стеноз легочной вены. Обструкция может быть следствием несдерживаемого роста клеток соединительной ткани, который приводит к утолщению стенок вены и сужению ее просвета. Заболевание прогрессирует до тех пор, пока не происходит полная блокировка пораженной вены. Развитие стеноза легочной вены возможно как у людей с врожденным пороком сердца, так и у людей со здоровым сердцем.
Фибрилляция предсердий и легочные вены
Еще одно связанное с легочными венами заболевание - это фибрилляция предсердий, характеризующаяся нерегулярными сокращениями сердца в области предсердий. Исследования показывают, что большая часть случаев фибрилляции предсердий связана с импульсами, исходящими от легочных вен. К счастью, существует процедура под названием абляция легочных вен, которая делает возможным лечение фибрилляции предсердий. В ходе этой процедуры в кровеносные сосуды предсердий вводится катетер. Посредством катетера к тому месту, где легочные вены соединяются с предсердием, подается энергия, разрушающая зону, от которой исходят аномальные импульсы. Это препятствует фибрилляции предсердий.
Многие неполадки с сердцем выявляются опытными врачами до того, как принимают опасный для жизни характер.
В некоторых случаях при обнаружении потенциальных проблем врачи могут назначать прохождение дальнейших медицинских тестов перед проведением хирургической операции. В случае перечисленных заболеваний может требоваться компьютерная томография легочных вен. Компьютерная томография - это процедура, которая позволяет проверять, выявляя существующие проблемы, не только вены, но и любые другие части сердца.
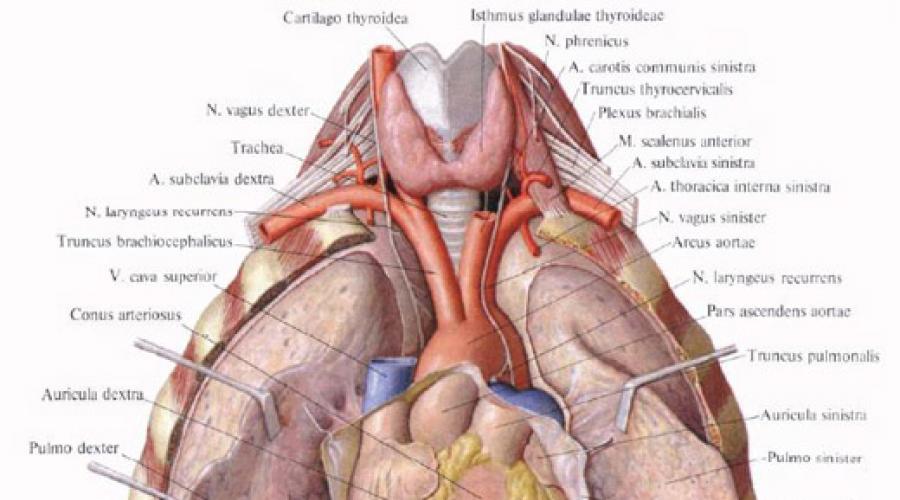
Легочные вены , правые и левые, vv. pulmonales dextrae et sinistrae, выносят артериальную кровь из легких; они выходят из ворот легких, обычно по две из каждого легкого (хотя число легочных вен может достигать 3 - 5 и даже более). В каждой паре различают верхнюю легочную вену, v. pulmonalis superior, и нижнюю легочную вену, v. pulmonalis inferior. Все они, выйдя из ворот легких, следуют в поперечном направлении к левому предсердию и впадают в него в области его заднебоковых отделов.
Правые легочные вены длиннее левых и лежат книзу от правой легочной артерии и кзади от верхней полой вены, правого предсердия и восходящей части аорты; левые легочные вены проходят кпереди от нисходящей части аорты. Легочные вены начинаются мощными капиллярными сетями легочных ацинусов, капилляры которых, сливаясь, образуют более крупные венозные стволики (внутрисегментарная часть, pars intrasegmentalis), направляющиеся к свободной или межсегментарной поверхности сегмента и впадающие в межсегментарную часть, pars intersegmentalis. Обе эти части образуют сегментарные вены, которые залегают главным образом в соединительнотканных межсегментарных перегородках, что служит точным ориентиром при сегментарной резекции легкого.
От правого легкого артериальная кровь оттекает по правым верхней и нижней легочным венам.Правая верхняя легочная вена, v. pulmonalis superior dextra, образуется сегментарными венами сегментов верхней и средней долей легкого.
1. Верхушечная ветвь, r. apicalis, представляет собой короткий венозный ствол, расположенный на медиастинальной поверхности верхней доли; собирает кровь от верхушечного сегмента. Перед впадением в правую верхнюю легочную вену часто соединяется с задней сегментарной ветвью.
2. Задняя ветвь, r. posterior, принимает кровь от заднего сегмента. Это самая крупная вена из сегментарных вен верхней доли. В ней различают внутрисегментарную часть, pars intrasegmentalis, и поддолевую часть, pars infralobaris, собирающую кровь с междолевой поверхности доли в области косой щели.
3. Передняя ветвь, r. anterior, собирает кровь от переднего сегмента верхней доли. Иногда передняя и задняя ветви впадают общим стволом.
4. Ветвь средней доли, r. lobi medii, собирает кровь от сегментов средней доли правого легкого. Иногда эта вена, собирающая кровь от двух сегментов, в виде одного ствола впадает в правую верхнюю легочную вену, но чаще ее образуют две части; латеральная часть, pars lateralis, и медиальная часть, pars medialis, соответственно дренирующие латеральный и медиальный сегменты.
Правая нижняя легочная вена, v. pulmonalis inferior dextra, собирает кровь от 5 сегментов нижней доли. Имеет два главных притока: верхнюю ветвь и общую базальную вену.
1. Верхняя ветвь, r. superior, залегает между верхним и базальными сегментами. Образуется из основной и добавочной вен, направляется кпереди и книзу и проходит позади верхушечного сегментарного бронха. Это самая верхняя ветвь из впадающих в правую нижнюю легочную вену. Основная вена в соответствии с бронхом имеет три притока: медиальный, верхний и латеральный, которые располагаются в основном межсегментарно, но могут залегать и внутри сегмента. По добавочной вене кровь оттекает от верхней части верхнего сегмента в поддолевую часть задней сегментарной вены заднего сегмента верхней доли.
2. Общая базалъная вена, r. basalis communis, представляет собой короткий ствол, образовавшийся в результате слияния верхней и нижней базальных вен, основные стволы которых располагаются глубоко от передней поверхности доли.
1) Верхняя базальная вена, v. basalis superior, образуется за счет слияния наиболее крупной из сегментарных базальных вен - передней базальной ветви, r. basalis anterior, и вен, собирающих кровь от переднего, латерального и медиального базальных сегментов.
2) Нижняя базальная вена, v. basalis inferior, подходит к общей базальной вене с ее нижнезадней поверхности. Основным притоком этой вены является задняя базальная ветвь, собирающая кровь от заднего базального сегмента; она может иногда подходить и к верхней базальной вене.
От левого легкого артериальная кровь оттекает по левым верхней и нижней легочным венам, которые в редких случаях могут открываться одним отверстием в левое предсердие.
Левая верхняя легочная вена, v. pulmonalis superior sinistra, собирает кровь от верхней доли левого легкого. Она образуется слиянием верхнего, среднего и нижнего притоков, причем верхний приток дренирует верхушечно-задний сегмент, средний и нижний - язычковые сегменты.
1. Задневерхушечная ветвь, r. apicoposterior, образуется при слиянии верхушечной и задней сегментарных вен и представляет собой ствол, обеспечивающий отток от верхушечно-заднего сегмента. Вена залегает в межсегментарной щели, а слияние ее притоков происходит на медиастинальной поверхности доли.
2. Передняя ветвь, r. anterior, собирает кровь от переднего сегмента верхней доли.
3. Язычковая ветвь, r. lingularis, чаще образуется из двух частей: верхней и нижней, pars superior et pars inferior, в которые оттекает кровь из одноименных язычковых сегментов.
Левая нижняя легочная вена, v. pulmonalis inferior sinistra, образуется соединением двух притоков, собирающих кровь из нижней доли левого легкого.
1. Верхняя ветвь, r. superior, собирает кровь от верхнего сегмента нижней доли.
2. Общая базальная вена, v. basalis communis, короткая, идет кнутри и кверху и залегает позади переднего базального сегментарного бронха. Образуется верхней и нижней базальными венами.
Верхняя базальная вена, v. basalis superior, пересекает заднюю поверхность сердечного базального сегментарного бронха в поперечном направлении. В нее впадает передняя базальная ветвь, r. basalis anterior, отводящая кровь от переднего и медиального базальных сегментов.
Нижняя базальная вена, v. basalis inferior, впадает в общую базальную вену. Ее притоками являются сегментарные ветви латерального и заднего сегментов, причем число, топография и размеры этих ветвей варьируют.
Топография бронхов и сосудов в воротах легких. В воротах легкого легочная артерия, главный бронх и легочные вены при переходе из внелегочной (внеорганной) части во внутрилегочную делятся на ряд ветвей. Эти ветви, группируясь, образуют корни отдельных долей легких.
Ворота каждой доли, так же как и ворота легких, имеют вид углубления, внешняя форма и глубина которого индивидуально изменчивы. Ворота легких могут быть представлены в виде ямы, имеющей форму полушария, а ворота долей нередко напоминают форму круга или овала. Ворота отдельных долей входят в состав ворот легких и представляют собой различной величины участки этого полушария.
Фотографии с препаратов, а также схематическое изображение ворот долей легких представлены на рис.
В правом легком в воротах верхней доли чаще встречаются 2 - 3 артериальные ветви, такое же число венозных ветвей и один долевой бронх. В воротах средней доли обычно две артериальные ветви, одна венозная ветвь и один долевой бронх. В воротах нижней доли, как правило, две артериальные и две венозные ветви, а также два долевых бронха.
В левом легком в воротах верхней доли чаще всего 3 - 4 ветви легочной артерии, 2 - 3 (часто 3) ветви легочных вен и два долевых бронха. В воротах нижней доли имеются три артериальные ветви, две - три венозные и два долевых бронха.
Ветви легочной артерии располагаются по латеральной стороне ворот долей, ветви легочных вен - ближе к медиальному краю, долевые бронхи занимают срединное положение. Такое расположение сосудов и бронхов отражает особенности послойного залегания легочной артерии, легочных вен и долевого бронха при рассматривании их со сторон междолевой борозды.
Б), выносят артериальную кровь из легких; они выходят из ворот легких, обычно по две из каждого легкого (хотя число легочных вен может достигать 3-5 и даже более). В каждой паре различают верхнюю легочную вену, v. pulmonalis superior , и нижнюю легочную вену, v. pulmonalis inferior . Все они, выйдя из ворот легких, следуют в поперечном направлении к левому предсердию и впадают в него в области его заднебоковых отделов. Правые легочные вены длиннее левых и лежат книзу от правой легочной артерии и кзади от верхней полой вены, правого предсердия и восходящей части аорты; левые легочные вены проходят кпереди от нисходящей части аорты.
 Рис. 726. Нервы и сосуды левой боковой стенки перикарда (препарат Л. Торубаровой). (Участок тотально окрашенного препарата перикарда ребенка 1,5 лет.)
Рис. 726. Нервы и сосуды левой боковой стенки перикарда (препарат Л. Торубаровой). (Участок тотально окрашенного препарата перикарда ребенка 1,5 лет.)
Легочные вены начинаются мощными капиллярными сетями легочных ацинусов, капилляры которых, сливаясь, образуют более крупные венозные стволики (внутрисегментарная часть, pars intrasegmentalis), направляющиеся к свободной или межсегментарной поверхности сегмента и впадающие в межсегментарную часть, pars intersegmentalis. Обе эти части образуют сегментарные вены, которые залегают главным образом в соединительнотканных межсегментарных перегородках, что служит точным ориентиром при сегментарной резекции легкого.
От правого легкого артериальная кровь оттекает по правым верхней и нижней легочным венам (см. рис. , , , , ).
 Рис. 735. Артерии, вены и бронхи ворот долей левого легкого; со стороны междолевой борозды (фотография. Препарат М. Левина).
Рис. 735. Артерии, вены и бронхи ворот долей левого легкого; со стороны междолевой борозды (фотография. Препарат М. Левина).
Правая верхняя легочная вена, v. pulmonalis superior dextra , образуется сегментарными венами сегментов верхней и средней долей легкого.
- Верхушечная ветвь, r. apicalis , представляет собой короткий венозный ствол, расположенный на медиастинальной поверхности верхней доли; собирает кровь от верхушечного сегмента. Перед впадением в правую верхнюю легочную вену часто соединяется с задней сегментарной ветвью.
- Задняя ветвь, r. posterior , принимает кровь от заднего сегмента. Это самая крупная вена из сегментарных вен верхней доли.
- В ней различают внутрисегментарную часть, pars intrasegmentalis , и поддолевую часть, pars infralobaris , собирающую кровь с междолевой поверхности доли в области косой щели.
- Передняя ветвь, r. anterior , собирает кровь от переднего сегмента верхней доли. Иногда передняя и задняя ветви впадают общим стволом.
- Ветвь средней доли, r. lobi medii , собирает кровь от сегментов средней доли правого легкого. Иногда эта вена, собирающая кровь от двух сегментов, в виде одного ствола впадает в правую верхнюю легочную вену, но чаще ее образуют две части: латеральная часть, pars lateralis , и медиальная часть, pars medialis , соответственно дренирующие латеральный и медиальный сегменты.
Правая нижняя легочная вена, v. pulmonalis inferior dextra , собирает кровь от 5 сегментов нижней доли. Имеет два главных притока: верхнюю ветвь и общую базальную вену.
1. Верхняя ветвь, r. superior , залегает между верхним и базальными сегментами. Образуется из основной и добавочной вен, направляется кпереди и книзу и проходит позади верхушечного сегментарного бронха. Это самая верхняя ветвь из впадающих в правую нижнюю легочную вену. Основная вена в соответствии с бронхом имеет три притока: медиальный, верхний и латеральный, которые располагаются в основном межсегментарно, но могут залегать и внутри сегмента. По добавочной вене кровь оттекает от верхней части верхнего сегмента CVI в поддолевую часть задней сегментарной вены заднего сегмента верхней доли.
2. Общая базальная вена, r. basalis communis , представляет собой короткий ствол, образовавшийся в результате слияния верхней и нижней базальных вен, основные стволы которых располагаются глубоко от передней поверхности доли.
- Верхняя базальная вена, v, basalis superior , образуется за счет слияния наиболее крупной из сегментарных базальных вен – передней базальной ветви, r. basalis anterior , и вен, собирающих кровь от переднего, латерального и медиального базальных сегментов.
- , подходит к общей базальной вене с ее нижнезадней поверхности. Основным притоком этой вены является задняя базальная ветвь, собирающая кровь от заднего базального сегмента; она может иногда подходить и к верхней базальной вене.
От левого легкого артериальная кровь оттекает по левым верхней и нижней легочным венам, которые в редких случаях могут открываться одним отверстием в левое предсердие (см. рис. , , , , , ).
Левая верхняя легочная вена, r. pulmonalis superior sinistra , собирает кровь от верхней доли левого легкого. Она образуется слиянием верхнего, среднего и нижнего притоков, причем верхний приток дренирует верхушечно-задний сегмент, средний и нижний – язычковые сегменты.
- Задневерхушечная ветвь, r. apicoposterior , образуется при слиянии верхушечной и задней сегментарных вен и представляет собой ствол, обеспечивающий отток от верхушечно-заднего сегмента. Вена залегает в межсегментарной щели, а слияние ее притоков происходит на медиастинальной поверхности доли.
- Передняя ветвь, r. anterior , собирает кровь от переднего сегмента верхней доли.
- Язычковая ветвь, r. lingularis , чаще образуется из двух частей: верхней и нижней, pars superior et pars inferior, в которые оттекает кровь из одноименных язычковых сегментов.

Левая нижняя легочная вена, v. pulmonalis inferior sinistra , образуется соединением двух притоков, собирающих кровь из нижней доли левого легкого.
- Верхняя ветвь, r. superior , собирает кровь от верхнего сегмента нижней доли.
- Общая базальная вена, v. basalis communis , короткая, идет кнутри и кверху и залегает позади переднего базального сегментарного бронха. Образуется верхней и нижней базальными венами.
Верхняя базальная вена, v. basalis superior , пересекает заднюю поверхность сердечного базального сегментарного бронха в поперечном направлении. В нее впадает передняя базальная ветвь, r. basalis anterior , отводящая кровь от переднего и медиального базальных сегментов.
Нижняя базальная вена, v. basalis inferior , впадает в общую базальную вену. Ее притоками являются сегментарные ветви латерального и заднего сегментов, причем число, топография и размеры этих ветвей варьируют.
Сердце формируется из мезодермы в виде парной закладки на стадии 1-3 сомитов (17-е сутки развития зародыша). Из этой закладки образуется простое трубчатое сердце, расположенное в области шеи. Оно кпереди переходит в примитивную луковицу сердца, а кзади - в расширенный венозный синус. Передний (головной) конец простого трубчатого сердца является артериальным, а задний - венозным. Средний отдел трубчатого сердца интенсивно растет в длину, изгибается в вентральном направлении в виде дуги в сагиттальной плоскости. Вершина этой дуги - будущая верхушка сердца. Нижний (каудальный) отдел дуги - венозный отдел сердца, верхний (краниальный) отдел - артериальный. Простое трубчатое сердце, имеющее вид дуги, изгибается против часовой стрелки S-образно, преобразуется в сигмовидное сердце. На его внешней поверхности формируется предсердно-желудочковая борозда (будущая венечная). Общее предсердие быстро растет, сзади охватывает артериальный ствол, по сторонам которого спереди видны два выпячивания - закладки правого и левого ушек. Предсердие и желудочек сообщаются узким предсердно-желудочковым каналом, в стенках которого образуются вентральное и дорсальное утолщения - предсердно-желудочковые эндокардиальные валики (из них развиваются далее предсердно-желудочковые клапаны). В устье артериального ствола формируются четыре эндокардиальных валика (будущие клапаны аорты и легочного ствола).
Межпредсердная перегородка начинает развиваться на 4-й неделе эмбриогенеза; она растет в сторону предсердно-желудочкового канала и разделяет общее предсердие на правое и левое. Со стороны верхнезадней стенки предсердия растет вторичная (межпредсердная) перегородка, срастающаяся с первичной и разделяющая полностью правое и левое предсердия. В начале 8-й недели в задненижнем отделе желудочка образуется складка, растущая вперед и вверх, в сторону эндокардиальных валиков и формирующая межжелудочковую перегородку. Одновременно в артериальном стволе образуются две продольные складки, растущие в сагиттальной плоскости навстречу друг другу и книзу (в сторону межжелудочковой перегородки). Эти складки соединяются между собой и образуют перегородку, отделяющую восходящую часть аорты от легочного ствола. После образования у эмбриона межжелудочковой и аортолегочной перегородки сердце становится четырехкамерным. Овальное отверстие (в межпредсердной перегородке) закрывается только после рождения, когда начинает функционировать малый (легочный) круг кровообращения.
Развитие и рост сердца неодинаково активно происходят в различные возрастные периоды. Процессы роста и дифференцировки быстро осуществляются в возрасте до 2 лет. Между 2 и 10 годами дифференцировка продолжается более медленно, ее темпы нарастают в период полового созревания. Полностью формирование сердца завершается к 27-30 годам.
Со сложностью строения сердца связаны его многочисленные варианты развития и аномалии. Индивидуально варьируют размеры и масса сердца, толщина его стенок, количество створок у клапанов сердца (от 3 до 7 у каждого из них). Очень вариабельны форма и топография овальной ямки, которая может быть круглой, грушевидной, треугольной, смещаться в верхненижнее (высокое) или передненижнее (низкое) положение в межпредсердной перегородке. При высоком положении овальной ямки задний ее край приближен к устьям нижней полой вены и венечного синуса, при низком - к правому предсердножелудочковому отверстию. Сосочковые мышцы варьируют по количеству и форме, они цилиндрические (преимущественно), нередко - многоголовчатые, реже - конусовидные. Количество сосочковых мышц в правом желудочке варьирует от 2 до 9, в левом - от 2 до 6 и не всегда соответствует числу створок.
Индивидуально варьируют топография и количество кровеносных сосудов сердца, количество венечных артерий варьирует от 1 до 4. Артерии чаще делятся по рассыпному, реже - по магистральному типу. Деление коронарных артерий на ветви происходит под острым углом (50-80°), реже - под прямым и тупым углами. Чаще отмечается равномерный тип кровоснабжения сердца (68%), реже - «правовенечный» (кровоснабжение преимущественно правой венечной артерией, 24%) или «левовенечный» (8%). Расположение устьев венечных артерий может находиться на уровне свободного края клапана аорты, середины полулунных заслонок или на уровне их оснований. Венечный синус может иметь цилиндрическую, дугообразную, бобовидную, ретортовидную или шарообразную форму. В заслонке венечного синуса может быть отверстие, к нему иногда прикрепляются фиброзные нити.
Индивидуально варьируют строение и топография проводящей системы сердца, особенно предсердно-желудочкового пучка, нередко проходящего в толще перепончатого отдела межжелудочковой перегородки. Иногда имеются один или два добавочных предсердно-желудочковых пучка, которые «пересекают» правое фиброзное кольцо по отдельности от основного пучка и переходят в миокард заднего отдела межжелудочковой перегородки или передней стенки правого желудочка. Ход и направление правой и левой ножек пучка Гиса индивидуально варьируют. При рассыпной форме строения пучка Гиса левая ножка ответвляется не только от него, но и от предсердно-желудочкового узла. Эта ножка имеет широкое основание (область начала), она распадается на отдельные волокна, направляющиеся в миокард межжелудочковой перегородки. При магистральном характере строения левая ножка делится на 2-4 ветви, идущие к передней и задней сосочковым мышцам и достигающие верхушки сердца. Правая ножка пучка Гиса может располагаться как в миокарде (чаще), так и непосредственно под эндокардом.