Период восстановления после пересадки костного мозга. Трансплантация костного мозга: пересадка в зарубежных странах
Читайте также
РЕЖИМ ПОДГОТОВКИ К ПЕРЕСАДКЕ
Пациент, госпитализированный в отделение пересадок костного мозга, прежде всего в течение нескольких дней подвергается химиотерапии и/или облучению, которая разрушает его собственный костный мозг и раковые клетки, и освобождает место для нового костного мозга. Это называется conditioning или подготовительный режим.
Точный режим химиотерапии и/или облучения зависит от конкретного заболевания пациента, в связи с протоколом и предпочитаемым лечебным планом того отделения, которое проводит пересадку.
Перед подготовительным режимом маленькая гибкая трубочка, называемая катетером, вводится в крупную вену обычно в районе шеи. Этот катетер требуется медицинскому персоналу для введения пациенту лекарств и продуктов крови, а также, чтобы исключить сотни проколов вен на руках для забора анализов крови во время курса лечения.
Доза химиотерапии и/или облучения, которая дается пациенту в течение подготовки, существенно больше, чем те дозы, которые вводятся больным, страдающим заболеваниями, не требующими пересадки костного мозга. Пациенты могут чувствовать слабость, тошноту и раздражительность. В большинстве центров по трансплантации костного мозга больным вводятся препараты против тошноты - для того, чтобы минимизировать неприятные ощущения.
ПРОЦЕДУРА ПЕРЕСАДКИ КОСТНОГО МОЗГА
Через один-два дня после введения химиотерапии и/или облучения, производится сама пересадка костного мозга. Костный мозг вводится внутривенно, подобно переливанию крови.
Трансплантация не является хирургической процедурой. Она проводится в палате пациента, а не в операционной. Во время пересадки костного мозга, у пациента часто проверяют, нет ли у него повышения температуры, озноба, болей в груди.
После окончания пересадки, начинаются дни и недели ожидания.
Первые 2-4 недели после пересадки костного мозга являются наиболее критическими. Высокие дозы химиотерапии и облучения, которые давались пациенту на этапе подготовки, разрушили костный мозг пациента, повредили иммунитет и защитную систему организма.
Пока пациент ждет, когда пересаженный костный мозг мигрирует в костные полости больших костей, укоренится там и начнет продуцировать нормальные клетки крови, он очень подвержен любой инфекции и имеет выраженную склонность к кровотечениям. Множество антибиотиков и переливаний крови даются пациенту, чтобы помочь предупредить и побороть инфекцию. Переливание тромбоцитов помогает бороться с кровотечениями.
Пациенты после аллогеной пересадки получают также дополнительные препараты, позволяющие предупредить и контролировать реакцию «трансплантат против хозяина».
Принимаются чрезвычайные меры, чтобы минимизировать риск заражения пациента вирусами и бактериями. Посетители и персонал госпиталя моют руки антисептическим мылом и в некоторых случаях надевают защитные халаты, перчатки и маски, входя в палату пациента.
Свежие фрукты, овощи, растения и букеты цветов запрещено вносить в палату пациента, поскольку они часто являются источниками грибков и бактерий, представляющих опасность для больного.
При покидании палаты пациент должен надевать маску, халат и перчатки, являющиеся барьером против бактерий и вирусов, и предупреждать окружающих, что он восприимчив к инфекции. Анализы крови должны забираться ежедневно, чтобы определить, как идет приживление нового костного мозга, и оценить состояние функций организма.
После того, как пересаженный костный мозг окончательно приживается и начинает продуцировать нормальные клетки крови, пациент поэтапно перестает быть зависимым от введения антибиотиков, переливаний крови и тромбоцитов, которые постепенно становятся не нужны.
В тот момент, когда пересаженный костный мозг начинает продуцировать достаточное количество здоровых эритроцитов, лейкоцитов и тромбоцитов, пациент выписывается из больницы, если у него не развились какие-то дополнительные осложнения. После пересадки костного мозга в типичных случаях пациенты проводят в госпитале от 4 до 8 недель.
ЧТО ПАЦИЕНТ ЧУВСТВУЕТ ВО ВРЕМЯ ТРАНСПЛАНТАЦИИ
Пересадка костного мозга – это физически, эмоционально и психически тяжелая процедура, как для пациента, так и для его близких.
Пациент нуждается и должен всю получить максимально возможную помощь, чтобы справиться со всем этим.
Думать: «Я справлюсь с этим самостоятельно» - это не самый лучший способ для больного перенести все трудности, связанные с пересадкой костного мозга.
Пересадка костного мозга - это изнурительное для больного переживание. Вообразите признаки тяжелого гриппа - тошноты, рвоты, лихорадки, поносов, чрезвычайной слабости. Теперь представите, на что это походит, когда все эти симптомы длятся не в течение нескольких дней, а на протяжении нескольких недель.
Вот примерное описание того, что испытывают пациенты после пересадки костного мозга во время госпитализации.
В течение этого периода пациент ощущает себя очень больным и слабым. Ходьба, длительное сидение в кровати, чтение книг, разговор по телефону, визиты друзей, и даже просмотр телепередач - требуют от больного больше энергии, чем он имеет.
Осложнения, которые могут развиваться после пересадки костного мозга - такие, как инфекции, кровотечения, реакции отторжения, проблемы с печенью - могут вызывать дополнительный дискомфорт. Однако, боли обычно хорошо поддаются контролю с помощью медикаментов.
В дополнение, во рту могут появляться язвочки, которые затрудняют еду и делают глотание болезненным.
Иногда возникают временные психические нарушения, которые могут пугать пациента и его родных, однако нужно осознавать, что эти нарушения - проходящие. Медицинский персонал поможет пациенту справиться со всеми этими проблемами.
Наверх
КАК СПРАВИТЬСЯ С ЭМОЦИОНАЛЬНЫМ СТРЕССОМ
В дополнение к физическому дискомфорту, связанному с пересадкой костного мозга, существует также эмоциональный и психический дискомфорт. Некоторые пациенты находят, что психологический стресс в этой ситуации для них - даже более тяжел, чем физический дискомфорт.
Психологический и эмоциональный стресс связан с несколькими факторами.
Во первых, пациент, подлежащий пересадке костного мозга, уже травмирован тем фактом, что он страдает болезнью, угрожающей его жизни.
Хотя пересадка дает ему надежду на излечение, перспектива подвергнуться длительной, тяжелой медицинской процедуре, не гарантирующей успеха, не радует.
Во вторых, пациенты, подвергающиеся пересадке, могут чувствовать себя весьма одинокими и изолированными. Специальные меры, принятые, чтобы защитить больных от инфекции, в то время как их иммунная система нарушена, могут вызывать ощущение, что они оторваны от всего остального мира и почти от всех обычных человеческих контактов.
Пациенты находятся в отдельной изолированной палате, иногда со специальным фильтрующим воздух оборудованием, чтобы очистить его от загрязнений.
Число посетителей ограничено, и они обязаны надевать маски, перчатки и защитную одежду, чтобы ограничить распространение бактерий и вирусов, когда посещают больного.
Когда пациент покидает палату, он обязан надевать перчатки, халат и маску, которые являются барьерами против инфекции.
Это чувство изоляции испытывается пациентом как раз тогда, когда он максимально нуждается в физическом контакте и поддержке со стороны семьи и друзей.
Ощущение беспомощности - это также обычное переживание среди пациентов, подвергнувшихся пересадке костного мозга, вызывающее у них чувство гнева или негодования.
Для многих из них - нетерпимо ощущение, что их жизнь полностью зависит от посторонних людей, независимо от того, насколько те могут быть компетентны в своем деле.
Факт, что большинство пациентов не знакомы с терминологией, используемой медицинским персоналом для обсуждения процедуры пересадки, также добавляет чувство беспомощности. Многие также чувствуют себя неловко, когда вынуждены зависеть от посторонней помощи в ежедневных гигиенических процедурах, типа умывания или пользования туалетом.
Долгие недели ожидания для приживления пересаженного костного мозга, для того, чтобы анализы крови вернулись к безопасным значениям, и для того, чтобы побочные явления, наконец, исчезли - увеличивают эмоциональную травму.
Восстановительный период напоминает американские горки - в какой-то день пациент чувствует себя много лучше, а в следующие несколько - может снова почувствовать себя тяжело больным, как это было в предыдущие дни.
ВЫПИСКА ИЗ БОЛЬНИЦЫ
После выписки из больницы, пациент продолжает процесс восстановления дома (или снимает жилье недалеко от госпиталя, если он живет в другом городе) в течение еще от двух до четырех месяцев. Человек, выздоравливающий после пересадки костного мозга, обычно не может вернуться к своей обычной работе, по крайней мере, в ближайшие полгода после трансплантации.
Хотя пациент чувствует себя достаточно хорошо, чтобы покинуть больницу, процесс его восстановления еще далек от завершения.
В течение первых нескольких недель он все еще чувствует себя слишком слабым, чтобы делать что-либо, кроме как спать, сидеть, и немного прогуливаться около дома. Частые посещения больницы необходимы, чтобы контролировать его восстановление, вводить больному лекарственные препараты и при необходимости проводить переливания крови.
Для того, чтобы вернуться к нормальной активности, больному может потребоваться до шести и более месяцев со дня трансплантации.
В течение этого периода, лейкоциты пациента зачастую находятся еще на слишком низком уровне, чтобы обеспечивать достаточную защиту от вирусов и бактерий, встречающихся в обычной жизни.
Поэтому, контакты с широкой публикой должны быть ограничены. Кинотеатры, гастрономы, универмаги, и т.д. являются местами, запрещенными к посещению для пациента, проходящего период восстановления после пересадки костного мозга. Такие люди должны надевать защитную маску, когда рискуют выйти из дома.
Пациент возвращается в больницу или в поликлинику несколько раз в неделю - для анализов, переливаний крови, и введении других необходимых препаратов. В конечном счете, он становится достаточно сильным, чтобы вернуться к нормальной рутине, и с нетерпением ждать возвращения к производительной, здоровой жизни.
ЖИЗНЬ ПОСЛЕ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Для нового костного мозга может потребоваться около года, чтобы он начал функционировать, как свой собственный. Пациенты должны все это время оставаться на связи с больницей, чтобы вовремя выявить любые инфекции или осложнения, которые могут развиться.
Жизнь после пересадки может быть и радостно волнующей, и тревожной. С одной стороны, это захватывающее ощущение - снова чувствовать себя живым, после того, как был так близко к смерти. Большинство пациентов находит, что их качество жизни улучшилось после пересадки.
Тем не менее, у пациента всегда остается беспокойство, что болезнь снова может вернуться. Кроме того, обычные невинные слова или события могут иногда вызывать тяжелые воспоминания о периоде пересадки, даже спустя длительное время после полного выздоровления.
Может потребоваться много времени, чтобы пациент справился с этими трудностями.
Да! Для большинства пациентов, ожидающих пересадки костного мозга, альтернативой является почти неизбежная смерть.
Несмотря на то, что пересадка может быть мучительным периодом, большинство перенесших ее находят, что перспектива возвращения к полноценной здоровой жизни после пересадки стоит всех усилий.
Что такое пересадка стволовых клеток?
Сегодня во многих случаях вместо пересадки костного мозга проводится пересадка периферических стволовых клеток. Донор, который оказался совместим с пациентом, в течение 4 дней получает препарат, который стимулирует выброс стволовых клеток из костного мозга в кровь. Лекарство водится с помощью обычного подкожного укола. Как правило, оно хорошо переносится, хотя в редких случаях бывают кратковременные симптомы, напоминающие легкий грипп: боли в мышцах, слабость, небольшая температура.
У донора после такой подготовки забирается кровь из вены одной руки, пропускается через специальный аппарат, отфильтровывающий от крови только стволовые клетки, и затем - возвращается донору через вены второй руки. Вся процедура длится несколько часов, не требует наркоза, и кроме некоторого неудобства, не наносит никакого вреда донору.
В крайне редких случаях лекарственная подготовка к пересадке стволовых клеток может вызвать увеличение селезенки у донора, но частота таких случаев - крайне мала.
ПЕРЕСАДКИ КОСТНОГО МОЗГА В ИЗРАИЛЕ.
В израильских больницах накоплен большой опыт по трансплантации костного мозга
.
Несмотря на то, что население Израиля в полтора раза меньше, чем число жителей Москвы, в стране имеется пять центров по пересадке костного мозга.
В каждом из них - работают квалифицированные бригады медиков, специализирующихся на пересадках костного мозга
у взрослых и детей. Процент успешных пересадок и количество осложнений во всех этих центрах соответствуют аналогичным показателям лучших мировых отделений по трансплантации костного мозга.
Кроме жителей Израиля, эти центры принимают на лечение многих пациентов из-за границы, в том числе - из соседних арабских стран, с которыми у Израиля нет дипломатических отношений. Арабские шейхи предпочитают ехать на лечение в Израиль, хотя могут выбрать для лечения любой госпиталь, и не только на ближнем Востоке.
Естественно, многие жители России и стран СНГ также получают медицинскую помощь в этих отделениях.
Известно, что стоимость пересадок в Израиле - ниже, чем в Европе, и гораздо ниже, чем в США.
Цена пересадки зависит от ее вида - наиболее дешевой является аутологическая, когда является пациент становится донором костного мозга сам для себя.
Наиболее дорогой вид - пересадка от плохо совместимого донора, а также - пересадка, требующая предварительной очистки костного мозга от раковых клеток.
Трансплантации костного мозга у детей стоят в полтора-два раза выше, чем у взрослых, поскольку требуют больше сложных и дорогостоящих процедур и лечений.
Цена пересадки костного мозга
в Израиле может составлять от 100 до 160 и более тысяч долларов, в зависимости от заболевания пациента и совместимости донора.
Трансплантация костного мозга (ТКМ) или трансплантация гемопоэтических стволовых клеток (ТГК) — это сложная медицинская процедура, часто применяемая с целью терапии патологий красного костного мозга, некоторых заболеваний крови при прогрессирующих течениях онкологического спектра. Суть метода заключается в пересадке стволовых клеток крови, способных к кроветворению, от донора к реципиенту, нуждающемуся в трансплантации.
Краткая физиология кроветворения
Система крови человека , как и других теплокровных млекопитающих, представляет собой сложную морфологическую, взаимозависимую структуру, определяющую не только функциональные задачи питания и иммунной защиты всего организма. Она играет и жизнеопределяющую роль в целом .

Кровь является основной биологической жидкостью организма, состоящей из жидкой ее части, плазмы, и клеток крови, разделенных по своим морфологическим и функциональным характеристикам. Несмотря на ее физически жидкое состояние, кровь относят к разновидности тканей , которая, в отличие от «твердых» аналогов, содержит свои клетки в динамическом состоянии. человеческого организма определяет определенный клеточный состав форменных элементов.
Эритроциты или красные кровяные тельца — самая многочисленная структура среди всех форменных элементов крови. Они представляют собой округлые клетки двояковыпуклой формы и в своем составе (в преобладающих количествах) содержат железофильный белок гемоглобин, который и определяет красный цвет крови. Основная роль эритроцитов в транспортировке газообразных химических веществ, т. е. кислорода к клеткам организма и углекислого газа - от них, тем самым обеспечивая дыхательные функции живых клеток.
Кроме обеспечения кислородной трофики тканей, эритроциты участвуют в передаче других энергетических компонентов, белков, жиров и углеводов в клетки тканей и органов, а также выводят из них продукты метаболизма.
Лейкоциты — это большая группа белых клеток крови, обеспечивающих иммунные (защитные) свойства организма против чужеродных агентов, т. е. инфекционных телец, аллергических компонентов и других. Это единственные представители форменных элементов крови, способные покидать русло кровеносных сосудов и организовывать иммунную защиту в межклеточном пространстве.
В зависимости от морфологических особенностей и выполняемых задач, лейкоциты разделяют на:
- гранулоциты — нейтрофилы, эозинофилы и базофилы;
- агранулоциты — лимфоциты и моноциты, которые характеризуются крупными размерами своих представителей.
Каждый вид лейкоцита выполняет задачи, возложенные на него природой.
- Блокирование продуктов жизнедеятельности патогенного агента.
- Выработка веществ, способных вызвать его деструкцию.
- Физический захват и поглощение, данный процесс называется фагоцитозом.
Количество лейкоцитов в общем кровяном русле всегда неоднозначно . У физиологически здорового организма с нормально развитым состоянием иммунитета концентрация белых клеток крови увеличивается в период болезни и под воздействием аллергенов различной природы. Однако стоит учесть, что во время отсутствия сложных патологических состояний общее количество лейкоцитов должно оставаться в нормологических пределах. Для исследования концентрации и видового наполнения белых клеток крови, проводится лабораторное исследование крови — лейкоцитарная формула.

Тромбоциты или кровяные пластинки , чаще плоской формы клетки, способные к обеспечению свертываемости крови в местах повреждений наружных кожных покровов или других поражениях кровеносных сосудов, различной сложности. Благодаря тромбоцитам, происходит кровоостанавливающий эффект,путем образования тромба в местах повреждений сосудов, что обуславливает защиту от потери крови.
При поступлении сигнала о том, что в определенном месте произошло нарушение целостности кровеносного сосуда, к нему устремляется огромное количество тромбоцитов, которые совместно с белками плазмы крови организуют процесс ее свертывания.
Каждому виду клеток крови присущи свои сроки жизни.
- «Долгожителями» считаются эритроциты — каждая клетка этого ряда проживает срок около 120 дней, после чего гибнет, а на ее место приходит другая.
- Тромбоциты не теряют своей полезной функциональности в течение 10 дней.
- Лейкоциты — около 3-4 дней.
Их этого следует, что система крови должна поддерживать свой баланс соотношения и количественных характеристик всех видов крови. Таким образом, на протяжении всей жизни человека происходит регулярное и последовательное замещение отслуживших клеток крови на новые, готовые в полной мере выполнять свои задачи. Процесс обновления клеток крови называется гемопоэзом или кроветворением.
В гемопоэзе участвуют отдельные органы и ткани, способные к зарождению и последующему формированию различных клеток крови. Такими органами являются красный костный мозг, селезенка и печень. Стоит отметить, что кроветворные функции печени имеют место лишь от рождения и в период раннего детского возраста. С каждым годом взросления эти функции печени идут на спад и полностью исчезают.

Также не постоянны кроветворные функции красного костного мозга, анатомически заключенного в просвете крупных трубчатых костей нижних конечностей и тазового пояса — основных скелетных формирований, содержащих продуктивный красный костный мозг. По достижению 20-летнего возраста постепенно снижаются гемопоэтические функции красного костного мозга, это случается по причине его перерождения в жировую ткань — желтый костный мозг.
Селезенка — единственный орган кроветворения, который практически не теряет своих продуктивных качеств в отношении производства кровяных телец. Анатомически орган представлен двумя областями — красной пульпой, где образуются эритроциты, и белой, где зарождаются другие форменные элементы крови.
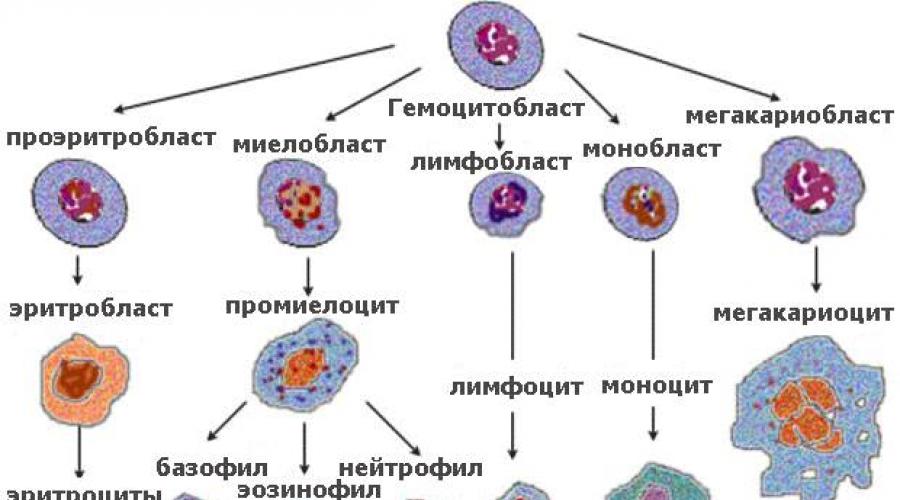
Уникальной особенностью кроветворения является тот факт, что любой вид клеток крови , независимо от их анатомических характеристик и физиологической функциональности, преобразуется из одного единственного вида — стволовой кроветворной (гемопоэтической) клетки. В результате множественного деления и морфологических трансформаций, из стволовой клетки образуются два вида клеток второго ряда — лимфоидные клетки-предшественницы лимфоцитов и миелоидные клетки, из которых в дальнейшем образуются остальные форменные элементы крови.
Процесс кроветворения является очень сложной, генетически обусловленной и зависимой от большого числа внешних и внутренних факторов, системой. Такие обстоятельства зачастую создают условия, нарушающие нормальное кроветворение. Однако при достаточном уровне физиологически здоровой обеспеченности компенсаторные системы организма, особенно в молодом возрасте, способны быстро изменять ситуацию в положительном направлении. По достижении среднего и зрелого возраста, в силу снижения продуктивности органов кроветворения и общего старения органов и тканей, качество и скорость гемопоэза значительно снижаются, тем самым, обуславливая риск кроветворных осложнений.
Клетки крови, достигшие предела своей функциональности, обезвреживаются и уничтожаются в печени.
Что такое костный мозг и показания для его трансплантации
Как уже отмечалось, одним из основных органов кроветворения является костный мозг, а именно красная его часть. Учитывая, что красный костный мозг является местом зарождения всех видов форменных элементов крови, принято говорить не только о его функции гемопоэза, но и иммунопоэтических характеристиках.
Характерным отличием костного мозга от других органов кроветворения является уникальность в производстве первичных стволовых гемопоэтических клеток. В остальные кроветворные органы эти клетки поступают в нативном виде с током крови, и только после в них образуются лимфоидные и миелоидные клетки второго ряда.
Большая часть кроветворно способной ткани красного костного мозга находится:
- внутри полостей тазового отдела костной основы скелета;
- несколько меньше его в эпифизах длинных трубчатых костей;
- еще меньше его внутри позвонков.
Биологически красный костный мозг защищен от воздействия собственных иммунных клеток так называемым барьером иммунологической толерантности, который препятствует проникновению в паренхиму мозга собственных белых клеток крови.
Первичные стволовые кроветворные клетки способны к неограниченному делению, тем самым обуславливая множественное образование разных форменных элементов из одной первичной стволовой клетки. Такая уникальная особенность создает некоторые условия слабой устойчивости стволовых клеток к воздействию агрессивных воздействий, в частности, химического и лучевого. Поэтому во время лечения онкологических патологий в первую очередь нарушаются процессы в системе кроветворения и иммунной защите.
Пересадка или трансплантация костного мозга -это относительно молодой способ терапии патологических состояний, вызванных недостаточностью кроветворения, которые в ранней хирургии считались неизлечимыми. Годом рождения ТКМ считается 1968-ой, когда впервые было проведена пересадка костного мозга у человека.

На сегодняшний день ТКМ проводится при большинстве онкологических и гемопоэтических патологий, а также при нарушениях иммунного ответа организма.
Показаниями для трансплантации костного мозга могут явиться разные заболевания
- Лейкоз, или рак крови.
- Апластическая анемия.
- Лимфомы различного генеза.
- Множественные миеломы.
- Осложненные состояния иммунитета.
Все патологии, требующие ТКМ, как правило, объединены одной характеристикой. Во время разрушения или нарушения функциональности костного мозга происходит активная выработка им большого количества незрелых и дефективных форменных элементов крови, как правило, белого ряда. Данные нефункциональные клетки заполняют собой кровеносное русло, все больше вытесняя концентрации здоровых аналогов. Чаще всего дефицит затрагивает именно белые кровяные тельца, которые, как известно, отвечают за иммунные защитные характеристики. Таким образом, общее качество иммунитета понижается, что способствует развитию вторичных патологий, как правило, инфекционного ряда. Без применения ТКМ такие процессы носят прогрессирующий характер и быстро приводят к скоропостижному летальному исходу.
Индивидуальные показания для ТКМ определяются только группой лечащих специалистов.
Необходимо отметить, что пересадка непосредственно костномозговой ткани использовалась на ранних этапах применения этой медицинской процедуры. В арсенале современной хирургии существует несколько разновидностей ТКМ, когда вмешательство в анатомическую и физиологическую целостность красного костного мозга не производится . Однако, в силу исторического обоснования, все процессы по перемещению из организма в организм стволовых гемопоэтических клеток носят общее называние — «трансплантация красного костного мозга».
Виды пересадки костного мозга
Как уже упоминалось, трансплантация костного мозга может быть представлена несколькими возможными хирургическими методами.
- Трансплантация непосредственно костного мозга, когда у донора забирают не более 5% костного мозга из костей тазовой области.
- Трансплантация стволовых клеток периферической крови (ТПСК) — забор стволовых клеток представляет классическое взятие крови из вены.
- Трансплантация пуповинной крови (ТПК) — в момент рождения ребенка собирают кровь из перерезанной пуповины. Такая кровь наиболее богата стволовыми клетками первого и второго ряда.
Красный костный мозг, используемый для последующей трансплантации, может быть получен у самого пациента или других людей .
Существует несколько видов трансплантации костного мозга.
- Аллогенная трансплантация , когда донорский материал получен не от родственника пациента.
- Сингенная трансплантация — красный костный мозг взят у близкого родственника пациента, как правило, кровных сестер или братьев.
- Аутологическая трансплантация — донорский материал, полученный у самого пациента, очищен от патологических агентов, дефективных клеток и заново введен внутривенно. Возможностей для использования аутологической трансплантации, как правило, мало. Это возможно только на стадиях ремиссии заболеваний или при патологиях, не затрагивающих красный костный мозг, например, при новообразованиях других органов.

Учитывая ее первичную неоднородность и способность к множественной трансформации, пересадка гемопоэтических клеток представляет собой достаточно сложный процесс. Ведь донорский материал должен подходить не только на уровне группы крови и резус-фактора, но и максимально соответствовать генетическому сходству с клетками реципиента. Поэтому этап подбора донора является самым сложным и долговременным во всем процессе лечения.
Особенно ситуация ухудшается с отсутствием у пациента близких, кровных родственников, в этом случае приходится прибегать к аллогенному типу трансплантации. С этой целью многие страны мира предоставляют свои базы доноров, где указаны необходимые данные для пересадки. Самой большой базой владеет США, на втором месте — Германия. К сожалению, в нашей стране подобная донорская база носит рассеянный, очаговый характер и включает в себя достаточно малое количество доноров.
Этапы подготовки пациента и донора костного мозга
Процедура трансплантации костного мозга требует длительной и усиленной подготовки. Как уже говорилось выше, необходимо соответствие не только морфологических характеристик крови между донором и пациентом (группа крови), но и их генетическая структура должна быть максимально сходной.
По данным Международной ассоциации доноров костного мозга (МАДКМ) за 2007 год, от 1430 потенциальных доноров благополучная пересадка возможна лишь одному реципиенту. Речь идет об аллогенной трансплантации.
Донором костного мозга может стать абсолютно любой человек.
- В возрасте от 18 до 55 лет
- В анамнезе потенциального донора не должно быть гепатитов В и С, туберкулеза, малярии, онкологических заболеваний, психопатологических состояний и расстройств.
- Донор не может быть носителем ВИЧ-инфекции и других серьезных диагнозов, заранее оговоренных в договоре о сдаче донорского материала.

После исследования физиологического здоровья потенциального донора проводится исследование на систему генов тканевой совместимости или человеческого лейкоцитарного антигена (англ. HLA, Human Leucocyte Antigens) — HLA-типирование. Суть метода заключается в определении генетических характеристик, которые позволят в последующем сравнить их с аналогичными данными у реципиента. Для типирования требуется не более 10 мл крови, взятой из вены.
Перед непосредственной трансплантацией пациента подвергают так называемому кондиционированию, тяжелой медицинской процедуре, направленной на:
- практически полное уничтожение красного костного мозга, не способного в полной мере реализовывать свои гемопоэтические функции;
- подавление иммунных сил организма путем уничтожения остаточных белых кровяных телец в периферической крови, печени и селезенке. Проводятся эти манипуляции с целью предупреждения атаки родных иммунных клеток на чужие донорские материалы.
Стоить отметить, что процесс кондиционирования является необратимым и, в случае неудачной трансплантации, пациента ждет летальный исход в любом случае.
Этап кондиционирования проводится в асептических условиях интенсивной терапии с помощью активного воздействия на организм методов химиотерапии или облучения. Зачастую используются оба этих способа с целью максимально быстрого подавления иммунитета и деструкции костного мозга. В процессе кондиционирования пациенту вводятся артериальные и венозные катетеры, предназначенные для регулярного забора крови на предмет мониторинга состояния клеточного состава и введения химических веществ. Стоит отметить, что дозировки химиотерапевтических препаратов существенно превышают таковые в онкологической практике. Поэтому пациенты, как правило, находятся в стабильно тяжелом состоянии, осложненном нарушениями нервной, пищеварительной и мочеполовой системы.
Общая продолжительность этапа кондиционирования длится от 2 до 5 дней, в зависимости от общего состояния пациента и изменения его видового состава крови.
Техника проведения операции по трансплантации костного мозга
Для донора механизм проведения операции по трансплантации костного мозга не представляет сложности и не особенно болезненный. Современная трансплантология крайне редко прибегает к забору материалов непосредственно из мест расположения костного мозга, благодаря наличию медикаментозных средств, стимулирующих массовый выход стволовых гемопоэтических клеток в периферическую кровь.
Сама процедура получения материала напоминает процесс переливания крови. К кровеносной системе донора подключают специальную аппаратуру забора, которая постепенно получает необходимые порции крови, параллельно проводя отделение стволовых клеток от общего количества иных форменных элементов крови — аферез . После чего обработанная кровь вновь возвращается в организм.
Если при определенных показаниях требуется непосредственный забор донорского материала из просветов трубчатых костей , донора необходимо госпитализировать на день. Процесс получения стволовых клеток крови проводится вместе с остальными клетками красного костного мозга под общей анестезией, ведь он довольно болезненный.
Забор производят из нескольких мест в районе тазовых костей специально предназначенными для этого шприцами, оборудованными длинными иглами с широким просветом. Время процедуры занимает не более двух часов. Общее количество полученной массы костного мозга составляет не более 2 л. Несмотря на довольно значительные объемы, после фильтрования остается не более 1 % полезного объема суспензии, содержащей гемопоэтические стволовые клетки. Как правило, физиологические объемы костного мозга восстанавливаются в течение 1-2 месяцев.
Процесс пересадки для реципиента отличается своей простотой и безболезненностью. Донорская суспензия стволовых клеток вводится классическим внутривенным способом в условиях палаты интенсивной терапии.
В качестве материала может быть использована суспензия, только что полученная от донора, либо взятая некоторое время назад и замороженная с целью длительного хранения. В замороженном виде чаще хранят трансплантаты, взятые в местах географического удаления, либо при использовании пуповинной крови.
Восстановление после операции и РТПХ после пересадки костного мозга
Безусловно, риску осложнений в процессе трансплантации доноры подвержены в гораздо меньшей степени. Характерными последствиями забора костного мозга, независимо от его методов, являются:
- боли в костях;
- общая слабость;
- возможны проявления аллергических реакций.

Такая симптоматика связана, прежде всего, с применением препаратов, способствующих активной выгонке стволовых клеток в периферическую кровь. Статистические исследования указывают на 0,6 % от общего числа доноров, которым потребовалась длительная госпитализация, связанная с нарушением восстановления системы крови. Летальных исходов, как и повышения онкологического риска, среди этого количества не отмечено.
Что касается пациента, то риск осложнений достаточно велик в силу генной разнородности донорского материала и собственного организма. Широко известен феномен так называемой реакции «трансплантат против хозяина» (РТПХ), возникающий у 97 % пациентов из общего числа реципиентов стволовых клеток крови. Такое осложнение связано с восприятием пересаженными белыми клетками крови окружающих тканей как чужеродных патологических агентов, против которых они начинают вести усиленную борьбу.
РТПХ проявляется разной степенью тяжести, что зависит от величины разности генетического несоответствия. Но, в любом случае, такое явление имеет место быть. Подобрать 100 % генного соответствия невозможно. Клинически симптоматика РТПХ проявляется в виде поражения:
- кожных покровов;
- слизистых оболочек;
- пищеварительной системы.

В этот период практически полностью отсутствуют защитные силы организма, что способствует быстрому заражению пациента любой инфекцией, в том числе и латентно скрытой до того момента, когда возникла необходимость в трансплантации.
Поддержка организма в период РТПХ проводится с помощью препаратов, подавляющих иммунитет, деятельность белых кровяных телец.
Кроме тяжелого физического состояния, пациент испытывает серьезный эмоциональный дискомфорт, вызванный осознанием возможной смерти вследствие возможно неизлечимой болезни. Ситуацию усугубляют перемежающиеся ощущения общего состояния, ведь для восстановительного периода характерны частые перепады улучшений и ухудшений. На восьмой день после операции пациент может себя физически хуже чувствовать, нежели чем на последующий после трансплантации день.
После выписки, которая, как правило, происходит на 2-4 месяц после трансплантации, пациент должен регулярно посещать лечебное учреждение около полугода с целью продолжения амбулаторной терапии и переливаний крови, если того потребует его состояние реабилитации. За это время белый состав его крови еще не достигает необходимой концентрации, что обуславливает достаточно низкий уровень его иммунитета. По причине высокой восприимчивости к инфекционному заражению больным запрещено посещать места массового скопления людей и совершать иные действия, которые могут вызывать общее переохлаждение организма.
Полное восстановление системы крови происходит, как правило, через 2-3 года после выписки.
Прогноз после операции ТКМ
Уровень летальности с момента установления диагноза, требующего пересадки костного мозга, до завершения периода РТПХ равнозначен и составляет около 50 % при условии удачной трансплантации. Если операция по пересадке стволовых клеток крови не была проведена, пациенту отводится достаточно малый срок жизни. Поэтому при появлении такой возможности ТКМ нужно проводить в любом случае.

Прогноз успешности ТКМ зависит от многих факторов.
- Степень генной однородности по системе HLA-типирования — чем выше ДНК-сходство донора и реципиента, тем лучше.
- Стабильность пациента до пересадки — если его первичное заболевание находилось в статичном состоянии или стадии ремиссии, то прогноз будет более благоприятным.
- Возраст пациента напрямую характеризует качество приживаемости донорских стволовых клеток — в молодые годы этот показатель заметно выше .
- Во время или после трансплантации у пациента не должно появиться сложных вирусных инфекций, особенно вызванных родом цитомегаловирусов.
- Повышенная концентрация нативных стволовых клеток в донорском материале повышает шансы на благоприятный исход, однако способствует высокому риску осложнений при РТПХ.
Трансплантация костного мозга (ТКМ) / стволовых кроветворных клеток периферической крови (ТСКК) - метод лечения гематологических, онкологических и аутоиммунных заболеваний, при котором пациенту после проведения интенсивной иммуносупрессивной терапии с применением больших дозы цитостатических препаратов (иммуносупрессантов), вводят предварительно заготовленный костный мозг или стволовые кроветворные клетки периферической крови (СКК). Ежегодно в мире выполняется около 150 000 ТКМ и ТСКК, причем количество операций постоянно увеличивается.
ОБЩАЯ ИНФОРМАЦИЯ О СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТКАХ
Происходящая из бластоцисты, является родоначальницей всех клеток организма, в том числе и стволовой кроветворной клетки (СКК).

Основными свойствами стволовой кроветворной клетки являются возможность дифференцироваться в направлении любого из ростков кроветворения и способность к самоподдержанию.

ИСТОРИЧЕСКАЯ СПРАВКА
Первые работы, посвященные терапевтическому использованию костного мозга, были выполнены в последней декаде XIX века, независимо друг от друга Brown-Sequard, d"Arsonval, Fraser, Billings и Hamilton, которые применяли экстракт костного мозга животных для лечения больных различными видами анемий. Несмотря на положительный эффект, отмеченный всеми авторами, в течение последующих пятидесяти лет использование данной методики носило спорадический характер и не выходило за рамки клинического эксперимента до 1937 года когда Schretzenmayr впервые произвел парентеральное (внутримышечное) введение костного мозга, а в 1939 году Osgood выполнил первое внутривенное введение костного мозга.
Результаты экспериментальных исследований привели клиницистов к идее использования ТКМ при заболеваниях, связанных с поражением костного мозга (лейкозы, апластическая анемия), а также при радиационных воздействиях и проведении химиотерапии, однако основные теоретические и практические проблемы проведения ТКМ удалось преодолеть в 60-е годы. С этого времени ТКМ является одним из методов лечения различных заболеваний крови и иммунной системы.
ВИДЫ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Выделяют два основных вида ТКМ:
- 1)аллогенную (АллоТКМ) - при которой больному вводится костный мозг от родственного или неродственного совместимого донора;

Разновидностью АллоТКМ является сингенная ТКМ (трансплантация от однояйцевого близнеца).
- 2)аутологичную (АутоТКМ) - когда реципиент получает предварительно заготовленный собственный костный мозг;

ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
- 1) острые лейкозы;
- 2) хронический миелолейкоз;
- 3) тяжелая апластическая анемия;
- 4) гемоглобинопатии;
- 5) врожденные иммунодефициты и нарушения метаболизма.
- 1) злокачественные лимфомы;
- 2) некоторые солидные опухоли;
- 3) аутоиммунные заболевания.
В связи с ограниченным количеством родственных гистосовместимых доноров, которые имеются лишь у 20- 25% больных, в последние годы нашла применение АлТКМ от неродственных HLA-идентичных доноров. Для этих целей созданы международные регистры, позволяющие подобрать потенциального донора костного мозга и оптимизировать прогноз у пациентов, для которых АллоТКМ предпочтительнее (острые лейкозы, хронический миелолейкоз) или является методом выбора (апластическая анемия, гемоглобинопатии, иммунодефициты, нарушения метаболизма). Общее число зарегистрированных доноров в мире превышает 5 миллионов человек, в том числе в России - около 10 тысяч.
С развитием появлением колониестимулирующих факторов и развитием технологий клеточной сепарации с 70-х годов для получения гемопоэтических клеток крови вмести костного мозга стали использовать стволовые клетки периферической крови.
Применение клеточных сепараторов значительно упростило проведение процедуры получения стволовых клеток крови, уменьшило число осложнений связанных с дачей наркоза и травматическим повреждения костной ткани.

Сепаратор клеток крови
Еще одним потенциальным источником СКК является пуповинная кровь, основным преимуществом которой является меньшая иммуногенность, однако малое количество стволовых клеток в материале ограничивает ее применение и используется преимущественно в педиатрии или у пациентов с массой тела до 50 кг.
Методика проведения миелотрансплантации различается в зависимости от ее вида (аллогенная или аутологичная), нозологической формы заболевания и ряда других факторов.
ПРАКТИЧЕСКИЕ АСПЕКТЫ МИЕЛОТРАНСПЛАНТАЦИИ
При любой методике ТКМ/ТСКК можно выделить следующие этапы:
- 1) определение показаний и противопоказаний;
- 2) выбор донора (при аллогенной трансплантации);
- 3) получение костного мозга/стволовых клеток их обработка, хранение и введение;
- 4) кондиционирование (иммуносупрессивная терапия);
- 5) профилактика и лечение осложнений периода цитопении;
- 6) профилактика и лечение поздних осложнений.
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ И ПРОТИВОПОКАЗАНИЙ
Наиболее частыми показаниями к ТКМ/ТСКК являются онкогематологические и гематологические заболевания (лейкозы, злокачественные лимфомы, апластическая анемия, врожденные иммунодефициты и нарушения метаболизма).
Чаше всего ТКМ или ТСКК проводится во время полной ремиссии (ПР), частичной ремиссии (ЧР) или при рецидиве опухоли, чувствительном к химиотерапии. При первичной резистентности к цитостатической терапии результаты ТКМ резко ухудшаются, поэтому в этих случаях операция выполняется относительно редко.
При некоторых заболеваниях трансплантация является методом выбора (тяжелые формы апластической анемии, гемоглобинопатии, врожденных иммунодефицитов и нарушений метаболизма). В ряде случаев ТКМ/ТСКК проводится при солидных опухолях и аутоиммунных заболеваниях. Данная методика имеет возрастные ограничения: АутоТКМ/ТСКК может быть выполнена у лиц моложе 65 лет, АллоТКМ от HLA-идентичного родственника - моложе 55 лет, неродственная АллоТКМ - моложе 50 лет.
Проведение трансплантации противопоказано при:
- 1) нарушении функции внутренних органов (почек, печени, легких, сердечно-сосудистой системы);
- 2) активной инфекции;
- 3) плохом общесоматическом статусе (индекс ВОЗ > I)
- 4) резистентном к химиотерапии рецидиве солидной опухоли или
- онкогематологического заболевания;
- 5) рефрактерности к трансфузиям тромбоцитов.
ВЫБОР ДОНОРА
Совместимость костного мозга определяет результаты АллоТКМ. Родственными донорами считаются совместимые по системе HLA братья или сестры реципиента (сибсы). Родители и дети гаплоидентичны (имеют одну общую хромосому из каждой пары, т. е. совпадают между собой на 50%) и не могут быть донорами аллогенного костного мозга. Совместимые сибсы имеются лишь у 20-25% больных, в связи с чем в последние 10 лет активно внедряется АллоТКМ от неродственных HLA-идентичных доноров или частично совместимых родственных доноров.
МОБИЛИЗАЦИЯ, ОБРАБОТКА И ИНФУЗИЯ СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТОК
Аспирация костного мозга производится под эндотрахеальным наркозом из задних гребней подвздошной кости, при необходимости - также из передних гребней и грудины. Для этого используют удлиненные иглы типа иглы Кассирского и шприцы объемом 20 см3, содержащие гепарин. Во избежание значительного разведения периферической кровью из каждого прокола кости аспирируют не более 5-6 мл костномозговой взвеси, которую фильтруют и помещают в специальные контейнеры. В каждом контейнере подсчитывают количество ядросодержащих клеток. Для восстановления кроветворения при АутоТКМ требуется получить не менее 1,5x106 ядросодержащих клеток на кг массы тела реципиента, при родственной АллоТКМ - не менее 2х106/кг (у больных апластической анемией - не менее 3х106/кг), при неродственной АлТКМ - не менее 3х106/кг. Объем аспирируемой костномозговой взвеси составляет около 1,5 л.
Для сохранения жизнеспособного костного мозга перед АутоТКМ (между аспирацией и инфузией клеток проходит от 2-3 недель до нескольких лет) после фракционирования его консервируют в жидком азоте под защитой криопротектора (чаще всего - диметилсульфоксида).
 А) |  Б) |
Б) извлеченный из сосуда контейнер с костным мозгом
Инфузия аллогенного, размороженного аутологичного костного мозга или СКК периферической крови проводится внутривенно, капельно после предварительного введения антигистаминных препаратов для предотвращения аллергических реакций.

ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ (КОНДИЦИОНИРОВАНИЕ)
Задача кондиционирования - обеспечить глубокую депрессию иммунной системы, а при онкологических заболеваниях и уничтожение оставшихся опухолевых клеток при умеренной токсичности для других органов и систем, а также создании условий для успешного приживления трансплантата.
Для проведения кондиционирования используются стандартные протоколы, в которых указываются дни, часы, дозы и длительность введения цитостатиков, симптоматических препаратов (антибактериальных, седативных, противорвотных и др., объем и характер инфузии), при необходимости - порядок проведения лучевой терапии. Протоколы кондиционирования различаются в зависимости от характера заболевания и типа трансплантации.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ПЕРИОДА ЦИТОПЕНИИ
Вскоре после окончания кондиционирования и введения СКК у больного развивается аплазия костного мозга (период отсутствия костного мозгового кроветворения), которая проявляется практически полным отсутствием клеток крови (панцитопенией) и продолжается в среднем 4 недели. Этот период опасен развитием тяжелых осложнений (инфекции, кровоточивость и т.д.).
Основную опасность в периоде цитопении представляют инфекционные осложнения, поэтому их профилактика, своевременное и адекватное лечение являются необходимым условием успешной ТКМ.
Профилактика инфекционных осложнений начинается в среднем за 2 недели до трансплантации и включает:
- 1) помещение больного в стерильный бокс и проведение необходимых санитарно-гигиенических мероприятий (обработка кожи, слизистых оболочек и перианальной области дезинфицирующими растворами);
- 2) подавление микрофлоры кишечника с помощью антибактериальных и противогрибковых препаратов.
Также по показаниям проводится переливание компонентов крови (эритроцитарная масса, тромбомасса, плазма).
Приживление костного мозга или СКК периферической крови констатируют по результатам анализа костного мозга. Вскоре количество нейтрофилов достигает > 0,5*109/л, а тромбоцитов > 20> При аллогенных тарнсплантациях проводиться профилактика и лечение реакции «ТРАНСПЛАНТАТ ПРОТИВ ХОЗЯИНА» (РТПХ) . Острая РТПХ развивается в первые 100 дней после трансплантации, хроническая - в более поздние сроки. Для профилактики и лечения РТПХ в большинстве случаев используются иммунодепрессанты - циклоспорин А, метотрексат, преднизолон, моноклональные антитела.
ЛЕЧЕНИЕ ПОЗДНИХ ОСЛОЖНЕНИЙ
В течение года и далее после трансплантации (преимущественно аллогенной) могут возникать различные поздние осложнения (поражение кожи и слизистых, печени, почек, легких, глаз, костей и мышц, эндокринные нарушения, сексуальные расстройства, аутоиммунные заболевания), лечение которых в большинстве случаев проводится по общим принципам и не имеет существенных особенностей. Особого внимания заслуживают злокачественные новообразования, развивающиеся после трансплантации.
После химиотерапии и достижения очередной ремиссии при удовлетворительном состоянии пациента может быть проведена вторая ТКМ или ТСКК.
Пересадка костного мозга в настоящее время является новой возможностью излечения сложных и до сегодняшнего дня неизлечимых заболеваний. Первая результативно проведенная трансплантация была совершена в 1968 году в госпитале города Миннеаполис США, больному апластической анемией ребенку.
Операции по пересадке костного мозга с тех пор довольно действенно практикуются при лечении достаточно сложных заболеваний. Лейкоза, лимфом, рака груди или рака яичников. Так в 2007 году американец Тимоти Браун благодаря данному хирургическому вмешательству излечился не только от лейкемии, но и от СПИДа. Инновационный метод лечения был испробован на Брауне, который всему миру был известен под псевдонимом «берлинский пациент». Сегодня люди излечиваются от тяжких недугов благодаря замене стволовых клеток. К сожалению, большинству пациентов, которым требуется трансплантация, не всегда удается трансплантировать клетки в связи со сложностями подбора донора имеющего совместимый трансплантируемый материал.
Замену стволовых клеток предваряют такие процедуры, как химиотерапия и радиотерапия. После этого радикального лечения разрушаются, как вредоносные, так и здоровые клетки организма. Именно по этому, человеку подвергшемуся такому жесткому лечению нужна трансплантация стволовых клеток. Существует два вида трансплантации, первая: аутологичная, когда используются плюрипотентные СК и кровь самого пациента. И аллогенная, когда для трансплантации используется материал от донора.
Показания к пересадке костного мозга
Показания к пересадке костного мозга актуальны для больных страдающих гематологическими, онкологическими или рядом наследственных заболеваний. Также своевременные показания важны для больных острыми хроническими лейкозами, лимфомами, разными видами анемий, нейробластомами и различными видами комбинированного иммунодефицита.
Пациенты, страдающие лейкемией или каким либо из видов иммунного дефицита, имеют плюрипотентные СК, которые работают не должным образом. У заболевших лейкозом в крови больного начинает вырабатываться огромное количество клеток, не прошедших все стадии развития. В случае же с апластической анемией, кровь перестает регенерировать необходимое количество клеток. Деградированные или же незрелые и некачественные клетки незаметно перенасыщают сосуды и костный мозг, а со временем распространяются и на остальные органы.
Для того, чтобы остановить рост и убить вредоносные клетки необходимо крайне радикальное лечение, такое как химиотерапия или радиотерапия. К сожалению, во время этих радикальных процедур умирают, как больные клеточные элементы, так и здоровые. И поэтому умершие клетки органа кроветворения заменяются здоровыми плюрипотентными СК либо самого больного, либо совместимого донора.
Донор для пересадки костного мозга
Донор подбирается по одному из трех вариантов. Совместимый донор – имеющий максимально приближенную генетическую структуру клеток. Стволовые клетки, взятые у такого донора, значительно понизят риск всевозможных отклонений связанных с иммунной системой. Лучший донор – это человек с похожей генетикой, такой, как кровные брат или сестра, другие родственники. У трансплантата, взятого от такого близкого родственника, есть 25% вероятность генетической совместимости. К сожалению, в большинстве случаев донорами не могут быть родители и дети из-за генетической несовместимости.
Совместимым неродственным донором может оказаться любой посторонний донор имеющий совестимый генетический материал. Многие крупные больницы обладают большой базой доноров, из которой есть возможность найти донора с совместимостью.
И третий вариант - это несовместимый состоящий в родстве донор или же несовместимый не состоящий в родстве донор. В случае невозможности ожидать совместимого донора, при остром протекании какого либо серьёзного заболевания, пациенту могут предложить плюрипотентные СКот частично совместимого близкого родственника или постороннего донора. В этом случае материал для трансплантации подвергают специальному подготовительному процессу, для того, чтобы уменьшить шансы отторжения трансплантируемых клеток организмом пациента.
Базы данных о донорах каждого из таких медицинских учреждений объединены во Всемирную поисковую систему доноров - BMDW (от англ. Bone Marrow Donors Worldwide), штаб-квартира которой находится в Голландии в городе Лейден. Данная международная организация занимается координацией соответствующих фенотипических данных о HLA – лейкоцитарном антигене человека у тех людей, которые готовы предоставить свои гемопоэтические клетки или периферические стволовые кроветворные клеточные элементы.
Эта самая крупная в мире на сегодняшний день база данных, известная с 1988 года, обладает редакционной коллегией, включающую в себя по одному представителю от всех банков доноров стволовых клеток. Коллегия созывается дважды в течение каждого года, чтобы обсудить достижения согласовать дальнейшую деятельность. Управление BMDW осуществляет Фонд Europdonor Foundation.
BMDW представляет собой совокупность реестров данных о донорах стволовых клеток и о банках, в которых имеются периферические стволовые кроветворные клетки. Объединенные на добровольной основе эти реестры обеспечивают централизованное и легкодоступное получение всей необходимой информации для врачей и людей, которым необходима трансплантация.
Квота на пересадку костного мозга
Существует ли определенная квота на пересадку костного мозга? Естественно, это есть. Но на самом деле все не так просто. Потому как государство может помочь далеко не всем нуждающимся людям.
Квота позволяет на бесплатной основе получить помощь в лучшей клинике. При этом все выполняется с использованием высоких технологий и медицинских процедур. Но, к сожалению, количество людей ограничено. Операция дорогостоящая и помочь всем государство просто не в силах. В основном квоты начисляются деткам. Потому как не многие молодые родители могут найти такую сумму на операцию. Да и в целом, поиск донора и благотворительной организации занимает длительное время. Но ведь людям с таким диагнозом тянуть нельзя.
Вот в таких случаях и приходит на помощь государство. Как правило, процедура полностью оплачивается семьям, которые совсем не способны оплатить лечение. Но если посмотреть на стоимость операции, то такой возможности нет ни у кого.
Как делают пересадку костного мозга?
Для начала, после того, как больному было проведено лечение при помощи химиотерапии или же радикального облучения, пациенту вводят внутривенно при помощи катетера плюрипотентные СК. Зачастую это безболезненно и длиться примерно около часа. После этого наступает процесс приживления донорских или своих клеток, для того, чтобы ускорить процесс приживления иногда используют препараты стимулирующие работу органа кроветворения.
Если вы хотите знать, как делают пересадку костного мозга, вам будет необходимо понимать какие процессы, происходят в организме после его трансплантации, а также следует разобраться в механизмах воздействия пересаженных клеток. В процессе приживления, каждый день забирается кровь пациента на анализ. В качестве показателя используются нейтрофилы. Необходим определенный уровень их количества в крови, если их показатель в крови достигает количества 500 в течении трех дней, то это является положительным результатом и свидетельствует о том, что замененные плюрипотентные СК прижились. Для приживления стволовых клеток, как правило, требуется около 21-35 дней.
Операция по пересадке костного мозга
Операция по пересадке костного мозга предваряется мощной радиотерапией или интенсивной химиотерапией пациента, иногда оба этих элемента лечения практикуются вместе. Эти процедуры применяют для уничтожения раковых клеток, но в процессе также убивают и здоровые плюрипотентные СК пациента. Вышеперечисленные процедуры при замене стволовых клеток называются – подготовительным режимом. Длится этот режим столько, сколько требует конкретное заболевание пациента и рекомендации его лечащего врача.
Далее в вену (на шее) пациенту устанавливают катетер, при помощи которого будут вводиться лекарства, клеточные элементы крови и забираться кровь на анализ. Спустя два дня после радиотерапии или химиотерапии проводится хирургическое вмешательство, во время которой стволовые клетки вводятся внутривенно.
После замены стволовых клеток, на протяжении от 2 до 4 недель следует ожидать приживление клеток органа кроветворения. В этот период больному вводят антибиотики, которые помогут справиться с инфекцией и делают переливание тромбоцитов для того что бы избежать кровотечений. Пациентам, подвергшимся трансплантации от неродственного или родственного, но несовместимого донора требуются препараты, которые помогут минимизировать отторжение пересаженных стволовых клеток организмом.
После пересадки СК пациенты могут испытывать ощущение слабости, в ряде случаем могут открыться кровотечения, нарушение работы печени, тошнота, во рту возможно появление небольших язв, в редких случаях есть вероятность развития небольших психических отклонений. Как правило, персонал больницы достаточно компетентен и способен создать максимально комфортные условия для преодоления такого рода трудностей. И естественно одним из важных аспектов, которые приведут пациента к скорому выздоровлению, является внимание и участие родных и близких пациента.
Пересадка костного мозга при ВИЧ
Пересадка костного мозга при ВИЧ от здорового донора, позволит вылечить реципиента от этого заболевании. Для того чтобы осуществить эту процедуру, необходимо выбрать донора с особой генетической мутацией. Встречается она только лишь у 3% европейцев. Это делает такого человека восприимчивым ко всем известным штаммам ВИЧ. Данная мутация затрагивает структуру рецептора CCR5, таким образом, не позволяя «вирусу» связаться с клеточными элементами человеческого мозга.
Перед самой процедурой реципиенту необходимо пройти курс лучевой и лекарственной терапии. Это позволит уничтожить собственные плюрипотентные СК. Лекарства против самой ВИЧ-инфекции не принимаются. Спустя 20 месяцев со дня операции проводится исследование. Как правило, реципиент является полностью здоровым. Более того, он не носит вирус ВИЧ в крови, органе кроветворения и других органах и тканях. Проще говоря, во всех резервуарах, где он может быть.
Данное хирургическое вмешательство связано с высоким риском инфекционных осложнений. Вполне вероятно, что достигнутый результат может поспособствовать развитию нового направления в области генной терапии ВИЧ-инфекции.
Пересадка костного мозга при лейкозе
Зачастую она применяется в случае острых миелобластных лейкозах и при рецидивах острых лейкозов. Чтобы провести операцию, необходима полная клинико-гематологическая ремиссия. Перед самой процедурой проводится курс химиотерапии, зачастую в сочетании с лучевой терапией. Это позволит полностью уничтожить лейкозные клетки в организме.
Чувствительность лифом к химиотерапии напрямую зависит от дозы, даже во время рецидивов. Шанс на достижение ремиссии в основном дает выскокодозная химиотерапия, а также она, но в сочетании с облучением всего тела. Правда, в этом случае такой подход чреват глубоким и продолжительным угнетением кроветворения.
Метод подразумевает проведение трансплантации стволовых клеток, источником которых может быть как орган кроветворения так и кровь больного или же донора. Если речь идет о изотрансплантации, то донором может выступить однояйцовый близнец. При аллотрансплантации даже родственник. При аутотрансплантации сам больной.
Если речь идет о лимфопролиферативных заболеваниях, то зачастую применяются именно аутотрансплантация СК крови. Такой метод получил всеобщее признание в лечении резистентных лимфом и рецидивов.
Пересадка костного мозга у детей
Пересадка костного мозга у детей используется в тех случаях, когда пациент страдает лейкозом. Более того, этот метод применяется и при апластической анемии, множественной миеломе и при нарушениях иммунной системы.
Когда плюрипотентные СК начинают несколько неправильно функционировать, тем самым провоцирую избыточное количество дефектных или незрелых клеток, развивается лейкоз. Если же наоборот, мозг резко уменьшает их выработку, то это приводит к развитию апластической анемии.
Незрелые клетки крови полностью заполняют орган кроветворения и сосуды. Тем самым они вытесняют нормальные клеточные элементы и распространяются в другие ткани и органы. Чтобы исправить положение дел и уничтожить лишние клетки, прибегают к использованию химиотерапии или радиотерапии. Такое лечение способно повредить не только дефектные, но и здоровые клеточные элементы мозга. Если трансплантация пройдет успешно, то пересаженный орган начнет вырабатывать нормальные клетки крови.
Если донорский орган кроветворения был получен от идентичного близнеца, то трансплантация в этом случае называется аллогенной. В этом случае, мозг должен генетически соответствовать собственному мозгу пациента. Чтобы выявить совместимость, проводятся специальные анализы крови.
Повторная пересадка костного мозга
Порой одной операции становится не достаточно. Так, орган кроветворения может не прижиться на новом месте. В этом случае проводится повторная операция.
Она ничем не отличается от обыкновенной трансплантации, только вот называют ее уже ретрансплантация. Перед тем как выполнить эту процедуру проводится диагностирование. Ведь необходимо определить, почему в первый раз орган кроветворения не смог прижиться.
После того как все процедуры будут выполнены, можно приступать к повторной операции. В этот раз человек подвергается более тщательному исследованию. Потому как нужно понять, почему так произошло и не допустить еще одного рецидива.
Сама по себе операция является сложной. Но многое в этом случае зависит и от стараний пациента. Если он тщательно соблюдает все рекомендации врача, то рецидива можно избежать.
Противопоказания к пересадке костного мозга
Противопоказания, в первую очередь, создают острые инфекционные заболевания, такие, как ВИЧ, гепатит В и гепатит С, сифилис, всевозможные нарушения иммунной системы, а также беременность. Не рекомендуется операция по замене стволовых клеток слабым физически и пожилым пациентам, а также строго противопоказана пациентам, страдающим тяжелыми заболеваниями внутренних органов. Противопоказания могут также создавать долговременная терапия с применением антибиотиков или гормональных препаратов.
Противопоказаниями к донорству стволовых клеток, является заболевание донора аутоиммунным или же инфекционным заболеванием. Наличие любого из заболеваний легко выясняется путем обязательного медицинского всестороннего обследования донора.
Но, сегодня по-прежнему самым серьезным препятствием при процедуре замены стволовых клеток, остается несовместимость донора и пациента. Очень маленький шанс найти подходящего и совместимого донора для трансплантации. Зачастую донорский материал берется либо у самого пациента, либо у его физиологически совместимых родственников.
Последствия пересадки костного мозга
Могут ли наблюдаться какие-либо негативные последствия пересадки костного мозга? Иногда происходит острая реакция на трансплантат. Дело в том, что возраст человека является фактором риска этого осложнения. При этом может поражаться еще и кожа, печень и кишечник. На кожных покровах появляются крупные высыпания, причем в основном на спине и груди. Это может привести к нагноению, а также некротизации.
В этом случае назначается местное лечение, которое включает в себя использование мазей с преднизолоном. Если говорить о поражении печени, то они проявляют себя практически сразу. В основе этих явлений лежит дегенерация желчных протоков. Поражение органов ЖКТ приводит к постоянной диареи с болью и примесями крови. Лечение осуществляется с помощью антимикробной терапии и усиления иммуносупрессии. В более сложных формах, может появиться поражение слезных и слюнных желез, а также пищевода.
Угнетение собственного органа кроветворения способно спровоцировать недостаточность иммунитета. Поэтому организм становится довольно восприимчивым к различным инфекциям. Необходимо проводить курс восстановления. В противном случае может проявить себя цитомегаловирусная инфекция. Которая приводит к развитию пневмонии и летальному исходу.
Реабилитация после пересадки костного мозга
После пересадки костного мозга наступает длительный период восстановления. Так, для нового органа кроветворения может понадобиться год, для того, чтобы он начал полноценно функционировать. На протяжении всего этого времени пациенты всегда должны находиться на связи. Потому как могут возникать инфекции или же осложнения, с которыми необходимо бороться.
Жизнь после пересадки может быть как тревожащей, так и радостной. Потому как появляется чувство полной свободы. Отныне человек здоров и он может делать все то, что хочет. Многие пациенты говорят о том, что качество их жизни значительно улучшилось после трансплантации.
Но, несмотря на новые возможности, всегда остается страх, что болезнь снова вернется. Поэтому после процедуры всегда стоит следить за собственным здоровьем. Особенно в первый год, потому как организму нужно длительное время на восстановление и этому процессу ничего не должно мешать.
Где делают пересадку костного мозга?
На самом деле этим видом «работы» занимаются многие клиники России, Украины, Германии и Израиля.
Естественно, намного было бы удобнее, если процедура выполнялась неподалеку от места жительства человека. Но в большинстве случаев приходится отправляться за границу. Потому как это довольно сложная операция, которая требует специализированного вмешательства. Естественно, специалисты есть везде, но ведь нужно и оснащенная клиника для этого. Поэтому волей не волей, люди едут в другую страну. Ведь только лишь таким образом можно спасти человека и подарить ему шанс на дальнейшее выздоровление.
Зачастую пациенты отправляются в Германию, Украину, Израиль, Беларусь и Россию. Здесь есть специализированные клиники, которые выполняют такие сложнейшие операции. Важнейшим аргументом при выборе места проведения процедуры становятся не только высококлассные клиники, но и стоимость самой операции.
В Украине пересадку костного мозга можно сделать в Киевском центре трансплантации. Центр начал свою деятельность в 2000 году, и за время его существования в нем было проведено свыше 200 трансплантаций.
Наличие самого современного медицинского инструментария и оснащения обеспечивает проведение всего широкого перечня мероприятий по алогенной и аутологической трансплантации, а также реанимации, интенсивной терапии и гемодиализа.
Для того чтобы максимально снизить вероятность развития у пациентов осложнений инфекционного характера при иммунной депрессии в период после проведения трансплантации, в 12-и трансплантационных блоках и операционном зале отделения имеет место применение технологии «чистых помещений». 100%-я чистота воздуха при помощи специальных систем климат-контроля обеспечивается за счет изначального предотвращения проникновения вредоносных микроорганизмов, а не ликвидации их, уже присутствующих в помещении, традиционными средствами антисептической влажной уборки и УФ-облучения.
Провести пересадку костного мозга в Израиле можно во множестве лечебных учреждений, одним из которых является Институт онкологии им. Моше Шаретт в Иерусалиме. Научно-исследовательский институт в качестве одного из подразделений входит в состав медицинского центра «Хадасса». Качественное лечение разнообразных онкологических заболеваний обеспечивает применение самых прогрессивных медицинских методик и технологий известных в настоящее время.
У центра «Хадасса» имеется собственный банк доноров, а быстрому и эффективному поиску донора или реципиента способствует тесная связь и сотрудничество со многими подобными организациями, как внутри страны, так и за ее пределами. В отделении в наличии есть устройство позволяющее атравматичным способом (аферез) производить сбор лимфоцитов и СК для трансплантации. Длительное хранение такого клеточного материала для использования в дальнейшем, после лучевой и химиотерапии обеспечивает крио-банк.
Реестр потенциальных доноров органа кроветворения в Германии насчитывает свыше 5 миллионов человек, что делает его самым многочисленным в мире. Каждый год в него приходит более чем 25 000 заявок, в подавляющем большинстве от граждан других государств.
Провести такую процедуру со всеми необходимыми подготовительными и посредствующими мероприятиями можно, воспользовавшись услугами Берлинской компании GLORISMED.
Высокий уровень профессиональной подготовки специалистов обуславливает медицинское обслуживание в данном вопросе на самом высоком уровне. Предусматривается также программа реабилитационных мероприятий с учетом индивидуальных особенностей и состояния каждого конкретного пациента. Предлагается применение различных физиотерапевтических методик, мануальной, спортивной и арт-терапии, проведение консультаций относительно здорового образа жизни, оптимизации режима питания и диеты.
Пересадка костного мозга в России
В этой стране есть несколько медицинских заведений, который специализируются на подобных операциях. Всего насчитывается около 13 отделений имеющих лицензии на трансплантацию. Эту процедуру выполняют высококлассные врачи гематологи, онкологи, трансфузиологии и т.д.
Одним из самых крупных отделений является СПбГМУ Центр имена Раисы Горбачевой. Здесь проводят операции даже довольно сложные. Это действительно больше отделение, которое специализируется на данной проблеме.
Есть еще одна клиника, под названием «ОН Клиник», она также занимается диагностикой заболевания и пересадкой костного мозга. Это довольно молодой медицинский центр, но, тем не менее, он успел себя зарекомендовать.
Стоит обратить внимание и на клинический центр детской гематологии, онкологии и иммунологии имена Дмитрия Рогачева. Это клиника с многолетним стажем. Которая помогает бороться со сложившейся ситуацией, как взрослым, так и деткам.
Пересадка костного мозга в Москве
Пересадка костного мозга в Москве осуществляется в клинике «ОН Клиник». Это один из новых медицинских центров, который входит в глобальную сеть. Здесь любые виды операций проводятся только лишь с использованием новейших технологий. Профессионально подготовленный персонал полностью отвечает за работы. Врачи постоянно проходят обучение за рубежом и знакомы со всеми новейшими разработками.
Институт Гематологии, который расположился в Москве, также занимается данной процедурой. Здесь есть хорошие специалисты, которые подготовят человека к операции и качественно проведут ее.
Есть еще и небольшие клиники, которые занимаются данной процедурой. Но лучше отдавать предпочтение действительно профессиональным медицинским заведениям. К их числу относят самый крупный центр СПбГМУ Центр имена Раисы Горбачевой. Здесь работают настоящие профессионалы, которые проведут необходимые приготовления, диагностику и сделают операцию.
Пересадка костного мозга в Германии
Именно в этой стране расположились одни их самых лучших клиник, выполняющих такой вид операций.
Больных из-за рубежа принимают в различных клиниках. Так, самыми востребованными из них являются клиника имена Гейне в Дюссельдорфе, университетские клиники г. Мюнстера и многие другие. Высоко ценится университетский центр Гамбург-Эппендорф.
На самом деле в Германии довольно много хороших медицинских центров. Здесь работают высококлассные специалисты. Они проведут диагностику заболевания, процедуры которые необходимы перед операцией и саму процедуру. Всего в Германии насчитывается около 11 специализированных клиник. Все эти центры имеют сертификаты международного общества клеточной терапии.
Пересадка костного мозга в Украине
Пересадка костного мозга в Украине из года в год становится одной из востребованных процедур. Зачастую список больных пополняется детками. Именно они подвергаются этому явлению.
Так, на Украине операция проводится только лишь в 4-х самых крупных клиниках. К их числу относят Киевский центр трансплантации, центр трансплантации в «Охматдете». Кроме того аналогичной процедура проводится и в Национальном институте рака и в Донецком институте неотложной и восстановительной хирургии им. В. Гусака. Последний центр является одним из самых крупных на Украине. Каждая из этих клиник является компетентной в вопросе трансплантации.
Ежегодно проводятся экспериментальные операции, после которых данная технология позволяет спасти жизнь при новые и ранее неизлечимых диагнозах. В клиниках Израиля постоянно увеличивается процент пациентов, которым удачно осуществили пересадку костного мозга.
Благодаря новым научным открытиям, используются новейшие технологии и препараты, которые успели себя положительно зарекомендовать в этой области. Появилась возможность проводить трансплантации от родственных доноров, причем даже с неполной совместимостью.
Все эти процедуры проводит Медицинский центр “Хадасса Эйн-Керем” в Иерусалиме – отдел трансплантации и иммунотерапии рака, Медицинский центр “Шемер” в Хайфе на базе больницы “Бней Цион", а также Клиника «Рабин». Но это далеко не весь список. На самом деле данное хирургическое вмешательство осуществляется в 8 клиниках. Некоторые из которых, не очень дорогие.
Пересадка костного мозга в Белоруссии
По уровню развития трансплантологии эта страна славится хорошими результатами. Ежегодно проводится около ста операций, которые действительно помогают людям.
На сегодняшний день Беларусь опережает все бывшие страны СССР по количеству проводимых операций. Процедура осуществляется в 9-й клинической больнице Минска и РНПЦ детской онкологии и гематологии. Это два цента, которые проводят эту сложную процедуру. Профессиональные врачи помогут подготовить человека к этому и провести операцию на высоком уровне.
Трансплантация на сегодняшний день это большой прогресс. Потому как еще несколько лет назад помочь пациентам с этим заболеванием было невозможно. Сейчас же трансплантация используется при лечении целого ряда заболеваний. Новые технологии не стоят на месте, и это позволяет справляться со многими серьезными проблемами.
Пересадка костного мозга в Минске
Пересадка костного мозга в Минске осуществляется в Центре Гематологии и Трансплантации на базе 9-й городской клинической больницы. На сегодняшний день эта клиника стала членом Европейской Ассоциации Центров Трансплантации.
Эта клиника является единственной на территории столицы Беларуси. Она востребована потому, что выполняет одну из самых сложнейших операций. Ведь трансплантация это огромный прогресс в области работы с гемопоэтическими СК. Да и в целом, на сегодняшний день благодаря этой процедур можно справиться со многими серьезными заболеваниями.
Это новый рывок в медицине, который позволяет подарить людям шанс жить новой жизнью. Перед операцией проводится ряд мероприятий по выявлению самой проблемы, ее диагностированию и выбору методу выполнения процедуры.
Стоимость пересадки костного мозга
Стоимость хирургического вмешательства варьируется в весьма высоких диапазонах. Ведь найти донора и провести саму процедуру не так просто. Во многих случаях это занимает длительное время. Ситуации бывают разные. Поэтому порой приходится не только долго ждать донора, но еще и проводить массу мероприятий перед самой операцией.
Стоимость полностью зависит от сложности операции. Естественно, в общую сумму входит и квалификация клиники и профессионализм врачей. Многое зависит и от страны, где проводится сама операция. Так, в Москве такая процедура может, стоить от 650 тыс. рублей до 3-х миллионов. В Санкт-Петербурге цена колеблется в район 2-х миллионов рублей.
Что касается дальнего зарубежья, то в Германии операция стоит 100 000 – 210 000 тыс. евро. Все зависит от самой работы и сложно процедуры. В Израиле стоимость хирургического вмешательства при родственном доноре колеблется в районе 170 тыс. долларов, при не родственном достигает 240 тыс. долларов.
Сколько стоит пересадка костного мозга?
Следует, сразу же оговорится, что процедура дорогостоящая. На цену влияет многое. Так, первым делом это специализация клиник и место ее расположения. Потому как израильские и немецкие медицинские центры являются самыми дорогими. Здесь стоимость операции варьируется в районе 200 000 тыс. евро. Но, несмотря на это, клиники действительно лучшие в своем роде.
На цену влияет и профессионализм врача, но это отражается минимально. Многое зависит от сложности самой процедуры. Так, стоимость зависит от родственности донора. В России операция будет, стоит около 3-х миллионов рублей. Кроме того, даже консультации перед процедурой платные.
Но когда речь идет о спасении жизни человека, цена особой роли не играет. Она не является выдуманной. Стоимость операции обусловлена ее сложностью.
К трансплантации костного мозга прибегают при тяжелых заболеваниях, чаще всего онкологических и заболеваниях крови.
Костный мозг больного не может больше производить здоровые клетки крови для борьбы с болезнью. В таких случаях показана замена погибших клеток костного мозга здоровыми стволовыми клетками.
Максимально сложной и длительной считается не сама операция по пересадке костного мозга, а подготовительный и постоперационный этапы. Лучше всего такой вид лечения проводится за границей.
Трансплантация бывает аутологичная и аллогенная.
- Аутологичная трансплантация костного мозга . Стволовые клетки берутся у самого больного в период улучшения, обязательно до лучевой и химиотерапии.
- Аллогенная трансплантация костного мозга . Происходит забор клеток от донора, который должен хотя бы частично совпадать с больным генетически. Обычно такими донорами становятся близкие родственники.
Ведущие клиники за рубежом
 Сам процесс трансплантации больше похож на обычное переливание крови, он проводится в палате пациента и длится всего около двух часов. Рассмотрим этапы пересадки костного мозга и как это происходит:
Сам процесс трансплантации больше похож на обычное переливание крови, он проводится в палате пациента и длится всего около двух часов. Рассмотрим этапы пересадки костного мозга и как это происходит:
- Перед пересадкой несколько дней проводят курсы облучения и химиотерапии, чтобы разрушить оставшиеся больные клетки костного мозга.
- Затем стволовые клетки вводят больному через специальный катетер прямо в кровоток. Очень важно, чтобы на момент процедуры пациент не был заражен инфекционными заболеваниями.
- Во время всего процесса врач наблюдает за стабильностью жизненных функций пациента.
Процедура трансплантации довольно безопасна, а потому нередко производится успешная пересадка костного мозга даже у детей. Детские заболевания, ранее считавшиеся неизлечимыми, теперь поддаются терапии.
Ведущие специалисты клиник за рубежом
Последствия пересадки костного мозга
Главная опасность осложнения после пересадки костного мозга — риск отторжения организмом новых клеток. Иммунная система считает их чужеродными и опасными, а потому начинает атаковать.
Во избежание нежелательных последствий трансплантации костного мозга пациенту в послеоперационный период назначают иммуноподавляющие и антибактериальные препараты. При рецидиве после пересадки костного мозга или когда необходима повторная процедура, то обязательно проводят очистку костного мозга.
Насколько эффективна пересадка, и возможен ли рецидив?
По результатам исследований европейских ученых риск рецидива значительно ниже при аллогенном способе трансплантации.
Однако аутологичный метод позволяет свести к минимуму риск отторжения костного мозга, ведь он берется не от донора, а от самого пациента.
Главная опасность — риск отторжения организмом новых клеток.
О том, что такое пересадка костного мозга на видео рассказывает врач-иммунолог профессор Резник, специалист по педиатрии и клинической иммунологии:
Стоимость пересадки костного мозга в России
В России трансплантация костного мозга производится во многих центрах и клиниках.
- Стоимость пересадки костного мозга в Москве начинается от 1 млн. рублей.
- Цена пересадки костного мозга в Санкт-Петербурге начинается от 2 млн. рублей.
В эти суммы входят:
- поиски доноров,
- предоставление медикаментов
- предоставление необходимого оборудования.
Лечение в израильской клинике
Онкогинекология в Израиле
Пересадка за границей
За рубежом пересадка костного мозга — довольно дорогостоящая процедура. Посмотрим, сколько стоит пересадка костного мозга в странах ближнего и дальнего зарубежья:
- Украина . Стоимость трансплантации костного мозга в Украине может составить до 4 млн. рублей.
- Белоруссия . В Минске пересадка костного мозга дешевле, и составляет около 2 млн. рублей.
- Израиль . Средняя стоимость трансплантации костного мозга — около 30.000 Евро.
- Германия . Отзывы о трансплантации костного мозга в Германии самые положительные. Немецкие трансплантационные центры славятся на весь мир своим качеством и безопасностью, но стоимость процедуры довольно высока. Цена трансплантации костного мозга в клиниках Германии около 90.000 Евро.