Аспирационный синдром. Аспирация околоплодных вод
Читайте также
Аспирация мекония - вид респираторного дистресс-синдрома, характеризующийся обструкцией дыхательных путей вследствие попадания в трахеобронхиальное дерево плода околоплодных вод.
Отхождение мекония при головных предлежаниях издавна привлекало внимание акушеров. Однако до настоящего времени окончательно не установлена роль мекония как признака страдания плода; полностью не выяснены причины и механизм его отхождения, а также значение времени отхождения мекония для исхода родов.
Частота отхождения мекония колеблется от 4,5 до 20 % и в среднем составляет 10 % родов с головным предлежанием плода даже при оптимальном ведении беременной. Расхождение в частоте обнаружения мекония объясняется различным контингентом обследуемых беременных и рожениц. Ряд авторов указывают, что наличие мекония в околоплодных водах не свидетельствует о гипоксии как в момент исследования, так и не устанавливает срока развития ее, в связи с чем не может служить абсолютным критерием оценки состояния плода в родах.
Другие исследователи связывают этот факт с рефлекторной реакцией кишечника плода на какие-то раздражения, которые могли быть отмечены задолго до исследования.
Стул ребенка зависит от работы пищеварительной системы, может отличаться частотой и внешним видом. Сначала из прямой кишки выходит меконий – первородный кал.
Описание
Его состав обусловлен внутриутробной жизнью, накапливается на протяжении всего времени развития плода. В него входит переваренная околоплодная жидкость, содержащая фрагменты пренатальных волосков (не имеющих пигмента и мозгового вещества), клетки эпителия. Также в меконии обнаруживаются частицы желчи и слизи.
Околоплодную жидкость малыш начинает заглатывать на 21 неделе внутриутробного развития, когда пищеварительная система уже достаточно развита. Дополнительно происходит тренировка глотательного рефлекса. В день плод переваривает до 500 мл жидкости, вода из нее всасывается в тонком кишечнике, остальное накапливается в толстом. Первородные испражнения отличаются от обычных своими характеристиками:
- Цвет от темно-зеленого до черно-коричневого, из-за него меконий у всех новорожденных выглядит как смола;
- Запах почти отсутствует;
- По вязкости напоминает зубную пасту и очень липкий. Его не всегда легко отмыть обычной водой, рекомендуется обрабатывать чистую кожу маслом, либо кремом под подгузник. После испражнения ее легче будет очистить от остатков кала;
- Стерильность в первые несколько часов. До недавнего времени она считалась абсолютной, пока испанские исследователи не доказали наличие в меконии лактобактерий и еще нескольких видов микроорганизмов. После рождения их количество постепенно увеличивается в первородном кале и в кишечнике;
- Кислотность составляет 6 pH, она сохраняется у детей на грудном вскармливании, при смене питания значение изменяется до 7-7,5.
Накопленный меконий у новорожденного варьируется в количестве от 60 до 100 г.
Время выведения из организма

Кишечник освобождается в первые 24 часа после рождения. От индивидуальных особенностей организма зависит, сколько раз в день отходит меконий. Обычно количество испражнений составляет от 1 до 3 раз. На 2-е и 3-и сутки кал считается переходным, т. к. содержит остатки мекония, но цвет меняется на светло-коричневый, почти желтый.
Учитывая высокую вязкость первородного кала, малышу достаточно тяжело выводить его из организма. Отхождение мекония происходит быстрее у тех детей, которых начинают кормить грудью в самом начале. В первые сутки после родов из сосков выделяется молозиво, похожее на густую слизь. Оно содержит много питательных веществ и обладает мягким послабляющим действием.
Через неделю, когда меконий полностью вышел, стул у новорождённых становится младенческим, желтоватого цвета, кашеобразной консистенции, с кисломолочным запахом. Отклонения могут быть при заболеваниях пищеварения, изменениях в рационе кормящей мамы.
Младенцы на искусственном вскармливании чаще страдают запорами или расстройством желудка, запах испражнений может быть гнилостным. При любых подозрениях нужно консультироваться с педиатром и обращать внимание на самочувствие малыша.
Если долго не отходит

При небольшом количестве мекония и его отхождении в околоплодные воды, испражнения у ребенка не появляются в течение первых суток жизни, иногда дольше. После начала кормлений кишечник работает нормально. Ситуация не критична, если грудничок при этом чувствует себя хорошо, спокойно спит, не страдает от вздутия. Часто врач в роддоме назначает клизму для ускорения выведения первородного кала.
Приводить к задержке отхождения мекония может недоедание младенца из-за:
- Неправильной формы сосков – маленькие или запавшие, малышу не удается правильно их захватить;
- Недостаточной выработки молозива в грудных железах;
- Физиологических особенностей младенца. Нижняя губа может западать под верхнюю, препятствуя нормальному процессу сосания.
Третьей причиной задержки является патологическое состояние – мекониевый илеус, при котором первородный кал из-за высокой вязкости образует пробку и закупоривает кишечный просвет. Явление может наблюдаться в следующих случаях:
- Сбои в работе поджелудочной железы, недостаточность ферментов для снижения вязкости первородного кала;
- Муковисцидоз – наследственное заболевание, протекающее в тяжелой форме. Сопровождается нарушениями дыхательной функции. Встречается в 1 случае из 20 тыс.
Симптомы заключаются в отсутствии испражнений первые несколько дней, вздутии живота, сопровождающемся бледностью и отечностью кожи, возможна рвота с частицами желчи и зелеными сгустками. Постепенно наблюдается снижение активности, появляются признаки обезвоживания: сухость кожи, уменьшение артериального давления.
Установить диагноз довольно сложно, обычно это происходит во время оперативного вмешательства. Кишечную непроходимость можно подтвердить снимками рентгена с бариевой взвесью. Если состояние малыша не критическое, до проведения операции пытаются помочь ему очистительной клизмой. Обычно для разжижения кала используют 3%-ный раствор панкреатина. Если меконий долго не выводится, нужно сообщить врачу для оказания своевременной помощи.
Аспирация мекония

Для малыша опасно попадание первородных испражнений в легкие, возможное во время нахождения в утробе или родовой деятельности. Название подобного состояния – синдром аспирации мекония у новорожденных. Наличие первородных испражнений в околоплодной жидкости можно обнаружить еще до родов, на последних сроках вынашивания. При проведении УЗИ оценивают количество жидкости и степень ее прозрачности.
В случае маловодия и помутнения назначаются дополнительные исследования. Подтвердить наличие испражнений в околоплодных водах можно с помощью специальной трубки – амниоскопа. Приспособление вводят через влагалище, шейку матки и берут жидкость для анализа. Способ позволяет не прокалывать плодный пузырь.
Причины
Затянувшиеся роды способны вызвать асфиксию (удушение), гипоксию (недостаток кислорода). Состояние приводит к расслаблению сфинктера в прямой кишке и ее самопроизвольному опорожнению. Накопление углекислоты в составе крови способно раздражать дыхательный мозговой центр, что ведет к рефлекторному вдоху плода во время нахождения в утробе. При этом ребенок заглатывает околоплодную жидкость, часть которой проникает в легкие. Риск аспирации меконием возрастает в случае:
- Первых родов в возрасте старше 35 лет;
- Обвития плода пуповиной;
- Сахарного диабета у женщины;
- Резус-конфликта при беременности;
- Токсикоза у женщины на поздних сроках беременности;
- Отставания в развитии;
- Предлежания плода.
Чаще всего меконий обнаруживают в околоплодной жидкости при переношенной беременности.
Признаки

Аспирационный синдром возникает чаще, если околоплодная жидкость мутная, окрашена в зеленоватый цвет. Спустя час после попадания частиц мекония в легкие, происходит закупорка мелких ветвей бронхиального дерева, она препятствует самостоятельному совершению первого вдоха.
При асфиксии из-за первородного кала наблюдаются следующие признаки:
- Остатки каловых масс на коже новорожденного, окраска ее в темный, синюшный цвет, а также ногтей и пуповины;
- Присутствие частиц мекония в ротовой полости и трахеи;
- Вентиляция легких подтверждает наличие в них воды с меконием;
- Дыхание дается малышу тяжело, попытки вдоха сопровождаются втяжением межреберных промежутков, напряжением крыльев носа;
- Дыхание прерывистое, поверхностное;
- Полное отсутствие дыхания;
- Грудная клетка увеличена в размерах.
Иногда аспирация симптоматически проявляется через несколько минут после рождения.
Необходимые меры

При загрязнении околоплодных вод велика вероятность внутриутробной гипоксии плода. Врач оценивает его состояние, на основании чего определяет дальнейшее ведение родов. Явные признаки кислородного голодания являются причиной операции кесарева сечения и извлечения плода.
Для выявления околоплодных вод в легких после рождения врачи используют следующие методы диагностики:
- Оценивают кожные покровы;
- Осматривают состояние грудной клетки;
- Прослушивают легкие;
- Простукивают легкие;
- Делают рентгеновский снимок.
В зависимости от результатов исследований могут применяться следующие меры:
- Немедленная реанимация, отсасывание воды из легких;
- Очищение дыхательных путей;
- Обеспечение теплых условий для малыша;
- Отсасывание мекония из трахеи при помощи специальной трубки;
- Вентиляция легких с использованием специального аппарата;
- Введение лекарственной жидкости в легкие;
- Терапия антибиотиками.
Дальнейшие действия зависят от тяжести клинической картины. При лечении малыша могут не кормить в первые сутки, вводя поддерживающие растворы внутривенно. После терапии осуществляется наблюдение за состоянием, при положительной динамике рентгенограмма легких показывает улучшение в течение 7-14 дней.
Возможные последствия
Если меконий отошел в околоплодную жидкость и попал в легкие, даже в случае своевременного оказания первой помощи многие дети страдают от осложнений в виде:
- Дыхательной недостаточности;
- Увеличения давления в легких;
- Трахеита;
- Отечности тканей в легких;
- Утечки воздуха (его выявления за пределами воздухоносных путей в следствие разрыва тканей);
- Сепсиса, инфекционного поражения тканей;
- Пневмонии;
- Нарушения в развитии системы нервов;
- Угрозы летального исхода (около 10% случаев).
Последствия в меньшей степени угрожают малышу в случае своевременного определения мекония в околоплодных водах и правильных действий по оказанию первой помощи. Подобную ситуацию сложно предотвратить, во многом она зависит от течения беременности. Чтобы избежать осложнений, нужно следить за самочувствием и состоянием своего здоровья, следовать предписанием наблюдающего врача и соблюдать график его посещения.
Большинству новорождённых не требуется реанимация. Сразу после рождения младенец начинает хватать ртом воздух или плакать. У него устанавливается нормальное дыхание, и он розовеет. Младенца можно передать в руки матери и укрыть тёплым одеялом, чтобы избежать переохлаждения. Однако новорождённого, у которого не устанавливается нормальное дыхание, необходимо перенести на реанимационный стол для дальнейшей оценки состояния.
В комнате необходим верхний нагревательный прибор (радиатор), младенца нужно высушить, частично закрыть и держать в тепле. При необходимости аккуратно отсасывают изо рта и носа жидкость или кровь. Энергичное отсасывание жидкости из задних отделов горла может спровоцировать брадикардию в результате стимуляции блуждающего нерва, его необходимо исключить. Если дыхание ребёнка в первую минуту жизни нерегулярное или поверхностное, однако сердечный ритм удовлетворительный (>100 в минуту), дают дополнительный кислород и дыхание поддерживают с помощью аккуратной тактильной стимуляции.
Если ребёнок не начинает дышать или частота сердечных сокращений падает ниже 100 в минуту, устанавливают воздуховод и начинают дыхание через масочную вентиляционную систему. Если состояние ребёнка не улучшается сразу после общей реанимации или если младенец находится в очень плохом состоянии при рождении, немедленно проводят интубацию трахеи и искусственную вентиляцию лёгких - ИВЛ.
Если в любой момент сердечный ритм падает ниже 60 в минуту, необходимо проводить непрямой массаж сердца. Если ответ на вентиляцию и остаётся неадекватным, начинают введение лекарственных препаратов. Доказательства их эффективности низкие.
Обеспечение оптимальной вентиляции , подтверждаемой выраженными движениями грудной стенки, является ключом к успешной реанимации новорождённых.
Младенцы, рождённые от матерей , получавших опиоидную аналгезию в течение несколько часов при родах, иногда страдают от угнетения дыхания, которое купируют налоксоном. Его назначают, только если дыхание не восстанавливается после первоначальной реанимации. Поскольку период полураспада налоксона меньше, чем у опиатов, получаемых матерью, необходимо мониторировать дыхание младенца, так как может потребоваться введение дополнительных доз налоксона. В современной акушерской практике необходимость в налоксоне возникает редко.
Реанимация недоношенных детей
Недоношенные младенцы особенно восприимчивы к гипотермии, поэтому их необходимо держать в тепле во время реанимации. Младенцы 30 нед гестации должны быть полностью, за исключением лица, укрыты пластиковым покрытием. Избыточная оксигенация тканей может потенциально вызвать повреждение тканей лёгких и глаз свободными радикалами. В идеале вместо 100% кислорода должны подаваться водушные смеси с различными концентрациями кислорода, их титруют для поддержания сатурации кислорода между 88 и 95%.
У очень незрелых младенцев часто развивается РДС. Было показано, что раннее назначение сурфактанта способствует снижению смертности. Реанимация младенцев на пороге жизнеспособности, на 22-24-й неделях гестации, - особенно сложная проблема с точки зрения как этики, так и ведения пациентов. Их должны вести опытные педиатры с максимальным привлечением родителей, насколько это возможно.
I. Подготовка к реанимации новорожденного
:
Все специалисты системы здравоохранения, работающие с новорождёнными, должны уметь проводить базовую реанимацию, то есть Airway (очистка дыхательных путей) Breathing (дыхание) с масочной вентиляцией, Circulation (восстановление кровообращения) при помощи непрямого массажа сердца (ABC).
Если ребёнок быстро не отвечает, ему требуется дополнительная профессиональная помощь, которую необходимо оказать безотлагательно.
Специалист, владеющий расширенной методикой реанимации (очистка дыхательных путей, восстановление дыхания при помощи трахеальной вентиляции, восстановление кровообращения, введение необходимых лекарственных препаратов) всегда должен быть доступен, чтобы его можно было немедленно вызвать в родовое отделение в любое время.
Необходимость в реанимации обычно можно спрогнозировать, и специалист, владеющий расширенной методикой реанимации, должен присутствовать на родах с высокой степенью риска.
При рождении необходимо запустить часы для точного хронометража изменений состояния младенца и шкалы Апгар.
Держите младенца в тепле. Высушите, удалите влажное покрывало и замените на сухое. Это также послужит в роли стимуляции. Можно положить его прямо на грудь матери и укрыть, если он плачет, имеет хороший тонус и цвет кожи и мать хочет взять его.
Если новорождённый недоношенный и <30 недель гестации, поместите его под нагревательный прибор (радиатор) и накройте, не вытирая насухо, пластиковым покрытием с головы до ног, за исключением лица.
Проверьте состояние младенца. Он дышит или плачет, хороший ли сердечный ритм (120-160 в минуту, лучше всего оценивается аускультацией через стетоскоп), хороший ли цвет кожи и мышечный тонус?
Если нет, начинайте реанимацию новорождённого.
II. Дыхательные пути новорожденного
:
Открыть дыхательные пути, поместив голову младенца в горизонтальное положение (б).
Приподнять подбородок или челюсть в случае необходимости (в).

III. Обеспечение дыхания - масочная вентиляция у новорожденного
:
Если нет адекватного дыхания в течение около 90 с, начинайте масочную вентиляцию.
Маска накладывается на рот и нос (г) и соединяется с контуром, контролирующим поток и ограничивающим давление (например, механический вентилятор или Neopuff), или самонадувающей сумкой (д).
Держите голову в нейтральном положении.
Дайте 5 вдуваний, время вдувания 2-3 с на давлении вдоха 30 см водного столба у новорождённых, рождённых в срок.
Если учащается сердечный ритм, однако дыхание не инициируется, продолжайте с пиковым давлением вдоха для достижения движения грудной клетки (15-25 см водного столба, время вдувания 0,5 с) и с частотой 30-40 вдохов в минуту.
Начинайте вентиляторную реанимацию воздухом во избежание избыточной оксигенации тканей, однако необходимо увеличение содержания кислорода в воздушной смеси до 100%, если состояние младенца не улучшается в короткий срок. В идеале нужно использовать воздушный / кислородный миксер для титрования концентрации кислорода с контролем сатурации кислорода пульсовым оксиметром, поддерживая сатурацию кислорода на уровне 88-95% для недоношенных младенцев и >95% - для рождённых в срок.
Повторно оценивайте состояние каждые 30 секунд. Если сердечный ритм не реагирует, проверьте положение маски, положение шеи, требуется ли разжимание челюстей, функционирует ли контур, убедитесь в адекватной аэрации лёгких.
Позовите на помощь
IV. Интубация дыхательных путей новорожденного
:
Если эффективная вентиляция не установлена, интубируйте и начинайте механическую вентиляцию (е).
Если учащается сердечный ритм и адекватное раздувание лёгких не достигнуто, подумайте о DOPE:
Displaced tube / смещение трубки (часто в пищеводе или правом главном бронхе);
Obstructed tube / обструкция трубки (особенно меконием);
Patient/пациент.
Заболевания лёгких - незрелость лёгких / респираторный дистресс-синдром, пневмоторакс, диафрагмальная грыжа, гипоплазия лёгких, плевральный выпот.
Шок в результате кровопотери.
Асфиксия при рождении/травма.
Обструкция верхних дыхательных путей - атрезия хоан.
Equipment failure / сбой оборудования (подача обеднённой газовой смеси).
V. Непрямой массаж сердца
:
Начинайте, если сердечный ритм <60 в минуту, несмотря на эффективное наполнение лёгких
Соотношение компрессий грудной клетки: раздувание лёгких составляет 3:1 при частоте 90 компрессий 30 в минуту (120 действий/мин)
Повторно проверяйте сердечный ритм каждые 30 с; остановитесь, когда сердечный ритм >60 в минуту
VI. Лекарственные препараты
:
- Решите вопрос о лекарственной терапии (к), если сердечный ритм <60 в минуту вне зависимости от адекватной вентиляции лёгких и непрямого массажа сердца, хотя их доказанная эффективность невелика
- Редко необходимы
- Введение препаратов должно проводиться через катетер в пупочной вене или, если невозможно, через внутрикостную иглу.
- Маловероятно, что препараты, введённые в периферическую вену, достигнут сердца.
Введение стандартных доз адреналина (эпинефрина) через эндотрахеальную трубку не даёт нужного эффекта и может рассматриваться лишь пока идёт поиск внутривенного доступа
Аспирация мекония
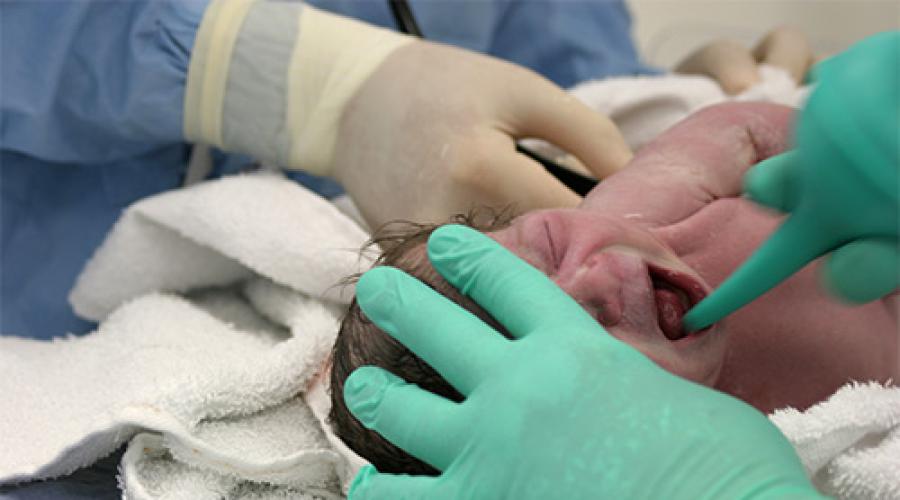
Выход мекония становится всё более частым по мере увеличения гестационного возраста младенца. У младенцев, вдохнувших много мекониальных масс, может развиться синдром аспирации мекония. Не рекомендуется пытаться аспирировать меконий из носа и рта, пока голова новорождённого находится в промежности, поскольку это неэффективно. Если ребёнок плачет при рождении и формирует регулярное дыхание, его необходимо вести как нормального, реанимация не требуется. Если дыхание не устанавливается, необходимо проверить голосовые складки под прямым зрительным контролем и аспирировать меконий в любом количестве отсасывающим катетером с широким просветом, проведённым за голосовые складки, или провести интубацию и аспирацию через трахеальную трубку. Когда удалено максимальное количество мекония, однако у младенца сохраняется брадикардия, требуется начало вентиляции с положительным давлением несмотря на наличие мекония.
Аспирация околоплодных вод
Во внутриутробном периоде в дыхательных путях плода до бифуркации трахеи находится околоплодная жидкость. При возбуждении дыхательного центра плода происходит аспирация (содержимое дыхательных путей проникает вплоть до альвеолярных ходов), что может привести к выключению отдельных сегментов лёгких и способствовать развитию болезни гиалиновых мембран, отёку лёгких, инфекционного процесса. Клинически у ребёнка наблюдают признаки СДР: над лёгкими на фоне ослабленного дыхания выслушивают множество разнокалиберных влажных хрипов. На рентгенограммах лёгких выявляют очаговые тени.
Лечение. Своевременная санация дыхательных путей. При развитии пневмонии - антибактериальная терапия.
Синдром аспирации мекония
Синдром аспирации мекония возникает у 1-2% новорождённых, чаще у переношенных, родившихся в срок в состоянии гипоксии и у детей с задержкой внутриутробного развития. Асфиксия и другие формы внутриутробного стресса могут вызвать усиление перистальтики кишечника и поступление мекония в околоплодные воды. При попадании вязкого мекония в дыхательные пути он вызывает развитие СДР, обструкцию и выраженную воспалительную реакцию с развитием дыхательной недостаточности тяжёлой степени. При синдроме аспирации мекония рентгенологически выявляют участки крупных, неправильной формы затенений, чередующиеся с участками повышенной прозрачности. Лёгкие выглядят эмфизематозными, купол диафрагмы уплощён.
Лечение. Если меконий густой, в виде глыбок, следует очистить от него нос и ротоглотку ещё до того, как грудная клетка выйдет из родового канала. Сразу же после рождения, как и при аспирации околоплодных вод, производят эндотрахеальную интубацию и отсасывают содержимое из трахеи до полного её очищения. Удаление заглоченного мекония из желудка предупреждает повторную аспирацию. Всем детям проводят оксигенотерапию, иногда вплоть до длительной ИВЛ (в тяжёлых случаях). При синдроме аспирации мекония показана антибиотикотерапия.
Аспирация молока
Аспирация молока связана с дискоординацией глотательных движений, обусловленной чаще всего незрелостью нервно-мышечного аппарата. Этой аспирации подвержены недоношенные дети, так как ёмкость желудка у них небольшая, а эвакуация его содержимого замедлена. Аспирация молока может развиваться в течение нескольких недель с момента рождения. При повторных аспирациях, попёрхивании или кашле во время кормления необходимо исключить анатомические дефекты (трахеоэзофагеальный свищ, атрезию пищевода и др.). Попадание молока в лёгкие вызывает приступы апноэ и цианоз. Возможна обструкция дыхательных путей.
Лечение. После аспирации необходимо как можно быстрее отсосать содержимое из полости носа и ротоглотки и трахеи. В дальнейшем для предотвращения аспирации ребёнка следует кормить в положении на правом боку. При развитии воспалительных изменений назначают антибиотики широкого спектра действия.
Этот синдром является самостоятельной нозологией. Преимущественно аспирация мекония наблюдается у переношенных или доношенных детей, подвергшихся длительной внутриутробной или острой интранатальной гипоксии. Это приводит к спазму сосудов брыжейки, усилению перистальтики кишечника, расслаблению анального сфинктера и выходу мекония в околоплодные воды. Это возможно даже при отсутствии асфиксии - при обвитии пуповины вокруг шеи, сдавлении ее, что стимулирует вагусную реакцию и выход мекония. В этой статье мы расскажем о том, что такое аспирация мекония у новорожденных - синдром, последствия.
Что собой представляет аспирация меконием?
Частота окрашивания околоплодных вод меконием колеблется от 8 до 20% от общего числа родов. У 50% из этих детей меконий обнаруживается в трахее и бронхах, но только у 1/3 новорожденных развивается синдром аспирации мекония.
Этиология
Гипоксия и другие формы внутриутробного стресса плода вызывают усиление перистальтики кишечника, расслабление наружного анального сфинктера и отхождение мекония.
Первые дыхательные движения плода обнаруживаются уже на 11 неделе гестационного периода. Периоды дыхания редко длятся более 10 минут и чередуются с апноэ продолжительностью до 1-2 часов. Гипоксия приводит к появлению преждевременных глубоких "вздохов", во время которых мекониальные околоплодные воды попадают в дыхательные пути. Перемещение мекония в дыхательные пути малого калибра происходит быстро, в течение часа после рождения.
Патогенез дыхательных расстройств при синдроме аспирации, в первую очередь, связан с нарушением проходимости дыхательных путей и механическим препятствием заполнению легких воздухом. При этом в любом отделе респираторного тракта может возникнуть полная или частичная обструкция с развитием клапанного механизма. При полной обструкции дыхательных путей воздух не может проникнуть в нижележащие отделы, в результате чего возникает коллабирование участков легкого с образованием субсегментарных ателектазов. Клапанный механизм обструкции заключается в том, что при вдохе воздух, обтекая препятствие, попадает в дистальные отделы респираторного тракта, а при выдохе препятствие полностью перекрывает просвет бронха и не дает воздуху выйти, поскольку просвет мелких воздухоносных путей увеличивается при вдохе и уменьшается при выдохе.
Задержка и накопление воздуха ниже места обструкции приводит к перерастяжению альвеол, образованию "воздушных ловушек" и эмфиземы. В результате снижается растяжимость легких, ухудшаются вентиляционно-перфузионные отношения, увеличиваются внутрилегочное шунтирование и сопротивление дыхательных путей. На фоне усиленного дыхания и неравномерной вентиляции может произойти разрыв альвеол, ведущий к утечке воздуха из легких.
Кроме механической обструкции, присутствие мекония, содержащего желчные соли и активные протеолитические ферменты, является причиной химического воспаления бронхиального и альвеолярного эпителия. Это создает предпосылки для развития бактериальной флоры и прогрессирования трахеобронхита и пневмонии.
Неравномерная вентиляция, нарушение вентиляционно-перфузионных отношений и присоединившийся пневмонит приводят к развитию гипоксемии, гиперкапнии и ацидоза.
При возникновении гипоксии и ацидоза развивается выраженный спазм легочных сосудов, что приводит к развитию вторичной легочной гипертензии. Величина давления в легочной артерии может достигать уровня системного и даже превышать его. Фетальные коммуникации не закрываются, а напротив, усиливается шунтирование крови через артериальный проток и овальное окно. Шунт крови справа - налево может достигать 70 - 80%.
Легочная гипертензия, в свою очередь, оказывает отрицательное влияние на функцию правого, а затем и левого желудочков сердца. Острое увеличение постнагрузки правого желудочка сопровождается уменьшением фракции изгнания, что ведет к снижению преднагрузки левого желудочка и сердечного выброса.
По данным различных акушерских стационаров, присутствие мекония в околоплодных водах регистрируется в 2 - 10% случаев, однако синдром массивной мекониальной аспирации (MAC) встречается в 5 - 10 раз реже.
Чем опасна аспирация мекония у новорожденных?
Аспирированный меконий вызывает воспалительную реакцию в трахее, бронхах, легочной паренхиме за счет содержащихся в нем липидов, протеолитических ферментов и его повышенной осмолярности. Возникают также обструкция глубоких дыхательных путей, "воздушные ловушки", ателектазы из-за закупорки бронхов и инактивации сурфактанта, что приводит к спадению альвеол на выдохе. Помимо химического воспаления и ателектазов, в легких возникает отек, перифокальная эмфизема с развитием легочной гипертензии, пневмоторакс и другие виды "утечки воздуха".
Результаты последних исследований выявили высокое содержание в крови новорожденных с мекониальной аспирацией иммунореактивного эндотелина-1, который обладает выраженным сосудосуживающим эффектом, что способствует развитию легочной гипертензии и гиперреактивности легочных сосудов. Летальность при тяжелых формах мекониальной аспирации до недавнего времени составляла 50%. В настоящее время за счет совершенствования методов первичной реанимации и использования, в необходимых случаях, ВЧО ИВЛ летальность значительно снизилась.
Если меконий густой, в виде глыбок, следует очистить от него нос и ротоглотку новорожденного ещё до того, как грудная клетка выйдет из родового канала. Сразу же после рождения, как и при аспирации околоплодных вод, производят эндотрахеальную интубацию и отсасывают содержимое из трахеи до полного её очищения. Удаление заглоченного мекония из желудка предупреждает повторную аспирацию. Всем детям проводят оксигенотерапию, иногда вплоть до длительной искусственной вентиляции легких (в тяжёлых случаях). Мекониальная аспирация новорожденных лечится антибиотикотерапией.
Дети с синдромом аспирации мекония
Как правило, новорожденные рождаются с низкой оценкой по шкале Апгар. У переношенных детей часто имеется прокрашивание меконием ногтей, кожи, пуповины.
Существует два варианта клинического течения мекониальной аспирации:
- С рождения у многих детей отмечаются признаки дыхательных расстройств, у части - приступы вторичной асфиксии, притупление легочного звука, повышение ригидности грудной клетки, обильные разнокалиберные влажные хрипы в легких.
- У части детей после рождения имеется "светлый" промежуток, после которого (по мере продвижения мелких частиц мекония к мелким бронхам) возникает клиника тяжелой дыхательной недостаточности. В наиболее тяжелых случаях мекониальная аспирация осложняется синдромом персистирующей легочной гипертензии (ПЛГ), при ИВЛ частым нередким осложнением является синдром "утечки воздуха". Через 24-48 часов большинство детей развивают клинику аспирационной пневмонии.
Диагностика
Чтобы диагностировать синдром аспирации мекония у новорожденных, врачам нужно провести тщательный анализ клинико-анамнестических данных. После этого необходима рентгенограмма легких, выявляющая сочетание крупных участков затемнения, отходящих от корней легких, с участками эмфизематозных вздутий. Характерен симптом "снежной бури", кардиомегалия, реже - пневмоторакс. Диафрагма уплощена, переднезадний размер грудной клетки увеличен. Если в мекониальных водах обнаружены плотные фрагменты мекония, то вероятность мекониальнои аспирации и пневмонии гораздо выше, чем тогда, когда околоплодные воды просто окрашены меконием.
Лечение
Необходимо раннее отсасывание мекония из дыхательных путей сразу после рождения до начала вспомогательной вентиляции легких (Приложение 1 к Приказу МЗ РФ №372). Удалив содержимое желудка, интубируют трахею и проводят отсасывание мекония из нее, промывают трахею 1-2 мл стерильного изотонического раствора хлорида натрия и отсасывают. Затем начинают ИВЛ в течение 1-2 минут и снова повторяют процедуру промывания "до получения светлых вод" каждые 30 минут в первые 2 часа жизни. Интенсивность и длительность респираторной терапии, а также особенности поддерживающей терапии, зависят от тяжести клинической картины и имеют много общего с РДС. Из-за высокого риска пневмонии всем детям с синдромом аспирации мекония необходимо раннее назначение антибиотикотерапии.

Искусственная вентиляция легких
В первые двое суток ее обычно проводят в контролируемом режиме с частотой 50-70 вдохов в 1 минуту, максимальным давлением на вдохе 25-30 см вод. ст. и положительным давлением в конце выдоха +3-4 см вод. ст. Для предотвращения задержки воздуха в легких и развития эмфизематозных участков отношение времени вдоха к выдоху не должно быть больше, чем 1:2. При наличии симптомов легочной гипертензии оправдано поддержание умеренной гипервентиляции с уровнем PaCO2 - 33-30 мм рт. ст.
Для синхронизации дыхания ребенка с работой респиратора в этот период обязательно используются седативные препараты, центральные анальгетики и миорелаксанты (реланиум в дозе 0,5 мг/кг, промедол - 0,2-0,4 мг/кг, ардуан - 0,04-0,06 мг/кг).
Дефицит циркулирующей крови у новорожденных с мекониальной аспирацией чаще всего связан с уменьшением плазменного объема. Поэтому в состав препаратов для инфузионной терапии включают плазму из расчета 10-15 мл/кг.
Если несмотря на восполнение дефицита ОЦК у ребенка сохраняется гипотензия, то в качестве средства лечения назначают допамин в дозе 7-10 мкг/кг/мин.
Учитывая высокую вероятность развития пневмонии, детям для лечения сразу назначают антибиотики широкого спектра действия. В дальнейшем антибактериальная терапия меняется в соответствии с данными бактериального обследования и антибиотикограммы.
Последствия аспирации меконием . При несвоевременном удалении мекония из дыхательных путей и осложнении мекониальной аспирацией осложненной синдромом персистирующей легочной гипертензии летальность достигает 10%. При благоприятном течении даже при массивной аспирации рентгенограмма нормализуется к 2 неделям, но повышенная пневматизация легких и участки фиброза могут наблюдаться несколько месяцев.
Теперь вы знаете о том, что такое синдром аспирации мекония у новорожденных.