Пневмония, вызванная Pseudomonas aeruginosa. Пневмония синегнойная палочка симптомы Синегнойная палочка пневмония
Читайте также
(обычно после гриппа А)
Возбудители, этиология : пневмококк, золотистый стафилококк, гемофильная палочка (редко).
сразу или несколькими днями позже перенесённого гриппа:
Острое начало заболевания, лихорадка с ознобом, сухой болезненный кашель, боль на стороне поражения;
Синдром конденсации лёгочной ткани — изменение характера дыхания на стороне поражения, появление тупости при перкуссии, наличие крепитации в зоне усиленной бронхофонии и перкуторной тупости;
Воспалительный синдром -повышение СОЭ, нейтрофильный лейкоцитоз, белки острой фазы воспаления»;
Рентгенологическое подтверждение синдрома конденсации лёгочной ткани;
Наличие в мазках мокроты грам(+) или грам(-) флоры;
Бактериологическое или серологическое выявление возбудителя.
Препарат выбора : ванкомицин (ванкоцин).
Препараты резерва : полусинтетические пенициллины, устойчивые к пенициллина-зам (диклоксациллин, клоксациллин, нафциллин, оксациллин, метициллин).
При выявлении гемофильной палочки возможно использование ампициллина-сульбактама, пиперациллина-тазобактама, тикарциллина-клавуланата или имипенема. Применение амантадина и ремантадина для лечения бактериальной постгриппозной пневмонии не оправдано.
Возбудитель, этиология: в первые дни пребывания в стационаре — грамположительная флора (золотистый стафилококк, эпидермальный стафилококк, энтерококки);
при длительном пребывании в стационаре — грамотрицательная флора (синегнойная палочка, клебсиелла, энтеробактеры, моракселла); анаэробы; атипич-ная флора.
Правильнее говорить, что пневмония вызвана грамотрицательной флорой, поскольку «чисто» синегнойной инфекции нет. Обычно имеются ассоциации большинства энтеробактерий, среди которых происходит колонизация клебсиеллой и синегнойной палочкой.
Всё, относящееся к пневмонии, вызваннойклебсиеллой, относится и к пневмонии, вызванной синегнойной палочкой. Данный возбудитель поражает сильно истощённых больных, особенно после операций на грудной клетке.
Диагностические критерии пневмонии, вызванной синегнойной палочкой
типичная бактериальная пневмония, возникающая у крайне ослабленного больного;
На фоне длительного нерационального лечения антибиотиками, после операций на легкие и сердце, полостных операций, на фоне хронической инфекции лолости рта я придаточных пазух носа. у ослабленных больных;
Окрашивание мокроты по Граму помогает в выявлении грамотрицательной флоры, но не позволяет морфологически уточнить конкретного возбудителя; белее тоумы посевы крови или плевральной жидкости;
Прогрессирующее ухудшение общего состояния на фоне традиционой антимикробной терапии;
Синдром конденсации лёгочной ткани (перкуторно, аускультативно рентгенологически) выражен хорошо;
Сравнительно быстрое появление тяжёлых осложнений: абсцедирование пневмонии, эмпиема плевры, септикопиемия;
Неэффективность проводимой традиционной антибактериальной терапии (поскольку синегнойная палочка устойчива к большинству антибиотиков).
Препараты выбора: имипенем (меронем) + аминогликозиды (гемтамициц, амикацин, тобрамицин) или цефтазидим (фортум мироцеф) или цефоперазон или цефтизоксин или цефвпим (цефалоспорин 4 поколения).
Внимание! При выявлении синегнойной палочки назначаются сразу два антибиотика, воздействующие на грамотрицательную флору — цефтазидим (фортум, мироцеф) + нетилмицин.
Препараты резерва: те же, а также ванкомицин (ванкоцин), метронидаэол, клиндамицин, спирамицин (ровамицин), цефуроксим (кетоцеф).
Внутрибольничная пневмония на фоне ЧМТ, интубации, длительного применения антибиотиков.
Возбудители, этиология : энтеробактерии, синегнойная палочка, золотистый стафилококк, легионелла, моракселла.
Препараты выбора : имипенем или пенициллины, активные в отношении псевдомонад (пиперациллин, мезлоциллин) + аминогликозиды (нетилмицин, тобрамицин) или ципрофлоксацин (ципробай).
Препараты резерва : фторхинолоны + аминопенициллны (амоксициллин, амоксициллин с клавулановой кислотой, ампициллин-сульбактам).
При выявлении золотистого стафилококка — ванкомицин (ванкоцин).
Возможен респираторный дистресс-синдром: госпитальная пневмония + прогрессирующий фиброз лёгких. Это проявляется высокой лихорадкой, появлением новых инфильтратов в лёгких, лейкоцитозом, гнойным характером мокроты. Если с помощью открытой биопсии лёгких подтверждён диагноз фиброэирующего альвеолита — показано применение КСТ в высоких дозах.
Симптомы и лечение заболеваний, вызванных синегнойной палочкой у детей и взрослых
Синегнойная палочка – это особо патогенная бактерия, которую можно легко заполучить при лечении в стационаре; передача ее в быту возможна, но подобное происходит реже. Наиболее часто микроб «живет» в реанимационных отделениях, ведь в них имеется большое количество аппаратуры и инструментария, используемого многократно. При этом ко многим антисептикам он не чувствителен, а некоторые, например, риванол, употребляет «в пищу». Приписывают бактерии и некий «коллективный разум».
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
Синегнойная палочка (Псевдомонас аеругиноза) живет в окружающей среде. Ее можно найти:
Также следовые (минимальные) объемы микробов можно обнаружить в составе нормальной микрофлоры кожи подмышечных ямок, паховых складок, возле носа или уха. Бактерия ведет себя мирно, пока местный иммунитет человека (pH его кожи, уровень иммуноглобулинов A в ее эпидермисе, бактерицидные свойства слюны, содержимого носоглотки и желудочного сока), а также общие защитные свойства организма поддерживаются на достаточном уровне.
Если какой-то из параметров страдает, или же Псевдомонада попадает в большом количестве, или ее «доставляют» во внутренние среды организма, развивается инфекция синегнойной палочки. Ее симптомы будут зависеть от того, в какой орган микроб попал. Так, она может стать возбудителем энцефалита, цистита, пневмонии или остеомиелита. Она способна размножаться в кишечнике, среднем ухе, абсцессах и ранах.
Синегнойная палочка не может жить в отсутствии кислорода. Из-за этого она называется облигатным (то есть обязательным) аэробом. Она является грам-отрицательным микробом, что означает ее основанную на строении окраску при использовании определенных красителей. Грам-отрицательные бактерии более патогенны, что обусловлено строением их клеточной стенки. Они образуют мало токсичных продуктов метаболизма, но при уничтожении их клетками иммунитета высвобождается внутренний фактор, ранее локализованный на мембране, что вызывает отравление организма и может стать причиной шока, который трудно вылечить (развивается поражение всех внутренних органов).
Синегнойная псевдомонада имеет размеры 0,5 микрон. Она похожа на палочку, концы которой закруглены. Есть 1 или несколько жгутиков, которые не только помогают бактерии передвигаться, но и являются дополнительными факторами агрессии. Именно по виду жгутикового белка-антигена выделяют 60 видов бактерии, отличных по своим токсигенным свойствам.
Бактерия лучше всего растет при температуре 37 градусов, но продолжает существовать и при более высоких температурах – до 42°C. Среды, где развивается синегнойная палочка – это мясо-пептонный бульон, мясо-пептонный агар, а также питательный агар (желеобразное вещество), насыщенный цетилперидиниумом-хлоридом. Так, если при посеве материала, взятого у больного (мокроты, отделяемого из раны, мочи, спинномозговой жидкости или крови) и помещенного на эти среды, появятся «точки» сине-зеленого окрашивания, это говорит о том, что возбудитель инфекции – именно синегнойная псевдомонада. Далее микробиологи изучают свойства и тип бактерии, ее чувствительность к антибиотикам, чтобы лечащему врачу, получившему такой результат, было известно, чем можно лечить человека.
Подобное микробиологическое исследование – посев на питательные среды – периодически проводят в каждом из отделений больницы, для оценки качества стерилизации инструментария и аппаратуры. Если посев обнаруживает Псевдомонаду, проводится дополнительная дезинфекция. Это гораздо экономически выгоднее, чем лечить человека с синегнойной инфекцией, поэтому подобные исследования, особенно в условиях отделений интенсивной терапии, анестезиологии и реанимации, действительно проводятся.
Синегнойная палочка вырабатывает пигменты:
Бактерия устойчива ко многим дезинфицирующим растворам благодаря выработке особых ферментов, которые их расщепляют. Способны погубить ее только:
Синегнойная палочка «наносит удар» по организму человека благодаря тому, что:
Еще одна особенность псевдомонады в том, что она имеет множество факторов, которые позволяют бактерии не разрушаться под действием антибиотиков. Это:
Эпидемиологические моменты
Как передается синегнойная палочка. Существуют такие пути передачи:
- воздушно-капельный (при кашле, чихании, разговоре);
- контактный (через бытовые предметы, инструментарий, двери, полотенца, краны);
- пищевой (через недостаточно обработанные молоко, мясо или воду).
Попасть инфекция может через:
Чаще всего все же Псевдомонас аеругиноза попадает из собственного организма: из верхних дыхательных путей или кишечника, где она может находиться в норме, в небольших количествах. «Делиться» синегнойной палочкой может:
Основной путь все же – при проведении манипуляций в стационаре.
Повторимся: вызывать заболевание бактерия может, если:
Микроорганизм лучше «закрепляется» на слизистых оболочках, если человек, получивший некоторую его дозу любым из путей, после этого посетил баню, бассейн или сауну.
Кто находится в группе риска по заражению
Возбудитель особенно опасен для:
Можно также спрогнозировать, какое заболевание псевдомонадной этиологии разовьется – по возрасту, первичной патологии или проводимой манипуляции
Бактериальная пневмония — что это такое? Симптомы и лечение у взрослых и детей
Пневмония бактериальная представляет собой острый процесс воспаления инфекционного характера в ткани легких. Болезнь провоцируют микробы и патогенная микрофлора. Наиболее уязвимы перед поражением дети до 5 лет и люди преклонного возраста после 75 лет. Заболевание способно провоцировать множественные осложнения и имеет высокие риски летального исхода.
Бактериальная пневмония способна возникать и у взрослых, и у детей. От разновидности бактерий будет зависеть конкретная форма пневмонии.
Бактериальная пневмония может иметь разную тяжесть, Она зависит от активности иммунитета больного, который проявляется в борьбе с инфекционными агентами. Как правило, бактериальная пневмония лечится в стационаре, но иногда возможна реализация терапии дома. Окончательное решение принимает доктор.
Бактериальное воспаление – это инфекционная патология, которая неблагоприятно воздействует на дыхательную систему. Такой тип пневмонии провоцируют бактерии. Тяжелые формы становятся причиной недостаточности дыхания и гибели пациента. Своевременная терапия посредством антибиотиков значительно снижает угрозы дыхательной недостаточности и необратимых последствий.
Этиология бактериальной пневмонии
К основной этиологии развития бактериальной пневмонии относится проникновение в легкие патогенных микробов. Но есть и этиологические факторы, которые усиливают риски поражения заболеванием:
Бактериальная пневмония диагностируется часто у детей или у пожилых людей. У пациентов среднего возраста патология в основном носит хронический характер – то есть развивается по причине неполноценной терапии острых форм в детском возрасте.
По клинике протекания бактериальная пневмония классифицируется на:
Важно! Очаговое воспаление затрагивает участки ткани легкого и прилегающие бронхи. А долевое травмирует паренхиму доли полностью.
Чаще всего воспалению подвергаются нижние отделы органа. Также пневмония может быть односторонней или поражать сразу оба легких – двустороннее воспаление. Если патологический процесс затрагивает плевру, то имеет место плевропневмония.
Нозологические формы пневмонии выделяются в соответствии с типами возбудителей:
При внутрибольничной пневмонии симптоматика заболевания развивается только через 2 – 3-е суток после помещения человека в стационар по другой причине.
Бактериальная пневмония бывает легкого, среднего, тяжелого или затяжного течения.
Характерные симптомы
При стандартном протекании бактериальная пневмония начинается с резкой лихорадки, когда температура может колебаться в течение суток на 5 – 10 градусов. Это состояние сопровождается продуктивным кашлем и отхождением мокроты слизистой гнойной консистенции или ржавой мокроты. Часто процесс начала болезни дополняется болевыми ощущениями в области грудной клетки.
Пациенты жалуются на резкую слабость, недомогание. Вся клиническая картина обязательно сопровождается головной болью, артралгией, миалгией, длительной потерей аппетита и снижением веса.
Типичный признак бактериальной пневмонии – тахикардия синусового вида, аритмия и снижение АД. У человека могут быстро прогрессировать симптомы недостаточности дыхания, сердца и почек. С учетом специфики симптомов врачу не сложно поставить диагноз.
Симптоматика поражения легких бактериями у взрослого человека соотносится с тяжестью поражения легких, типом возбудителя и локализацией очага воспаления. Также важно понимать, что патологический процесс прогрессирует быстро и на первых стадиях можно увидеть не все проявления заболевания. Первыми признаками воспаления легких у взрослых являются:
После травмирования тканей легкого орган с трудом справляется со своей работой, поэтому в кровь поступает недостаточно кислорода. В то же время происходит неполное выведение углекислого газа. Так, через 2 – 3 дня к указанной симптоматике присоединяется недостаточность сердца, почек, дисфункция печени, сильные болевые ощущения в грудной клетке, проблемы в работе ЦНС и аритмия.
Вследствие пагубного влияния патогенных микробов клетки в очагах воспаления начинают отмирать и образовывать места некроза. Некроз в совокупности с проблемами функций органа может стать причиной осложнений:
У детей младенческого возраста заражение бактериальной пневмонией протекает намного тяжелее. Легкие малышей еще не развились полноценно, чтобы противостоять болезни. Также иммунитет еще не успел научиться противостоять микробной флоре. Характерными симптомами бактериальной пневмонии у детей становятся:
Важно! Чем больше возраст ребенка, тем сильнее проявляется симптоматика воспаления легких. У школьников признаки такие же, как у взрослого человека.
Лечение воспалительного процесса
Процесс лечения бактериального воспаления легких выстраивается в соответствии с тяжестью патологии. Лечить проявления заболевания можно в стационаре или амбулаторно, по мере необходимости пациента могут положить в отделение интенсивной терапии. Во время лихорадки требуется строгий постельный режим, обильное потребление жидкости и легкоусвояемая полноценная пища.
Этиотропное антибактериальное лечение при диагнозе бактериальная пневмония назначается сначала эмпирически, а корректируется только после идентификации бактерии-возбудителя и сведений о ее резистентности к препаратам.
При бактериальной пневмонии назначаются такие антибиотики:
Курс антибиотиков проводится, как монотерапии или с помощью воздействия сразу несколькими лекарственными препаратами.
При тяжелых формах внебольничного воспаления легкого требуется пероральный прием и внутримышечные инъекции антибактериальных медикаментов. Внутривенное введение возможно при угрозе жизни и развития необратимых осложнений.
Антибактериальное лечение длится 14 – 21 день.
При развитии внутрибольничной пневмонии дополнительно назначаются такие группы антибиотиков:
При обнаружении осложнений требуется дополнительная иммунотерапия и дезинтоксикация, исправление микроциркуляторных нарушений, реализация кислородотерапии.
Для купирования симптомов назначаются жаропонижающие препараты, анальгетики, сердечные лекарства, гормональные средства.
При обструкции бронхов требуется лечение аэрозольтерапия муколитиками и бронхолитиками.
При формировании абсцесса организуется бронхоскопия с целью санации растворами антибиотиков, антисептиков и муколитиков.
В качестве дополнительных методов коррекции состояния пациента рекомендуется проведение массажей, дыхательных упражнений, физиотерапевтических процедур. Терапевт и пульмонолог обязательно контролируют лечение и его динамику.
Прогнозы заболевания напрямую зависят от тяжести поражения легкого и правильности выбора антибактериального лечения. Летальности при бактериальной пневмонии равняется 9%, но в осложненных случаях она может доходить до 50%
Универсального рецепта лечения для любой формы пневмонии, спровоцированной патогенными бактериями, не существует. В каждом конкретном случае врач должен организовать своевременную диагностику и максимально эффективную терапию с учетом выявленных бактерий и особенностей организма больного.
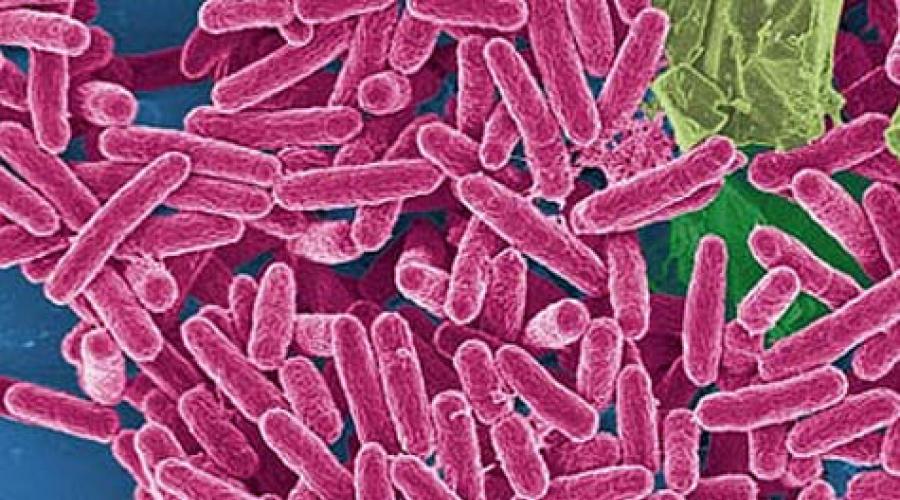
Синегнойная палочка (Pseudomonas aeruginosa) — является грамотрицательной подвижной бактерией, широко распространенной в окружающей среде, которая является возбудителем огромного количества инфекционных заболеваний. Эта бактерия не образует спор, имеет только один жгутик, с помощью его и передвигается. Называется синегнойной эта бактерия, поскольку продуцирует специальный пигмент, окрашивающий питательную среду в синевато-зеленый цвет. Лечение болезней, вызванных синегнойной палочкой, достаточно сложное.
Почему синегнойная инфекция сложно лечится?
Лечение затрудняется вследствие следующих факторов. Высокая распространенность данной бактерии облегчает инфицирование ею.
Синегнойная палочка очень устойчива к воздействию дезинфицирующих средств и антибактериальных препаратов.
Внутрибольничное циркулирование данной бактерии делает ее нозокомиальной типичной инфекцией, которая поражает больных и персонал.
Неспецифичность клинического течения болезней, которые вызваны синегнойной палочкой, обусловливает позднюю диагностику недуга и выявление возбудителя.
Синегнойная инфекция лечится особо тяжело у людей с ослабленным иммунитетом, истощенных. Инфекция проявляет свои патогенные свойства в большинстве случаев при попадании в органы и системы с нарушенными защитными механизмами.
Лечение инфекционных болезней, вызванных синегнойной палочкой
Как правило, лечение синегнойной инфекции всегда комплексное и достаточно длительное. Обязательным считается проведение местного и общего лечения. Лечить болезни, вызванные синегнойной палочкой, может только специалист. Иногда предпочтение отдается лечению в стационаре. Помните, самолечение данных заболеваний не рекомендуется.
Основным методом лечения синегнойной инфекции считается антибиотикотерапия. Но в связи с достаточно высокой устойчивостью возбудителя к антибактериальным препаратам, назначение их производится только после посева (слизи, крови, мочи гноя) с выделением возбудителя, также определения чувствительности его к препаратам. Лечение определяется индивидуально.
Антибиотикотерапия в лечении инфекций синегнойной палочки
Если в организме присутствует синегнойная палочка, то более предпочтительно при лечении инфекции ступенчатое применение антибактериальных препаратов нескольких групп: вначале внутривенно, затем внутримышечно. Как правило, при этом следует параллельно осуществлять местное лечение. Например, при поражении слизистых оболочек и кожи - применяют мазевые повязки, аэрозоли, примочки, полоскания с антисептиками и антибиотиками, к которым высеянная синегнойная палочка особо чувствительна; при поражении мочевых путей применяется лечение в виде инстилляций (это введение препаратов в мочевой пузырь с помощью катетера).
Показатель эффективного лечения - это снижение симптомов заболевания, нормализация температуры и основное — снижение титра (числа) высеваемой синегнойной палочки, а также сохранение чувствительности ее к данному антибиотику. Повторный посев для контроля качества лечения производится не раньше 10 дней после окончания клинически эффективной антибиотикотерапии. Если прием антибиотика в течение 3-5 дней не оказывает положительного эффекта, то его заменяют на другой антибиотик.
При поражении мягких тканей и кожи синегнойной инфекцией наравне с антибиотикотерапией выступает в лечении хирургическая обработка кожи, как правило, с иссечением омертвевших тканей. Если образуются пролежни, то обязателен уход за кожей, а также профилактика распространения омертвения и возникновения новых очагов.
Синегнойная палочка - другие методы лечения
Поскольку условием заражения инфекцией является ослабленный иммунитет, то применяются меры для его восстановления. Применяются для этого Бактериофаг, аутовакцина (готовится индивидуально), назначаются иммунокорректоры.
Также применяются для лечения болезней вызванных синегнойной палочкой: гомеопатические препараты; пробиотики (при дисбактериозе обязательное длительное назначение); фитотерапия, общеукрепляющая терапия (лечебное рациональное питание, поливитаминно-минеральный комплекс).
Если клиника инфицирования данной бактерией поддерживается основным заболеванием (гломерулонефритом, простатитом, бронхоэктатической болезнью, диабетом, муковисцидозом), то необходимо, не откладывая начать его лечение.
Пневмония, вызванная синегнойной палочкой
Синегнойная палочка (Pseudomonas aeruginosa) — условно-патогенный микроорганизм, являющийся одним из частых возбудителей госпитальной пневмонии. Наиболее часто эта пневмония развивается у больных с ожогами, гнойными ранами, инфекциями мочевыводящих путей, в послеоперационном периоде, у пациентов, перенесших тяжелые операции на сердце и легких.
Синегнойная палочка вырабатывает ряд биологически активных веществ: пигменты, ферменты, токсины. Она выделяет в культуру характерный сине-зеленый пигмент пиоцианин, благодаря которому бактерия и получила свое название.
Наиболее важными патогенными факторами синегнойной палочки являются экзотоксин а, гемолизин, лейкоцидин и др. Она продуцирует также ряд ферментов — эластазу, металлопротеазу, коллагеназу, лецитиназу.
Антигенная структура синегнойной палочки представлена антигенами соматическими (О-антигены) и жгутиковыми (Н-антигены).
Симптомы пневмонии, вызванной синегнойной палочкой
Пневмония начинается остро. Состояние больных быстро становится тяжелым. У больных наблюдается высокая температура тела (характерны утренние пики лихорадки), резко выражены симптомы интоксикации, одышка, цианоз, тахикардия.
Физикальное исследование легких выявляет очаговое притупление перкуторного звука, крепитацию и мелкопузырчатые хрипы в соответствующей зоне. Характерной особенностью пневмонии является быстрое появление новых воспалительных очагов, а также частое абсцедирование и раннее развитие плеврита (фибринозного или экссудативного).
При рентгенологическом исследовании выявляются очаговые затемнения (очаги воспалительной инфильтрации), часто множественные (характерна склонность к диссеминации), при абсцедировании видны полости с горизонтальным уровнем, обнаруживается интенсивное гомогенное затемнение с верхним косым уровнем (при развитии экссудативного плеврита).
Пневмонии, вызванные другими грамотрицательными бактериями
Грамотрицательные бактерии семейства Enterobacteriae (E.coli — кишечная палочка, Enterobacteraerogenes, Serratia) широко распространены во внешней среде и являются также представителями нормальной микрофлоры человека. В последние годы эти микроорганизмы стали этиологическими факторами внутригоспитальных пневмоний, особенно аспирационных.
Пневмонии, вызванные этими возбудителями, чаще наблюдаются у лиц, перенесших операции на органах мочевыделительной системы, кишечнике; у пациентов резко ослабленных, истощенных, страдающих нейтропенией.
Синегнойная палочка: симптомы и лечение
Синегнойная палочка – это грамотрицательная бактерия, принадлежащая к роду псевдомонад. Микроорганизм обитает в почве и в открытых водоемах. Он активно размножается при доступе кислорода и повышенным уровнем влажности. Эта бактерия может поражать разные органы и системы, вызывая целый ряд серьезных заболеваний. Терапия синегнойной инфекции сложна, поскольку палочка характеризуется высокой резистентностью к большинству антибиотиков. Данная бактерия является самой частой причиной т. н. внутрибольничных инфекций (до 20% зафиксированных случаев). На долю этого возбудителя приходится четверть гнойных хирургических патологий и порядка 35% инфекций органов мочевыделительной системы. Также выявляется синегнойная палочка в 25% случаев первичных бактериемий.
Синегнойная инфекция поражает кишечник, сердце, органы мочеполовой и респираторной систем. Микроорганизм нередко является причиной абсцессов и флегмон.
Особенно высок риск развития обусловленных синегнойной палочкой патологий у пациентов с ослабленным иммунитетом. Бактерия считается условно-патогенной. При достаточно высокой сопротивляемости организма ее размножение конкурентно блокируется нормальной микрофлорой.
Патогенность бактерии обусловлена такими факторами, как ее высокая подвижность и продуцирование целого ряда токсинов, приводящих к нарушению функций клеток крови (эритроцитов), поражению гепатоцитов (клеток печени) и уничтожению лейкоцитов, скапливающихся в очагах воспаления. Резистентность ко многим антибиотикам объясняется тем, что колонии бактерий могут формировать вокруг себя особую защитную капсулу.
Стадии развития инфекции
Развитие синегнойной инфекции последовательно проходит 3 стадии:
Источником возбудителя синегнойной инфекции могут являться как больные, так и люди, являющиеся носителями бактерии. Наибольшую опасность с точки зрения распространения представляют пациенты с поражением легких.
Палочка может передаваться воздушно-капельным, контактным и алиментарным путем. В организм она попадает с обсемененной пищей и водой. Возбудитель может присутствовать на предметах окружающей обстановки (в т. ч. дверных ручках и кранах умывальников). Причиной вспышек внутрибольничных инфекций нередко является пренебрежение правилами асептики и антисептики. Одними из факторов передачи являются некачественно простерилизованный инструментарий и недостаточно хорошо вымытые руки медперсонала.
Из медицинских учреждений в группу риска входят отделения гнойной хирургии, а также ожоговые центры и родильные дома.
В наибольшей степени риску заражения подвержены пациенты с невысоким уровнем иммунитета. Это дети, старики, а также люди, у которых уже имеются серьезные заболевания. Самой уязвимой категорией считаются недоношенные младенцы и малыши первых месяцев жизни.
У новорожденных палочка может вызывать воспалительное поражение оболочек мозга и пищеварительного тракта.
У ожоговых больных бактерия является одной из причин развития сепсиса. К этой же патологии может привести и развитие синегнойной палочки на фоне лейкозов. При злокачественных опухолях синегнойная палочка чаще всего приводит к пневмонии. Язвы роговицы глаза в комбинации с данной инфекцией становятся причиной панофтальмита.
При регулярно проводимых установках мочевых катетеров высока вероятность инфекций мочевыводящих путей, а катетеризация сосудов при занесении в организм бактерии приводит к гнойному тромбофлебиту. После операций на мозге возможно такие осложнения, как менингит и энцефалит. Частые внутривенные вливания могут стать причиной эндокардита и остеомиелита. При выполнении трахеостомии синегнойная палочка может спровоцировать бактериальную пневмонию (воспаление легких).
Клинические признаки
Симптоматика синегнойной инфекции зависит от того, в какие органы внедрилась бактерия.
При поражении синегнойной палочкой ЦНС могут развиваться:
При данных патологиях прогноз, как правило, неблагоприятный.
Синегнойная инфекция респираторной системы обычно возникает на фоне имеющихся болезней дыхательных путей, таких, как:
Возбудитель достаточно часто заносится в ходе эндотрахеальной интубации. В группе риска – пациенты, находящиеся на ИВЛ (подключенные к аппарату искусственной вентиляции легких). Синегнойная палочка может стать причиной пневмонии (первичной или вторичной), устойчивой к антибиотикотерапии.
При занесении бактерии в слуховой проход развивается острый гнойный наружный отит, для которого характерны следующие симптомы:
- наличие отделяемого из слухового прохода (гной с примесью крови);
- интенсивная боль в ухе.
- боли в эпигастрии (т. е. в проекции желудка), которые затем распространяются на всю область живота;
- тошнота;
- рвота;
- выраженное общее недомогание;
- снижение аппетита;
- повышение температуры тела (в пределах субфебрильных значений – до 38°С;
- частый стул (с патологическими примесями – слизистыми и кровянистыми).
- пиелонефрит (воспаление почечной лоханки);
- цистит (воспаление стенок мочевого пузыря);
- уретрит (воспаление слизистой мочеточника).
Одним из вероятных и наиболее тяжелых осложнений синегнойной инфекции в данном случае является мастоидит (поражение сосцевидного отростка височной кости).
Поражение органов ЖКТ сопровождается симптомами острого воспаления слизистой оболочки желудка и кишечника (гастроэнтероколита), в числе которых:
У детей раннего возраста синегнойная инфекция ЖКТ протекает особенно тяжело. Характерны отказ от пищи, постоянные срыгивания, диарея и температура до 39°С. У малышей особенно велика вероятность развития острой дегидратации (обезвоживания) и кишечных кровотечений. Для детей старшей возрастной группы характерны такие осложнения, как холецистит (воспаление желчного пузыря) и аппендицит. Продолжительность заболевания может составлять до 4 недель. Оно сопровождается выраженным дисбактериозом кишечника.
Поражение желудочно-кишечного тракта иногда имеет несколько стертую симптоматику.
На фоне попадания возбудителя в мочевыводящие пути пациента есть вероятность развития следующих заболеваний:
Синегнойная инфекция мочевыводящих путей часто приобретает хроническое течение.
Обратите внимание : важным признаком синегнойной инфекции кожи и мягких тканей является характерное изменение цвета отделяемого из раневой или ожоговой поверхности. Гной имеет сине-зеленую окраску. Осложнением при проникновении палочки вглубь тканей может стать остеомиелит. Поражение кожи в ряде случаев приводит к гангренозной эктиме.
Синегнойная инфекция глаз проявляется следующими симптомами:
Патология может привести к гнойному воспалению конъюнктивы, кератиту и даже к повреждению ткани глазного яблока. При тяжелом течении пациенту иногда грозить значительное снижение остроты зрения и даже слепота.
Признаками бактериемии при синегнойной инфекции являются:
Важно: синегнойная палочка может поражать сосуды, суставные ткани, придаточные пазухи носа и прочие органы. Одно из наиболее тяжелых проявлений инфекции – сепсис, т. е. генерализованная инфекция.
Постановка предварительного диагноза может вызывать затруднения, т. к. специфическая для данного возбудителя симптоматика практически отсутствует (исключением можно считать цвет отделяемого при гнойном процессе в ранах).
Предполагать синегнойную инфекцию позволяют неэффективность проводимой системной антибиотикотерапии и связь патологии с травмами или некоторыми медицинскими процедурами.
Диагноз «синегнойная инфекция» может быть подтвержден только после проведения лабораторных исследований материала.
Общие анализы помогают лишь уточнить клиническую форму инфекционного заболевания.
В зависимости от предполагаемой локализации очага для диагностики также используются следующие методы исследования:
Лечение синегнойной палочки
Пациенты с подозрением на синегнойную инфекцию подлежат срочной госпитализации в профильный стационар. Больным показан строгий постельный режим на весь период проявления клинической симптоматики.
Очень часто встречаются штаммы, устойчивые к антибактериальным препаратам. В частности, палочка устойчива к тетрациклинам.
Эффективными являются следующие антибиотики:
В ряде случаев эффективен Амикацин, относящийся к последнему поколению аминогликозидов. К фторхинолонам устойчивость штаммов развивается очень быстро, но Ципрофлоксацин позволяет добиться положительных результатов.
На практике, как правило, назначают сразу не менее двух средств. К примеру, при инфекционном поражении эндокарда показаны большие дозы аминогликозидов в сочетании с препаратами пенициллинового ряда или антибиотиком широкого спектра действия из группы цефалоспоринов. Аналогичная тактика рекомендована при бактериемии, но одно из средств может быть заменено на рифампицин. При гнойном отите эффективны кортикостероиды в сочетании с антибиотиками.
Продолжительность медикаментозной терапии может составлять от 2 до 6 и более недель.
Симптоматическая (посиндромальная) терапия назначается в зависимости от характера клинических проявлений синегнойной инфекции.
В отдельных случаях больным показано хирургическое лечение. Обязательно нужна глубокая обработка инфицированных ран. Омертвевшие ткани подлежат иссечению. Иногда для сохранения жизни пациента может быть показана ампутация (в частности, при синегнойной инфекции на фоне «диабетической стопы»). Срочная операция проводится также при подозрении на некроз или абсцесс кишечника или наличие перфорации в органах ЖКТ.
Конев Александр, терапевт
Синегнойная палочка (Pseudomonas aeruginosa) - условно-патогенный микроорганизм, являющийся одним из частых возбудителей госпитальной пневмонии. Наиболее часто эта пневмония развивается у больных с ожогами, гнойными ранами, инфекциями мочевыводящих путей, в послеоперационном периоде, у пациентов, перенесших тяжелые операции на сердце и легких.
Синегнойная палочка вырабатывает ряд биологически активных веществ: пигменты, ферменты, токсины. Она выделяет в культуру характерный сине-зеленый пигмент пиоцианин, благодаря которому бактерия и получила свое название.
Наиболее важными патогенными факторами синегнойной палочки являются экзотоксин а, гемолизин, лейкоцидин и др. Она продуцирует также ряд ферментов - эластазу, металлопротеазу, коллагеназу, лецитиназу.
Антигенная структура синегнойной палочки представлена антигенами соматическими (О-антигены) и жгутиковыми (Н-антигены).
Код по МКБ-10
Симптомы пневмонии, вызванной синегнойной палочкой
Пневмония начинается остро. Состояние больных быстро становится тяжелым. У больных наблюдается высокая температура тела (характерны утренние пики лихорадки), резко выражены симптомы интоксикации, одышка, цианоз, тахикардия.
Физикальное исследование легких выявляет очаговое притупление перкуторного звука, крепитацию и мелкопузырчатые хрипы в соответствующей зоне. Характерной особенностью пневмонии является быстрое появление новых воспалительных очагов, а также частое абсцедирование и раннее развитие плеврита (фибринозного или экссудативного).
При рентгенологическом исследовании выявляются очаговые затемнения (очаги воспалительной инфильтрации), часто множественные (характерна склонность к диссеминации), при абсцедировании видны полости с горизонтальным уровнем, обнаруживается интенсивное гомогенное затемнение с верхним косым уровнем (при развитии экссудативного плеврита).
Пневмонии, вызванные другими грамотрицательными бактериями
Грамотрицательные бактерии семейства Enterobacteriae (E.coli - кишечная палочка, Enterobacteraerogenes, Serratia) широко распространены во внешней среде и являются также представителями нормальной микрофлоры человека. В последние годы эти микроорганизмы стали этиологическими факторами внутригоспитальных пневмоний, особенно аспирационных.
Пневмонии, вызванные этими возбудителями, чаще наблюдаются у лиц, перенесших операции на органах мочевыделительной системы, кишечнике; у пациентов резко ослабленных, истощенных, страдающих нейтропенией.
Симптомы и лечение заболеваний, вызванных синегнойной палочкой у детей и взрослых
Синегнойная палочка – это особо патогенная бактерия, которую можно легко заполучить при лечении в стационаре; передача ее в быту возможна, но подобное происходит реже. Наиболее часто микроб «живет» в реанимационных отделениях, ведь в них имеется большое количество аппаратуры и инструментария, используемого многократно. При этом ко многим антисептикам он не чувствителен, а некоторые, например, риванол, употребляет «в пищу». Приписывают бактерии и некий «коллективный разум».
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
О бактерии
Синегнойная палочка (Псевдомонас аеругиноза) живет в окружающей среде. Ее можно найти:
- на земле;
- на растениях;
- в воздухе;
- на предметах: умывальниках, кондиционерах, увлажнителях воздуха, кранах, в жидкостях дома – в небольшом количестве.
Также следовые (минимальные) объемы микробов можно обнаружить в составе нормальной микрофлоры кожи подмышечных ямок, паховых складок, возле носа или уха. Бактерия ведет себя мирно, пока местный иммунитет человека (pH его кожи, уровень иммуноглобулинов A в ее эпидермисе, бактерицидные свойства слюны, содержимого носоглотки и желудочного сока), а также общие защитные свойства организма поддерживаются на достаточном уровне.
Если какой-то из параметров страдает, или же Псевдомонада попадает в большом количестве, или ее «доставляют» во внутренние среды организма, развивается инфекция синегнойной палочки. Ее симптомы будут зависеть от того, в какой орган микроб попал. Так, она может стать возбудителем энцефалита, цистита, пневмонии или остеомиелита. Она способна размножаться в кишечнике, среднем ухе, абсцессах и ранах.
Синегнойная палочка не может жить в отсутствии кислорода. Из-за этого она называется облигатным (то есть обязательным) аэробом. Она является грам-отрицательным микробом, что означает ее основанную на строении окраску при использовании определенных красителей. Грам-отрицательные бактерии более патогенны, что обусловлено строением их клеточной стенки. Они образуют мало токсичных продуктов метаболизма, но при уничтожении их клетками иммунитета высвобождается внутренний фактор, ранее локализованный на мембране, что вызывает отравление организма и может стать причиной шока, который трудно вылечить (развивается поражение всех внутренних органов).
Синегнойная псевдомонада имеет размеры 0,5 микрон. Она похожа на палочку, концы которой закруглены. Есть 1 или несколько жгутиков, которые не только помогают бактерии передвигаться, но и являются дополнительными факторами агрессии. Именно по виду жгутикового белка-антигена выделяют 60 видов бактерии, отличных по своим токсигенным свойствам.
Бактерия лучше всего растет при температуре 37 градусов, но продолжает существовать и при более высоких температурах – до 42°C. Среды, где развивается синегнойная палочка – это мясо-пептонный бульон, мясо-пептонный агар, а также питательный агар (желеобразное вещество), насыщенный цетилперидиниумом-хлоридом. Так, если при посеве материала, взятого у больного (мокроты, отделяемого из раны, мочи, спинномозговой жидкости или крови) и помещенного на эти среды, появятся «точки» сине-зеленого окрашивания, это говорит о том, что возбудитель инфекции – именно синегнойная псевдомонада. Далее микробиологи изучают свойства и тип бактерии, ее чувствительность к антибиотикам, чтобы лечащему врачу, получившему такой результат, было известно, чем можно лечить человека.
Подобное микробиологическое исследование – посев на питательные среды – периодически проводят в каждом из отделений больницы, для оценки качества стерилизации инструментария и аппаратуры. Если посев обнаруживает Псевдомонаду, проводится дополнительная дезинфекция. Это гораздо экономически выгоднее, чем лечить человека с синегнойной инфекцией, поэтому подобные исследования, особенно в условиях отделений интенсивной терапии, анестезиологии и реанимации, действительно проводятся.
Синегнойная палочка вырабатывает пигменты:
- пиоцианин: именно он окрашивает среду в сине-зеленый цвет;
- пиовердин: пигмент желто-зеленого цвета, который флюоресцирует, если подвергнуть питательную среду ультрафиолетовому облучению;
- пиорубин – пигмент бурого цвета.
Бактерия устойчива ко многим дезинфицирующим растворам благодаря выработке особых ферментов, которые их расщепляют. Способны погубить ее только:
- кипячение;
- автоклавирование (стерилизация паром в условиях повышенного давления);
- 3% перекись;
- 5-10% растворы хлорамина.
«Оружие» бактерии
Синегнойная палочка «наносит удар» по организму человека благодаря тому, что:
- может перемещаться при помощи жгутиков;
- вырабатывает токсин как продукт собственной жизнедеятельности, то есть до своей гибели;
- продуцирует вещества, которые: «лопают» эритроциты, поражают клетки печени, убивают лейкоциты – иммунные клетки, которые призваны бороться с любой инфекцией;
- синтезирует вещества, которые убивают другие бактерии-«конкуренты» в месте попадания;
- «прилипают» к поверхностям и друг к другу, покрываясь общей «биопленкой», нечувствителной к антибиотикам, антисептикам и дезинфектантам. Так псевдомонадные колонии живут на катетерах, интубационных трубах, дыхательной и гемодиализной аппаратуре;
- есть ферменты, которые позволяют перемещаться по межклеточному пространству;
- синтезируют фосфолипазу, которая разрушает основную часть сурфактанта – вещества, благодаря которому легкие не «слипаются» и могут дышать;
- продуцирует энзимы, расщепляющие белки, поэтому бактерия вызывает гибель тканей в месте своего скопления в достаточном количестве.
Еще одна особенность псевдомонады в том, что она имеет множество факторов, которые позволяют бактерии не разрушаться под действием антибиотиков. Это:
- ферменты, расщепляющие основное бактерицидное вещество таких антибиотиков, как пенициллин, цефтриаксон, цефалексин и других подобных;
- дефекты белков, закрывающих поры – «бреши» в клеточной стенке микробов;
- умение микроба выводить препарат из своей клетки.
Эпидемиологические моменты
Как передается синегнойная палочка. Существуют такие пути передачи:
- воздушно-капельный (при кашле, чихании, разговоре);
- контактный (через бытовые предметы, инструментарий, двери, полотенца, краны);
- пищевой (через недостаточно обработанные молоко, мясо или воду).
Попасть инфекция может через:
- поврежденную кожу или слизистые;
- пупочную ранку;
- конъюнктиву глаз;
- слизистую оболочку любого внутреннего органа: бронхов, мочеиспускательного канала, мочевого пузыря, трахеи;
- желудочно-кишечный тракт – когда в него попала контаминированная бактериями пища.
Чаще всего все же Псевдомонас аеругиноза попадает из собственного организма: из верхних дыхательных путей или кишечника, где она может находиться в норме, в небольших количествах. «Делиться» синегнойной палочкой может:
- человек, у которого она живет в легких (и при этом он кашляет);
- когда человек страдает синегнойным стоматитом (воспалением слизистой рта) – тогда он выделяет псевдомонаду при разговоре и чихании;
- носитель бактерии (то есть здоровый человек), когда псевдомонада населяет рото- или носоглотку;
- когда еду готовит человек, имеющий гнойные раны на руках или открытых частях тела.
Основной путь все же – при проведении манипуляций в стационаре.
Повторимся: вызывать заболевание бактерия может, если:
- она попала в большом количестве;
- ее «привнесли» туда, где должно быть абсолютно стерильно;
- она попала в поврежденную кожу или слизистые, контактирующие с внешней средой (губы, нос, конъюнктива, рот, глотка, гениталии, наружное отверстие мочевыводящего канала, анус);
- снижен местный иммунитет слизистой оболочки или кожи;
- снижены защитные силы организма в целом.
Микроорганизм лучше «закрепляется» на слизистых оболочках, если человек, получивший некоторую его дозу любым из путей, после этого посетил баню, бассейн или сауну.
Кто находится в группе риска по заражению
Возбудитель особенно опасен для:
- пожилых старше 60 лет;
- детей первых трех месяцев жизни;
- ослабленных людей;
- больных муковисцидозом;
- требующих проведения гемодиализа;
- больных сахарным диабетом;
- ВИЧ-инфицированных;
- больных лейкозом;
- получивших ожоги;
- людей, перенесших трансплантацию органов;
- долго получающих гормональные препараты (например, для лечения ревматоидного артрита, красной волчанки или других системных заболеваний);
- имеющие пороки развития мочеполовой системы;
- страдающих хроническим бронхитом;
- вынужденных длительно находиться в стационаре.
Можно также спрогнозировать, какое заболевание псевдомонадной этиологии разовьется – по возрасту, первичной патологии или проводимой манипуляции
Синегнойная палочка (синегнойная инфекция)
Синегнойная инфекция является достаточно опасной и агрессивной, с высокой частотой встречаемости среди населения. До 20% всех внутригоспитальных или назокомиальных инфекций вызвано именно синегнойной палочкой. До 35% инфекций мочевыделительной системы вызывается этой палочкой, также как и 25% гнойных хирургических процессов. Четверть случаев первичных бактериемий также вызвано P. aeruginosa.
Синегнойная инфекция – острое инфекционное заболевание, вызванное микроорганизмами рода Pseudomonas, поражающими дыхательную систему, желудочно-кишечный тракт, мягкие ткани, нервную и другие системы организма.
Синегнойная палочка (Pseudomonas aeruginosa) – условно-патогенный микроорганизм рода Pseudomonas (псевдомонады). Это грамм-отрицательная (окраска по Грамму не вызывает фиолетового прокрашивания) бактерия в форме палочки с закругленными концами, размером от 0,5 до 1 мкм.

Подвижна, плотной капсулы не имеет, спор не образует. Является облигатным аэробом (размножается при доступе кислорода, повышенной влажности). При бактериологическом обследовании растет на специальных питательных средах (мясопептонный агар – МПА, мясопептонный бульон – МПБ и другие), где при ее росте появляются синевато-зеленоватые колонии со свечением (флюоресцирующие), имеющие запах жасмина. Имеет соматический О- и жгутиковый Н-антигены, а также капсульный K-антиген. H-антиген (жгутиковый) позволяет выделять около 60 сероваров синегнойной палочки. Достаточно устойчива к действию многих дезинфицирующих растворов, в некоторых из которых может размножаться. Губительно на нее действуют только 5%-й раствор хлорамина, 3%-й раствор перекиси водорода и 2%-й раствор фенола (карболовой кислоты). В природе встречается в почве, воде открытых водоемах, на растениях. Оптимальная температура роста 37°С.
Синегнойная палочка может быть патогенной для человека. Часто встречается при воспалительных процессах (гнойные раны, абсцессы), нередко вызывает инфекции мочевыводящих путей и кишечника. С высокой частотой вызывает внутрибольничные инфекции в силу распространенности у лиц с иммунодефицитами (хронические болезни, оперативные вмешательства, инфекции и другие). Синегнойную палочку можно обнаружить в дыхательных путях человека, толстом кишечнике, в наружном слуховом проходе, а также на поверхности кожи в области складок (подмышечных, паховых). При нормальном иммунитете синегнойная палочка встречает конкурентное сопротивление со стороны представителей нормальной флоры, который подавляют ее рост и вызывают гибель (например, в кишечнике).
Факторы патогенности синегнойной палочки – это:
1) подвижность за счет жгутиков;
2) способность выработки токсинов (эндотоксин, экзотоксин, эндогемолизин, фермент лейкоцидин), которые вызывают поражение эритроцитов, клеток печени, запуск интоксикации, гибель лейкоцитов в очагах;
3) высокая устойчивость к ряду антибактериальных средств за счет способности образовывать вокруг своих колоний слизеподобную капсулу - гликокаликс (в частности, устойчива к бета-лактамам, аминогликозидам, фторхинолонам), что затрудняет эффективность лечебных мероприятий у таких больных.
Причины возникновения синегнойной инфекции
Источник синегнойной инфекции – человек и животные, как больные, так и носители синегнойной палочки. Наибольший риск инфицирования несут пациенты с воспалением легких и открытыми гнойными ранами.
Пути заражения – это контактно-бытовой, воздушно-капельный, пищевой. Факторы передачи – пищевые продукты (молоко, мясные продукты), вода, а также предметы окружающей обстановки (чаще больничной) – раковины, краны, ручки кранов, дверей, унитазы, общие полотенца, руки медперсонала и плохо обработанный медицинский инструментарий. Именно эти общие факторы объясняют высокий риск инфицирования синегнойной палочкой при госпитализации и возникновении внутригоспитальных инфекций. Группу риска по синегнойной инфекции составляют ожоговые стационары, хирургические отделения больниц, акушерские и педиатрические стационары. Здесь могут возникать даже эпидемические вспышки синегнойной инфекции (при нарушении санитарно-эпидемиологического режима отделений).
Наиболее восприимчивы пациенты со сниженной иммунной защитой в силу сопутствующих острых или хронических заболеваний, а также определенные возрастные группы – пожилые лица и дети. Дети в разы чаще переносят эту инфекцию. Наиболее уязвимые детские группы – это новорожденные и детки первых 2-3х месяцев жизни, а также недоношенные малыши.
Группы риска по развитию синегнойной инфекции
№ Пациенты с определенными состояниями Возможные проявления синегнойной инфекции
1 Частые внутривенные процедуры Остеомиелит, эндокрдит
2 Лейкозы Сепсис, периректальный абсцесс
3 Болезни злокачественного роста Пневмония
4 Ожоги Сепсис, целлюлит
5 Операции на органах ЦНС Менингит
6 Трахеостомия Пневмония
7 Язвы роговицы Панофтальмит
8 Катетеризация сосудов Гнойный тромбофлебит
9 Катетеризация мочевых путей Инфекции мочеполовой системы
10 Период новорожденности Менингит, диарея
Стадии возникновения синегнойной инфекции
Инфицирование и возникновение инфекции происходит 3 стадии:
1) прикрепление синегнойной палочки к поврежденной ткани и размножение ее в месте прикрепления, то есть первичный очаг инфекции;
2) распространение инфекции в глубокие ткани – так называемая локальная инфекция (она еще сдерживается иммунитетом);
3) проникновение возбудителя в кровь с развитием бактериемии и растпространением инфекции на другие органы и ткани (септицемия).
Симптомы синегнойной инфекции
Синегнойная палочка может вызвать воспаление многих органов и систем, мы рассмотрим лишь наиболее частые ее проявления.
Синегнойная инфекция желудочно-кишечного тракта характеризуется появлением острого энтероколита или гастроэнтероколита. Выраженность проявлений зависит как от возраста пациента, так и от исходного состояния иммунитета и самого кишечника. Так, у детей старшего возраста и взрослых острое начало с рвоты, болей в области желудка (эпигастрии), а затем по всему животу, появляется слабость, плохой аппетит, тошнота, температура чаще субфебрильная (до 38°), стул до 5-7 раз в день кашицеобразный, с патологическими примесями (слизь, кровь), по цвету коричневато-зеленоватый. Длительность болезни не более 3-4 дней. Дети раннего детского возраста переносят инфекцию тяжелее – температура более высокая (до 39°), частые срыгивания или рвота, отказ от приема пищи, вялость, частый жидкий стул до 6, а иногда до 10-15 раз в сутки, стул также зеленоватый с патологическими примесями (слизь, кровь), имеет характерный зловонный запах, вздутие живота, громкое урчание. Наряду с острым течением случаются варианты с маловыраженными симптомами, но само заболевание длится до 4х недель. Особенность в раннем детском возрасте – опасность развития кишечного кровотечения, обезвоживания, а в более старшем возрасте – аппендицита и холецистита. Сопутствующее заболевание при поражении кишечника – развитие дисбактериоза, которое требует длительной терапии в период реабилитации.
Синегнойная инфекция мочевыводящих путей (МВП) проявляется возникновением циститов, уретритов, пиелонефритов. Заносится инфекция в мочевыделительную систему чаще при катетеризации мочевого пузыря. Симптомы конкретных заболеваний схожи с таковыми при других инфекциях. В большинстве случаев инфекция МВП протекает хронически по нескольку месяцев и даже лет. В редких случаях инфекция из данного первичного очага распространяется на другие органы и ткани.
Синегнойная инфекция дыхательной системы чаще развивается на фоне хронического бронхолегочного заболевания (бронхит, муковисцидоз, бронхоэктатическая болезнь), в группе риска также больные отделений реанимации и интенсивной терапии (на искусственной вентиляции легких, после проведения эндотрахеальной интубации). Возможно развитие как первичного воспаления легких, так и вторичной пневмонии, которая характеризуется затяжным течением, плохой эффективностью антибактериальной терапии, склонностью к деструктивным процессам. Симптомы пневмонии схожи с симптомами при других инфекционных поражениях легких.
Синегнойная инфекция мягких тканей и кожи возникает в местах открытых раневых, ожоговых поверхностей, ран после хирургических вмешательств, трофических язв на конечностях. Понять, что развивается синегнойная инфекция можно по отделяемому из раны, которое приобретает сине-зеленый цвет. Именно такого цвета станет раневая повязка у больного.
Также при ранениях возможно развитие синегнойного остеомиелита (поражение костной ткани).
Синегнойная инфекция уха проявляется в виде гнойного наружного отита, при котором появляется боль в ухе, гнойное отделяемое с примесью крови, реже развивается средний отит и мастоидит (воспаление сосцевидного отростка).
Синегнойная инфекция глаз развивается в результате оперативного вмешательства на глаза или травматического повреждения. Может развиться гнойный конъюктивит, возможно повреждение роговицы и самого глазного яблока. При этом у пациентов чувство «инородного тела» в глазу, боли, нарушение зрения, выделения гнойного характера.
Синегнойная инфекция нервной системы возникает у остабленных пациентов и является одним из тяжелых проявлений этого заболевания. Может развиться менингит (воспаление мягкой мозговой оболочки), менингоэнцефалит (поражение еще и вещества головного мозга). В большинстве случаев заносится инфекция из первичного очага при септическом процессе. Первично размножение синегнойной палочки в центральной нервной системе возможно после травм и оперативных вмешательств. Характерна картина гнойного менингита или менингоэнцефалита, практически не отличающегося от других инфекций. При люмбальной пункции – высокое содержание клеток в ликворе (плеоцитоз) до нескольких тысяч в мл, преобладание нейтрофилов над лимфоцитами, высокое содержание белка, жидкость при вытекании мутная с зеленоватыми хлопьями. Прогноз чаще неблагоприятный.
Из других проявлений синегнойной инфекции – это эндокардит (поражение сердечнососудистой системы), артриты, гаймориты, фронтиты, синуситы и, наконец, сепсис – генерализованная синегнойная инфекция с поражением многих органов и систем.
Обобщая вышесказанное можно выделить важные особенности синегнойной инфекции:
- При остром течении высокая частота неблагоприятных исходов в силу высокой устойчивости P. aeruginosa к ряду антибактериальных препаратов, что создает трудности в лечении и является причиной упущенного времени.
- Склонность к затяжному и хроническому течению инфекции с частыми рецидивами различной степени выраженности, что требует длительного лечения.
Диагностика синегнойной инфекции
1) Предварительный диагноз затруднителен, поскольку клинически специфических симптомов для
синегнойной инфекции нет. Настораживающие факторы в плане P. aeruginosa являются затяжное течение инфекции не смотря на проводимую антибактериальную терапию, которая не имеет своего успеха, а также связь возникновения инфекции с медицинскими манипуляциями в больницах, оперативными вмешательствами, травмами.
2) Окончательный диагноз выставляется после лабораторного обследования. Ведущий метод
обследования – бактериологический с последующей бактериоскопией. Материал для исследования может быть любой в зависимости от клинической формы – от слизи носоглотки и испражнений до мочи, спинномозговой жидкости, отделяемого из ран. Материал желательно забрать до начала антибактериального исследования. Материал засевается на специальную питательную среду, где выращиваются колонии сине-зеленого цвета с флуоресценцией, а затем они исследуются под микроскопом.

Колонии P. aeruginosa

Синегнойная палочка при бактериоскопии
Обычно сразу же проводится и другое исследование – антибиотикограмма (определение чувствительности к определенным антибактериальным препаратам).
Дополнительным методом исследования служит серологические исследования крови на антитела к P. aeruginosa, что применяется в основном ретроспективно (то есть для подтверждения инфекции).
Общеклинические методы (анализ мочи, крови, биохимия и так далее), а также инструментальные методы исследования служат помощью доктору для постановки только клинической формы синегнойной инфекции.
Лечение синегнойной инфекции
1) Организационно-режимные мероприятия сводятся к госпитализации больных с тяжелыми проявлениями инфекции в любой стационар по профилю. Постельный режим на весь период интоксикации.
2) Медикаментозное лечение.
Этиотропная терапия является достаточно сложной при синегнойной инфекции.
Высока частота встречаемости антибиотикорезистентных штаммов P. aeruginosa. Несмотря на это, существуют определенные группы антибактериальных препаратов или отдельные их представители внутри группы, которые при синегнойной инфекции сохранили свою эффективность. К ним относятся некоторые цефалоспорины (цефтазидим, цефепим), карбапенемы (имипинем, карбапинем), современный аминогликозид (амикацин), некоторые фторхинолоны (ципрофлоксацин). Доказана устойчивость P. aeruginosa к тетрациклинам, быстрое возникновение резистентности к фторхинолонам (левофлоксацин и другие).
Патогенетическая терапия и посиндромальная терапия назначается в зависимости от клинического проявления синегнойной инфекции.
Профилактика синегнойной инфекции
Основные профилактические мероприятия сводятся к профилактике иммунодефицитов (своевременному лечению хронических заболеваний, хронических инфекций), профилактике простудных заболеваний. Профилактика инфицирования детей, в чем порою виноваты сами родители (укрепления здоровья малыша, контроль питания, потребления воды, купания в открытых водоемах). Профилактика внутрибольничной передачи инфекции, как правило, зависит только от медперсонала.
Синегнойная палочка (по латыни Pseudomonas aeruginosa) -это вид подвижных аэробных бактерий, имеющих форму палочек. По Граму окрашиваются в красный цвет (грамотрицательные). Преимущественное место обитания в природе – вода и почва.
Относится к внутрибольничным инфекциям – человек заболевает во время госпитализации, при посещении больницы или в течение 30 дней после выписки.
Важно: терапия заболеваний, вызванных P. aeruginosa, затруднена в виду высокого уровня устойчивости бактерий к воздействию большинства известных антибиотиков.
Согласно данным статистики данный вид высевается в четверти случаев при хирургическом вмешательстве и в более чем 40 % при патологиях мочевыделительной системы (преимущественно при мочекаменной болезни). Кроме того примерно в 20 % является причиной первичной бактериемии.
Микробиология
Палочковидная бактерия с округленными концами, средние размеры 1-5 х 0,5-1 мкм. На одном из клеточных полюсов располагается один жгутик или пучок, обеспечивающий подвижность. Является строим аэробом, энергию получает за счёт реакций восстановления нитратов до нитритов с последующим получением газообразных оксидов и N 2 .
Способны выделять протеолитические ферменты, расщепляющие пептидную связь в белках.
Культивирование в лаборатории
Бактерия неприхотлива для лабораторного культивирования. Температурный оптимум находится в пределах 36-37 °C, максимально допустимая температура – 40 °C.
Способна расти на мясопептонном агаре, изменяя его цвет от сине-зелёного до изумрудного, синтезируя пигменты:
- феназиновый – зелёный оттенок;
- пиовердин – специфичный желто-зелёный пигмент для псевдомонад, способен флуоресцировать (светиться при облучении);
- пиорубин – тёмно коричневый оттенок.
При выращивании в мясопептонном бульоне также изменяет цвет среды, а на поверхности формирует биоплёнку. Данный факт обусловлен аэробностью вида: большинство клеток устремляется на поверхность жидкой среды, так как в её толще концентрация кислорода значительно снижается. Селективной средой является ЦПХ-агар, на которой бактерии растут в виде слизистых колоний плоской формы.
Цвет среды также изменяется до зелёного, отмечается специфический запах жасмина. При этом рост сторонней микрофлоры ( , протея или энтеробактерий) на чашках Петри с ЦПХ-агаром невозможен.
Патогенность синегнойной палочки
Патогенность – способность микроорганизмов вызывать заболевания. P. aeruginosa относят к условно-патогенными видам для человека, то есть они вызывают заболевания при определённых условиях:
- снижение напряжённости иммунитета;
- истощение, авитаминозы, послеоперационные состояния;
- наличие сопутствующих патологий (например, сахарный диабет);
- наличие сопутствующего острого инфекционного заболевания;
- высевается при гнойных поражениях тканей и ранах.
Как передается синегнойная палочка
Заразиться можно от людей, которые являются носителями или болеют данной инфекцией. Максимальную опасность представляют люди с лёгочной локализацией воспалительного процесса.
Возможные пути передачи:
- воздушно-капельный (чихание, кашель);
- контактный (прямой контакт с больным человеком, пользование общими бытовыми предметами, данный микроорганизм способен сохранять длительное время жизнеспособность на окружающих предметах);
- алиментарный (употребление обсеменённой воды, пищи без достаточной термической обработки, через грязные руки).
В больницах отмечаются вспышки нозокомиальной синегнойной инфекции в случае пренебрежения строгими правилами асептики и антисептики ли при позднем выявлении носителя инфекции. Возможна передача возбудителя вместе с плохо простерилизованными медицинскими инструментами и на руках мед.работников.
Патогенез
Главная роль в патогенезе принадлежит токсинам, которые выделяет P. aeruginosa. За счёт них происходит общая интоксикация организма. Взаимодействие с клетками тканей человека осуществляется за счёт специфических рецепторов. После прикрепления бактерий в клетках отмечается снижение синтеза фибронектина. Характерен высокий уровень устойчивости к защитным силам организма человека (факторам резистентности) за счёт чего псевдомонады вызывают обширные бактериемии.
В большей степени заболеванию подвержены люди:
- получающие длительное лечение в стационарах клиник;
- с истощением, авитаминозам, сопутствующими острыми или хроническими патологиями;
- с обширным раневыми или ожоговым повреждениями кожи;
- которым необходимы проникающие методы терапии и наблюдения (установка катетеров, желудочных зондов и искусственной вентиляции лёгких);
- с длительным курсом антибиотикотерапии с обширным спектром действия, а также гормональных препаратов (в особенности глюкокортикостероидов);
- с болезнями органов дыхания;
- с аутоиммунными патологиями;
- с положительным статусом ВИЧ;
- перенесшие нейрохирургическое оперативное вмешательство;
- с патологиями мочеполовой системы;
- новорождённые и старше 55 лет.
Диагностика
Предварительная диагностика затруднена в виду отсутствия специфических симптомов. Поводом для проведения лабораторных диагностических процедур, направленных на выявление P. aeruginosa является длительное сохранение воспалительного процесса, несмотря на применение антибактериальных препаратов обширного спектра активности. Кроме того необходимость в диагностике может возникнуть у людей, прошедших оперативное вмешательство и длительную терапию в стационаре больницы.
Лабораторные методы
Основным методом диагностики является бактериологический – культивирование биологического материала на специальных средах, учёт количества выросших колоний (степень обсеменённости) и наличия специфического зелёного пигмента. После выделения чистой культуры P. aeruginosa проводится микроскопия фиксированного препарата.
Разработаны специальные тесты для идентификации бактерий до вида по биохимическим признакам.
Как правило, наряду с выделением и идентификацией сразу же проводятся тесты по определению чувствительности чистой культуры к различным классам антибиотиков.
Серологическая диагностика
К методикам дополнительной диагностики относят серологические исследования венозной крови с целью выявления наличия специфичных к P. aeruginosa антител. Как правило, данная методика применяется при сомнительных результатах.
В норме данный вид бактерий не выделяется из биологического материала человека. Норма в кале, мокроте, раневом отделяемом и других исследуемых материалах – отсутствие роста.
Синегнойная палочка — симптомы и лечение
Длительность латентного периода может варьировать от нескольких часов до 5 суток. Симптомы проявления различаются в зависимости от того какой орган был поражён. Может наблюдаться поражение одного органа или сразу нескольких.
При поражении ногтей бактерия локализуется в пространстве между ногтевым ложем и ногтевой пластинкой либо в промежутке между искусственными ногтевыми пластинами и натуральными. При попадании влаги создаются благоприятные условия для размножения патогена.
Ноготь, инфицированный синегнойной палочкой, начинает размягчаться и темнеть. Дальнейшее проникновение возбудителя сопровождается отслоением ногтевой пластины.
Следует отметить, что искусственный материал для наращивания и моделирования ногтей не защищает от проникновения инфекции. Пренебрежение правилами стерилизации способствует распространению патогенных штаммов.
Важно дифференцировать синегнойное поражение от микозов, так как тактика лечения каждого из них принципиально различна. Запрещено самостоятельно подбирать лекарственные препараты. Подобное поведение приведёт к осложнению тяжести заболевания вплоть до опасности общей бактериемии.
P.aeruginosa изменяет цвет ногтя от сине-зелёного до красного. В первые две недели после заражения и первых проявлений пятен на ногтях отмечается их ускоренный рост. На данной стадии терапия заболевания проявляет максимальный эффект. Иных сопутствующих симптомов не отмечается.
Фото синегнойной палочки на ногтях
В случае отсутствия адекватной тактики лечения болезнь начинает прогрессировать, возможно проявление болевого симптома в месте локализации инфекции, реже – гнойные выделения.
Важно: при первых признаках инфекции ногтевой пластины обратиться к врачу с целью постановки точного диагноза и подбора методов терапии.
Синегнойная палочка в кале
В кале обнаруживается при попадании в пищеварительный тракт. Синегнойная палочка в кишечнике считается одной из наиболее тяжёлых видов инфекции. Данный факт обусловлен рядом причин:
- развитие тяжелейшей интоксикации;
- сильное обезвоживание;
- кишечная непроходимость;
- развитие кишечных кровотечений;
- образование некротических язв на стенке кишечника.
Клиническая картина при поражении ЖКТ:
- температурная лихорадка (39 ° С);
- расстройство пищеварения: тошнота и рвота;
- жидкий стул с резким запахом, примесью слизи и зелёным оттенком;
- на тяжёлой стадии отмечается наличие крови в кале;
- обезвоживание;
- интенсивные боли в животе;
- общая слабость, потеря работоспособности и сонливость.
Отмечено, что наиболее часто синегнойная палочка высевается в кале у ребёнка. У взрослых людей иммунитет активно борется с патогенами, попавшими в организм. Болезнь может протекать в вялотекущей форме с небольшим увеличением температуры и жидким калом с зелёным оттенком.
Синегнойная палочка в горле
При локализации патогена в зеве отмечаются следующим симптомы:
- покраснение и интенсивный отёк горла;
- боли при глотании;
- воспаление миндалин;
- появление гнойных налетов на слизистой;
- возможны геморрагические высыпания на слизистой;
- микротрещины на слизистой губ;
- лихорадочная симптоматика.
Проникновение P. aeruginosa в носовые ходы сопровождается выделением слизистого экссудата.
Синегнойная палочка в ухе
Попадание возбудителя в наружный слуховой проход провоцирует развитие отита. Отмечается болевой симптом, снижение остроты слуха и лихорадка. Отмечаются обильные выделения из ушей от желто-зелёного до красного цвета.
Важно: при первых же выделениях необходимо обратиться к врачу, так как прогрессирующее заболевание может стать причиной воспаления оболочек головного мозга.
Синегнойная палочка в моче
Данный вид бактерии высевается при патологиях мочеполовых органов – цистит, уретрит и пиелонефрит, а также при мочекаменной болезни. К факторам риска относят патологическое строение органов мочевыделения.
Первые признаки болезни проявляются в виде болевого симптома в области поясницы, резей при мочеиспускании, а также учащённые позывы, не приносящие облегчения. Часто изменяется цвет и запах мочи.
При камнях в почках и мочевыводящих путей примерно в 40 % случаев выделяется данный вид бактерий. Лечение мочекаменной болезни осложняется в виду высокой резистентности псевдомонад ко всем известным антибиотикам.
Палочка синегнойная в легких
Бактерия поражает людей с хроническими заболеваниями лёгких, а также больных перенесших эндотрахеальную анестезию. Болезнь может поразить человека любого возраста, однако, наиболее часто встречается палочка у грудничка и детей до 2-х лет.
Клиническая картина схожа с лёгочными заболеваниями (бронхит, пневмония). Сопровождается длительным течением, некрозом и деструкцией тканей лёгких. Часто антибиотикотерапия оказывается малоэффективной.
Синегнойная палочка в крови
Выявление возбудителя в крови пациента свидетельствует о сепсисе и возможном распространении по всему организму. Требует немедленной госпитализации, так как угрожает жизни человека.
Синегнойная палочка на коже
При попадании инфекции на кожу первоначально формируется небольшой гнойничок (чаще всего фурункул), окружённый кольцом воспалительной гипереми. Место инфекции не болезненно при пальпации, но сопровождается обильным зудом. Крепкий иммунитет человека способен полностью подавить дальнейший рост и развитие патогена. Через несколько дней на этом месте появляется корка, возможно длительное сохранение коричневого цвета поражённого участка кожи.
В случае недостаточной напряженности иммунитета происходит:
- гноение поражённой зоны с сине-зелёным отделяемым;
- увеличение области поражения;
- воспаление регионарных лимфатических узлов;
- формирование корки на раневой поверхности (от фиолетовой до чёрной).
Возможные исходы:
- полное выздоровление;
- некроз наружных слоёв кожи;
- формирование абсцесса с ограничение области поражения;
- сепсис – наиболее опасный вариант, когда микроорганизм разносится по всему организму.
Лечение синегнойной палочки антибиотиками
Терапия синегнойной инфекции проводится в условиях стационара.
При этом требуется системный подход с применением антибиотиков, иммуностимуляторов, а при необходимости проводится хирургическое вмешательство с вскрытием и дренирование гнойника.
Очень важно правильно подобрать антибиотики при синегнойной палочке у пациента. Отмечается высокая степень устойчивости данных штаммов за счёт возможности формирования механизмов резистентности. Самостоятельное лечение синегнойной палочки различными антибиотиками приведёт к мутации возбудителя и распространению устойчивых бактерий.
Врач назначает антибиотики по результатам теста на чувствительность ко всем известным классам антибактериальных молекул. Выбираются те антибиотики, чувствительность к которым у синегнойной палочки была максимально высокой.
Предпочтение отдаётся карбопенемам, аминогликозидам или монобактамам. Схему антибиотикотерапии с расчетом допустимой дозы, кратности приёма лекарства и длительности определяет только лечащий врач.
Отдельное внимание уделяется . На данный момент максимальную эффективность при синегнойной палочке проявляет – антибиотик 3-го поколения. Минимально допустимый возраст пациента – 2 месяца.
В случае выделения штамма у беременной женщины список допустимых антибиотиков значительно сужается. Необходимо оценивать возможные риски от антибиотикотерапии и синегнойной инфекции. Лечение проводится строго в условиях круглосуточного стационара.
В чем опасность синегнойной палочки
Главная опасность синегнойной инфекции заключается в трудности её лечения и возможном сепсисе с последующим инфицировании всего организма. Согласно статистике регистрируется порядка 70 % летальных исходов при тяжёлой стадии синегнойной болезни у человека.
При своевременном и адекватном подборе лечения наблюдается полное выздоровление без последствий.
Профилактика
Очень важно осуществлять профилактические меры внутри больниц, направленные на предупреждение развития и распространения возбудителя. Необходимо строго соблюдать правила асептики и антисептики помещений, инструментов и мед. персонала. Также рекомендована регулярная смена применяемых в стационаре антибиотиков.
Индивидуальные меры профилактики сводятся к укреплению иммунитета и избеганию контакта с больными людьми. В настоящее время разработана эффективная вакцина, которая вводится пациентам с ослабленным иммунитетом перед определением в стационар и лицам, контактировавшим с больными людьми.
(обычно после гриппа А)
Возбудители, этиология : пневмококк, золотистый стафилококк, гемофильная палочка (редко).
Диагностические критерии
сразу или несколькими днями позже перенесённого гриппа:
Острое начало заболевания, лихорадка с ознобом, сухой болезненный кашель, боль на стороне поражения;
Синдром конденсации лёгочной ткани - изменение характера дыхания на стороне поражения, появление тупости при перкуссии, наличие крепитации в зоне усиленной бронхофонии и перкуторной тупости;
Воспалительный синдром -повышение СОЭ, нейтрофильный лейкоцитоз, белки острой фазы воспаления»;
Рентгенологическое подтверждение синдрома конденсации лёгочной ткани;
Наличие в мазках мокроты грам(+) или грам(-) флоры;
Бактериологическое или серологическое выявление возбудителя.
Препарат выбора : ванкомицин (ванкоцин).
Препараты резерва : полусинтетические пенициллины, устойчивые к пенициллина-зам (диклоксациллин, клоксациллин, нафциллин, оксациллин, метициллин).
При выявлении гемофильной палочки возможно использование ампициллина-сульбактама, пиперациллина-тазобактама, тикарциллина-клавуланата или имипенема. Применение амантадина и ремантадина для лечения бактериальной постгриппозной пневмонии не оправдано.
Внутрибольничная пневмонии
Возбудитель, этиология: в первые дни пребывания в стационаре - грамположительная флора (золотистый стафилококк, эпидермальный стафилококк, энтерококки);
при длительном пребывании в стационаре - грамотрицательная флора (синегнойная палочка, клебсиелла, энтеробактеры, моракселла); анаэробы; атипич-ная флора.
Пневмония, вызванная синегнойной палочкой
Этиология
Правильнее говорить, что пневмония вызвана грамотрицательной флорой, поскольку «чисто» синегнойной инфекции нет. Обычно имеются ассоциации большинства энтеробактерий, среди которых происходит колонизация клебсиеллой и синегнойной палочкой.
Всё, относящееся к пневмонии, вызваннойклебсиеллой, относится и к пневмонии, вызванной синегнойной палочкой. Данный возбудитель поражает сильно истощённых больных, особенно после операций на грудной клетке.
Диагностические критерии пневмонии, вызванной синегнойной палочкой
типичная бактериальная пневмония, возникающая у крайне ослабленного больного;
На фоне длительного нерационального лечения антибиотиками, после операций на легкие и сердце, полостных операций, на фоне хронической инфекции лолости рта я придаточных пазух носа. у ослабленных больных;
Окрашивание мокроты по Граму помогает в выявлении грамотрицательной флоры, но не позволяет морфологически уточнить конкретного возбудителя; белее тоумы посевы крови или плевральной жидкости;
Прогрессирующее ухудшение общего состояния на фоне традиционой антимикробной терапии;
Синдром конденсации лёгочной ткани (перкуторно, аускультативно рентгенологически) выражен хорошо;
Сравнительно быстрое появление тяжёлых осложнений: абсцедирование пневмонии, эмпиема плевры, септикопиемия;
Неэффективность проводимой традиционной антибактериальной терапии (поскольку синегнойная палочка устойчива к большинству антибиотиков).
Лечение
Препараты выбора: имипенем (меронем) + аминогликозиды (гемтамициц, амикацин, тобрамицин) или цефтазидим (фортум мироцеф) или цефоперазон или цефтизоксин или цефвпим (цефалоспорин 4 поколения).
Внимание! При выявлении синегнойной палочки назначаются сразу два антибиотика, воздействующие на грамотрицательную флору - цефтазидим (фортум, мироцеф) + нетилмицин.
Препараты резерва: те же, а также ванкомицин (ванкоцин), метронидаэол, клиндамицин, спирамицин (ровамицин), цефуроксим (кетоцеф).
Внутрибольничная пневмония на фоне ЧМТ, интубации, длительного применения антибиотиков.
БЕЗ НЕЙТРОПЕНИИ
Возбудители, этиология : энтеробактерии, синегнойная палочка, золотистый стафилококк, легионелла, моракселла.
Препараты выбора : имипенем или пенициллины, активные в отношении псевдомонад (пиперациллин, мезлоциллин) + аминогликозиды (нетилмицин, тобрамицин) или ципрофлоксацин (ципробай).
Препараты резерва : фторхинолоны + аминопенициллны (амоксициллин, амоксициллин с клавулановой кислотой, ампициллин-сульбактам).
При выявлении золотистого стафилококка - ванкомицин (ванкоцин).
Возможен респираторный дистресс-синдром: госпитальная пневмония + прогрессирующий фиброз лёгких. Это проявляется высокой лихорадкой, появлением новых инфильтратов в лёгких, лейкоцитозом, гнойным характером мокроты. Если с помощью открытой биопсии лёгких подтверждён диагноз фиброэирующего альвеолита - показано применение КСТ в высоких дозах.