Диагностика цирроза печени: лабораторные и инструментальные методы. Как отличить цирроз печени от других заболеваний с подобными симптомами В домашних условиях
Цирроз печени - это диффузный процесс, характеризующийся фиброзом и трансформацией нормальной структуры печени с образованием узлов. Он служит конечной стадией ряда хронических заболеваний печени. Тяжесть и прогноз цирроза зависят от объёма сохранившейся функционирующей массы паренхимы печени, выраженности портальной гипертензии и активности основного заболевания, приведшего к нарушению функций печени.
МКБ-10 K74 Фиброз и цирроз печени K70.3 Алкогольный цирроз печени K71.7 С токсическим поражением печени K74.3Первичный билиарный цирроз K74.4 Вторичный билиарный цирроз K74.5 Билиарный цирроз неуточнённый K74.6 Другой и неуточнённый цирроз печени К72 Хроническая печёночная недостаточность К76.6 Портальная гипертензия.
Пример формулировки диагноза
Эпидемиология
Цирроз печени занимает первое место среди причин смертности от болезней органов пищеварения (исключая опухоли). Распространённость составляет 2–3% (на основании данных аутопсий). Цирроз печени наблюдают в 2 раза чаще у мужчин старше 40 лет по сравнению с общей популяцией.
Этиология
Наиболее частыми причинами развития цирроза печени выступают следующие заболевания и состояния. ■ Вирусные гепатиты - (B, C, D). ■ Почти всегда развитию алкогольного цирроза предшествует постоянное употребление алкоголя в течение более 10 лет. Риск поражения печени достоверно увеличивается при употреблении более 40–80 г чистого этанола в день в течение не менее 5 лет. ■ Иммунные заболевания печени: аутоиммунный гепатит, болезнь «трансплантант против хозяина». ■ Заболевания жёлчных путей: вне- и внутрипечёночная обструкция жёлчных путей, вызванные различными причинами, холангиопатии у детей. ■ Болезни обмена веществ: гемохроматоз, недостаточность α1-антитрипсина, болезнь Вильсона–Коновалова, муковисцидоз (кистозный фиброз), галактоземия, гликогенозы, наследственная тирозинемия, наследственная непереносимость фруктозы, абеталипопротеинемия, порфирии. ■ Нарушение венозного оттока из печени: синдром Бадда–Киари, веноокклюзионная болезнь, тяжёлая правожелудочковая сердечная недостаточность. ■ Применение гепатотоксичных ЛС (метотрексатаB, амиодаронаC), токсинов, химикатов. ■ Другие инфекции: шистосомоз, бруцеллёз, сифилис, саркоидоз. ■ Другие причины: неалкогольный стеатогепатит, гипервитаминоз А. Время, необходимое для развития фиброза печени, в значительной степени зависит от этиологического фактора. Наиболее часто наблюдаемые формы фиброза и цирроза развиваются медленно: алкогольный цирроз печени формируется за 10–12 лет злоупотребления алкоголем, вирусные циррозы печени формируются через 20–25 лет после инфицирования. Наиболее быстрые темпы развития цирроза печени (несколько месяцев) отмечены у пациентов с билиарной обструкцией опухолевой этиологии и у новорожденных с атрезией жёлчевыводящих протоков.
Профилактика
Профилактика цирроза печени включает своевременное выявление состояний, способных приводить к его развитию, и адекватную коррекцию обнаруженных нарушений. ■ Гемохроматоз. Несколько исследований продемонстрировали экономическую эффективность популяционного скрининга на наследственный гемохроматоз. Во время скринига определяют железо в сыворотке крови, общую и свободную железосвязывающую способность сыворотки. Если эти показатели повышены, их определяют повторно и при достоверном повышении обследуют пациента на гемохроматоз. ■ Скрининг на злоупотребление алкоголем: ограничение потребления алкоголя достоверно уменьшает вероятность развития цирроза печениB. Возможно применение CAGE-теста (Cut - резать, Angry - сердитый, Guilty - виновность, Empty - пустой), включающего четыре вопроса. 1. Возникало ли у Вас ощущение того, что Вам следует сократить употребление спиртных напитков? 2. Возникало ли у Вас чувство раздражения, если кто-то из окружающих (друзья, родственники) говорил Вам о необходимости сократить употребление спиртных напитков? 3. Испытывали ли Вы когда-нибудь чувство вины, связанное с употреблением спиртных напитков? 4. Возникало ли у Вас желание принять спиртное на следующее утро после эпизода употребления алкоголя? Чувствительность и специфичность составляют примерно 70%, основное достоинство - возможность тестирования при сборе анамнеза. Положительный ответ более чем на два вопроса позволяет заподозрить алкогольную зависимость, сопровождающуюся изменениями поведения и личности. Из лабораторных признаков маркёрами злоупотребления алкоголем могут выступать преобладающее повышение активности АСТ по сравнению с АЛТ, повышение ГГТП, Ig A, увеличение среднего объёма эритроцитов. Все эти признаки обладают высокой специфичностью при относительно низкой чувствительности, за исключением активности ГГТП, повышение которой считают высокоспецифичным признаком как злоупотребления алкоголем, так и алкогольной зависимостиA. ■ Скрининг на вирусы гепатита B и C: подробнее см. статью «Гепатиты вирусные острые и хронические». У индивидуумов с факторами риска хронических гепатитов необходимо провести исследование на вирусы гепатита В и C. Выживаемость больных с хроническими гепатитами, как при наличии цирроза, так и без него, существенно выше при своевременной интерферонотерапииB. ■ Скрининг при использовании гепатотоксичных препаратов, в первую очередь метотрексатаB и амиодаронаC, - определяют активность АЛТ и АСТ каждые 1–3 мес. Указанные препараты при длительном применении могут приводить к циррозу печени. ■ Скрининг среди родственников больных с хроническим поражением печени. Обследуют родственников первой степени родства: определяют степень насыщения трансферрина и сывороточную концентрацию ферритина (выявление врождённого гемохроматозаB), сывороточную концентрацию церулоплазмина (диагностика болезни Вильсона–КоноваловаB), выявление дефицита α1-антитрипсина. ■ Скрининг для выявления неалкогольной жировой болезни печени. Факторы риска - сахарный диабет 2 типа, ожирение, гиперлипидемия, отношение активности АСТ/АЛТ выше 1,0; особенно существенно возрастает риск у пациентов старше 45 летB. Всем пациентам из группы риска необходимо провести УЗИ печени для выявления стеатоза. Пациентов необходимо проинформировать о возможности развития цирроза печени.
Скрининг
Скрининг на выявление непосредственно цирроза печени не проводят. Скрининговые мероприятия осуществляют с целью выявления заболеваний и состояний, способных привести к циррозу печени (см. выше раздел «Профилактика»).
Классификация
Циррозы печени разделяют по этиологии (см. выше раздел «Этиология») и степени тяжести, для чего применяют классификацию по Чайлду–ПьюA (табл. 4-10). Таблица 4-10. Определение степени тяжести цирроза печени по Чайлду–Пью
|
Показатель |
|||
|
Энцефалопатия |
|||
|
Мягкий, легко поддаётся лечению |
Напряжённый, плохо поддаётся лечению |
||
|
Концентрация билирубина сыворотки крови,мкмоль/л (мг%) |
Менее 34 (<2,0) |
34–51 (2,0–3,0) |
Более 51 (>3,0) |
|
Уровень альбумина сыворотки крови, г |
|||
|
Протромбиновое время (с), илипротромбиновый индекс (%) |
Более 6 (<40) |
||
Каждый из показателей оценивают в баллах (соответственно в 1, 2 или 3 балла). Интерпретацию осуществляют по следующим критериям. ■ Класс A (компенсированный) - 5–6 баллов. ■ Класс B (субкомпенсированный) - 7–9 баллов. ■ Класс C (декомпенсированный) - 10–15 баллов.
Диагностика
План обследования
Предположить диагноз цирроза печени позволяют клинико-анамнестические данные (симптоматика очень разнообразна, см. раздел «Анамнез и физикальное обследование»), подтвердить - результаты лабораторно-инструментального обследования. Необходимо установить этиологию заболевания, поскольку в ряде случаев этиотропная терапия позволяет замедлить прогрессирование заболевания и снизить смертность. Наиболее частые причины - вирусные гепатиты и злоупотребление алкоголем, менее частые причины перечислены в разделе «Этиология». В ряде случаев причину цирроза обнаружить не удаётся, в этом случае устанавливают диагноз криптогенного цирроза печени. При установлении диагноза необходимо дополнительно оценивать следующие параметры. ■ Состояние основных функций печени: наличие синдромов цитолиза, холестаза, состояние свёртывающей системы крови (для цирроза характерен геморрагический синдром), белково-синтетической функции печени. ■ Выявление синдрома гиперспленизма (в первую очередь по количеству тромбоцитов). ■ Выявление и оценка степени портальной гипертензии (опасной в первую очередь кровотечением из варикозно расширенных вен пищевода и желудка - ФЭГДС). ■ Обнаружение возможного асцита. ■ Оценка психического статуса для своевременности диагностики печёночной энцефалопатии. Тяжесть цирроза печени определяют по классификации печёночно-клеточной функции при циррозе печени по Чайлду–Пью (см. раздел «Классификация»).
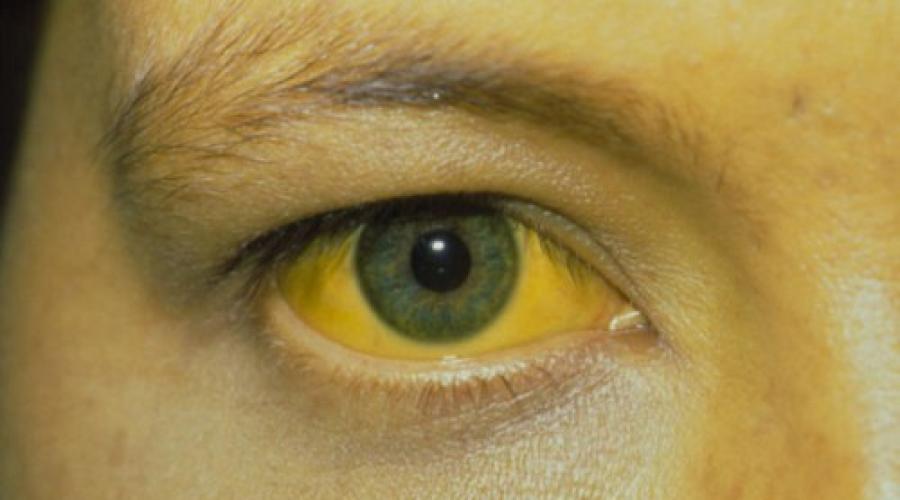
Анамнез и физикальное обследование Характерны следующие симптомы и синдромы. ■ Общая симптоматика: сонливость, слабость, повышенная утомляемость и зуд кожи. При выраженной сонливости, равно как и при раздражительности и агрессивном поведении, необходимо исключать печёночную энцефалопатию. ■ Изменения печени и селезёнки: печень уплотнена и увеличена, однако иногда может быть небольших размеров. У большинства больных пальпируется умеренно увеличенная селезёнка (проявления портальной гипертензии). ■ Желтуха: начальные признаки желтухи незаметны для больного и характеризуются иктеричностью склер и слизистых оболочек, уздечки языка, лёгким потемнением мочи, которому больные обычно не придают должного значения. ■ Затруднения дыхания (дыхание поверхностное, учащённое) могут быть обусловлены: асцитом с повышением внутрибрюшного давления и ограничением подвижности диафрагмы, хронической сердечной недостаточностью, гидротораксом на фоне отёчно-асцитического синдрома. ■ Геморрагический синдром (вследствие нарушения синтеза факторов свёртывания крови в печени): характерны кровоточивость дёсен, носовые кровотечения. Больные замечают, что синяки и кровоподтёки образуются даже при незначительных механических воздействиях. ■ Портальная гипертензия: асцит, варикозное расширение вен пищевода и желудка, расширение вен передней брюшной стенки в виде «головы Медузы», спленомегалия, печёночная энцефалопатия. ■ Асцит (проявление портальной гипертензии): увеличение живота в объёме за счёт скопившейся жидкости (может скапливаться более 10–15 л жидкости, типичен «лягушачий живот»), при большом её количестве создаётся картина «напряжённого асцита», выбухание пупка, иногда с его разрывами, перкуторные признаки жидкости в брюшной полости, положительный симптом флюктуации. ■ Прочие признаки, характерные для цирроза печени: ✧ телеангиэктазии на верхней половине туловища и лице; ✧ ладонная эритема; ✧ гинекомастия; ✧ атрофия яичек/аменорея; ✧ отёки ног (при асците); ✧ шум Крювелье–Баумгартена - венозный шум над животом, связанный с функционированием венозных коллатералей; ✧ контрактура Дюпюитрена, более типичная для цирроза печени алкогольной этиологии; ✧ изменения концевых фаланг пальцев рук по типу барабанных палочек; ✧ атрофия скелетной мускулатуры, отсутствие оволосения в подмышечной впадине; ✧ увеличение околоушных слюнных желёз (типично для пациентов, страдающих алкоголизмом); ✧ печёночный запах возникает при декомпенсации функций печени, предшествует и сопровождает развитие печёночной комы; ✧ хлопающий тремор также характерен для декомпенсации печёночных функций. Особенно пристальное внимание нужно уделять признакам развившихся осложнений: ■ симптомам желудочно-кишечных кровотечений: кровавая рвота, мелена, систолическое АД менее 100 мм рт.ст. со снижением его на 20 мм рт.ст. при переходе в вертикальное положение, ЧСС более 100 в минуту; ■ признакам спонтанного бактериального перитонита - разлитой боли различной интенсивности в брюшной полости, лихорадке, рвоте, диарее, признакам пареза кишечника; ■ спутанности сознания, отражающей развитие печёночной энцефалопатии; ■ снижению суточного диуреза - вероятному признаку развития почечной недостаточности.
Цирроз печени это практически необратимый патологический процесс. Как диагностировать цирроз печени знает врач-гастроэнтеролог. Для этого, прежде всего, проводится тщательный опрос и физикальный осмотр пациента, после чего назначается ряд лабораторных исследований крови и урины. Но наибольшей диагностической ценностью обладают инструментальные методики. Лучше всего отображается цирроз печени на УЗИ.
Предварительная диагностика цирроза в домашних условиях
Чтобы человек обратился за помощью к специалисту, у него должны быть основания, т. е. жалобы на проявление тех или иных неприятных признаков. В домашних условиях предположить наличие подобного заболевания можно самостоятельно, основываясь на проявлении такой симптоматики, как:
- желтуха – приобретает жёлтый оттенок не только кожный покров, но ещё слизистые ротовой полости и глаз. Такой процесс обуславливается тем, что печень начинает неправильно функционировать и вырабатывать большое количество билирубина;
- изменение оттенка урины и каловых масс, что развивается на фоне предыдущего признака. Моча становится тёмно-коричневой, а кал обесцвечивается до серого цвета;
- увеличение размеров передней стенки брюшной полости – говорит о том, что подобное расстройство стало предрасполагающим фактором к скоплению жидкости в брюшине. Такой процесс обуславливается застоем желчи в протоках печени. Кроме этого, может появиться дискомфорт и болезненность в животе при выполнении тяжёлых физических нагрузок, а также отёчность нижних конечностей;
- утрата аппетита, отчего происходит снижение массы тела. Человек при этом нормально питается, но ослабленная печень не способна перерабатывать и усваивать полезные вещества, поступающие с пищей;
- сильная слабость – большое количество пациентов отмечает снижение сил до такой степени, что человек не может выполнять даже элементарные действия;
- депрессивное состояние, которое сопровождается нарушениями сна и безразличием ко всему происходящему;
- отсутствие сексуального влечения к противоположному полу – нередко свидетельствует о наличие цирроза печени, потому что воспалительный процесс может затрагивать близлежащие органы брюшины и малого таза;
- ощущение тяжести в желудке и быстрого насыщения от пищи – объясняется тем, что увеличенная в размерах печень сдавливает желудок;
- приобретение представителями мужского пола некоторых признаков женского начала, в частности увеличение размеров молочных желез;
- запоры, сменяющиеся диареей. При этом происходит уменьшение периода времени на переваривание пищи. После еды до процесса дефекации проходит не более часа;
- потеря кожей влаги и эластичности. Помимо желтоватого оттенка, кожный покров может покрываться тёмно-коричневыми пятнами;
- покраснение языка и ладоней.

Но основным симптомом цирроза печени, с которым люди обращаются в медицинское учреждение, является болевой синдром. Для того чтобы выявить проблемы с печенью, необходимо слегка надавить на область её проекции, т. е. в зону под правыми рёбрами. При подобном заболевании человек будет ощущать сильную боль тянущего характера, которая сохраняется достаточно длительное время. При сильном увеличении поражённого органа можно самостоятельно прощупать контуры печени через тонкий слой кожи.
Врачебная диагностика
После поступления пациента в больницу его сразу же отправляют на обследование к гастроэнтерологу. Первое, что должен сделать специалист – это ознакомиться с историей болезни и анамнезом жизни человека. Это даст возможность определить некоторые причины возникновения подобного расстройства, например, многолетний алкоголизм или наличие гепатита.
Затем врач должен обязательно опросить пациента. Это поможет выявить наличие, начальное время появления и интенсивность выражения клинической картины. Выслушав жалобы, специалист проводит тщательный физикальный осмотр, для обнаружения внешних признаков недуга.
Подобное обследование должно обязательно включать в себя пальпацию всей области передней стенки брюшной полости. Такая мера позволит не только обнаружить скопление жидкости и увеличение размеров печени, но ещё дифференцировать цирроз печени с другими недугами, которые могут иметь аналогичную симптоматику. Например, острые воспалительные процессы в брюшине, желчном пузыре или поджелудочной железе. Такие состояния требуют немедленного проведения хирургической операции.
Для предварительного утверждения цирроза есть несколько способов. Ими могут послужить определённые зоны на животе, которые в ответ на пальпацию дают повышенную восприимчивость, болевые точки в области правого подреберья, а также различные способы надавливания и изучения реакции пациента. При подобном недуге в проекции печени врач почувствует край этого органа – он плотный, острый и доставляет человеку боль. При значительном увеличении, когда печень выходит за пределы подреберья, врач нащупает жёсткие бугристые образования.
Обязательно осуществляется пальпация селезёнки в области под левыми рёбрами. Для такой болезни характерно некоторое увеличение её объёма. Пальпация и постукивание нижних отделов брюшины проводится для обнаружения в этой зоне скопившейся жидкости.
Отёчность нижних конечностей определяют по оставшимся следам пальцев после надавливания.
Лабораторные методики диагностики
Чтобы выяснить объёмы поражения печени и определиться с будущей тактикой лечения, пациенту показаны лабораторные методы диагностики для определения наличия характерных изменений в крови, урине и каловых массах.
Общие и биохимические исследования крови необходимы для выявления изменения её состава. При циррозе печени обнаруживают увеличение количества лейкоцитов, а также снижение эритроцитов и гемоглобина. Проверяют способность крови к свёртываемости и наличие показателей, которые указывают на поражение печени.
Исследование урины и кала, прежде всего, направлено на выявление изменения их оттенка – основной показатель нарушения нормального функционирования поражённого органа. Кроме этого, анализы мочи необходимы для определения наличия сопутствующего расстройства, поскольку при циррозе печени снижается иммунитет и человек подвержен частым вирусным или простудным заболеваниям.
После завершения лабораторной диагностики, пациентам необходимо прохождение аппаратного обследования.
Инструментальные методы диагностирования цирроза
Инструментальная диагностика цирроза печени включает в себя выполнение:
- ЭГДС – это процедура исследования поверхности органов брюшной полости, а также рассмотреть расширенную венозную сеть и место локализации возможных скрытых кровотечений, которыми может сопровождаться цирроз;
- УЗИ – покажет изменение объёмов поражённого органа, наличие застоев крови и желчи;
- лапароскопии – это эндоскопическая процедура изучения печени, во время которой проводится биопсия.

Помимо этого, нередко используют радионуклидный метод, при котором в кровь вводят изотопы, оседающие в клетках печени. При циррозе на экране ультразвукового обследования будут видны затемнённые пятна.
Однако самым информативным и распространённым способом диагностики является УЗИ при циррозе печени. Во время такого обследования изучаются размеры поражённого органа, прослеживается соответствие параметров между долями печени, определяются особенности кровоснабжения, а также строение желчных протоков и желчного пузыря.
Во время проведения такой процедуры очень важно обнаружить специфические проявления болезни. УЗИ-признаками цирроза печени являются:
- увеличение размеров поражённого органа и ярко выраженная неровность контуров;
- изменение поверхности – она неровная и бугристая, за счёт формирования фиброзных узлов;
- наличие большого количества участков с повышенной эхогенностью, т. е. чувствительностью к ультрафиолетовым лучам;
- сморщивание правой доли печени – отмечается на поздних стадиях протекания заболевания;
- изменение сосудистого рисунка, отмечается обратный ток крови в сосудах;
- уменьшение параметров желчного пузыря;
- обнаружение большого количества жидкости в брюшине;
- спленомегалия.
Именно по УЗИ-обследованию уточняют диагноз «цирроз печени» и назначают наиболее эффективную тактику лечения этого недуга.
Похожие материалы
Алкогольный цирроз печени – хронический недуг, при котором происходит разрушение здоровых тканей и их замена фиброзными клетками. В результате этого, на печени образуются мелкие узелки и рубцы, отчего печень не может нормально выполнять свои функции. Длиннотекущим оно является потому, что основная причина формирования недуга - это многолетнее распитие алкогольных напитков, которые содержат этанол. В международной классификации заболеваний МКБ-10, подобное расстройство имеет собственный код – К70.3.
Как определить цирроз печени? Распознать цирроз печени можно на ранней стадии по клиническим проявлениям болезни и анамнезу жизни пациента. А подтвердить диагноз помогают лабораторно-инструментальные методы исследования.
Для начала нужно выяснить у обследуемого, есть ли у него предрасполагающие факторы к возникновению цирроза печени:
- наличие вирусных гепатитов;
- аутоиммунных поражений печени;
- употребление алкоголя свыше 10 – 12 лет;
- болезней желчевыделительной системы: обтурация опухолью или камнем желчного протока, спайки протока, воспалительные заболевания;
- болезни накопления железа или меди;
- врожденная непереносимость глюкозы и другие болезни.
Если есть вышеперечисленные заболевания, то дальнейшее внимание должно сосредоточиться на выявлении ранних признаков цирроза.
Очень разнообразны. Вот на что нужно обратить внимание, чтобы распознать цирроз печени:
- Сонливость, слабость, быстрая утомляемость или, наоборот, агрессивное поведение, раздражительность, бессонница и изменение почерка. Так же больных беспокоит зуд кожи;
- На ранней стадии болезни характерно слегка желтушное окрашивание склер, уздечки языка, слизистых. Слегка темной становится моча, что очень редко у себя замечают больные;
- Увеличение печени (по правой реберной дуге): она уплотнена, выступает из-под ребра на более чем 2 см. Иногда цирроз может протекать и без увеличения печени;
- Увеличение селезенки: так же с помощью пальпации (ощупывания) определяется, на сколько сантиметров орган выступает из-под ребра;
- Очень легко возникают синяки и кровоизлияния, даже при незначительных ударах; возможны частые носовые кровотечения и кровотечения при чистке зубов: возникают потому, как печень не синтезирует кровоостанавливающие вещества;
Другие признаки:
- сосудистые звездочки на коже лица, шеи и груди;
- ладонная эритема;
- отеки ног;
- увеличение грудных молочных желез у мужчин, а также уменьшение в размере яичек;
- отсутствие месячных у женщин;
- увеличение в размере слюнных желез (наиболее характерный признак при циррозе печени у пациентов с хроническим алкоголизмом);
- контрактура Дюпиутрена (спастическое поражение мышц кисти, тоже характерна для людей злоупотребляющих спиртным);
- печеночный запах изо рта (для поздней стадии болезни);
- уменьшение скелетной мускулатуры;
- отсутствие волос в подмышках.
Как диагностировать цирроз печени на поздних стадиях болезни, чтобы избежать ? На поздних стадиях могут выявляться признаки болезни:
- Живот увеличивается в размере, в животе скапливается жидкость в объеме более 15 л. Это осложнение цирроза называется асцит. Передняя брюшная стенка напряжена, пупок выворачивается наружу, могут быть разрывы пупка;
- Затрудненное дыхание, оно становится учащенным и поверхностным за счет ограничения движения диафрагмы и возникновения одного из осложнений – ;
- Расширение вен на коже живота в виде своеобразного рисунка головы медузы, расширение вен в слизистой пищевода и желудка, откуда может начаться опасное для жизни кровотечение. Это осложнение называется и появляется на поздних этапах развития цирроза печени.

А при выявленном циррозе печени необходимо знать о признаках осложнений болезни, которые являются очень опасными и могут закончиться смертью при отсутствии лечения. Эти осложнения проявляются:
- Низким давлением. Артериальное систолическое (верхнее) давление ниже 100 мм ртутного столба, при переходе человека в вертикальное положение резко снижается на 20 мм ртутного столба. Пульс учащен. Может появиться рвота кровью, кофейной гуще, а также черный стул. Эти симптомы свидетельствуют о развитии грозного осложнения — кровотечения из расширенных вен слизистой желудка и пищевода;
- Уменьшение количества суточной мочи может определяться как признак гепаторенального синдрома;
- или спутанность сознания может проявляться таким осложнением цирроза как печеночная энцефалопатия;
- Увеличение температуры тела, боли в брюшной полости различной интенсивности, запор, диарея, рвота являются симптомом бактериального перитонита.
Чтобы вовремя обнаружить цирроз, кроме выявления клинических признаков необходимо использовать физикальные методы исследования и опрос:
- измерение массы тела. Больные циррозом печени теряют массу тела;
- измерение объема живота. Резкое увеличение объема живота свидетельствует о развитии асцита (осложнение цирроза, скопление большого количества жидкости в животе);
С помощью опроса выявляют у пациента:
- употребление алкоголя: употребление алкоголя свыше 12 лет по 40 – 80 мл чистого этанола в сутки позволяет заподозрить развитие цирроза печени;
- также факт об инфицировании вирусными гепатитами В, С, D должен настораживать в связи с вероятностью развития цирроза печени;
- болезни, протекающие с закупоркой желчевыводящих путей: обтурация опухолью близлежащих органов, камнем желчного пузыря или спайками протока желчного;
- аутоиммунные болезни в анамнезе;
- болезни накопления: гемохроматоз и болезнь Вильсона – Коновалова;
Все эти признаки позволяют выявить пациентов с циррозом печени и затем детально их обследовать.
При обнаружении данных симптомов, необходимо обратиться к доктору для определения дальнейшей тактики диагностики и лечения, что является залогом здоровья и долголетия.
Следующим этапом распознавания этой болезни являются диагностика с помощью методов исследования: лабораторных и инструментальных.
Какие же лабораторные анализы и инструментальные методы исследования используют, чтобы проверить печень на цирроз? Не существует одного только анализа на цирроз. Чтобы достоверно выявить заболевание, необходимо полноценно обследоваться, то есть сдать комплекс анализов и пройти исследования.
Прежде всего, это:
- общий развернутый анализ крови: определяет гемоглобин, эритроциты и лейкоциты, тромбоциты и лимфоциты, скорость оседания эритроцитов. При циррозе печени изменения характеризуются ускорением скорости оседания эритроцитов, уменьшением количества тромбоцитов, а количество лимфоцитов служит показателем степени истощения организма пациента;
- биохимический анализ: увеличение активности ферментов печени: аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы, увеличение количества билирубина как общего, так и его фракций, снижение количества общего белка, увеличение концентрации гамма-глобулинов;
А также определяют глюкозу в сыворотке крови, количество натрия, калия, креатинина и мочевины (увеличиваются при развитии осложнения – гепаторенального синдрома).
Для того чтобы выявить причину цирроза печени необходимы следующие исследования:
- Определение вирусов гепатитов (фрагменты РНК и ДНК в крови человека) и антител к этим вирусам;
- При предположении аутоиммунного поражения печени необходимо сдать анализ на обнаружение антител антиядерных, антимитохондриальных и др.;
- Исследование церуллоплазмина (болезнь Вильсона – Коновалова);
- Исследование количества ферритина, трансферрина при предположительном диагнозе: гемохроматоз;
- Исследование системы гемостаза: время свертывания крови, протромбиновый индекс и др.;
- Анализ мочевого осадка и анализ мочи общий;
- Анализ кала.
С помощью инструментальных методов исследования можно узнать об объеме поражения печени, о состоянии организма и стадии заболевания.
К ним относятся:

Заключение
Как же распознать цирроз печени на ранней стадии? Для этого нужно быть очень внимательным к себе и своим близким.
Если присутствует хотя бы один фактор возникновения цирроза печени (алкоголь, гепатиты вирусные, лекарственные, аутоиммунные, болезни желчевыделительной системы, болезни накопления железа и меди и другие), то необходимо очень настороженно относиться к своему здоровью и своевременно определять цирроз печени на ранней стадии, опираясь на вышеперечисленные признаки.
Это позволит вовремя обратиться к врачу, получить адекватное лечение и остановить процесс цирроза, предупредить осложнения и продлить жизнь.
Цирроз печени – заболевание, которое характеризуется изменениями структуры ткани печени, вызванными гибелью гепатоцитов и замещением их соединительной тканью. Болезнь часто протекает бессимптомно даже на поздних стадиях развития. Анализы при циррозе печени позволяют выявить уровень нарушения функций печеночных клеток, степень тяжести заболевания и составить прогноз его дальнейшего развития.
Вопреки общепринятым представлениям, хронический алкоголизм – хоть и четко определенный фактор развития цирроза, но не единственно возможная его причина.
Какие еще факторы вызывают это заболевание:
- хронические вирусные гепатиты;
- аутоиммунные гепатиты;
- хроническая интоксикация на производстве (бензол, нафталины, тяжелые металлы);
- лекарственные препараты (антибиотики, нестероидные противовоспалительные, цитостатики, гормональные контрацептивы);
- генетически вызванные нарушения обмена меди или железа;
- заболевания желчевыводящих путей, вызывающие хронический застой желчи в печеночных протоках.

Кроме того, возможен вариант идиопатического цирроза, когда причину выявить не удается. Это обычно характерно для первичного билиарного цирроза у молодых женщин, когда по неизвестным причинам желчь начинает застаиваться в мелких протоках, вызывая их воспаление и некроз.
Развиваясь годами, цирроз изменяет наследственный аппарат клеток печени, приводя к появлению поколений патологически измененных гепатоцитов и вызывая иммуновоспалительный процесс.
Лабораторная диагностика цирроза печени
При подозрении на это заболевание обязательно берутся следующие анализы:

Маркеры вирусов гепатита позволяют определить одну из возможных причин болезни печени, анализ кала на скрытую кровь – выявить одно из возможных осложнений (кровотечение из варикозно расширенных вен пищевода).
Ни один анализ крови при циррозе печени не следует рассматривать изолированно: диагностическое и прогностическое значение они имеют только в комплексе.
Клинический анализ крови
Анализ крови при заболевании печени проводится с подсчетом форменных элементов крови, в том числе тромбоцитов.
Для цирроза характерно снижение количества клеток крови. Венозный застой, вызванный этой патологией, приводит к возникновению синдрома гиперспленизма, который характеризуется увеличением как размеров селезенки, так и ее активности. В норме этот орган разрушает поврежденные и состарившиеся клетки крови: эритроциты, лейкоциты и тромбоциты, и повышенная его активность вызывает, соответственно, анемии, лейкопении и тромбоцитопении. Подобные изменения характерны для поздних стадий цирроза.
Увеличение СОЭ свидетельствует о вялотекущем воспалительном процессе. Кроме того, оно может быть вызвано изменением соотношения между белками крови.
Физиологические нормы:
- гемоглобин: 130-160 г/л для мужчин, 120-140 г/л для женщин;
- эритроциты: 4-5х10 12 /л для мужчин, 3-4х10 12 /л для женщин;
- лейкоциты: 4,9х10 9 /л;
- тромбоциты: 180-320х10 9 /л;
- СОЭ – 6-9 мм/ч.
Биохимические показатели
Поскольку печень – это тот орган, в котором синтезируется большая часть белков организма и многих ферментов (которые по структуре своей являются белками), нарушение функции гепатоцитов соответственно изменяет биохимический статус крови.
Билирубин
Это вещество образуется при разрушении гемоглобина и миоглобина. Сам по себе билирубин токсичен: печень собирает его и выводит вместе с желчью. Увеличение его количества свидетельствует о разрушении гепатоцитов и застойных явлениях в желчных протоках. Тем не менее, в 40% случаев билирубин при циррозе печени не выходит за пределы нормы.
Норма – 8,5-20,5 мкМоль/л.
Аминотрансферазы
Или трансаминазы, ферменты, которые содержатся во всех тканях организма. Наибольший интерес представляет аланинаминотрансфераза (АлТ), максимальные концентрации которой выявляются в гепатоцитах, и аспартатаминотрансферраза (АсТ), максимум которой имеется в сердечной мышце, но и клетки печени содержат ее в достаточном количестве. Повышенные показатели трансаминаз в крови свидетельствуют о разрушении гепатоцитов. При циррозе трансаминазы увеличиваются незначительно (в 1,5-5 раз), в сравнении с изменениями, выявляющимися при гепатитах, так как процесс уже не столь активен, как при остром воспалении. Нормализация количества трансаминаз в крови может свидетельствовать о далеко зашедших стадиях цирроза и уменьшенном количестве гепатоцитов.
Норма АлТ 7-40 МЕ/л; АсТ – 10-30 МЕ/л.
Гаммаглютамилтранспептидаза
Еще один фермент, в норме находящийся внутри клеток. Изолированное увеличение его концентрации в крови при циррозе говорит о токсическом поражении печени, в сочетании с увеличенным холестерином крови и повышением количества билирубина, увеличенные показатели гаммаглутамилтранспептидазы (допускаются оба варианте написания) свидетельствуют о внутрипеченочном холестазе (застое желчи в протоках печени).
Норма 10-71 Ед/л для мужчин и 6-42 Ед/л для женщин.
Щелочная фосфатаза
Норма – 80-306 Ед/л.
Альбумины
Белки крови, которые синтезируются в печени. При нарушении ее функций количество альбуминов плазмы крови уменьшается.
Норма: 35-50г/л, что составляет 40-60% общего белка крови.
Гамма-глобулины
Это комплекс иммуноглобулинов. При циррозе печени содержание их в плазме крови увеличивается, что свидетельствует о присоединении к воспалительному процессу аутоимунного компонента.
Норма: 12-22% в сыворотке крови.
Протромбиновое время
Время образования протромбинового сгустка в плазме крови, анализ, указывающий на состояние свертывающей системы. Поскольку все белки свертывающей системы синтезируются внутри гепатоцитов, гибель клеток печени влечет за собой нарушение свертываемости крови. Для прогностических целей часто используют не собственно показатели протромбинового времени, а одну и его производных – международное нормализованное отношение, которое определяется сравнением скорости образования сгустка с эталонной нормой; с поправкой на международный коэффициент.
Норма 11-13,3 с, МНО: 1,0-1,5.
Сывороточное железо
Может указывать на одну из причин развития цирроза – генетическую патологию, вызывающую нарушение обмена железа – гемахроматоз. При этом железо избыточно накапливается внутри клеток печени, токсически воздействуя на гепатоциты.
Норма 11-28 мкМоль/л для мужчин и 6,6-26 мкМоль/л для женщин.
Общий анализ мочи
Несмотря на то, что чаще всего используется для оценки состояния почек, исследование мочи может дать представление и о некоторых функциях печени. Цирроз печени вызывает повышенный уровень билирубина в крови, выделяясь с мочой, он изменяет анализы. Билирубин появляется в моче, чего при нормальном состоянии быть не должно. Также увеличивается количество уробилиногена – производного билирубина, который в утренней моче обычно отсутствует, а в суточной содержится в количестве 5-10 мг.
Прогностическое значение
Данные лабораторных исследований используют для определения тяжести заболевания. Обычно применяется классификация по Чайлд-Пью.
| Показатель | Единицы | 1 балл | 2 балла | 3 балла |
| Билирубин | мкМоль/л | <34 | 34-51 | >51 |
| Альбумины | г/л | >35 | 30-35 | <35 |
| МНО | <1.7 | 1.7-2.3 | >2.3 | |
| Асцит | нет | Поддается лечению | Плохо поддается лечению | |
| Печеночная энцефалопатия | Нет | 1-2 | 3-4 |
Определяются баллы по каждому показателю, и подсчитывается их общая сумма.
- Компенсированный цирроз – 5-6 баллов (класс А).
- Субкомпенсированный цирроз – 7-9 баллов (класс В).
- Декомпенсированный цирроз – 10-15 баллов (класс С).
Если среди пациентов, имеющих компенсированный цирроз печени по Чайлд-Пью, годичная выживаемость составляет 100%, а двухлетняя – 85%, то среди больных с субкомпенсированным циррозом падает до 81% и 57% соответственно, а среди пациентов с циррозом класса С – до 45% и 35%.
Если же говорить об ожидаемой продолжительности жизни, то для больных с циррозом класса А она достигает 20 лет, тогда как среди больных циррозом класса С падает до года.
По зарубежным критериям, трансплантация печени показана при достижении 7 баллов по Чайлд-Пью. Высокая необходимость трансплантации возникает у больных с циррозом класса С.
Цирроз печени – заболевание вялотекущее, часто с небольшим количеством симптомов. Клинические анализы помогут выявить тяжесть состояния при этом заболевании печени, составить тактику лечения и определить прогноз.
>> цирроза печени
Термин цирроз (от греч. kirrhos лимонно-желтый) – описывает патологический процесс который характеризуется разрастанием соединительной ткани в каком-либо органе с деформацией структуры самого органа. Пролиферация соединительной ткани приводит к замещению нормальных тканей органа (паренхимы) соединительной тканью. Цирроз, как правило, является следствием длительных воспалительных процессов, которые вызывают гибель паренхимы органа. Недостаточное снабжение тканей органа кислородом стимулирует гибель нормальных клеток органа и развитие соединительной ткани, тем самым способствуя развитию цирроза.
Цирроз печени это тяжелое. необратимое заболевание, являющееся заключительной стадией развития всех хронических воспалительных заболеваний печени. В США смертность от цирроза печени составляет 9,1 на 100 000 населения. Наиболее распространенными причинами цирроза печени являются хронический алкоголизм и алкогольный гепатит (45%), хронический гепатит В и С.
При циррозе печени ткани печени замещаются соединительной тканью. Параллельно с этим появляются очаги регенерации (восстановления) печеночной ткани. С морфологической точки зрения различаем несколько видов цирроза печени:
- Микронодулярный цирроз при котором размер очагов регенерации печеночной ткани не превышает 1 сантиметра. Этот вид цирроза развивается в основном у больных алкоголизмом.
- Макронодулярный цирроз при котором размер очагов регенерации тканей печени превышает несколько сантиметров. Такая морфологическая форма цирроза чаще всего развивается после перенесенного гепатита.
- Смешанный вид цирроза – совмещает морфологические характеристики обеих форм описанных выше.
Клиническое развитие цирроза мало зависит от морфологической формы, однако было отмечено, что первичный рак печени чаще развивается на фоне макронодулярного цирроза, предположительно, из-за высокой регенеративной активности клеток печени.
Методы диагностики цирроза печени
Начальным этапом диагностики (при первом обращении больного к врачу) является уточнение жалоб пациента и общий осмотр больного. Благодаря высокой компенсаторной возможности клеток печени, развитие цирроза печени может долгое время быть бессимптомным. Однако, большинство больных циррозом жалуются на общее недомогание, слабость, потерю аппетита, снижение веса, кожный зуд, боли в суставах, выпадение лобковых волос, снижение либидо, нарушения менструального цикла. Часто присутствуют нарушения со стороны желудочно-кишечного тракта: тошнота, рвота, диарея, обесцвечивание каловых масс, непереносимость жирной пищи и алкоголя. Нередко у больных циррозом отмечается повышение температуры тела. Боли в правом подреберье являются классическим симптомом цирроза печени. Как правило, боли тупые, ноющие. Появление болей связано с растяжением капсулы печени, хорошо иннервированной блуждающим нервом. Увеличение размеров печени устанавливают при общем осмотре больного.
Примерно в 20% случаев первым симптомом цирроза печени является рвота с кровянистым содержимым (рвота в виде «кофейной гущи»). Появление кровянистой рвоты связано с кровотечением из расширенных вен пищевода, через которые кровь от внутренностей в обход печени попадает в верхнюю полую вену. Также могут присутствовать кровоточивость десен и кровоизлияния в кожу - признаки нарушения системы свертываемости крови.
Нарушения со стороны нервной системы (энцефалопатия) представлены извращением цикла сна и бодрствования (бессонница ночью и сонливость днем), эмоциональной нестабильностью больных, нарушениями памяти и сознания. При декомпенсации цирроза может развиться печеночная кома.
При осмотре больного, обращают внимание на состояние кожных покровов, ногтей, волос. Кожа больного циррозом печени (особенно при холестатическом циррозе) может быть желтушной (желтуха нарастает с прогрессией цирроза). Другие «кожные знаки» цирроза представлены телеангиэктазиями («сосудистые звездочки») – небольшие пятнышки расположенные обычно на коже верхней части туловища, состоящие из расширенных кровеносных сосудов и ладонной эритемой (красная окраска ладоней). Появление этих кожных знаков обусловлено неспособностью печени инактивировать женские половые гормоны вызывающие расширение кровеносных сосудов. Волосы и ногти больного тонкие и ломкие – признак нарушения обмена витаминов и железа.
При пальпации живота, отмечают изменение размеров (уменьшение или увеличение) печени и ее структуры. Поверхность печени становится бугристой, а консистенция – уплотненной. Пальпация печени болезненна.
Увеличение размеров селезенки отмечается примерно в 50% случаев цирроза.
Декомпенсированный цирроз печени проявляется резким ухудшением состояния больного, максимальным развитием венозных коллатералей и появлением асцита. Декомпенсация функции печени приводит к развитию геморрагического синдрома и прогрессии энцефалопатии вплоть до печеночной комы.
В процессе сбора анамнестических данных (опрос больного) важно выяснить возможную причину развития цирроза (хронический алкоголизм, вирусный гепатит).
Первый этап диагностики позволяет установить предположительный диагноз цирроза печени. Принимая во внимание тот факт, что цирроз печени подразумевает глубокую морфологическую реорганизацию печени проводят дополнительные обследования для определения морфологических характеристик поражения печени. Для забора образца тканей печени проводят пункцию-биопсию печени. Полученные материалы подвергают гистологическому анализу. Порой удается установить лишь морфологический тип цирроза (см. в начале статья), а иногда возможно определение специфических признаков алкогольного или вирусного гепатита (то есть определение этиологии заболевания). Увеличение размеров печени и селезенки выявляется при помощи обычной радиографии живота.
Ультразвуковое исследование (УЗИ) позволяет определить общие очертания и размеры печени, диаметр воротной вены и структуру тканей печени, наличие жидкости в брюшной полости (асцит). Также УЗИ используют также для определения очагов злокачественного перерождения тканей печени (рак). Особенности потальной и внутрипеченочной гемодинамики исследуют при помощи Доплер эхографии.
Радионуклидное исследование (сцинтиграфия) заключается во введении в организм радиоактивного элемента (радиофармацевтическое вещество) и наблюдением за его фиксацией в органах. Этот метод обладает меньшей разрешающей способностью, чем ультразвуковое исследование, однако, в отличии от последнего, сцинтиграфия печени предоставляет возможность оценить функцию печени. При циррозе, уменьшается способность печени захватывать и удерживать радиофармацевтические вещества. Пониженная концентрация радиоактивного элемента в печени спустя некоторое время после его введения снижает контрастность картины печени. Также выявляются нефункционирующие зоны вообще неспособные фиксировать радиофармацевтический препарат. Параллельно с уменьшением захвата радиофармацевтического препарата на уровне печени увеличивается его захват на уровне селезенки. На снимке определяется селезенка увеличенных размеров. Осаждение радиофармацевтического препарата в костях таза и позвоночника является неблагоприятным признаком, говорящим о критическом снижении функции печени.
Компьютерная томография и магнитно-ядерный резонанс помогают определить очаги ракового роста в пораженной циррозом печени. Под контролем ультразвука эти очаги могут быть пунктированы, а полученные материалы исследованы на предмет гистологической принадлежности. Как уже упоминалось выше, одним из осложнений цирроза печени является злокачественная трансформация клеток печени с развитием первичного рака печени (печеночно-клеточный рак). Как правило, определение в печени очага злокачественного роста при помощи одного из методов визуализации коррелирует с повышением содержания в крови особого белка альфа-фетопротеина, который является маркером опухолевого роста.
Наиболее информативным методом диагностики внутреннего кровотечения при циррозе является фиброгастродуоденоскопия, которая позволяет рассмотреть расширенные вены пищевода, кардиальной части желудка или определить другой источник кровотечения – язва желудка или двенадцатиперстной кишки.
Лабораторные методы исследования:
Общий анализ крови
в большинстве случаев выявляет анемию. Анемия может быть вызвана как нарушением кроветворения (недостаток железа, фолиевой кислоты), так и потерей крови во время внутренних кровотечений либо повышенным разрушением эритроцитов в селезенке при гиперспленизме. Повышение числа лейкоцитов является признаком присоединения инфекции, снижение – признаком гиперспленизма. Снижение количества тромбоцитов возникает из-за осаждения большей части тромбоцитов в увеличенной селезенке.
Биохимические исследования выявляют повышение уровня щелочной фосфатазы (норма 30-115 Ед./л (U/l)) и АСАТ(AST, аспартат аминотрансфераза, норма 5-35 Ед./л (U/l)), а так же прогрессивный рост концентрации билирубина в крови (норма связанный билирубин 0,1-0,3 мг/дл; свободный билирубин 0,2-0,7 мг/дл). Параллельно отмечается снижение фракции альбуминов крови (белки синтезируемые в печени) и повышение фракции глобулинов.
Библиография:
- Михайлов М.К. Эхография в диагностике цирроза, М: МЕД пресс-информ, 2003
- Алексеев В.Г Диагностика и лечение внутренних болезней: Руководство для врачей, М. : Медицина, 1996
- Андреев Г.Н. Диагностика и лечение хронических диффузных заболеваний печени, Великий Новгород, 2003
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
