Рожистое воспаление: симптомы, лечение. Рожистое воспаление: причины, проявления, признаки, методы лечения Что вызывает рожистое воспаление кожи
Читайте также
Рожистое воспаление (или просто рожа) – одна из бактериальных инфекций кожи, которая может поражать любой ее участок и приводит к развитию выраженной интоксикации. Заболевание течет по стадиям, из-за чего легкая форма, не нарушающая качество жизни, может перейти в тяжелую. Затяжное рожистое воспаление без правильного лечения, в конечном итоге, приведет к отмиранию пораженной кожи и страданию всего организма.
Важно, чтобы при наличии характерных симптомов рожи больной обратился к доктору, а не лечился самостоятельно, ожидая прогрессирования болезни и развития осложнений.
Причины рожи
Чтобы возникло рожистое воспаление, необходимо соблюдение трех условий:
- Наличие раны – чтобы в кожу проникла бактерия, не обязательно иметь обширное повреждение мягких тканей. Достаточно царапины, «растрескивания» кожи ног или небольшого пореза;
- Попадание в рану определенного микроба – считается, что рожистое воспаление может вызвать только гемолитический стрептококк А. Помимо местного повреждения кожи, он вырабатывает сильные токсины и нарушает работу иммунитета. Это проявляется интоксикацией организма и возможностью рожи рецидивировать (появляться снова, через определенное время);
- Ослабленный иммунитет – этот фактор имеет большое значение для развития инфекции кожи. Рожистое воспаление практически не встречается у здоровых людей, чей иммунитет не ослаблен другой болезнью или вредными условиями жизни (стрессом, физическими/психическими перегрузками, курением, наркоманией, алкоголем и т.д.).
Несмотря на то, что заболевание может возникнуть у каждого человека, при вышеперечисленных условиях, страдают преимущественно люди старческого возраста. Также в группу риска входят младенцы, больные сахарным диабетом, ВИЧ, любой онкологической патологией или принимающих глюкокортикостероиды/цитостатики.
Какое бывает рожистое воспаление
Различают несколько форм рожистого воспаления, которые отличаются по выраженности симптомов, тяжести и тактике лечения. Следует отметить, что они могут последовательно переходить одна в другую, поэтому важно своевременно начинать лечение.
Принципиально следует разделять следующие формы болезни:
- Эритематозная рожа – проявляется классическими симптомами, без каких-либо дополнительных изменений кожи;
- Буллезная форма – характеризуется формированием пузырей на коже с серозным содержимым;
- Геморрагическая (буллезно-геморрагическая) – особенность этого вида рожи заключается в повреждении инфекцией мелких кровеносных сосудов. Из-за этого кровь пропотевает через их стенку и формирует пузыри с геморрагическим содержимым;
- Некротическая – наиболее тяжелая форма, при которой происходит омертвение пораженной кожи.
В зависимости от расположения, рожа может быть на лице, ноге, руке. Значительно реже инфекция формируется в области промежности или на других участках туловища.
Начало рожистого воспаления
От момента заражения раны до появления первых симптомов, в среднем, проходит 3-5 суток. Симптомы рожистого воспаления кожи лица, руки, ноги и любой другой локализации начинаются с подъема температуры и болезненности пораженной области. Как правило, в первый день болезни наблюдается лихорадка не более 38 о С. В дальнейшем температура тела может подниматься до 40 о С. Из-за действия стрептококка, у больного отмечаются все характерные признаки интоксикации организма:
- Выраженная слабость;
- Снижение/утрата аппетита;
- Повышенная потливость;
- Повышенная чувствительность к яркому свету и раздражающему шуму.
Через несколько часов после повышения температуры (до 12 часов) появляются симптомы поражения кожи и лимфатических структур. Они несколько отличаются, в зависимости от расположения, но их объединяет один признак – это выраженная краснота кожи. Рожа может распространяться за пределы пораженного участка, или оставаться только в одной области. Это зависит от агрессивности микроба, сопротивляемости организма к инфекции и времени начала терапии.
Местные симптомы рожи
Общими признаками рожистого воспаления на коже являются:
- Сильное покраснение пораженного участка (эритема), которое несколько возвышается над поверхностью кожи. От здоровых тканей эритема отграничена плотным валиком, однако при распространенной роже его может и не быть;
- Боль при прощупывании области покраснения;
- Отек пораженной области (стопы, голени, лица, предплечья и т.д.);
- Болезненность лимфатических узлов, рядом с очагом инфекции (лимфаденит);
- При буллезной форме, возможно появление прозрачных пузырей на коже, заполненных кровью или серозной жидкостью (плазмой).
Помимо общих признаков, рожа имеет свои особенности при локализации в разных частях тела. Их необходимо учитывать, чтобы вовремя заподозрить инфекцию и своевременно начать лечение.
Особенности рожистого воспаления кожи лица
Лицо – наиболее неблагоприятная локализация инфекции. Этот участок тела очень хорошо снабжается кровью, что способствует развитию выраженного отека. Лимфатические и кровеносные сосуды соединяют поверхностные и глубокие структуры, из-за чего есть вероятность развития гнойного менингита. Кожа лица достаточно нежная, поэтому повреждается инфекцией несколько сильнее, чем при других локализациях.
Учитывая эти факторы, можно определить особенности симптомов рожистого воспаления на лице:
- Болезненность инфицированной области усиливается при жевании (если рожа расположена в области нижней челюсти или на поверхности щек);
- Выраженный отек не только покрасневшего участка, но и окружающих тканей лица;
- Болезненность при прощупывании боковых поверхностей шеи и под подбородком – это признак воспаления лимфоузлов;
Симптомы интоксикации при инфицировании кожи лица выражены сильнее, чем при других локализациях. В первые сутки, температура тела может возрасти до 39-40 о С, появиться выраженная слабость, тошнота, сильная головная боль и потливость. Рожистое воспаление на лице – это повод немедленно обратиться к доктору или в приемный покой хирургического стационара.
Особенности рожи на ноге
Существует убеждение среди докторов, что рожистое воспаление нижней конечности тесно связано с нарушением правил личной гигиены. Отсутствие регулярного мытья ног создает отличные условия для размножения стрептококков. В этом случае, для их проникновения в кожу достаточно одной микротравмы (трещины на стопах, небольшой царапины или прокола).
Особенности клинической картины рожи в области ног следующие:
- Инфекция располагается на стопе или на голени. Бедро поражается достаточно редко;
- Как правило, в области паховых складок (на передней поверхности тела, где бедро переходит в туловище) можно обнаружить болезненные образования округлой формы – это воспаленные паховые лимфоузлы, которые сдерживают распространение стрептококковой инфекции;
- При выраженном лимфостазе, отек ноги может быть достаточно сильным и распространяться на стопу, область голеностопного сустава и голень. Обнаружить его достаточно легко – для этого необходимо пальцем прижать кожу к костям голени. Если имеется отек, то после отнятия пальца будет сохраняться ямка в течение 5-10 секунд.
В большинстве случаев, рожистое воспаление нижних конечностей протекает значительно легче, чем при другом расположении инфекции. Исключение составляют некротическая и осложненная формы.
Особенности рожи на руке
Стрептококковая инфекция поражает кожу рук достаточно редко, так как большую концентрацию микробов вокруг раны создать достаточно трудно. Рожа на верхней конечности может быть следствием прокола или пореза загрязненным предметом. Группу риска составляют дети дошкольного и школьного возрастов, внутривенные наркоманы.
Рожистое воспаление на руке чаще всего распространенное – оно захватывает несколько сегментов (кисть и предплечье, плечо и предплечье и т.д.). Так как на верхней конечности, особенно в области подмышечной ямки, хорошо развиты лимфатические пути, отек может распространяться от пальцев рук до грудных мышц.
Если прощупать внутреннюю поверхность плеча или подмышечные впадины можно обнаружить регионарный лимфаденит. Лимфатические узлы будут увеличены в размерах, гладкие, болезненные.
Диагностика
Установить наличие рожистого воспаления доктор может после первичного осмотра и прощупывания пораженной области. Если у пациента нет сопутствующих заболеваний, из дополнительных методов диагностики достаточно использовать только общий анализ крови. О наличие инфекции будут свидетельствовать следующие показатели:
- Скорость оседания эритроцитов (СОЭ) – более 20 мм/час. Во время разгара болезни может ускоряться до 30-40 мм/час. Нормализуется ко 2-3-й недели лечения (норма – до 15 мм/час);
- Лейкоциты (WBC) – более 10,1*10 9 /л. Неблагоприятным признаком считается снижение уровня лейкоцитов менее 4*10 9 /л. Это свидетельствует о неспособности организма адекватно противостоять инфекции. Наблюдается при различных иммунодефицитах (ВИЧ, СПИД, рак крови, последствия лучевой терапии) и при генерализованной инфекции (сепсисе);
- Эритроциты (RBC) – снижение уровня ниже нормы (менее 3,8*10 12 /л у женщин и 4,4*10 12 /л у мужчин) может наблюдать при геморрагической роже. При других формах, как правило, остается в пределах нормы;
- Гемоглобин (HGB) – также может снижать, при геморрагической форме болезни. Норма показателя от 120 г/л до 180 г/л. Уменьшение показателя ниже нормы – повод начать прием препаратов железа (при назначении их врачом). Снижение уровня гемоглобина ниже 75 г/л – показание для переливания цельной крови или эритромассы.
Инструментальная диагностика используется при нарушении притока крови к конечности (ишемии) или наличии сопутствующих болезней, такие как облитерирующий атеросклероз, тромбофлебит, тромбангиит и т.д. В этом случае, пациенту могут назначить доплерометрию нижних конечностей, реовазографию или ангиографию. Эти методы определят проходимость сосудов и причину ишемии.
Осложнения рожи
Любая рожистая инфекция, при несвоевременно начатом лечении или значительно ослабленном организме больного, может привести к следующим осложнениям:
- Абсцесс – это гнойная полость, которая ограничена капсулой из соединительной ткани. Является наименее опасным осложнением;
- Флегмона – разлитой гнойный очаг в мягких тканях (подкожной клетчатке или мышцах). Приводит к повреждению окружающих структур и значительному усилению симптомов интоксикации;
- Гнойный флебит – воспаление стенки вены на пораженной конечности, что приводит к ее уплотнению и сужению. Флебит проявляется отеком окружающих тканей, покраснением кожи над веной и повышением местной температуры;
- Некротическая рожа – омертвение кожи в пораженной стрептококком области;
- Гнойный менингит – может возникнуть при расположении рожистой инфекции на лице. Это тяжелое заболевание, которое развивается из-за воспаления оболочек головного мозга. Проявляется общемозговыми симптомами (невыносимой головной болью, помутнением сознания, головокружением и т.д.) и непроизвольным напряжением определенных групп мышц;
- Сепсис – самое опасное осложнение рожи, которое в 40% случаев заканчивается смертью пациента. Это генерализованная инфекция, поражающая органы и приводящая к формированию гнойных очагов по всему организму.
Не допустить формирование осложнений можно, если своевременно обратиться за медицинской помощью и не проводить лечиться самостоятельно. Только доктор может определить оптимальную тактику и назначить терапию рожистой инфекции.
Лечение рожистого воспаления
Неосложненные формы рожи не требуют проведения операции – их лечат консервативно. В зависимости от состояния больного решается вопрос о необходимости его госпитализации. Однозначные рекомендации есть только в отношении рожистого воспаления на лице – таких пациентов следует лечить только в стационаре.
Классическая схема терапии включает в себя:
- Антибиотик – оптимальным эффектом обладает комбинация защищенных пенициллинов (Амоксиклав) и сульфаниламидов (Сульфален, Сульфадиазин, Сульфаниламид). В качестве альтернативного препарата можно использовать Цефтриаксон. Рекомендуемый срок антибактериального лечения 10-14 дней;
- Антигистаминный препарат – так как стрептококк может скомпрометировать иммунитет организма и вызвать реакции, подобные аллергическим, следует использовать эту группу препаратов. В настоящее время, лучшими (но дорогостоящими) препаратами являются Лоратадин и Дезлоратадин. Если у пациента нет возможности их приобрести, доктор может рекомендовать в качестве альтернативы Супрастин, Димедрол, Клемастин и т.д.;
- Обезболивающее средство – при рожистом воспалении используются негормональные противовоспалительные средства (НПВСы). Следует отдавать предпочтение Нимесулиду (Найз) или Мелоксикаму, так как они обладают наименьшим количеством побочных реакций. Альтернатива – Кеторол, Ибупрофен, Диклофенак. Их использование следует сочетать с приемом Омепразола (или Рабепразола, Лансопразола и т.д.), что поможет уменьшить негативное влияние НПВСов на слизистую желудка;
- Антисептические повязки с 0,005% Хлоргексидином – важный компонент терапии. При наложении, повязка должна быть обильно смочена раствором и оставаться мокрой в течение нескольких часов. Поверх повязки накладывают стерильный бинт.
Чем лечить рожистое воспаление кожи, если возникли местные осложнения или развилась буллезная рожа? В этом случае, выход только один – госпитализация в хирургический стационар и выполнение операции.
Хирургическое лечение
Как уже было сказано, показаниями к операции является формирование гнойников (флегмон, абсцессов), омертвение кожи или буллезная форма рожистого воспаления. Не следует бояться хирургического лечения, в большинстве случаев оно занимает не более 30-40 минут и проводится под общим обезболиванием (наркозом).
В ходе операции, хирург вскрывает полость гнойника и убирает его содержимое. Рана, как правило, не ушивается – ее оставляют открытой и устанавливают резиновый выпускник, для оттока жидкости. При обнаружении мертвых тканей, их полностью удаляют, после чего продолжают консервативную терапию.
Хирургическое лечение буллезной формы рожистой инфекции происходит следующим образом: доктор вскрывает имеющиеся пузыри, обрабатывает их поверхности антисептиком и накладывает повязки с 0,005% раствором Хлоргексидина. Таким образом профилактируется присоединение посторонней инфекции.
Кожа после рожистого воспаления
В среднем, лечение рожистой инфекции занимает 2-3 недели. По мере того, как уменьшается местная воспалительная реакция и снижается количество стрептококка, кожа начинает обновляться. Краснота уменьшается и на месте поврежденной области появляется своеобразная пленочка – это отделяется «старая» кожа. Как только она окончательно отторгнется, ее следует самостоятельно удалить. Под ней должен быть неизмененный эпителий.
В течение следующей недели, может сохраняться шелушение кожи, что является нормальной реакцией организма.
У части пациентов рожистое воспаление может принять рецидивирующее течение, то есть появляться снова на прежнем месте через определенное время (несколько лет или месяцев). В этом случае, кожа будет подвержена трофическим нарушениям, может сформироваться хронический отек конечности или замещение эпителия соединительной тканью (фиброз).
Частые вопросы от пациентов
Вопрос:
Насколько опасна эта инфекция?
Рожистое воспаление – тяжелое заболевание, которое опасно сильной интоксикацией и развитием осложнений. Как правило, при своевременно начатом лечении прогноз является благоприятным. Если же больной обратился спустя неделю или больше от начала инфекции, его организм ослаблен сопутствующими болезнями (сахарным диабетом, сердечной недостаточностью, ВИЧ и т.д.), рожа может привести к фатальным последствиям.
Вопрос:
Как восстановить кожу после рожистого воспаления?
Практически при всех формах рожи этот процесс происходит самостоятельно, без вмешательства докторов. Главное – устранить источник инфекции и местные воспалительные явления. Исключение составляет некротическая рожа. В этом случае, кожу можно восстановить только хирургической операцией (пластикой кожи).
Вопрос:
Почему рожа возникает несколько раз на одном и том же месте? Как это предотвратить?
В данном случае, речь идет о рецидивирующей форме рожистого воспаления. Стрептококк группы А обладает способностью нарушать работу иммунитета, что приводит к повторным воспалительным реакциям в пораженной коже. К сожалению, адекватных методов профилактики рецидивов не разработано.
Вопрос:
Почему в статье не упомянут Тетрациклин (Юнидокс, Доксициклин) для лечения рожи?
В настоящее время, антибиотики Тетрациклинового ряда не используют для лечения рожистой инфекции. Исследования показали, что большинство гемолитических стрептококков устойчивы к этому препарату, поэтому рекомендуется применять следующие антибиотики при роже — комбинацию синтетический пенициллин + сульфаниламид или цефалоспорин 3-го поколения (Цефтриаксон).
Вопрос:
Следует ли использовать физиотерапию при лечении рожи?
Нет. Физиотерапия во время острого периода приведет к усилению воспаления и распространению инфекции. Ее следует отложить до восстановительного периода. После подавления инфекции возможно использование магнитотерапии или УФО.
Вопрос:
Отличается ли лечение рожи, при разных расположения инфекции (на лице, на руке и т.д.)?
Лечение рожистого воспаления руки, ноги и любой другой части тела проводится по единым принципам.
Одна из серьёзных кожных патологий - рожистое воспаление. Заболеть может практически каждый, поэтому важно знать, как проявляется рожа и какими способами с ней бороться.
Что представляет собой рожа
Рожа - заболевание инфекционной природы, для которого характерно локальное поражение верхних слоёв кожи и подкожной клетчатки. Другое название патологии - рожистое воспаление. Болезнь может часто рецидивировать и осложняться.
Встречается рожа часто, среди всех инфекционных патологий она занимает четвёртое место. Воспалительный процесс вызывает стрептококк, заражение происходит воздушно-капельным, реже контактным путём. Источником становится больной какой-либо формой бактериальной инфекции или здоровый носитель стрептококка. На лице рожа встречается реже, чем на других частях тела.
Рожистое воспаление на лице встречается реже, чем на других частях тела
Извне возбудитель попадает в организм через различные повреждения кожи или слизистые рта, носа, гениталий. При хроническом инфицировании стрептококки проникают в кожу с кровотоком, после этого начинается активное воспаление, формируется очаг. Если иммунная защита работает на достаточном уровне, заболевание не развивается.
Возбудителем рожистого воспаления является стрептококк
При роже бурное размножение микроорганизмов в капиллярах лимфатической системы, где они локализуются, сопровождается выделением большого количества токсинов, различных антигенов, сложных ферментов, то есть продуктов жизнедеятельности микробов. Вследствие этого у инфицированного развивается тяжёлая интоксикация, температура повышается до высоких цифр, может возникнуть даже токсико-инфекционный шок.
Патология имеет некоторую сезонность - больше всего случаев рожистого воспаления регистрируется летом или ранней осенью.
Причины развития болезни
Непосредственной причиной патологии является бета-гемолитический стрептококк - наиболее опасный из всей группы этих микроорганизмов. Помимо рожи, возбудитель способен вызвать множество других заболеваний - острый тонзиллит, миокардит, гломерулонефрит, скарлатину, ревматизм.
Токсины стрептококка способны:
Бета-гемолитический стрептококк выделяет токсины и ферменты, поражающие сосуды, клетки крови и вызывающие интоксикацию
Внедрению микробов в организм способствуют определённые состояния кожного покрова:
- порезы, ссадины, особенно обширные;
- пролежни, язвы;
- укусы насекомых и животных;
- герпес;
- ветряная оспа;
- частая работа с загрязнёнными предметами;
- контакт кожи с различными химическими соединениями;
- фурункулы;
- фолликулит;
- псориаз;
- экзема;
- нейродермит;
- крапивница;
Даже незначительная ссадина может спровоцировать развитие рожистого воспаления
Рожа может стать осложнением заболеваний, вызванных стрептококком:
Размножению возбудителя способствуют местные нарушения крово- и лимфоциркуляции. Большую роль в развитии воспаления играет состояние иммунной системы. Если она способна сдерживать активное размножение стрептококков, которые у 10–15% всех людей постоянно присутствуют в организме, то воспаление не возникает. При угнетении иммунной защиты в результате хронических инфекций или стрессов развивается заболевание. Имеет значение также повышенная индивидуальная чувствительность к токсинам микроба.
Чаще всего от рожи лица страдают:
Видео: популярно о рожистом воспалении
Проявления рожи
Острое начало болезни отмечается в 90% случаев. Обычно человек может назвать даже точное время, когда он почувствовал самые первые симптомы. Инкубационный период может присутствовать только при посттравматическом стрептококковом воспалении. В общем инкубация может составлять от 6–8 часов до 3–5 суток.
Общие проявления
У больного резко повышается температура до 38,5–40 о С, что сопровождается потрясающими ознобами. Лихорадка может продолжаться от 5 до 10 дней. На фоне высокой температуры и шока может быть потеря сознания, бред и судорожные припадки.
Человек ощущает сильнейший упадок сил, головокружение и головную боль, страдает от тошноты, болей в мышцах и суставах. Возможны приступы рвоты, не дающие облегчения.
Рожистое воспаление начинается остро, выраженными симптомами интоксикации
Всё это признаки острой интоксикации, результат попадания в кровеносное русло первой порции экзотоксинов, выделяемых стрептококком. Эти токсины отравляют организм, особенно негативно влияют на структуры нервной системы, мозговые оболочки.
Местная симптоматика
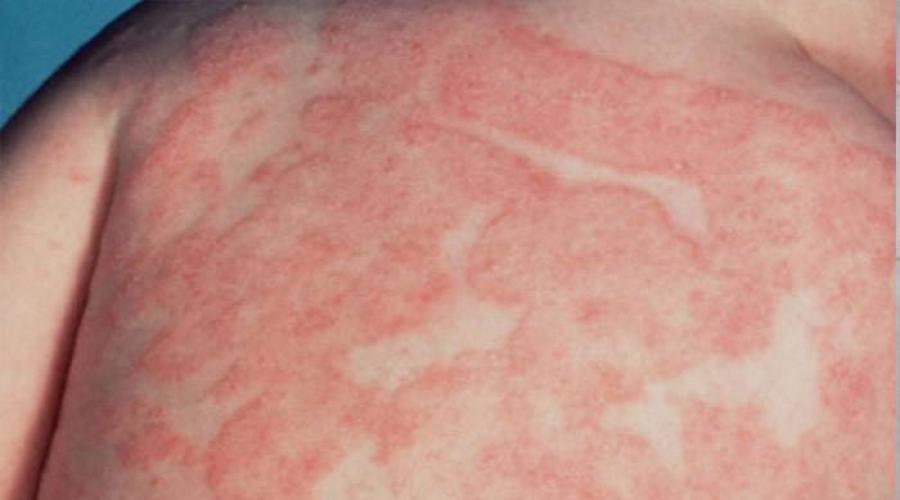
Характерная эритема (выраженное покраснение кожи) возникает примерно через 12–18 часов после первых общих проявлений. Очаг воспаления - ярко-красный, что связано с резким расширением капилляров из-за стрептококковых токсинов. Иногда оттенок воспалённого участка становится бурым или синюшным, что свидетельствует о разной степени нарушения лимфодинамики и нарушения трофики (питания) подкожных тканей. В общей сложности краснота держится 1–2 недели, потом на этом месте наблюдается мелкочешуйчатое шелушение.
Местные проявления рожи - ярко-красный очаг поражения
Воспалительный очаг отграничен от неповреждённой кожи небольшим возвышающимся валиком. В этом месте возбудитель наиболее активен, поэтому на границах воспалённого участка симптомы выражены ярче всего: наблюдается отёчность, резкая эритема (покраснение) и болезненность. Помимо боли, ощущается зуд, жжение, чувство распирания, напряжения. Эти ощущения возникают как вследствие раздражения токсинами нервных окончаний, а также их сдавливания из-за отёка тканей. При ощупывании боль становится сильнее. Кожа горячая, лоснится из-за отёка. Очаг быстро разрастается, его края неровные, похожи на изображение географической карты или огненных языков. В период разгара воспаления (на 2–3 сутки) интоксикация усиливается, состояние больного ухудшается.
Воспалённый участок имеет неровные границы, напоминающие языки пламени
Так как возбудитель размножается в лимфосистеме, распространяясь по ней, происходит реактивное воспаление лимфоузлов. Они опухают, становятся болезненными.
После регресса признаков может долго сохраняться инфильтрация и отёк, что говорит о лимфостазе (нарушении лимфотока и задержке в тканях лимфатической жидкости) и угрозе скорого рецидива.
Локализация воспалительного очага связана с местом наружной травмы или первичным заболеванием, которое осложнилось рожистым воспалением. Например, рожа начинается вокруг глаза (на веках) при бактериальном конъюнктивите, кожа возле уха и на шее поражается при отите, симметричное воспаление кожи обеих щёк и носа возникает при синусите.
В разных возрастных группах болезнь имеет свои особенности клинического течения. У пожилых стрептококковое воспаление протекает тяжелее, чем у молодых, температура держится долго, при этом происходит обострение всех имеющихся хронических недугов. Лимфоузлы обычно не воспаляются. Регресс клинических симптомов происходит медленно, часто наблюдаются случаи повторного воспаления. При рецидивах эритема становится менее яркой, без чётких границ, а явления интоксикации выражены гораздо слабее.
Рожистое воспаление в пожилом возрасте протекает тяжелее
У маленьких детей рожа встречается крайне редко, особенно на лице. Протекает очень тяжело. У малышей до года покраснение кожи не слишком яркое, ограничивающий валик почти незаметен. Интоксикация нарастает быстро, наблюдается высокая температура, беспокойство, отказ от пищи. Возможны судороги и быстрое развитие менингита или септикопиемии (сепсиса с одновременным формированием абсцессов в разных тканях и органах).
Осложнённые формы болезни
Патология чаще всего протекает в неосложнённой форме. Но при серьёзном ослаблении иммунной защиты и сопутствующих болезнях могут развиваться формы рожи, протекающие тяжелее. К ним относят:
Буллёзная и геморрагическая формы рожи протекают значительно тяжелее, чем неосложнённая, эритематозная
К опасным осложнениям болезни относят некротический распад тканей, абсцесс или флегмону, что, в свою очередь, угрожает сепсисом, а также лимфедему (застой лимфы с хроническим отёком) и гиперкератоз (патологическое утолщение рогового слоя эпидермиса).
Диагностика рожистого заболевания
С проблемой нужно обращаться к дерматологу. Врач поставит диагноз и, если имеется необходимость, направит на консультации к другим специалистам.
Для того чтобы распознать заболевание и дифференцировать его с другими схожими патологиями, врач проводит осмотр, опрос пациента и даёт направление на лабораторные тесты.
При опросе врач уточняет следующие моменты:
Осмотр пациента
Осмотр воспалённой кожи позволяет выявить характерные признаки болезни:
Дерматолог может поставить диагноз, основываясь на характерной клинической картине
Анализы крови и мочи
Обычно пациенту даётся направление на клинический анализ крови. Иммуноферментный анализ крови и латекс-диагностика, посредством которых определяют титры антистрептолизина-О, антистрептокиназы и других антистрептококковых антител, применяют редко. При обширном рожистом поражении, тяжёлом течении патологического процесса назначается анализ мочи для раннего выявления признаков постстрептококкового гломерулонефрита. В моче обращают внимание на количество эритроцитов и белка.
В общем анализе крови имеются такие изменения показателей:
Диагноз рожистое воспаление подстверждают посредством лабораторных анализов
Бакобследование
Бактериологический анализ назначается редко в связи с малой информативностью. Рожистое воспаление лечится антибиотиками, при этом результатов анализа дожидаться нецелесообразно. Антибиотики быстро тормозят размножение возбудителя, поэтому баканализ становится ненужным. Его применяют только в случае необходимости уточнения диагноза (при осложнённых формах, смешанной инфекции, нетипичной картине заболевания).
Исследуется экссудат, содержимое язв и эрозий на месте вскрывшихся булл. К очагу прикладывается стерильное лабораторное стекло, затем отпечаток исследуется с помощью микроскопа. Для уточнения чувствительности микробов к антибактериальным средствам биоматериал растят в термостате на специальных средах.
Бактериологический анализ при роже проводится не всегда, только при тяжёлом течении и смешанных инфекциях
Лечение
Терапия болезни требует комплексного подхода. Сочетают местные наружные средства с приёмом антибиотиков, десенсибилизирующих средств и препаратов-иммуномодуляторов.
Если лечение начато вовремя и проводится правильно, то уже на 5-й день проявления рожи ослабевают. А полный регресс симптомов происходит приблизительно через две недели.
Медикаменты
Основу терапии составляют антибиотики, уничтожающие стрептококков. Часто их сочетают с другими антибактериальными средствами.
Таблица: антибиотики для лечения рожи
Частые рецидивы или тяжёлое течение требуют последовательного назначения антибиотиков разных групп. В комбинации используют цефалоспорины нового поколения. Иногда применяют противорецидивное лечение Билиццином или Бензилпенициллином (1 укол раз в 3 недели).
Кроме антибиотиков, пациенту выписывают другие средства системного действия:
Видео: как лечится рожа
Местные средства
Помимо системной терапии, важно правильно обрабатывать воспалённую кожу. Цель местного лечения - обезболить, снять воспаление, обезвредить бактериальную флору, нормализовать микроциркуляцию. Эффективными себя зарекомендовали следующие процедуры с использованием антисептических средств:
При булёзной форме после вскрытия пузырей антисептические повязки накладывают и меняют часто.
При рожистом заболевании запрещено накладывать наружные средства в виде мазей, в том числе синтомициновую, ихтиоловую, Вишневского. Мази замедляют процессы заживления и даже могут способствовать развитию абсцесса.
Фотогалерея: лекарства при рожистом воспалении
Бициллин-5 применяют для основного и противорецидивного лечения рожи Эритромицин - один из антибиотиков, применяемых при рожистом воспалении Бисептол - сульфаниламидный комбинированный препарат, которым может быть дополнена терапия рожи Доксициклин - антибиотик для лечения рожистого воспаления любой локализации Супрастин - антигистаминный препарат, применяется для купирования зуда и отёка Хлорид кальция применяют для дезинтоксикации организма Аскорутин укрепляет стенки сосудов Раствор фурацилина применяют при роже в качестве компрессов и примочек Димексид - антисептический, противовоспалительный препарат, применяют наружно при рожистом воспалении Метилурацил стимулирует восстановительные процессы Тималин улучшает работу иммунной системы
Немедикаментозные методы
Физиолечение назначают на разных этапах воспаления.
Сразу могут быть назначены:
Ультрафиолетовое облучение купирует воспалительный процесс в кожных покровах
На 5–7-е сутки от начала терапии применяют такие процедуры:
В фазе выздоровления назначают лечение инфракрасным лазером. Лазеротерапия улучшает микроциркуляцию, активирует клеточный иммунитет, снимает отёчность, способствует регенерации тканей при осложнённых формах болезни.
Укрепление иммунной системы
Укрепить иммунитет - значит, ускорить выздоровление и повысить шансы на то, что заболевание больше не вернётся. Мероприятия по усилению иммунной защиты нужно проводить как во время болезни, так и после выздоровления. Для этого необходимо:
- восстановить здоровую микрофлору - в ежедневном рационе должны быть кисломолочные продукты с живыми лактобактериями;
- употреблять белки, которые легко усваиваются - отварное или тушёное диетическое мясо, морскую рыбу, сыры;
- есть свежие фрукты, овощи и ягоды, особенно богатые магнием, калием, фолиевой кислотой, железом;
- насыщать блюда полезными жирами, которые помогут коже восстановиться; такие жиры содержатся в морской рыбе, растительных маслах, орехах;
- если нет аллергии, включать в питание свежий мёд и пергу.
- в период разгара болезни пить не меньше 3 литров жидкости для скорейшего выведения токсинов; можно употреблять минеральные щелочные воды, зелёный чай, напиток из шиповника, ягодные морсы и компот из сухофруктов;
- после выздоровления пить ежедневно 2–2,5 литра жидкости;
- исключить алкогольные напитки, крепкий кофе и чёрный чай, сладкую газировку.
Народные методы
В открытых источниках можно найти множество советов, как самостоятельно вылечить рожистое воспаление. Однако использование рецептов нетрадиционной медицины без врачебной рекомендации крайне нежелательно, так как многие из них могут не помочь, а только усугубить состояние. Следует избегать компонентов, дополнительно аллергизирующих кожу или способствующих прогреванию и ускорению кровотока, что очень вредно в острый период.
Для ускорения заживления можно использовать растения с противовоспалительными и антисептическими свойствами. Врачи рекомендуют следующие средства.
Отвар череды или календулы:
Противовоспалительный сбор:
Противовоспалительный, антисептический отвар:
Антисептические примочки из отвара кровохлёбки лекарственной:
Сосудоукрепляющий и дезинфицирующий отвар руты душистой:
На стадии выздоровления, когда краснота уменьшилась и появилось шелушение, можно наносить на кожу масло шиповника или смазывать свежим соком каланхоэ. Сок трёхлетнего алоэ обладает мощными биостимулирующими и регенерационными свойствами, поэтому рекомендуют 2–3 раза в день делать примочки из сока, разведённого 1:1 кипячёной водой.
Фотогалерея: растения для борьбы с рожистым заболеванием
Череда трёхраздельная оказывает смягчающее и противовоспалительное действие Рута душистая укрепляет сосуды и способствует дезинтоксикации Кровохлёбка лекарственная оказывает выраженное антисептическое и противовоспалительное действие Малина способствует устранению воспалительного процесса Масло шиповника смягчает и заживляет кожу Сок каланхоэ оказывает противовоспалительное и регенерирующее действие Календула оказывает противовоспалительное и антисептическое действие Тысячелистник - растение с противовоспалительными свойствами
Правила ухода за кожей при воспалении
Для быстрого выздоровления нужно строго выполнять правила ухода за воспалённой кожей:
Терапия рожи у беременных и детей
Так как рожу вызывает стрептококковая инфекция, без применения антибиотиков не обойтись в любом случае. Для лечения детей применяют пенициллины, цефалоспорины 3-го и 4-го поколения или макролиды. В тяжёлых случаях к терапии добавляют сульфаниламидные средства. Применяют витамины группы В, витамин С, РР (никотиновую кислоту), витамин Р (рутин) для укрепления стенок сосудов и стимуляции иммунных процессов.
Рожистое воспаление у детей лечат, как и у взрослых, с примененим антибиотиков
Буллёзные формы требуют применения гормональных препаратов коротким курсом. Иногда применяют индукторы интерферона для стимуляции иммунитета, что значительно снижает риск повторного заболевания.
При беременности основной упор врачи делают на применение наружных средств - антисептических и фитопрепаратов. Из антибиотиков применяют пенициллины ввиду их минимального действия на плод. Назначают также антигистаминные средства (Лоратадин или Дезлоратадин) и витамины (Магне В6, Аскорутин).
Прогноз и профилактика болезни
Неосложнённая рожа имеет относительно благоприятный прогноз при условии применения полноценной терапии и обычно заканчивается полным выздоровлением. Прогноз ухудшается при тяжёлых формах, у ослабленных пациентов, особенно преклонного возраста, с иммунодефицитом и эндокринными патологиями.
Профилактические меры:
- рациональное питание;
- отказ от вредных привычек;
- здоровый сон;
- достаточное пребывание на свежем воздухе;
- избегание нервного истощения.
Без грамотной терапии и врачебного наблюдения заболевание может привести к тяжёлым последствиям. Поэтому не стоит заниматься самолечением, как можно скорее нужно обратиться к медикам.
Что такое болезнь рожа (рожистое воспаление)?
Рожа или рожистое воспаление – инфекционное заболевание, внешними проявлениями которого является прогрессирующие поражение (воспаление) кожи.
Рожа обычно появляется на ногах и руках, реже – на лице, еще реже – на туловище, в промежности и на половых органах.
Причины болезни рожа
Причина рожи (рожистого воспаления) – проникновение стрептококка через поврежденную царапинами, ссадинами, потертостями, опрелостью кожу.
Около 15% людей являются носителями стрептококков, но не болеют рожей, т. к. для возникновения болезни нужны следующие провоцирующие факторы:
— нарушения целостности кожи в результате ушибов, травм, ожогов, потертостей;
— резкая смена температуры;
— стрессы;
— снижение иммунитета.
Возникновению рожистого воспаления способствуют следующие заболевания: сахарный диабет, варикозная болезнь вен, тромбофлебит.
Возникновению болезни рожи на лице могут способствовать близлежащие очаги хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес.
Роже часто предшествуют такие острые стрептококковые инфекции, как, например, ангина.
Симптомы рожистого воспаления кожи.
Болезнь рожа начинается с повышения температуры, слабости, головной боли, иногда возникает тошнота и рвота. Через несколько часов присоединяются местные симптомы болезни рожа — боль, покраснение, отек, жжение пораженного участка кожи. Чаще всего возникает рожа на ноге (в этом случае говорят, что это рожистое воспаление ноги), либо на лице (рожистое воспаление лица).
Пораженный участок кожи имеет четкие границы, яркую окраску, слегка возвышается над остальной поверхностью кожи и постепенно может расширяться на 2-10 см в день.
Иногда через 1-2 дня после начала болезни на пораженном участке кожи происходит отслойка верхнего слоя, под ним образуются пузыри, заполненные прозрачным или кровянистым содержимым. В дальнейшем пузыри лопаются, на их месте появляются темные корки. Иногда на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
В наиболее тяжелых случаях
болезнь рожа может иметь следующие симптомы: высокая до 40 градусов температура держится около пяти суток, поражены обширные участки кожи, происходит сильная интоксикация организма на фоне которой возможны бредовые состояния, галлюцинации, токсический шок. В результате болезни рожа может развиться сепсис, пневмония.
При диагностике болезнь рожу необходимо отличить от других заболеваний с похожими симптомами: тромбоз вен, флегмоны и абсцессы, острые дерматиты и др.
Чем опасна рожа — последствия болезни.
При отсутствии лечения больному угрожают осложнения со стороны почек и сердечно-сосудистой системы (ревматизм, нефрит, миокардит)- в результате переноса инфекции в эти органы. Местные осложнения болезни: язвы и некрозы кожи, абсцессы и флегмоны, нарушение циркуляции лимфы в ногах, приводящее к слоновости.
Особенно опасно возникновение болезни рожа у новорожденных и детей первого года жизни. У новорожденных болезнь рожа чаще локализуется в области пупка. Процесс быстро распространяется на нижние конечности, ягодицы, спину и все туловище. Быстро нарастает интоксикация, лихорадка, могут быть судороги, заражение крови. Летальность болезни рожа у младенцев крайне высока.
Рожа — опасное заболевание. При возникновении рожи необходимо обратиться к врачу. В официальном лечении болезни используются антибиотики, если они подобраны правильно, то через 24-72 часа симптомы болезни рожа затухают: снижается температура, уменьшается площадь поражения кожи, пораженный участок бледнеет, его границы становятся нечёткими, спадает отёк. Местные проявления исчезают к 10-14 дню болезни.
Но иногда и врачи бессильны, и сами отправляют больного к знахарям. Порой народные средства лечения рожи оказываются более эффективными.
Лечение рожи народными средствами.
Если болезнь протекает в легкой форме, то можно применить и народное лечение. Народные средства лечения рожистого воспаления могут быстро снять отек, жжение, болевые ощущения с пораженной поверхности кожи. Народное лечение рожи на ноге можно применить и совместно с медикаментозным лечением для ускорения выздоровления.
Кровохлебка лекарственная — эффективное народное средство.
Корень кровохлебки можно купить в аптеке. Приготовить настойку из корня кровохлебки лекарственной по следующему рецепту: развести 1 ст. л. настойки в 100 гр воды, делать примочки на воспаленные места кожи. Это народное средство лечения рожи быстро снимает жжение, уменьшает воспаление, значительно облегчает состояние больного. В народном лечении рожи настойку корня кровохлебки можно заменить его отваром.
Народное лечение рожи на ноге творогом — доступный народный метод.
При роже на ноге хорошо помогает творог. Нужно накладывать толстым слоем на воспаленное место творог, не допуская высыхания. Это народное средство снимает болевые симптомы с пораженного участка, восстанавливает кожный покров.
Как лечить рожу на ноге чернокорнем.
Это растение также продается в аптеках. Пропустить через мясорубку чернокорень лекарственный (корень), завернуть кашицу в марлевую салфетку и закрепить компресс на поврежденной коже. Это народное средство лечения рожи на ноге быстро снимает жар и боль, удалит опухоль.
Тысячелистник и ромашка — эффективный народный способ лечения.
Отжать сок из тысячелистника и ромашки, 1 ст. л. сока смешать с 4 ст. л. сливочного масла. Полученная мазь быстро снимает воспаление с пораженного участка кожи, уменьшает болевые симптомы. В народном лечении рожи можно применять и сок только одного из этих растений в составе целебной мази.
Сельдерей в народных рецептах лечения рожи.
Рожу на ноге можно лечить сельдереем. Пропустить через мясорубку листья сельдерея, завернуть кашицу в марлевую салфетку и закрепить компресс на поврежденной коже. Держать не менее 30 минут. Вместо сельдерея можно использовать капусту.
Как лечить рожистое воспаление на ноге с помощью фасоли.
Порошок из стручков фасоли применяется в виде присыпки при рожистом воспалении кожи.
Народное лечение рожи на ноге мелом.
Мел широко применяется в лечении рожи в домашних условиях. Это народное средство от рожи упоминается во всех лечебниках. Не смотря на всю его простоту и нелепость, мел очень эффективен. Даже врачи признают необъяснимое влияние красного цвета на подавление рожистого воспаления.
Как лечить рожу с помощью мела и красной ткани:
Мел истолочь в порошок, обильно посыпать им воспаленное место и обернуть красной тряпкой. Затем обмотать пораженный участок кожи полотенцем. Компресс нужно сделать на ночь. После такой процедуры с мелом и красной тряпкой утром температура пройдет, уйдет красный цвет и сильная опухоль. Через 3-4 дня рожа полностью исчезнет.
Эффективность этого народного лечения рожи намного возрастет, если к порошку из мела добавить в равных пропорциях сухие, измельченные в порошок цветы ромашки, листья шалфея.
Как лечить рожу в домашних условиях бузиной.
Наполнить кастрюльку мелкими ветками и листьями черной бузины, залить горячей водой, так, чтоб уровень воды был на 2 см выше. Кипятить 15 минут, настаивать 1 час.
Немытое пшено прокалить в духовке или на сковороде, размолоть в кофемолке в порошок и смешать в однородную массу. Эту массу положить на больное место, поверх положить салфетку, смоченную в отваре бузины. Оставить компресс на ночь.
Утром компресс снять и обмыть пораженное рожей место отваром бузины. После трех таких компрессов рожа проходит.
Как избавиться от рожи с помощью мать-и-мачехи.
К пораженным местам на теле 2-3 раза в день прикладывать листья мать-и-мачехи, однако более эффективно присыпать воспаление порошком из этих листьев и принимать внутрь по 1 ч. л. 3 раза в день отвара, приготовленного из расчета 10 гр травы на 1 стакан воды.
Рожа на ноге – народное лечение лопухом.
Для лечения рожи прикладывать к воспаленным участкам 2-3 раза в день свежие листья лопуха, смазанные сметаной.
Лечение рожистого воспаления в домашних условиях.
Рассмотрим самые эффективные народные средства лечения рожи, которые помогли убрать болезнь в домашних условиях и отзывы выздоровевших из газеты «Вестник ЗОЖ».
Рожистое воспаление кожи – лечение маслом.
Подсолнечное масло кипятить 5 часов на водяной бане. Смазать воспаление на коже, через 10 минут обсыпать его мелкотолченным стрептоцидом. Лечение требует времени, но поможет избавиться от рожи надолго. (Рецепт из газеты «Вестник ЗОЖ» 2000 г., №19, стр. 19).
Народное лечение рожи мать-и-мачехой.
Рожистое воспаление ноги быстро можно вылечить с помощью мать-и-мачехи
. Смазать нижний лист растения сметаной, положить на больную ногу, закрепить, оставить компресс на ночь. Утром состояние намного улучшится. (Рецепт из газеты «Вестник ЗОЖ» 2001 г, №21, стр. 19).
Повязку можно оставить и на день, меняя листья на свежие три раза в день. При роже ноги листья мать-и-мачехи можно заменить листьями лопуха. Еще большего эффекта можно добиться, если присыпать больное место на ноге порошком из сушенных листьев этих растений и употреблять отвар мать-и-мачехи внутрь по 1 ч. л. три раза в день. Отвар готовят из расчета 10 гр листьев на 1 стакан воды (Народный метод из газеты «Вестник ЗОЖ» 2006 г, №2, стр. 13).
Бузина в народном лечении рожи.
Рожистое воспаление кожи помогает вылечить бузина, черная или красная. Наполнить кастрюльку мелкими ветками и листьями бузины, залить горячей водой, так, чтоб уровень воды был на 2 см выше. Кипятить 15 минут, настаивать два часа.
Немытое пшено 1/2 стакана и белок яйца растолочь толкушкой до однородной массы. Эту массу положить на воспаленную ногу, поверх положить салфетку, смоченную в отваре бузины. Оставить компресс на ночь.
Утром компресс снять и обмыть ногу отваром бузины, затем присыпать мелом. После трех таких компрессов состояние намного улучшилось (Рецепт из газеты «Вестник ЗОЖ» 2003 г, №6, стр. 18).
Рожистое воспаление кожи — народное лечение красной тканью.
В народном лечении рожи очень широко применяется красная ткань. Самый популярный метод – обернуть ногу красной тканью, разложить на ткани кусочки пакли и поджечь. Более безопасная и современная модификация этого средства – обернуть пораженную кожу красной тканью и водить над ней разогретым паяльником или горячим феном 1-3 минуты. На ночь сделать солевой компресс на пораженную воспалением кожу. (Народный способ из газеты «Вестник ЗОЖ» 2004 г, №4, стр. 8).
Как убрать рожу на ноге — мел и красная ткань.
Взять красную х/б ткань, насыпать на неё белый мел приложить ткань на покраснение мелом к ноге. Плотно прибинтовать. Менять повязку утром и вечером. (Рецепт из газеты «Вестник ЗОЖ» 2005 г, №7, стр. 29). После этого средства краснота быстро проходит, а зуд остается, справиться с ним поможет обтирание поврежденной кожи яблочным уксусом (Народное средство из газеты «Вестник ЗОЖ» 2009 г, №16, стр. 24)
Рожистое воспаление кожи — комплексный подход к лечению рожи.
Советы врача высшей категории М.А. Арсентьева.
Для лечения рожистого воспаления кожи официальная медицина предлагает антибиотики (экмоновоциллин, бициллин), рекомендуют принимать в течении 10 дней препарат доксициклин (по 1 капсуле 2 раза в день). На пораженный участок кожи прикладывают ихтиоловую или стрептоцидовую мази.
Из народных средств в лечении рожистого воспаления кожи
врач советует использовать капустный лист
: надо его отбить или надрезать, чтоб выступил сок, прикладывать на рожистое воспаление на ночь, 3-4 раза. Так же при рожистом воспалении помогают компрессы из натертого сырого картофеля
, они хорошо восстанавливают кожу.
При рожистом воспалении кожи помогают лекарственные повязки: 2 ст. л. можжевельника залить 500 г кипятка, кипятить 3 минуты, настоять. Накладывать повязку, смоченную в этом отваре 4 раза в день.
Внутрь принимать следующую смесь:
хорошо размять цветы ромашки и листья мать-и-мачехи с медом, принимать по 1 ч. л. 3 раза в день
При хронически повторяющемся рожистом поражении кожи надо вылечить заболевания, служащие источником стрептококковой инфекции: кариес, тонзиллит, гайморит
Для профилактики рожистого воспаления
надо избегать травм, переохлаждения, при повреждении кожи надо обработать рану йодом или перекисью водорода (Рецепты из газеты «Вестник ЗОЖ» 2005 г, №15, стр. 14. ЗОЖ 2006 г, №2, стр. 13).
Лечение застарелого рожистого воспаления ноги.
Рожа на ноге не проходило 2 месяца, несмотря на лечение в больнице и лечение вышеприведенными народными средствами. Воспаление перешло уже в гноящуюся рану, помог следующий рецепт: смешать 3 гр борной кислоты, 8 гр белого стрептоцида, 12 гр ксероформа, 30 гр сахарной пудры. Обработать рану перекисью водорода и припудрить этим составом через двойной слой марли. Делать 2 раза в день. Рожистое воспаление на ноге прошло за 5 дней! (Отзыв из газеты «Вестник ЗОЖ» 2006 г, №8, стр. 32).
Народное лечение рожи серебром. Отзыв
Рожа у мужчины не проходила всю зиму, официальное лечение антибиотиками уже не помогало, только от антибиотиков перестал работать ЖКТ и упал иммунитет. Народные средства тоже помогали плохо. Мужчина решил лечить рожистое воспаление кожи серебряной водой. Серебряную воду делал специальным приборчиком, о котором узнал из газеты «Вестник ЗОЖ» и пил эту воду почаще в течение нескольких месяцев. Рожа отступила. Прошли и другие сопутствующие заболевания, т. к. серебряная вода – прекрасное дезинфицирующее средство, способное хорошо бороться со стрептококком, вызывающим рожистое воспаление кожи. (Отзыв из газеты «Вестник ЗОЖ» 2006 г., №16, стр. 8).
Как лечить рожистое воспаление кожи травами.
При лечении рожи помогает настой лекарственных растений. Надо взять в равных частях корни аира, кровохлебки, солодки, листья эвкалипта и крапивы, тысячелистник и сушеницу, все в равных долях. 10 г смеси заливают стаканом кипятка, настаивают, принимают 4 раза в день по 50 грамм. Этот настой можно использовать и для повязок на пораженную рожистым воспалением кожу. Так же кожу можно смазывать аптечными настойками валерианы, ромашки, чаги эвкалипта, разводя их теплой водой 1:2. Для повышения иммунитета одновременно принимают настойку элеутерококка – 20 капель каждое утро в течение месяца. (Рецепт из газеты «Вестник ЗОЖ» 2007 г., №18, стр. 16-17), (ЗОЖ 2010 г, №12, стр. 33).
Если у вас рожа, то поможет повязка из настоя смеси трав: ромашка, подорожник, шалфей, зверобой. Поверх повязки с травами сделать повязку с раствором соли: 1 ч. л. на стакан воды. Делать повязки на ночь и 2-3 раза днем (Домашний метод лечения из газеты «Вестник ЗОЖ» 2007 г., №24, стр. 11).
Как лечить рожу картофелем.
Рожистое воспаление ноги помогли вылечить компрессы с толстым слоем натертого сырого картофеля. Сверху компресс обматывался красной тканью. (Рецепт из газеты «Вестник ЗОЖ» 2010 г., №7, стр. 10)
Содержание
Заболевание рожа названием обязано французскому слову rouge (красный), потому как характеризуется сильным покраснением кожи, отечностью, болью, лихорадкой. Очаг воспаления быстро растет, начинается нагноение, усиливается болевой синдром и жжение. Почему возникает рожистое воспаление кожных покровов и слизистой оболочки? Узнайте об этиологии этого заболевания, методах его лечения, возможных осложнения.
Причины возникновения заболевания
Первопричина болезни (код МКБ-10) – инфицирование самым опасным видом стрептококкового семейства бактерий – бета-гемолитическим стрептококком группы А. Происходит оно при контакте с больным или носителем этой инфекции, через грязные руки, воздушно-капельным путем. Заразно или нет воспаление, зависит от общего состояния (иммунитета), контактирующего и прочих факторов. Способствуют проникновению и развитию инфекции повреждения кожи:
- ссадины, порезы;
- пролежни;
- места введения инъекций;
- укусы;
- ветряная оспа (язвочки);
- герпес;
- опоясывающий лишай;
- псориаз;
- дерматиты;
- экзема;
- химическое раздражение;
- фурункулы;
- фолликулиты;
- рубцы.
Риск заражения повышается у людей с тромбофлебитом, варикозом, лимфовенозной недостаточностью, грибковыми поражениями, постоянно носящих резиновую одежду и обувь, лежачих больных. Способствуют проникновению и развитию инфекции осложнения после ЛОР-заболеваний, угнетающие иммунитет факторы:
- прием некоторых лекарств;
- химиотерапия;
- эндокринные заболевания;
- цирроз печени;
- атеросклероз;
- СПИД;
- анемия;
- курение;
- онкология;
- наркомания;
- истощение;
- алкоголизм.
В каких областях чаще развивается

Рожа является местным воспалением, затрагивающим отдельные участки кожи. Больше всего подвержены возникновению очагов следующие части тела:
- Ноги. Воспаление возникает в результате инфицирования стрептококками через повреждения кожи от мозолей, грибка, травм. Развитию способствует нарушение лимфотока и кровообращения, вызванное тромбофлебитом, атеросклерозом, варикозным расширением вен. Бактерии, попав через кожные повреждения в организм, начинают размножаться в лимфатических сосудах голени.
- Руки. Эта часть тела у женщин подвержена рожистому воспалению вследствие застоя лимфы после мастэктомии. Кожа рук поражается инфекцией в местах инъекций.
- Лицо и голова. Рожа как осложнение возможна в период и после лор-заболеваний. Так, например, ухо (ушная раковина), шея и голова воспаляется при отите. Стрептококковый конъюнктивит провоцирует развитие воспаления вокруг глазниц, а инфекции носовых пазух – образование характерного очага рожи в виде бабочки (нос и щеки).
- Туловище. Здесь воспаление кожи возникает в районе хирургических швов при занесении в них стрептококковой инфекции. У новорожденных – пупочного отверстия. Возможны проявления поражения кожи герпесом и опоясывающим лишаем, в областях пролежней.
- Гениталии. Появляется в области женских больших половых губах, мошонки у мужчин, развивается в области заднего прохода, промежности, в местах опрелостей, расчесов, потертостей кожи.
Характерные признаки и симптомы
Начинается воспаление кожи с внезапного повышения температуры (до 39-40 градусов!) и сильного озноба, сотрясающего тело. Лихорадка длится около недели, сопровождается помутнением сознания, бредом, судорогами, сильной слабостью, мышечными болями, головокружением. Эти признаки характерны для первой волны интоксикации. Через 10-15 часов после заражения возникает яркое покраснение кожи, вызванное расширением сосудов под действием токсинов стафилококка. Через одну-две недели интенсивность ослабевает, кожа начинает шелушиться.
Очаг инфекции ограничен заметным валиком (утолщением кожи), имеет неровные края, быстро растет. Кожа начинает лосниться, больной испытывает сильное жжение и боль в месте поражения. Для осложненной формы рожистого заболевания характерны:
- пузыри с гноем;
- кровоизлияния;
- пузыри с прозрачным содержимым.
К какому врачу обратиться

Диагностика заболевания не вызывает трудностей. Симптомы воспаления настолько очевидны, что верный диагноз возможно поставить на основании клинической картины. Какой врач лечит рожистое воспаление кожи? Первичный осмотр проводит дерматолог. На основании опроса, выявления визуальных признаков рожистого воспаления кожи доктор ставит предварительный диагноз, назначает общий анализ крови. При необходимости больного направляют к терапевту, инфекционисту, иммунологу, хирургу, используют бактериологические методы диагностики.
Как и чем лечить рожистое воспаление
Антибактериальная терапия назначается для уничтожения возбудителя. Для ликвидации повреждений кожи, вызванных воспалением, используют физиотерапевтические методы, в осложненных случаях – химиотерапию, хирургическое лечение. Средства народной медицины, оказывающие антисептический, противовоспалительный, успокаивающий эффект, применяют как дополнительное целительное воздействие для регенерации поврежденных тканей кожи, восстановления иммунитета после лечения.
Медикаментозная терапия
В основе лечения рожистого воспаления кожи, как и прочих инфекционных заболеваний, лежит антибиотикотерапия. Эти препараты (наряду с другими антибактериальными средствами) уничтожают возбудителя, приостанавливая развитие воспаления, купируя разрушительные процессы в тканях. В дополнение к ним назначают прием антигистаминных средств, помогающих организму бороться с аллергией на токсины стрептококков.
Антибиотики
Лечение антибиотиками назначается по определенной схеме, в которой учитывается механизм действия группы препаратов, способ применения лекарства:
- Бензилпенициллин. Внутримышечные, подкожные инъекции курсом от семи до тридцати дней.
- Феноксиметилпенициллин. Сироп, таблетки – шесть раз в день по 0,2 грамма, курсом от пяти до десяти дней.
- Бициллин-5. Внутримышечные ежемесячные инъекции в течение двух-трех лет для профилактики.
- Доксициклин. Таблетки по 100 мг дважды в день.
- Левомицетин. Таблетки по 250-500 мг три-четыре раза в сутки, курсом от одной до двух недель.
- Эритромицин. Таблетки по 0,25 г четыре-пять раз за сутки.

Антигистаминные препараты
Лекарства антигистаминного (противоаллергического, десенсибилизирующего) действия для профилактики рецидивов назначают в таблетированной форме. Курс терапии, продолжающейся семь-десять дней, нацелен на снятие отеков, рассасывание инфильтрата на пораженных стрептококком участках кожи. Назначают прием препаратов:
- Диазолин;
- Супрастин;
- Димедрол;
- Тавегил.
Местное лечение: присыпки и мази
При лечении пораженного воспалением участка кожи эффективно местное наружное воздействие, для которого используют антисептические, противовоспалительные, обезболивающие, ранозаживляющие медикаменты. Из растолченных таблеток делают сухие присыпки, целебные растворы, используют готовые аэрозоли, мазь (кроме синтомициновой, ихтиоловой, Вишневского!):
- Димексид. Сложенную в шесть слоев марлю пропитывают 50% лекарственным раствором, прикладывают на два часа к воспаленному участку, захватывая часть здоровой кожи вокруг него. Аппликации проводят два раза в день.
- Энтеросептол. Растолченные в порошок таблетки используют для присыпок – два раза в день, на сухую и чистую поверхность.
- Фурацилин. Повязки с раствором накладывают на места воспаления кожи как компрессы, выдерживают три часа. Процедуру проводят утром и перед сном.
- Аэрозоль оксициклозоля. Дважды в день препаратом обрабатывают места воспаления.
Нестероидные противовоспалительные средства
Данная группа препаратов назначается в дополнение к антибактериальной терапии с целью купирования проявлений, сопутствующих воспалению кожи (лихорадки, болевого синдрома и пр.), при стойкой инфильтрации. В медикаментозном терапевтическом лечении используются такие НПВП, как:
- Хлотазол;
- Бутадион;
- Ортофен;
- Ибупрофен;
- Аспирин;
- Анальгин;
- Реопирин и др.
Химиотерапия при тяжелых формах заболевания
В осложненных случаях курс лечения дополняют сульфаниламидами, замедляющими рост и размножение бактерий, глюкокортикоидами (стероидными гормонами), иммуномодулирующими препаратами, нитрофуранами, поливитаминами, препаратами тимуса, протеолитическими ферментами:
- Тактивин;
- Декарис;
- Бисептол;
- Стрептоцид;
- Фуразолидон;
- Фурадонин;
- Преднизолон;
- Метилурацил;
- Пентоксил;
- Аскорутин;
- Аскорбиновая кислота.

Физиотерапия
Цель данного вида помощи больным рожей – устранить сопутствующие воспалению кожи проявления (отеки, болезненность, аллергическую реакцию), улучшит кровоснабжение, активизировать ток лимфы:
- Ультрафиолетовое облечение (УФО) места воспаления. Курс, состоящий из 2-12сеансов, назначается с первых дней лечения воспаления, совмещают с приемом антибиотиков.
- Магнитная терапия. Облучение волнами высокой частоты области надпочечников стимулирует выделение стероидных гормонов, уменьшает отеки, снимает боль, снижает аллергическую реакцию. Назначается в начале комплексного лечения, включает не больше семи процедур.
- Электрофорез. Включает 7-10 процедур, назначается через неделю после начала лечения, уменьшает инфильтрат.
- УВЧ – курс (5-10 сеансов) нацелен на прогревание тканей, улучшение их кровоснабжения. Назначается через неделю после начала лечения.
- Лечение лазером применяется на фазе выздоровления. Инфракрасное облучение заживляет образовавшиеся язвы, улучшает кровообращение и питание тканей, устраняет отеки, активизирует защитные процессы.
- Лечение парафином проводится в виде местных аппликаций. Назначается на 5-7 день с начала заболевания, способствует лучшему питанию тканей, устранению остаточных явлений.
Хирургическое вмешательство
Данный вид лечения рожи показан при ее гнойных формах и гнойно-некротических осложнениях, возникновении флегмон, абсцессов. Хирургическое вмешательство проводится в несколько этапов:
- вскрытие гнойника;
- опорожнение его содержимого;
- дренирование;
- аутодермопластика.
Народные средства для лечения в домашних условиях

Лечение рожистого воспаления ноги и других частей тела эффективно лишь с применением антибактериальных медикаментов, а до открытия антибиотиков с ним боролись заговорами и средствами народной медицины. Некоторые действительно эффективны, помогают вылечить рожу, так как оказывают антисептическое воздействие, снимают воспаление:
- Отваром ромашки и мать-и-мачехи (1:1) обмывают воспаленные места. Готовят его из ложки смеси и стакана кипятка, греют на паровой бане, настаивают 10 минут.
- Смазывают поврежденную кожу смесью масла шиповника и сока каланхоэ. Средство используют на стадии заживления, когда кожа начинает шелушиться.
- Рожу и прочие кожные заболевания на лице и гениталиях лечат отваром календулы или череды.
- Смазывают кремом, приготовленным из натуральной сметаны и свежего размятого листа лопуха (утром и вечером).
- Делают примочки со спиртовой настойкой эвкалипта (два-три раза в день).
Возможные осложнения и последствия
Заболевание опасно не только возможными рецидивами и повторными проявлениями. При несвоевременном лечении инфекция способна распространиться на внутренние органы, вызвать сепсис, иметь такие последствия, как:
- гангрена;
- тромбофлебит;
- лимфаденит;
- трофическая язва;
- слоновость;
- некроз кожи.
Видео
Хотите узнать о механизме возникновения и развития острого рожистого воспаления кожи? Посмотрите ниже сюжет программы «Доктор и…». На примере случая из жизни ведущие рассматривают возможные причины заболевания, методы его лечения (медикаментозные, физиотерапевтические), возможные осложнения, рецидивы. Ситуацию комментируют врачи: дерматолог, флеболог, инфекционист.
Для цитирования:
Черкасов В.Л., Еровиченков А.А. РОЖА: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ. РМЖ. 1999;8:2.
Клиническая классификация рожи
. По характеру местных проявлений:
а) эритематозная;
б) эритематозно-буллезная;
в) эритематозно-геморрагическая;
г) буллезно-геморрагическая.
. По степени интоксикации (тяжести течения):
I - легкая;
II - среднетяжелая;
III - тяжелая.
. По кратности течения:
а) первичная;
б) повторная (возникающая через 2 года, иная локализация процесса)
в) рецидивирующая.
При наличии не менее трех рецидивов рожи за год целесообразно определение "часто рецидивирующая рожа".
. По распространенности местных проявлений:
а) локализованная рожа;
б) распространенная (мигрирующая) рожа;
в) метастатическая рожа с появлением отдаленных друг от друга очагов воспаления.
. Осложнения рожи:
а) местные
б) общие.
. Последствия рожи:
а) стойкий лимфостаз (лимфатический отек, лимфедема);
б) вторичная слоновость (фибредема).
Первичная, повторная рожа и так называемые поздние рецидивы болезни (спустя 6 - 12 мес и позже) являются острым циклическим инфекционным процессом, возникающим в результате экзогенного инфицирования b-гемолитическим стрептококком группы А. Источником инфекции при этом являются как больные с разнообразными стрептококковыми инфекциями, так и здоровые бактерионосители стрептококка. Основной механизм передачи - контактный (микротравмы, потертости, опрелость кожи и др.). Определенное значение имеет и воздушно-капельный механизм передачи стрептококка с первичным поражением носоглотки и последующим занесением микроба на кожу руками, а также лимфогенным и гематогенным путем.
Рецидивирующая рожа, при которой возникают ранние и частые рецидивы болезни, формируется после перенесенной первичной или повторной рожи вследствие неполноценного лечения, наличия неблагоприятных фоновых и сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др.), развития вторичной иммуной недостаточности, дефектов неспецифической защиты организма. Образуются очаги хронической эндогенной инфекции в коже, регионарных лимфатических узлах. Наряду с бактериальными формами стрептококка группы А при хронизации процесса большое значение имеют также L-формы возбудителя, длительное время персистирующие в макрофагах кожи и органов мононуклеарно-фагоцитарной системы. Реверсия L-форм стрептококка в исходные бактериальные формы приводит к возникновению очередного рецидива болезни.
Рожа протекает обычно на фоне выраженной сенсибилизации к b-гемолитическому стрептококку, сопровождается формированием фиксированных иммунных комплексов в дерме, в том числе и периваскулярно. При инфицировании стрептококком болезнь развивается лишь у лиц, имеющих к ней врожденную или приобретенную предрасположенность. Инфекционно-аллергический и иммунокомплексный механизмы воспаления при роже обусловливают его серозный или серозно-геморрагический характер. Присоединение гнойного воспаления свидетельствует об осложненном течении болезни.
Больные рожей малоконтагиозны. Женщины болеют рожей чаще мужчин, особенно рецидивирующей формой заболевания. Более чем в 60% случаев рожу переносят люди в возрасте 40 лет и старше. В отличие от других стрептококковых инфекций рожа характеризуется отчетливой летне-осенней сезонностью. В последние годы отмечается увеличение числа случаев геморрагической рожи, для которой характерны медленная репарация тканей в очаге воспаления, тенденция к затяжному (хроническому) течению инфекционного процесса, большая частота осложнений.
Клиническая картина рожи
Инкубационный период - от нескольких часов до 3 - 5 дней. У больных с рецидивирующим течением рожи развитию очередного приступа заболевания часто предшествуют переохлаждение, стресс. В подавляющем большинстве случаев заболевание начинается остро.
Начальный период
болезни характеризуется быстрым развитием симптомов интоксикации, которые более чем у половины больных (обычно при локализации рожи на нижних конечностях) на срок от нескольких часов до 1 - 2 сут опережают возникновение местных проявлений болезни. Отмечаются головная боль, общая слабость, озноб, мышечные боли. У 25 - 30% больных появляются тошнота и рвота. Уже в первые часы болезни температура повышается до 38 - 40°С. На участках кожи в области будущих локальных проявлений у ряда больных появляются парестезии, чувство распирания или жжения, неинтенсивные боли. Нередко возникают также боли в области увеличенных регионарных лимфатических узлов.
Разгар заболевания
наступает в сроки от нескольких часов до 1 - 2 сут после первых проявлений болезни. Достигают своего максимума общетоксические проявления и лихорадка. Возникают характерные местные проявления рожи. Чаще всего воспалительный процесс локализуется на нижних конечностях (60 - 70%), реже на лице (20 - 30%) и верхних конечностях (4 - 7%), очень редко лишь на туловище, в области молочной железы, промежности, наружных половых органов. При своевременно начатом лечении и неосложненном течении рожи длительность лихорадки обычно не превышает 5 сут. У 10 - 15% больных лихорадка сохраняется дольше 7 сут, что наблюдается обычно при распространенном процессе и недостаточно полноценной этиотропной терапии. Наиболее длительный лихорадочный период отмечают при буллезно-геморрагической роже. Более
чем у 70% больных рожей возникает регионарный лимфаденит, развивающийся при всех формах болезни.
Период реконвалесценции.
Нормализация температуры и исчезновение симптомов интоксикации наблюдаются при роже раньше, чем исчезновение местных проявлений. Острые местные проявления болезни сохраняются до 5 - 8 сут, при геморрагических формах - до 12 - 18 сут и более. К остаточным явлениям рожи, сохраняющимся на протяжении нескольких недель и месяцев, относятся пастозность и пигментация кожи, застойная гиперемия на месте угасшей эритемы, плотные сухие корки на месте булл, отечный синдром. Неблагоприятное прогностическое значение (вероятность развития раннего рецидива) имеют сохраняющиеся увеличенные и болезненные лимфатические узлы, инфильтраты кожи в области угасшего очага воспаления, субфебрильная температура. Прогностически неблагоприятно также длительное сохранение лимфатического отека (лимфостаза), который следует рассматривать как раннюю стадию вторичной слоновости. Гиперпигментация участков кожи на нижних конечностях у больных, перенесших буллезно-геморрагическую рожу, может сохраняться пожизненно.
Эритематозная рожа
может быть как самостоятельной клинической формой рожи, так и начальной стадией развития других форм рожи. На коже появляется небольшое красное или розовое пятно, которое в течение нескольких часов превращается в характерную рожистую эритему. Эритема представляет собой четко отграниченный участок гиперемированной кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы инфильтрирована, напряжена, горячая на ощупь, умеренно болезненная при пальпации (больше по периферии эритемы). В ряде случаев можно обнаружить "периферический валик" в виде инфильтрированных и возвышающихся краев эритемы. Наряду с гиперемией и инфильтрацией кожи развивается ее отек, распространяющийся за пределы эритемы.
Эритематозно-буллезная
рожа развивается в сроки от нескольких часов до 2 - 5 сут на фоне рожистой эритемы. Развитие пузырей связано с повышенной экссудацией в очаге воспаления и отслойкой эпидермиса от дермы скопившейся жидкостью. При повреждении поверхностей пузырей или их самопроизвольном разрыве происходит истечение экссудата, нередко в большом количестве на месте пузырей возникают эрозии. При сохранении целостности пузырей они постепенно ссыхаются с образованием желтых или коричневых корок.
Эритематозно-геморрагическая
рожа развивается на фоне эритематозной рожи в сроки 1 - 3 сут от начала заболевания, иногда позднее. Появляются кровоизлияния различных размеров - от небольших петехий до обширных сливных геморрагий, иногда на протяжении всей эритемы.
Буллезно-геморрагическая
рожа трансформируется из эритематозно-буллезной или эритематозно-геморрагической формы и возникает в результате глубокого повреждения капилляров и кровеносных сосудов сетчатого и сосочкового слоев дермы. Буллезные элементы заполняются геморрагическим и фиброзно-геморрагическим экссудатом, возникают обширные кровоизлияния в кожу в области эритемы. Образовавшиеся пузыри бывают разных размеров, имеют темную окраску с просвечивающими желтыми включениями фибрина. Пузыри могут содержать и преимущественно фибринозный экссудат. Возможно появление обширных уплощенных пузырей, плотных при пальпации вследствие значительного отложения в них фибрина. У больных с активной репарацией в очаге поражения на месте пузырей быстро образуются бурые корки. В других случаях покрышки пузырей разрываются и отторгаются вместе со сгустками фибринозно-геморрагического содержимого, обнажая эрозированную поверхность. У большинства больных происходит ее постепенная эпителизация. При значительных кровоизлияниях в дно пузыря и толщу кожи возможно развитие некроза, иногда с присоединением вторичного нагноения, образованием язв.
По данным специализированного рожистого отделения 2-й клинической инфекционной больницы (Москва), у больных, госпитализированных в отделение в 1997 г., эритематозная или эритематозно-буллезная форма была диагностирована в 5,2% случаев, эритематозно-геморрагическая - в 48,8%, буллезно- геморрагическая - в 46%.
Критериями тяжести
рожи являются выраженность интоксикации и распространенность местного процесса. К легкой (I) форме рожи относятся случаи с незначительной интоксикацией, субфебрильной температурой, локализованным (чаще эритематозным) местным процессом.
Среднетяжелая (II) форма заболевания характеризуется выраженной интоксикацией. Отмечаются общая слабость, головная боль, озноб, мышечные боли, иногда тошнота, рвота, повышение температуры до 38 - 40°С, тахикардия, почти у половины больных - гипотензия. Местный процесс может иметь как локализованный, так и распространенный (захватывает две анатомические области) характер.
К тяжелой (III) форме рожи относятся случаи болезни с сильно выраженной интоксикацией: интенсивной головной болью, повторной рвотой, гипертермией (выше 40°С), иногда затмением сознания, явлениями менингизма, судорогами. Отмечаются значительная тахикардия, часто гипотензия, у лиц пожилого и старческого возраста при поздно начатом лечении возможно развитие острой сердечно-сосудистой недостаточности. Распространенную буллезно-геморрагическую рожу с обширными пузырями следует считать тяжелой и при отсутствии резко выраженного токсикоза и гипертермии.
При различной локализации рожи клиническое течение болезни и ее прогноз имеют свои особенности. Рожа нижних конечностей - самая распространенная локализация болезни (60 - 70%). Характерны геморрагические формы болезни с развитием обширных геморрагий, больших пузырей с последующим образованием эрозий, других дефектов кожи. Для данной локализации процесса наиболее типичны поражения лимфатической системы в виде лимфангитов, периаденитов, хронически-рецидивирующее течение заболевания. Последнему во многом способствуют фоновые сопутствующие состояния - хроническая венозная недостаточность, первичные нарушения лимфообращения, микозы и др.
Рожа лица (20 - 30%) обычно наблюдается при первичной и повторной формах болезни. При ней относительно редко имеет место часто рецидивирующее течение болезни. При своевременно начатом лечении рожа лица протекает легче, чем рожа других локализаций. Нередко ей предшествуют ангины, острые респираторные заболевания, обострения хронических синуситов, отитов, кариес.
Рожа верхних конечностей (5 - 7%), как правило, возникает на фоне послеоперационного лимфостаза (слоновости) у женщин, оперированных по поводу опухоли молочной железы. Рожа этой локализации у женщин имеет склонность к рецидивирующему течению.
Одним из основных аспектов проблемы рожи как стрептококковой инфекции является тенденция болезни к хронически рецидивирующему течению (в 25 - 35% всех случаев).
Рецидивы при роже могут быть поздними
(возникают спустя год и более после предыдущей вспышки рожи с той же локализацией местного воспалительного процесса), сезонными (возникают ежегодно на протяжении многих лет, чаще всего в летне-осенний период). Поздние и сезонные рецидивы болезни, являясь обычно результатом реинфекции, по клиническому течению не отличаются от типичной первичной рожи, хотя и протекают на фоне стойкого лимфостаза, других последствий предыдущих вспышек болезни.
Ранние
и частые
рецидивы (3 рецидива за год и более) являются обострениями хронически протекающего заболевания. Более чем у 70% больных часто рецидивирующая рожа протекает на фоне разных сопутствующих состояний, сопровождающихся нарушениями трофики кожи, снижением ее барьерных функций, местным иммунодефицитом. К их числу относятся первичные лимфостаз и слоновость различной этиологии, хроническая венозная недостаточность (посттромбофлебитический синдром, варикозная болезнь), грибковые поражения кожи, опрелость и др. Определенное значение для формирования рецидивирующей рожи имеют хроническая ЛОР-инфекция, сахарный диабет, ожирение. Сочетание двух - трех перечисленных фоновых заболеваний существенно увеличивает возможность частых рецидивов болезни, а лица, ими страдающие, составляют группу риска.
Осложнения
рожи, преимущественно местного характера, наблюдаются у 5 - 8% больных. К местным осложнениям рожи относят абсцессы, флегмоны, некрозы кожи, пустулизацию булл, флебиты, тромбофлебиты, лимфангиты, периадениты. Наиболее часто осложнения возникают у больных буллезно-геморрагической рожей. При тромбофлебитах чаще поражаются подкожные и реже - глубокие вены голени. Лечение данных осложнений необходимо проводить в гнойных хирургических отделениях. К общим осложнениям, развивающимся у больных рожей достаточно редко, относятся сепсис, токсико-инфекционный шок, острая сердечно-сосудистая недостаточность, тромбоэмболия легочной артерии и др. К последствиям
рожи относятся стойкий лимфостаз (лимфедема) и собственно вторичная слоновость (фибредема), являющиеся двумя стадиями одного процесса. По современным представлениям, стойкий лимфостаз и слоновость в большинстве случаев развиваются у больных рожей на фоне уже имевшейся функциональной недостаточности лимфообращения кожи (врожденной, посттравматической и др.). Возникающая на этом фоне рецидивирующая рожа существенно усиливает имевшиеся (иногда субклинические) нарушения лимфообращения, приводя к формированию последствий болезни. Успешное противорецидивное лечение рожи (включая повторные курсы физиотерапии) может привести к существенному уменьшению лимфатического отека. При уже сформировавшейся вторичной слоновости эффективно только хирургическое лечение.
Лабораторная диагностика
Вследствие редкого выделения b-гемолитического стрептококка из крови больных и из очага воспаления проведение обычных бактериологических исследований нецелесообразно. Определенное диагностическое значение имеют повышенные титры антистрептолизина-О и других противострептококковых антител, выявление бактериальных и L-форм стрептококка в крови больных, что особенно важно при прогнозировании рецидивов у реконвалесцентов. В последнее время для диагностики стрептококковых инфекций начинают использовать полимеразную цепную реакцию. У большинства больных рожей в разгар заболевания обычно отмечаются умеренный нейтрофильный лейкоцитоз со сдвигом влево, анэозинофилия, умеренно повышенная СОЭ. У больных с частыми рецидивами заболевания может наблюдаться лейкопения. При тяжелом течении рожи, ее гнойных осложнениях возможно обнаружение гиперлейкоцитоза, иногда с развитием лейкемоидной реакции, токсической зернистости нейтрофилов. Измененные показатели гемограммы обычно нормализуются в период реконвалесценции. Изменения показателей Т- и В-систем иммунитета наиболее характерны для рецидивирующей формы болезни. Они отражают признаки вторичной иммунной недостаточности, обычно протекающей по гиперсупрессорному варианту.
Для больных геморрагической рожей типичны выраженные нарушения гемостаза и фибринолиза, проявляющиеся повышением уровня в крови фибриногена, ПДФ, РКМФ, увеличением или снижением количества плазминогена, плазмина, антитромбина III, повышением уровня 4-го фактора тромбоцитов, уменьшением их количества. При этом активность различных компонентов гемостаза и фибринолиза у отдельных больных существенно варьирует.
Диагностические критерии и дифференциальная диагностика
Диагностическими критериями рожи в типичных случаях являются:
. острое начало болезни с выраженными симптомами интоксикации, повышением температуры тела до 38-39°С и выше;
. преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
. развитие типичных местных проявлений с характерной эритемой, возможным местным геморрагическим синдромом;
. развитие регионарного лимфаденита;
. отсутствие выраженных болей в очаге воспаления в покое.
Дифференциальный диагноз при роже следует проводить более чем с 50 заболеваниями, относящимся к клинике хирургических, кожных, инфекционных и внутренних болезней. В первую очередь необходимо исключить абсцесс, флегмону, нагноившуюся гематому, тромбофлебит (флебит), дерматит, экзему, опоясывающий лишай, эризипелоид, узловатую эритему.
Лечение
Лечение больных рожей должно проводиться с учетом формы заболевания, в первую очередь его кратности (первичная, повторная, рецидивирующая, часто рецидивирующая рожа), а также степени интоксикации, характера местных поражений, наличия осложнений и последствий. В настоящее время большинство больных с легким течением рожи и многие пациенты со среднетяжелой формой заболевания лечатся в условиях поликлиники. Показаниями для обязательной госпитализации в инфекционные больницы (отделения) являются:
. тяжелое течение рожи с резко выраженной интоксикацией или распространенным поражением кожи (особенно при буллезно-геморрагической форме рожи);
. частые рецидивы рожи, независимо от степени интоксикации, характера местного процесса;
. наличие тяжелых общих сопутствующих заболеваний;
. старческий или детский возраст.
Важнейшее место в комплексном лечении больных рожей (как и другими стрептококковыми инфекциями) занимает антибактериальная терапия. При лечении больных в условиях поликлиники и на дому целесообразно назначение антибиотиков перорально: эритромицин 0,3 г 4 раза в сутки, олететрин 0,25 г 4 - 5 раз в сутки, доксициклин 0,1 г 2 раза в сутки, спирамицин 3 млн МЕ 2 раза в сутки (курс лечения 7 - 10 дней); азитромицин - в 1-й день 0,5 г, затем в течение 4 дней по 0,25 г 1 раз в день (или по 0,5 г 5 дней); ципрофлоксацин - 0,5г 2 - 3 раза в день (5 - 7 дней); бисептол (сульфатон) - 0,96 г 2 - 3 раза в день в течение 7 - 10 дней; рифампицин - 0,3 - 0,45 г 2 раза в день (7 - 10 дней). При непереносимости антибиотиков показаны фуразолидон - 0,1 г 4 раза в день (10 дней); делагил по
0,25 г 2 раза в сутки (10 дней). Лечение рожи в условиях стационара целесообразно проводить бензилпенициллином в суточной дозе 6 - 12 млн ЕД, курс 7 - 10 дней. При тяжелом течении заболевания, развитии осложнений (абсцесс, флегмона и др.) возможны сочетание бензилпенициллина и гентамицина (240 мг 1 раз в день), назначение цефалоспоринов.
При выраженной инфильтрации кожи в очаге воспаления показаны нестероидные противовоспалительные препараты: хлотазол по 0,1 - 0,2 г 3 раза или бутадион по 0,15 г 3 раза в сутки в течение 10 - 15 дней. Больным рожей необходимо назначение комплекса витаминов группы В, витамина А, рутина, аскорбиновой кислоты, курс лечения 2 - 4 нед. При тяжелом течении рожи проводится парентеральная дезинтоксикационная терапия (гемодез, реополиглюкин, 5% раствор глюкозы, физиологический раствор) с добавлением 5 - 10 мл 5% раствора аскорбиновой кислоты, 60 - 90 мг преднизолона. Назначаются сердечно-сосудистые, мочегонные, жаропонижающие средства.
Патогенетическая терапия местного геморрагического синдрома эффективна при ранее начатом (в первые 3 - 4 дня) лечении, когда она предупреждает развитие обширных геморрагий и булл. Выбор препарата проводится с учетом исходного состояния гемостаза и фибринолиза (по данным коагулограммы). При отчетливо выраженных явлениях гиперкоагуляции показано лечение антикоагулянтом прямого действия гепарином (подкожное введение или путем электрофореза) и антиагрегантом тренталом в дозе 0,2 г 3 раза в сутки 7 - 10 дней. При наличии выраженной активации фибринолиза в ранние сроки болезни целесообразно лечение ингибитором фибринолиза амбеном в дозе 0,25 г 3 раза в сутки 5 - 6 дней. При отсутствии выраженной гиперкоагуляции рекомендуется также введение непосредственно в очаг воспаления методом электрофореза ингибиторов протеаз - контрикала и гордокса, курс лечения 5 - 6 дней.
Лечение больных рецидивирующей рожей
Лечение этой формы заболевания должно проводиться в условиях стационара. Обязательно назначение резервных антибиотиков, не применявшихся при лечении предыдущих рецидивов. Назначаются цефалоспорины (I или II поколения) внутримышечно по 0,5 - 1,0 г 3 - 4 раза в сутки или линкомицин внутримышечно 0,6 г 3 раза в сутки, рифампицин внутримышечно 0,25 г 3 раза в сутки. Курс антибактериальной терапии - 8 - 10 дней. При особо упорных рецидивах рожи целесообразно двухкурсовое лечение. Последовательно назначают антибиотики, оптимально действующие на бактериальные и L-формы стрептококка. Первый курс антибиотикотерапии осуществляется цефалоспоринами (7 - 8 дней). После 5 - 7-дневного перерыва проводится второй курс лечения линкомицином (6 - 7 дней). При рецидивирующей роже показана иммунокорригирующая терапия (метилурацил, нуклеинат натрия, продигиозан, Т-активин).
Местная терапия
Лечение местных проявлений болезни проводится лишь при ее буллезных формах с локализацией процесса на конечностях. Эритематозная форма рожи не требует применения местных средств лечения, а многие из них (ихтиоловая мазь, бальзам Вишневского, мази с антибиотиками) вообще противопоказаны. В остром периоде рожи при наличии неповрежденных пузырей их осторожно надрезают у одного из краев и после выхода экссудата на очаг воспаления накладывают повязки с 0,1% раствором риванола или 0,02% раствором фурацилина, меняя их несколько раз в течение дня. Тугое бинтование недопустимо. При наличии обширных мокнущих эрозий на месте вскрывшихся пузырей местное лечение начинают с марганцевых ванн для конечностей с последующим наложением перечисленных выше повязок. Для лечения местного геморрагического синдрома при эритематозно-геморрагической роже назначают 5 - 10 % линимент дибунола в виде аппликаций в области очага воспаления 2 раза в сутки на протяжении 5 - 7 дней. Своевременно начатое лечение геморрагического синдрома значительно сокращает сроки острого периода болезни, предупреждает трансформацию эритематозно-геморрагической рожи в буллезно-геморрагическую, ускоряет репаративные процессы, предупреждает характерные для геморрагической рожи осложнения.
Физиотерапия
Традиционно в остром периоде рожи назначается УФО на область очага воспаления на область регионарных лимфатических узлов. При сохранении в периоде реконвалесценции инфильтрации кожи, отечного синдрома, регионарного лимфаденита назначают аппликации озокерита или повязки с подогретой нафталановой мазью (на нижние конечности), аппликации парафина (на лицо), электрофорез лидазы (особенно в начальных стадиях формирования слоновости), хлорида кальция, радоновые ванны. В недавних исследованиях показана высокая эффективность низкоинтенсивной лазертерапии местного очага воспаления, особенно при геморрагических формах рожи. Используется лазерное излучение как в красном, так и в инфракрасном диапазоне. Применяемая доза лазерного излучения варьирует в зависимости от состояния местного геморрагического очага, наличия сопутствующих заболеваний.
Бициллинопрофилактика рецидивов рожи
Бициллинопрофилактика является составной частью комплексного диспансерного лечения больных, страдающих рецидивирующей формой заболевания. Профилактическое внутримышечное введение бициллина (5 - 1,5 млн ЕД) или ретарпена (2,4 млн ЕД) предупреждает рецидивы болезни, связанные с реинфекцией стрептококком. При сохранении очагов эндогенной инфекции эти препараты предупреждают реверсию
L-форм стрептококка в исходные бактериальные формы, что способствует предупреждению рецидивов. При частых рецидивах (не менее 3 за последний год) рожи целесообразна непрерывная (круглогодичная) бициллинопрофилактика на протяжении 2 - 3 лет с интервалом введения препарата 3 - 4 нед (в первые месяцы интервал может быть сокращен до 2 нед). При сезонных рецидивах препарат начинают вводить за месяц до начала сезона заболеваемости у данного больного с интервалом в
4 нед на протяжении 3 - 4 мес ежегодно. При наличии значительных остаточных явлений после перенесенной рожи препарат вводят с интервалом в 4 нед на протяжении 4 - 6 мес. Диспансеризация больных рожей должна проводиться врачами кабинетов инфекционных заболеваний поликлиник с привлечением при необходимости врачей других специальностей.